Чем и как лечить бронхит у детей в домашних условиях: терапия при помощи лекарств, ингаляций, народных средств и других действенных способов
Содержание:
Основные критерии лечения
Как только был выявлен острый бронхит у малыша, нужно приступать к лечению. Оно начинается с соблюдения постельного режима. Малыш не должен заниматься активными играми, так как это только ухудшит его состояние. Нужно следить за питьевым режимом, сбалансировать питание. Больной ребенок должен выпивать в 1,5 раза больше жидкости, чем здоровый. Такие простые правила ускоряют выздоровление.
Назначение лекарств стоит доверить доктору. В зависимости от вида патологии, возраста, состояния малыша и результатов диагностики врач назначает соответствующую схему лечения, в которой могут применяться бронхолитики (Лазолван, Доктор МОМ), антибиотики (Сумамед, Флемоксин), ингаляции, жаропонижающие (Нурофен, Панадол) и другие препараты.
Сестринский процесс при остром бронхите у детей
Сестринский процесс играет важную роль в лечении детей. Его задача заключается в поддержке ребенка, помощи на пути к восстановлению. Медсестра, которая отвечает за больного, должна иметь базу данных о его болезни, состоянии здоровья, интересоваться нуждами малыша, ухаживать за ним.
Когда ребенок болеет, его организм сильно ослабевает, он нуждается в особой заботе. Сестринский уход за детьми сложный, ведь медсестре приходится рассказывать обо всех процедурах, которые проводятся, иногда нужно уговаривать малыша на лечение.
Больному должны быть предоставлены все подходящие условия:
- комфортная температура и влажность помещения;
- питание;
- уход.
Медсестра следит за чистотой в палате, регулярно ее проветривает.
Правила питания и постельный режим
Родители должны понимать, что больной ребенок нуждается в постельном режиме
Это важное правило, которое нужно соблюдать
Стоит уделить внимание питанию малыша. Продукты должны быть насыщены витаминами и микроэлементами, но не вызывать аллергии
Чтобы не столкнуться с неприятностями, стоит отказаться от цитрусовых, пряностей, сладостей, меда и других продуктов способных вызвать аллергическую реакцию.
Когда назначаются антибиотики?
Антибактериальными препаратами начинают лечиться, когда у малыша не понижается температура на протяжении 4 суток. Также они могут быть использованы, если ее показатели резко повысились до 39 градусов на 4-5 день болезни, ребенка мучает интоксикация, наблюдается вялое состояние, появилась рвота.
Родителям нужно обязательно придерживаться инструкции к препаратам, а также рекомендаций доктора.
Симптоматическое лечение
Главным признаком острого бронхита считается кашель. Учитывая это, врач назначает лечение, которое устраняет этот симптом. Существуют различные бронхиолитики. Среди них выделяют те, что назначаются при сухом кашле (Синекод) и влажном для наилучшего отхождения мокроты (Муколтин, Геделикс).
Когда ребенок еще совсем маленький, у него не получается самому прокашливаться, поэтому рекомендуется часто переворачивать малыша в разные стороны. Это приведет к движению мокроты, раздражению бронхов и рефлекторному кашлю.
Народные средства
После консультации со специалистом можно дополнить основное лечение народными средствами. Довольно популярным и эффективным лекарством считается настойка корня алтея. Чтобы ее приготовить, нужно взять 3 г главного компонента и 100 г воды. К такой смеси добавляется 3 мл анисово-нашатырных капель, 1 г бензоната натрия и 1,5 г калия йодистого. Принимать по 1 ч. л. в день.
Также рекомендуется делать компрессы, используя теплое масло. Для этого нужно подогреть подсолнечное масло и пропитать им марлю или любую мягкую ткань. Смоченный материал кладут на спину ребенку и правую сторону груди. Компресс покрывается полиэтиленом. Такую процедуру желательно проводить перед ночным отдыхом.
Подробнее о лечении бронхита народными средствами, смотрите на видео от Первого канала.
Основные симптомы
- Заболевание почти всегда начинается остро и имеет симптомы поражения дыхательных путей и интоксикации.
- К симптомам поражения дыхательных путей относят кашель. Он вначале сухой, далее становится влажным с выделением слизистой мокроты в больших количествах.
- Часто присутствуют заложенность и выделения из носа.
- Интоксикация организма выражается в лихорадке, головной боли и общим недомоганием.
В зависимости от этиологии остальные симптомы будут немного отличаться. Так при вирусных бронхитах интоксикация выражена слабее, хрипы прослушиваются сухими и меняют локализацию при кашле. Мокрота в таком случае прозрачная или имеет желтоватый оттенок.
При бактериальном происхождении бронхита общая интоксикация выражена ярко. Мокрота может быть зеленоватого цвета и даже гнойной.
Для обструктивных поражений характерны удлиненные свистящие выдохи, свистящие хрипы и отдышка. У маленьких детей могут произойти дыхательные расстройства и, как следствие, появиться признаки цианоза и гипоксии.
При бронхиолитах типичными являются отдышка, затрудненный выдох, сухой кашель, вокруг рта может быть цианоз. Ему почти всегда предшествует ОРВИ.
Важной особенностью при диагностике бронхита является затрудненное дыхание именно на выдохе, что свидетельствует о поражении нижней части дыхательных путей. Частым симптомом бронхитов, особенно аллергического происхождения, является бронхоспазм
Признаком для его диагностирования служит затяжной свистящий выдох
Частым симптомом бронхитов, особенно аллергического происхождения, является бронхоспазм. Признаком для его диагностирования служит затяжной свистящий выдох.
При бронхитах аускультативным симптомом является жесткое дыхание. Его выраженность дает возможность определить не только присутствие заболевания, но и оценить степень интенсивности воспалительного процесса.
Диагностика
- Основными методами диагностики являются общий осмотр, аускультация (прослушивание) легких, анализы мочи и крови, рентгенография легких.
- Общий анализ крови позволяет распознать вирусное или бактериальное происхождение бронхита. Лейкопения и лимфоцитоз свидетельствуют о вирусной инфекции, а нейтрофилез и сдвиг лейкоцитарной формулы влево – о бактериальной.
- Рентген позволяет исключить наличие пневмонии. Для бронхита характерно умеренное усиление легочного рисунка.
- Дополнительно могут проводиться анализы мокроты для точного определения возбудителя и его чувствительности к лекарственным средствам.
Дополнительные методы
Для более быстрого выздоровления и профилактики осложнений при бронхите рекомендуется использовать также вспомогательные методы лечения, такие, например, как прогревания организма и паровые ванны. Применять эти способы в качестве основного лечения категорически не рекомендуется ввиду относительной низкой их эффективности, однако использование в комплексном сочетании с иными методиками позволит получить желаемый результат в минимальные сроки.
Ингаляции и ванночки

Для лечения детей младшего возраста лучше применять обычные ингаляторы, так как использование паровых ванн несет потенциальную угрозу ожогов.
Ингаляции и паровые ванночки помогут облегчить дыхание и стимулировать отхождение мокроты. Для проведения процедуры можно воспользоваться традиционными небулайзерами или попросить ребенка подышать горячим воздухом, идущим из емкости, в которую предварительно был налит раствор для ингаляций.
Приготовить такие растворы можно и в домашних условиях. В качестве наиболее простого варианта необходимо назвать следующий: столовую ложку высушенных цветов ромашки, листьев подорожника или мать – и – мачехи следует залить литром крутого кипятка, дать настояться, после чего вновь довести до кипения. Использовать раствор следует в горячем виде.
Для лечения детей старше трех лет можно воспользоваться следующим вариантом: в емкость с горячей водой следует добавить несколько капель ароматического масла эвкалипта, кедра или сосны. Для облегчения дыхания и уменьшения кашля следует предложить ребенку вдыхать ароматный горячий пар.
Теплые ванны и прогревания

Принимать теплые ванночки с ароматическими маслами или отварами лекарственных трав можно даже детям младшей возрастной категории.
Теплые ванны и прогревания ног помогут улучшить самочувствие ребенка и облегчить кашель. Следует помнить о том, что применять такой метод следует только при условии отсутствия температуры и озноба.
В процессе приготовления теплой ванны для ребенка в воду следует добавить несколько капель эфирного масла эвкалипта, сосны или кедра. Для повышения эффективности процедуры, после принятия ванны следует напоить ребенка теплым молоком, смешанным с медом.
Обильное питье и диета

Вкусный и ароматный отвар шиповника придется по вкусу не только детям, но и взрослым.
Независимо от того, какие именно средства и лекарственные препараты применяются для лечения ребенка, необходимо тщательно следить за рационом питания малыша. В меню должны присутствовать только легкие и питательные блюда, о сладостях, соленых продуктах, копченостях следует забыть до полного выздоровления.
Супы желательно готовить на основе куриного бульона. Помимо злаков, овощей, фруктов и мяса в рационе ребенка обязательно должна присутствовать кисломолочная продукция.
Задаваясь вопросом: как вылечить у детей бронхит, необходимо помнить о том, что отличным помощником в достижении данной цели является обильное питье. Употребление большого количества жидкости позволит очистить организм от токсинов, усилить потоотделение и улучшить самочувствие в целом.
Клиническая картина
Рассмотрим более подробно клинические проявления разных видов острого бронхита у детей: простой, бронхилит, обструктивный. В первом случае:
- Внешние признаки – слабость, повышенная потливость, хриплость голоса, вспомогательные мышцы не задействованы в дыхании.
- Дыхание – жесткое с хрипами и удлиненным выдохом. Дыхательная недостаточность и одышка встречается только у самых маленьких пациентов.
- Болевой синдром – за грудиной, в горле, головная боль. Кроме того, в горле першение и жжение.
- Кашель – первоначально частый и сухой, примерно к пятому дню становится влажным и далее, постепенно исчезает.
- Температура – повышается до тридцати восьми градусов.
- Сопутствующие симптомы – фарингит, ринит, конъюнктивит, ларингит.
Длительность заболевания – от пяти до четырнадцати дней.
При остром бронхиолите наблюдается следующая клиника:
- Внешние признаки – при дыхании грудная клетка втягивается, крылья носа раздуваются, носогубная область и тело синюшного цвета, в дыхании задействованы дополнительные мышцы.
- Дыхание – тяжелое и с сильной одышкой, присутствует дыхательная недостаточность, при прослушивании хрипы хрустящие и влажные.
- Болевой синдром – в области живота и грудной клетки.
- Кашель – периодами, иногда с отхождением секрета.
- Температура – в большинстве случаев нормальная или субфебрильная.
- Сопутствующие симптомы – учащенное дыхание без сбоя ритма, тахикардия, интоксикация, фарингит, лихорадка, ринит.
Продолжительность недуга до пяти месяцев.
Симптомы острого обструктивного бронхита у детей:
- Внешние признаки – грудная клетка вздута, в дыхании участвуют вспомогательные мышцы, бледные кожные покровы, синюшность вокруг губ.
- Дыхание – со свистом, который слышно на расстоянии. Выдох затруднен, явная одышка отсутствует. В легких рассеянные хрипы.
- Болевой синдром – в редких случаях головная боль. В горле жжение и першение.
- Кашель – упорный, приступообразный, сухой. Спустя несколько дней может стать влажным.
- Симптомы острого бронхита у детей без температуры наблюдаются только спустя несколько дней. В начальной фазе заболевания она высокая.
- Сопутствующие признаки – лихорадка умеренная, фарингит, ринит, ларингит.
Отличительная особенность – при аускультации удлиненный выдох и хрипы свистящего характера. При выстукивании легких возможен низкий тимпанит. На рентгене изменение положения ребер, они приобретают горизонтальное положение, и диафрагмы, ее купол уплощается, а сама опускается, легочное поле становится более прозрачным. Длительность недуга от десяти до двадцати дней.
Лечение
Схема терапии при острых бронхитах у детей зависит от вида заболевания, возраста ребёнка, возможных осложнений и дополнительных факторов интоксикации и аллергических проявлений. Общие рекомендации:
- Постельный режим до снижения температуры.
- Диета, предусматривающая в основном обилие молочных продуктов, фруктов, овощей.
- Питьевой режим — увеличенное потребление жидкостей для облегчения отхождения мокроты (морсы, компоты, отвар шиповника, слабый чай, щелочная минеральная вода, тёплое молоко).
- Восстановление нормального носового дыхания при заложенности и отёке. Применяют сосудосуживающие капли (Ксилен, Тизин, Ксимелин), при аллергии — средства, скомбинированные с противоаллергическими лекарствами (Виброцил — капли для детей до года), гормонами (Фликсоназе — с 4 лет, Тафен назаль — с 6). Капли применяют короткими курсами, чтобы не вызвать истончение или разрастание тканей слизистой носа.
- Жаропонижающие лекарства в детской дозе при температуре выше 38,0° C. Не следует оставлять ребёнка с температурой — это усугубляет одышку, учащает пульс, ухудшает общее состояние. Основной препарат для детей — парацетамол, Ибупрофен, Эффералган в сиропе, суспензии, свечах (для грудничков).
Исключены: Аспирин, Амидопирин, Фенацетин.
Жаропонижающие, обезболивающие препараты — галерея
Специфическое лечение, нацеленное на подавление вирусов и микробов, снятие отёка и воспаления в бронхах и бронхиолах, восстановление дыхательных функций.
- Средства против кашля — Либексин, Лазолван, Синекод педиатры назначают при сухом трудном кашле. Абсолютные противопоказания — обильное скопление неотходящей мокроты и спазм бронхов.
- Отхаркивающие средства — Аскорил, корень алтея, солодки, Геделикс, Доктор Мом.
- Муколитические (снижающие вязкость и улучшающие отхождения мокроты) – АЦЦ (с 2 лет в сиропе, шипучих таблетках), Бромгексин, Мукалтин, Цистеин, Амброксол.
- Антибактериальные средства при бронхитах микробного характера (только после консультации с педиатром во избежание острых аллергических реакций и других побочных проявлений). Выбор основного антибиотика производится с учётом вероятной причины и чувствительности предполагаемого возбудителя к антимикробным средствам:
- Супракс — атибиотик III поколения, подавляющий бактериальную патогенную флору при острых бронхитах. Удобная форма выпуска для малышей от 6 месяцев — в виде суспензии;
- Азитромицин;
- Сумамед;
- Флемоксин солютаб;
- Цефтриаксон;
- Аугментин;
- Зиннат;
- Амоксиклав и др.
- При обструкции используют бронхолитики в виде таблеток и ингаляций. Применяют ß-адреномиметики, антихолинергические средства (Пульмикорт, Атровент, Биопарокс, Беродуал). Используют Вентолин, Сальбутамол. Назначают Эреспал, эффективно расширяющий бронхи и способствующий выведению мокроты.
- Проводят противовирусную терапию: Интерферон капают в носик малышам или используют для детей постарше в аэрозолях, применяя ингалятор. Если в качестве возбудителя подозревается аденовирус, назначается дезоксирибонуклеаза. При бронхите на фоне гриппа — Ремантадин, Рибавирин; при явных проявлениях ОРВИ — иммуноглобулин.
- Регидратация (восстановление увлажнённости) дыхательных путей проводится с помощью паровых ингаляций с растворами соды, щелочной минеральной воды.
- Проведение вибрационного или дренажного массажа, лечебной гимнастики для облегчения выведения мокроты.
- Профилактика и устранение обезвоживания.
- Применение мочегонных препаратов в минимальных детских дозах с обязательным контролем веса и общего самочувствия больного помогает облегчить состояние.
- При иммунодефиците и высокой угрозе осложнений назначают Рибавирин. Лекарство показано маленьким пациентам с изменённым газовым составом крови, повышенным количеством углекислоты в тканях и при проведении искусственной вентиляции лёгких.
- Детям с явными признаками дыхательной недостаточности проводят кислородотерапию с помощью носового катетера, маски.
- В терапии осложнённых бронхиолитов применяют средства для расширения бронхов, глюкокортикоиды (Дексаметазон, Преднизолон) в виде ингаляций.
Симптомы
В зависимости от типа бронхита у детей отличаются и его признаки. Так, для острого бронхита характерно:
Острая обструктивная форма этого недуга также отличается наличием «свистящих» хрипов при прослушивании грудной клетки, одышки, затруднением дыхания.
При хроническом бронхите наблюдаются следующие симптомы:
- длительный, как правило, влажный кашель, который усиливается преимущественно в ночное и утреннее время, а также в сырую и холодную погоду;
- появление одышки даже при небольших нагрузках;
- быстрая утомляемость,
- слабость.
Хроническая форма бронхита более характерная для взрослых, особенно для курильщиков и тех, кто работает при неблагоприятных условиях (например, на химическом производстве).
Опасен ли острый бронхит в раннем возрасте
Осложнения при детских бронхитах часто трансформируются в серьёзные, требующие длительного лечения патологии.
Основные формы осложнений у детей:
- Развитие рецидивирующего бронхита с переходом в хронический.
- Воспаление лёгких разной степени тяжести — воспалительный процесс, развивающийся в тканях лёгкого с нарушением газообмена, интоксикацией, высокой вероятностью распространения сепсиса на весь организм.
- Расстройство функции внешнего дыхания и повышенная чувствительность бронхов к инфекциям.
- Формирование синдрома бронхиальной обструкции с переходом в астму.
- Развитие облитерирующего бронхиолита (трудно вылечиваемое воспаление с обструкцией бронхиол) и формирование хронической бронхолегочной патологии.
- При распространении инфекции с кровотоком возникает угроза возникновения воспаления в оболочках сердца (эндокардит), в тканях почек (гломерулонефрит), во внутренней стенке сосудов (васкулит).
Чаще осложнения развиваются при поздней диагностике, неправильной терапии, нарушении продолжительности лечения.
Лечение
Для разных видов бронхита у детей (обструктивный, острый, аллергический и т. д.) характерны разные симптомы и, соответственно, разные методы лечения. Мы же рассмотрим общую терапевтическую картину.
Лечение воспаления бронхов в целом имеет два преимущественных направления: устранение возбудителей заболевания и избавление от его симптомов. Хочется сразу сказать, что бронхит у детей– это не тот недуг, лечением которого стоит заниматься самостоятельно в домашних условиях, поэтому обращение к специалисту в данном случае – обязательно.
Так, при наличии вирусной этимологии заболевания используются, соответственно, противовирусные препараты: Рибавирин, Ремантадин, Арбидол, Интерферон и т. д. В тех случаях, когда бронхит вызван бактериальной инфекцией, используют антибиотики, исходя от вида патогенных бактерий. Как правило, это антибиотики тетрациклинового, пенициллинового ряда, цефалоспорины или макролиды. При грибковом поражении бронхов могут быть назначены Низорал, Актинолизат, Амфоглюкамин и другие противогрибковые препараты.
Еще одной, не менее важной, составляющей лечения при бронхите является непосредственное устранение бронхиального воспаления и его следственной причины – кашля. Так, для выведения мокроты, которая скапливается на внутренней стороне бронхов, используют отхаркивающие (Гербион, Проспан, Аскорил, Доктор Мом) и муколитические препараты (АЦЦ, Бромгексин, Амброксол, Ацетилцистеин)
Они, как правило, разжижают мокроту, чем и облегчают ее выведение.
При длительном сухом кашле без образования мокроты используются препараты, блокирующие кашлевой центр головного мозга: Глауцин, Бутамират и т. д (читайте подробнее о том, —как лечить сухой кашель у ребенка—). Также врач может назначать препараты, снимающие спазм бронхов и расширяющие их просвет при закупорке: Эуфиллин, Беродуал, Эреспал.
Для снятия воспаления ребенку в дополнение ко всем вышеперечисленным препаратам могут быть назначены ингаляции (например, содово-солевые). При высокой температуре (выше 38 градусов) могут применяться и жаропонижающие лекарственные средства: Ибупрофен, Парацетамол и т. д.
Для быстрого и успешного выздоровления следует также соблюдать следующие правила:
- употреблять теплое питье в большом количестве (воду, компот, чай, морс, кисель, молоко и т. д.) и питаться сбалансированной полезной пищей;
- придерживаться постельного режима (однако при улучшении состояния и отсутствии температуры спокойные прогулки на свежем воздухе тоже необходимы);
- поддерживать оптимальную температуру в помещении, где находится больной ребенок (18 – 23 градуса), и влажность воздуха (слишком сухой воздух лишь усиливает бронхиальное воспаление).
Отвары и настои лекарственных трав

Травяные отвары – не только весьма полезное, но и вкусное лекарство, которое понравится даже детям.
Всевозможные отвары и настои на основе растений, обладающих противовоспалительными и отхаркивающими свойствами, являются наиболее популярными лекарственными средствами, применяемые для лечения бронхита и кашля, кроме того, цена их, как правило, невысока
Но не следует пренебрегать мерами предосторожности, так как некоторые компоненты лечебных смесей могут стать причиной развития аллергических реакций
Для лечения детей лучше всего подойдут следующие рецепты:
| Необходимые компоненты | Правила приготовления | Правила приема |
| Одна столовая ложка липового цвета. | Заварить стаканом крутого кипятка, дать настояться, добавить немного меда. | Употреблять вместо привычного чая, не менее трех стаканов в течение дня. |
| Одна чайная ложка листьев подорожника. | Заварить стаканом кипятка, вновь довести до кипения, остудить, процедить. | Принимать по половине стакана три раза в течение дня. |
| По одной чайной ложке липового цвета, листьев малины и мать – и – мачехи. | Залить стаканом воды, уваривать в течение десяти минут, дать настояться. | Пить по одной трети стакана не менее пяти раз в течение дня. |
| По 1 ч.л. травы багульника, душицы и ольховых шишек, по две ложки зверобоя и шалфея, половина горсти ягод рябины. | Заварить чайную ложку подготовленной заранее смеси стаканом крутого кипятка, дать постоять и вновь довести до кипения. | Принимать настой в количестве 50 миллилитров не менее трех раз в день, независимо от приемов пищи. |
Перечисленные выше средства эффективно разжижают и выводят мокроту, укрепляют иммунные силы организма и способствуют повышению тонуса.
Этиология детского бронхита
Причины возникновения бронхита разнообразны. Перед назначением лечения врач должен собрать анамнез заболевания, чтобы понять причину развивающейся патологии.
- Проникновение вирусов в нижние дыхательные пути. Это возможно не сразу же. Часто это является причиной вторичного бронхита, возникающего на основе перенесенного ребенком вирусного заболевания. Грипп, парагрипп, ОРВИ, аденовирусы – все эти болезни при определенных условиях переходят в развитие бронхита.
- Воспаление слизистой бронхов возникает из-за проникновения бактериальной инфекции. У малышей эта причина также занимает лидирующие позиции. Но бактерии проникают не воздушно-капельным путем, а из-за попадания в дыхательные пути инородных тел. Малыш может вдохнуть маленькие частицы игрушек, кусочки продуктов. С их «поселением» в бронхах размножается и инфекция. Даже после удаления инородных тел инфекция остается и приводит к возникновению бронхита.
- У ребенка бронхит возникает также в результате присоединения бактериальной инфекции к уже проникшей вирусной.
- Воздействие на органы ребёнка различных химических веществ. Это может быть воздух с примесями газов, ядовитых паров, дым и так далее.
- Односторонний и двухсторонний бронхит возникает на основе ответа организма на определенный аллерген. В последнее время все больше деток склонны к аллергическим реакциям. Раздражителей, на которые реагирует детский организм, много: бытовая пыль, пыльца деревьев и цветов, запахи бытовой химии, определенные продукты, шерсть домашних животных и так далее.
Лечение у детей начинается с определения локализации воспалительного процесса. Описанные причины могут привести к:
- воспалению крупных бронхов и трахеи – это заболевание носит название трахеобронхит;
- воспалению средних, мелких бронхов бронхиального дерева – это бронхит;
- воспалительному процессу в самых маленьких элементах бронхиального дерева – бронхиолах – этот процесс называется бронхиолитом.
Лечение бронхита
Основным и самым важным требованием при проведении лечения бронхита у детей является недопустимость самолечения. Только своевременное обращение к врачу способно обеспечить эффективное излечение заболевания. Определить направление лечения и список необходимых медикаментов может только квалифицированный специалист.
Лечение ребёнка больного бронхитом может проводиться в домашних условиях при обязательном контроле лечащего врача. При возникновении опасности перехода бронхита в хроническую форму с сопутствующими осложнениями, а так же при наличии повышенной температуры тела малыша, необходима госпитализация. Особенно это относится к детям младшего возраста в силу неполного функционирования органов дыхания, которое присуще детям до 1 года.
Не осложнённые острые бронхиты лечатся с применением традиционных методов:
- тёплое питьё без ограничений,
- приём жаропонижающих средств,
- постельный режим.
После нормализации температуры тела можно проводить следующие процедуры:
- ингаляции,
- растирания области грудной клетки,
- горчичники,
- согревающие горчичные ванны для ног.
При правильном лечении бронхита у детей болезнь отступает через 2 недели. Продолжительное течение заболевания, как правило, более 4-х недель должно насторожить родителей малыша и наиболее целесообразно в таких случаях проведение дополнительного обследования.
В некоторых случаях врач считает оправданным назначение антибиотиков, однако следует понимать, что их приём должен производиться в строгом соответствии с инструкцией к препарату и рекомендациями лечащего врача. Лечение бронхита должно проходить в комплексе с физиотерапевтическими процедурами и, конечно же, при соблюдении специального режима питания и антибактериальной терапии.
В качестве лекарственных и вспомогательных препаратов давать ребёнку нужно только те, что выписал лечащий врач. Родителям необходимо внимательно изучать инструкции к лекарственным средствам и не приобретать кажущиеся наиболее эффективными рекламируемые лекарства без консультации с врачом.
Детям до 1 года ни в коем случае нельзя давать любые отхаркивающие средства. Так же не следует применять для лечения острого бронхита у детей препараты содержащие кодеин.
Признаки бронхита у детей
 Первый признак бронхита является кашель, температура, прослушиваются хрипы
Первый признак бронхита является кашель, температура, прослушиваются хрипы
- главным показателем поражения бронхов выступает кашель. На ранних стадиях заболевания он изнуряющий и сухой. Через неделю кашель становится влажным. Если заболевание не лечить или проводить неправильную терапию, интенсивность кашля возрастает;
- высокая температура, которая спадает через сутки. При легкой форме бронхита остается нормальной;
- при дыхании на расстоянии прослушиваются хрипы, одышка, тяжело сделать глубокий вдох;
- выделение бесцветной, желтой или зеленой мокроты;
- боль в области груди;
- учащение ритмов пульса (свыше 100 ударов в минуту);
- болезненное состояние, отсутствие аппетита.
Важным знаком начала выздоровления становится влажный кашель и отхождение мокроты.
Классификация
Какой бронхит бывает у малышей?
Практикующие врачи пользуются несколькими классификациями заболевания:
-
По происхождению:
- первичный, при котором воспаление развивается непосредственно в бронхах;
- вторичный, при котором бронхит осложняет другую респираторную патологию (назофарингит, трахеит, ларингит).
-
По течению:
- острый – развивается внезапно, протекает с яркой клинической симптоматикой и признаками общей интоксикации;
- хронический – имеет вялотекущее стечение и стертое клиническое течение, периодически обостряется;
- рецидивирующий (подострый), при котором частота обострений составляет более трёх в год, каждое из которых продолжается 1 месяц.
-
По распространенности:
- ограниченный – воспаление ограничено одним сегментом лёгкого;
- распространенный, при котором повреждение охватывает более двух долей лёгкого;
- диффузный, при котором поражается практически все бронхиальное дерево ребенка.
-
По характеру патологического процесса:
- катаральный, сопровождающийся слизистым воспалением бронхов;
- геморрагический – воспалительный процесс с кровоизлияниями в слизистую оболочку;
- язвенный, развивающийся при прогрессировании геморрагического бронхита с нарушением целостности слизистой оболочки и формированием глубоких язв;
- гнойный, при котором образуется и активно выделяется с мокротой гнойный экссудат;
- некротический, вызванный образованием на стенках бронхов участков некротизированной (омертвевшей) ткани;
- фиброзный, при котором на стенах воспалённых бронхов появляются наложения белка фибрина и постепенно развиваются склеротические процессы;
- обструктивный, сопровождающийся сужением просвета бронхов и развитием бронхообструкции.
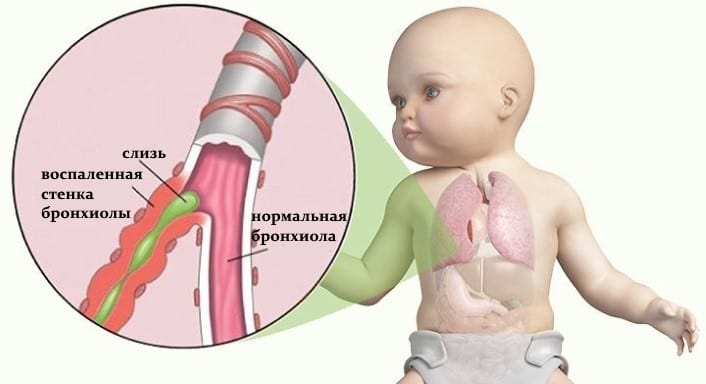
Бронхиолит сопровождается тяжелой дыхательной недостаточностью
Помимо этого, классификация подразумевает определение основной причины заболевания. Чаще всего это вирусы и бактерии, реже – действие химических, физических факторов и аллергические процессы
Определение этиологии заболевания важно для составления плана эффективной терапии
Самые частые виды бронхита у детей – острый катаральный и острый катарально-гнойный. Нередко у малышей до 5 лет встречается обструктивная форма заболевания. Патология быстро распространяется и при отсутствии лечения приводит к развитию осложнений. Хронический и рецидивирующий – редкие разновидности.
Причины бронхита у детей
Бронхит у ребёнка развивается от основных провоцирующих факторов:
- Одна из причин – переохлаждение. Появление недуга в первые месяцы жизни говорит о несовершенстве терморегуляции. Нельзя одевать ребёнка слишком легко перед выходом на улицу, если перед этим он находился в помещении ниже 18-19 градусов. В этом случае появится переохлаждение. При большом кутании у малыша появится чрезмерное потоотделение. Влажная кожа очень нежная, достаточно постоять вспотевшим на сквозняке, и тут же можно подхватить бронхит.
- Другой причиной является прорезывание зубов. На появившиеся симптомы кашля родители не обращают внимания, им кажется это нормальный процесс при прорезывании зубов. По мнению врачей от болезни надо избавиться, просто происходит взаимосвязь между двумя процессами. У ребёнка наблюдается затрата энергии, при этом страдать начинают иммунные механизмы, в бронхах наблюдается скопление слизи. Если наблюдается воспалительный процесс вместе со всеми признаками, это, скорее всего, бронхит.
- Среди причин выделяются острые респираторные болезни. Они составляют 80%, из-за которых развивается заболевание. У детей до года наблюдается поражение органов дыхания вследствие размножения бактериальной флоры. Провокаторами становятся вирусы гриппа, а также парагриппа. Семейство аденовирусов относится к возбудителям недуга. Перечисленные микробы поедают эпителий бронхов. При этом у слизистой оболочки отсутствует защита. В этом случае наблюдается присоединение вторичной бактериальной инфекции. При нормальных условиях она способна поселиться в просвет бронхов, при этом не происходит нарушений. Среди бактерий различают стрептококки, а также стафилакокки, пневмококки и гемофильная палочка.
У детей проявляется три основных вида заболевания по международной классификации:
- Наличие острого бронхита, который вызывает сильное воспаление оболочек органа.
- Появление острого обструктивного заболевания – из-за него происходит изменение слизистой.
- Сильный бронхиолит – мелкие бронхи подвержены влиянию воспалительного процесса.
У этих заболеваний разный фактор развития, болезнь претерпевает различные степени тяжести, у них разное лечение. У детей наблюдается проявление вирусного заболевания. Болезнь ребёнок приобретает воздушно-капельным путём во время кашля или чихания.
Не избежать фактора, при котором дети пользуются деталями от игрушек и подносят их ко рту. На элементах есть инородные тела, они после прикосновения к слизистой является первым возбудителем бронхита.
Заболевание появляется от раздражения бронхов, к примеру, это может быть вдыхание химических веществ. После этого появляется аллергическая реакция, губительно действующая на слизистую оболочку органов дыхания.
Часто наблюдается у детей после тяжёлой простуды, а также гриппа или инфекций – острый бронхит. Недуг не отличается от простудного заболевания, но протекает долго и сложно.
Диагностика
После появления первых признаков такой болезни, как обструктивный бронхит, ребёнка должен осмотреть педиатр. Ему надо провести клинический осмотр, а затем дополнительно обследовать организм маленького пациента. Благодаря подобным тестам можно выявить степень тяжести, а также основную причину болезни.
Диагностику проводят следующим методом:
- Врач слушает дыхание ребенка;
- Необходимо взять анализ крови. По количеству лейкоцитов, а также ускорению СОЭ, можно определить наличие воспалительного процесса. Если в лейкоцитарной формуле по наличию изменений и существенных сдвигов определяется вирусная либо бактериальная болезнь.
- Изучить биохимию крови. Благодаря этому определяется наличие осложнений, они проявляются при различных нарушениях крови. Их используют, чтобы благополучно провести дифференциальную диагностику.
- Провести рентгенографию органов, находящихся в грудной клетке. Методом пользуются у детей, которым исполнился один год. Благодаря этому исследованию можно выявить, в какой степени происходит сужение бронхов, а также наличие остальных дополнительных болезней.
- Использовать спирометрию. С помощью неё можно выявить функциональные нарушения. Врачи, по показаниям форсированного вдоха, а также выдоха, могут определить, в какой степени находится бронхиальная обструкция.
- Выявление аллергенов с помощью специальных лабораторных тестов. Они помогут выявить причину, которая вызвала обструкцию у ребёнка в сопровождении с аллергической формой заболевания.