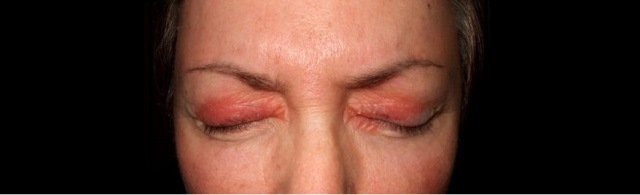
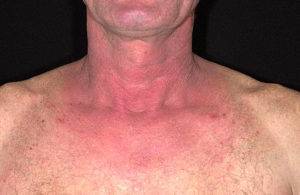
Как выглядит и чем лечить контактный дерматит у малыша
Содержание:
- Как происходит воспаление
- Медикаментозное лечение
- Причины и особенности заболевания
- Причины возникновения аллергического дерматита
- Пелёночный дерматит у детей
- Себорейный дерматит
- Симптомы и признаки
- Симптомы
- Лечение народными средствами
- Лечение
- Характеристика заболевания
- Профилактика и предупреждение повторных рецидивов дерматита
- Прогнозы
- Что собой представляет контактный дерматит?
Как происходит воспаление
Механизм возникновения отложенной аллергической реакции объяснить довольно сложно, к тому же он до конца еще не изучен. Но на основании имеющихся на сегодняшний день данных, можно смело утверждать, что воспаление «организует» сам иммунитет. Такое его поведение вполне объяснимо: молекулы аллергенов очень малы в размерах, и когда такое вещество впервые проникает в организм, бдительные и недремлющие иммунные клетки-лимфоциты просто не в состоянии «заметить», что произошло проникновение посторонних.
Микроскопические аллергены тем временем связываются с определенными белками, а также с вирусами, бактериями, и в итоге заметно «подрастают», обзаводятся солидными габаритами. Это наконец-то замечают иммунные клеточки, конструкцию «аллерген+белок» уничтожают, но надолго запоминают незваного гостя. Когда ребенок в следующий раз контактирует с тем же аллергеном, лимфоциты, не тратя времени даром, начинают «стрелять из пушки по воробьям», и кожа малыша покрывается тем, что получается от такой борьбы — воспалительной сыпью.
О том, как возникает аллергический дерматит, его симптомы и способы борьбы смотрите в следующем видео.
Медикаментозное лечение
Как вылечить ребенка с помощью лекарственных препаратов? Таким вопросом задаются многие родители, обнаружив на лице у своего чада кожные высыпания. Кроме использования наружных лекарственных мазей и кремов, педиатр может назначить применение медикаментов для приема внутрь: таблеток, суспензий, сиропов. При их использовании следует учитывать вес и возраст ребенка.
Лекарственные средства против дерматита на лице можно разделить на несколько основных групп:
- Антигистаминные препараты. Они эффективны в борьбе с кожным зудом, покраснениями, воспалением. Наиболее известными являются такие сиропы, как Зиртек, Эриус, Эдем. В форме таблеток выпускается специальное средство для детей Диазолин, помогающее снизить аллергическую реакцию организма на кожное воспаление.
- Гормональные препараты. Как правило, назначают их в случае развития тяжелой формы дерматита, когда негормональные средства малоэффективны. Такими лекарственными средствами являются крем Адвантан, специальная мазь Афлодерм, мазь Флуцинар, которую можно использовать детям старше 2 лет.
- Витаминные комплексы и иммуностимулирующие препараты. Их назначают для повышения защитных сил организма и обеспечения ребенка необходимыми витаминами и микроэлементами.
- Специальные препараты, содержащие в своем составе бифидобактерии.
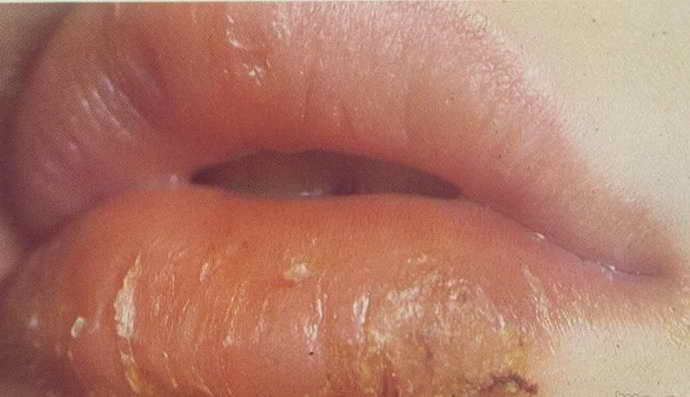
В некоторых случаях у ребенка любого возраста может развиться такое воспалительное кожное заболевание, как периоральный дерматит. Оно характеризуется образованием небольших прыщиков или папул вокруг рта.
Причины кроются как во внешних, так и во внутренних раздражителях. В этом случае лечение заключается в прекращении использования каких-либо наружных косметических средств, мазей и гормональных препаратов. Терапия заключается в использовании антигистаминных лекарственных продуктов: Супрастина, Тавегила, Эритромицина и др.
Дерматит на лице у ребенка – явление весьма распространенное. Однако не стоит его недооценивать, ведь при неправильном и несвоевременном лечении возможно развитие серьезных осложнений заболевания. Как лечить этот недуг и избежать ремиссии – подскажет педиатр.
https://youtube.com/watch?v=G7ercYVLZH0
Причины и особенности заболевания
Точные причины возникновения аллергии у конкретного малыша определить трудно. Ключевую роль играет мутация генома, передающаяся по наследству. Где и в каком конкретно гене произошла мутация, установить крайне сложно. При попадании триггера организм реагирует на чужеродное вещество, высвобождая гистамин.
Ученые выявили зависимость возникновения дерматитов от сильных стрессов и психоэмоциональных нагрузок. Заболеваемость детей, переживших стресс или воспитывающихся в семье с частыми конфликтами, на 12-15% выше средних значений. Важную роль в вероятности появления дерматита играют врожденные патологии органов и систем.
Повышенная проницаемость наружного слоя атопической кожи способствует попаданию в организм аллергенов, которые запускают каскадную аллергическую реакцию всего организма. Симптоматика заболевания и назначаемое лечение зависят от того, какой фактор провоцирует аллергическую реакцию:
- пищевой;
- бытовой;
- экологический;
- лекарственный;
- эндогенный.
https://youtube.com/watch?v=AQe-Xv6ZafI
Причины возникновения аллергического дерматита
Врачи считают, что аллергические дерматиты формируются из-за действия наследственности. Необязательно у родственников обнаруживается идентичная болезнь. Это может быть бронхиальная астма, крапивница, аллергический ринит. С помощью генетического аппарата передается предрасположенность к заболеванию, которое формируется под действием повреждающих факторов. Причины возникновения аллергического дерматита:
- употребление продуктов, обладающих высокой степенью аллергенности;
- употребление лекарственных препаратов без назначения врача или при отсутствии сведений о наличии побочных эффектов у пациента;
- частый загар, действие инфракрасного излучения в солярии, которые повреждают кожу, провоцирует раковые заболевания;
- использование некачественной косметики, в состав которой входят вредные химические компоненты;
- неблагоприятная окружающая экологическая обстановка, действие местных климатических факторов;
- частый стресс, депрессия, нервное напряжение, вызывающие всплеск гормональных веществ в крови;
- сбой иммунной системы;
- частые вирусные, инфекционные заболевания, провоцирующие гиперреактивность иммунитета;
- укорочение сроков грудного вскармливания: ребёнок получает недостаточно витаминов, микроэлементов, минералов, других полезных веществ;
- употребление матери во время беременности некачественных продуктов питания, лекарств, алкоголя, никотина, разных видов токсинов;
- вирусные или инфекционные заболевания женщины во время беременности, что провоцирует гиперреактивность иммунитета у плода.
Многие пациенты интересуются – заразен или нет аллергический дерматит? Это состояние, которое не передается от пациента другому человеку. Оно образуется под действием повреждающих факторов, но не у каждого пациента. Например, у одних людей с неблагоприятной наследственностью бактериальное заражение вызывает дерматит, у других – лишь признаки инфицирования. Атопический дерматит не передается при беременности. Но мать может передать предрасположенность к развитию патологии.
Пелёночный дерматит у детей
Пелёночным дерматитом принято называть изменения кожи воспалительного характера в паховой и/или ягодичной области у ребёнка. Термин возник в давние времена, когда причиной воспаления кожи являлось длительное воздействие загрязнённых мочой и калом пелёнок. В наше время все пользуются подгузниками, но какими бы хорошими они ни были, при длительном их применении они так же способствуют развитию дерматита. Поэтому название «пелёночный» осталось неизменным.
Таким образом, причиной пелёночного дерматита является нарушение гигиенического ухода за малышом. В той или иной степени подвергаются этому недугу большая часть детей в возрасте до 1 года.
https://youtube.com/watch?v=tqujDLp1gHM
Проявления пелёночного дерматита
Обычно выделяется три степени тяжести болезни:
- Лёгкая – умеренное покраснение кожи, которое иногда может сопровождаться одиночными элементами сыпи в виде пятен и небольших узелков, возвышающихся над кожей. Воспаление при этой степени ограничено областью естественных отверстий, ягодиц и верхней части бёдер. Лёгкое течение болезни обычно не влияет на общее состояние младенца. Если вовремя не принять меры по уходу, то картина усугубится.
- Средняя – выраженная краснота, узелковая сыпь, в некоторых местах отёчность, а иногда и изъязвления кожного покрова. В этой стадии болезни ребёнок будет раздражительным, плаксивым, так как вышеуказанные проявления приносят малышу дискомфорт и боль. Если и дальше не ухаживать за повреждённой кожей, то возможно присоединение инфекции и развитие тяжёлой степени заболевания.
- Тяжёлая – обширная яркая краснота с эрозией и мацерацией выходит за область контакта с подгузником. При вовлечении в процесс инфекции (чаще бактериальной или грибковой) появляются пузыри с мутным содержимым. Общее состояние ребёнка сильно страдает.
Большинство малышей пелёночный дерматит переносят в лёгкой форме. Вероятность развития среднетяжёлого и тяжёлого течения больше у детей с неблагоприятным преморбидным фоном. К таковым относятся: диарея, недавний приём антибиотиков, который провоцирует развитие грибковой инфекции, дефицит витаминов, недоношенность, сопутствующий аллергический или себорейный дерматит, иммунодефицит и прочее.
С приобретением малышом навыков гигиены и усовершенствованием защитных функций кожи риск возникновения пелёночного дерматита в разы снижается.

Как лечить и не допускать дерматит на попе у ребёнка?
- Необходимо проводить частую смену подгузников. Меняйте подгузник у новорождённого каждые 2 часа, а деткам старше 1 месяца – каждые 3 — 4 часа.
- Даже если указанный интервал времени ещё не прошёл, а подгузник уже сильно загрязнён, то нужно его сменить.
- Подмывание малыша тёплой водой или использование влажных салфеток без отдушек и спирта.
- После мытья проводить воздушные ванны минимум 5 минут.
- Применение качественных и современных подгузников.
- Для снижения раздражающего действия кала и мочи должны использоваться водоотталкивающие или барьерные средства.

Мази и кремы при пелёночном дерматите
Для профилактики и лечения среднетяжёлых и тяжёлых степеней пелёночного дерматита рекомендуется применять средства с мягким заживляющим действием. В последние годы с успехом используются местные препараты на основе декспантенола.
Декспантенол – это провитамин пантотеновой кислоты или, по-другому, витамина В5. Известно, что этот витамин необходим для нормального функционирования кожных покровов. После нанесения на повреждённую кожу препаратов декспантенола происходит его превращение в пантотеновую кислоту, которая запускает процессы регенерации.
На рынке представлены следующие средства:
- мазь «Декспантенол»;
- крем «Д-пантенол»;
- мазь «Пантодерм»;
- крем «Пантенол – EVO»;
- крем«Бепантол Baby»;
- мазь «Бепантен».
Препараты подходят для ежедневного применения. Наносятся на сухую кожу ягодиц малыша после каждой смены подгузника.
Чаще всего вышеперечисленные меры помогают справиться с воспалением кожных покровов в зоне соприкосновения с подгузником. Но если этого недостаточно, то приходится прибегать к более серьёзным фармакологическим средствам.

При подозрении на грибковое поражение используют:
- мазь «Нистатин»;
- мазь «Клотримазол»;
- мазь «Кетоконазол»;
- «Миконазол» крем и раствор для наружного применения.
При присоединении бактериальной инфекции наружно применяются антибактериальные препараты широкого спектра, такие, как:
- «Гентамицин»,
- «Эритромицин»,
- «Банеоцин».
Если дерматит упорно продолжается, то показана гормональная терапия коротким курсом. Применяются слабые глюкокортикостероидные препараты, например, 0,5 — 1 % гидрокортизоновая мазь.

Себорейный дерматит
Себорейный дерматит довольно распространённое явление у младенцев. Поражает чаще волосистую часть головы, реже встречается на бровях, веках, задней области шеи, ушных раковинах, пахово-ягодичных складках и подмышечной области.
Причиной развития данного дерматита являются грибы Malassezia furfur. Они относятся к условно-патогенным микроорганизмам. Это означает, что в норме у здоровых людей они встречаются, но при определённых условиях усиленно размножаются, что приводит к увеличению их численности и развитию патологического состояния под названием себорейный дерматит.
Основными признаками лёгкой формы заболевания являются плотные белые и желтоватые корочки на коже головы малыша. Общее состояние ребёнка не страдает. Выявляются они на 2 — 3 неделе жизни. По-другому их называют молочные корочки или гнейс. Это состояние не заразно и не является показателем недостаточного ухода за младенцем.
В случаях повышенной активности сальных желёз и плохой гигиены ребёнка (редкие купания, нахождение малыша в душной комнате, чрезмерное кутание) возможно развитие тяжёлых форм себореи. Тогда корочки появляются за пределами волосистой части головы и распространяются на кожные складки, конечности и туловище.

Лечение
От себорейного дерматита при лёгкой форме можно избавиться обычными гигиеническими процедурами в домашних условиях. Во время купания намылить голову детским шампунем и помассировать для размягчения корочек. Потом с помощью мягкой щётки их можно будет вычесать.
Если это не помогает, то можно использовать лечебные шампуни с противогрибковым действием. По поводу их применения необходимо проконсультироваться у педиатра или дерматолога.
Профилактика
Так как развитию себореи способствует избыток кожного сала, то профилактические меры будут направлены на его минимизацию.
- регулярные гигиенические ванны;
- одевать ребёнка соответственно температуре окружающей среды, не допускать перегрева;
- часто проветривать помещение, где находится малыш;
- поддерживать оптимальный уровень влажности;
- так же необходимо придерживаться гипоаллергенной диеты.

Симптомы и признаки
К симптомам заболевания можно отнести следующие проявления:
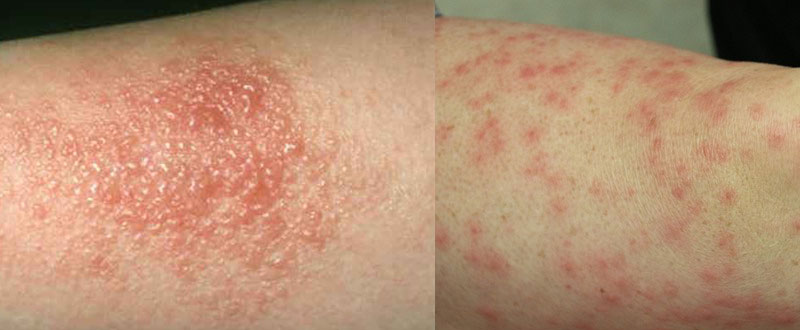
- Зуд и жжение в области поражения — их интенсивность варьируется в зависимости от силы раздражения нервных волокон дермы;
- Покраснение и отечность – симптомы острой формы недуга. Степень выраженности зависит от силы и времени воздействия раздражающих факторов;
- Везикулярные высыпания в виде маленьких пузырьков, заполненных жидким содержимым;
- Мокнутия — на пораженных участках появляются мокнущие раны, возникающие вследствие процесса экссудации (выделения жидкости), чаще всего они свидетельствуют о запущенности болезни;
- Шелушение и образование корочек часто встречается у детей при синдроме сухих рук и ног;
- Утолщение эпидермиса и усиление рисунка кожи – признаки, говорящие о том, что патология приобрела хроническую форму.
https://youtube.com/watch?v=G7ercYVLZH0
Симптомы
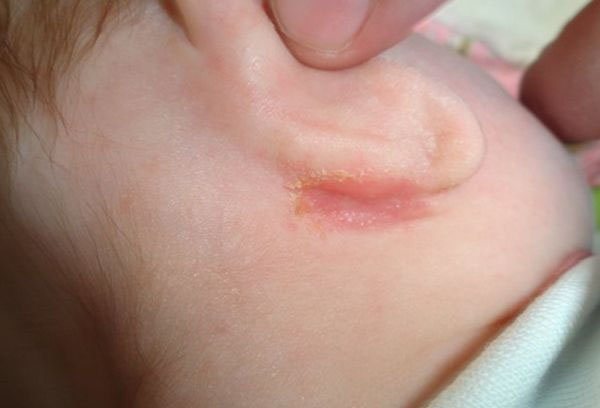
Важно определить, является ли раздражение кожи мягким или сильным. Обычно это довольно легко сделать
Одним из первых признаков опрелости является покраснение в области, которая обычно покрывается подгузником. В легких случаях это может быть слабая розоватость. Другие симптомы включают следующее:
Легкая пеленочная сыпь
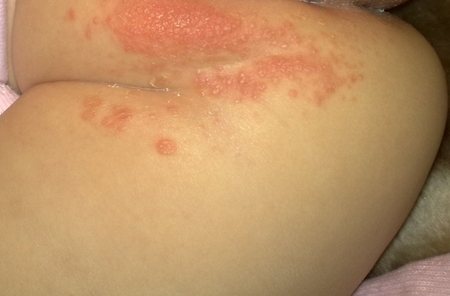
Для легкой опрелости характерны следующие симптомы:
- Розовые или красные пятна
- Несколько разбросанных прыщей
- Небольшое шелушение и сухость
- Ощущение жжения при мочеиспускании
Сильная опрелость подгузников
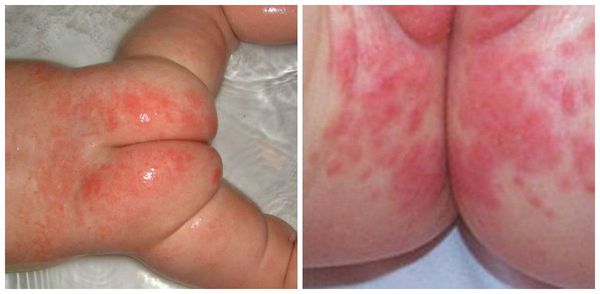
Для тяжелой опрелости характерны следующие симптомы:
- Обширное покраснение
- Болезненность в этой области
- Цыпки
- Изъязвление
- Волдыри
- Сухая, потрескавшаяся кожа
- Младенец явно расстроен
Лечение народными средствами
Помимо медикаментозной терапии широкое применение при лечении атопического дерматита получило лечение народными средствами. Необходимо помнить, что лечение атопии народными средствами должно проводиться только в комплексе с традиционным лечением и соблюдением специальной диеты. В совокупности комплекс этих мероприятий позволяет снять острые симптомы заболевания.
Для удаления негативной симптоматики можно воспользоваться следующими народными средствами:
Лечебная ванна
- принятие лечебных ванн с березовыми почками, которые следует заварить горячей водой и прокипятить 5-7 минут. После этого отвар добавляется в негорячую ванну (до 37°C.). После окончания процедуры ребенка вытирают насухо, и смазывают лечебным кремом;
- помимо трав при атопическом дерматите, для ванны можно использовать крахмал (3 ст.л. на 1 л. кипятка), а также морскую соль (5 ст. л. добавляется в подготовленную ванну для купания ребенка);
существует еще один рецепт приготовления ванны, называемой «Клеопатра». Для ее приготовления необходимо взять 100 гр. масла оливок + 100 мл. свежего молока. Приготовленная смесь выливается перед купанием в ванну и способствует быстрому очищению кожных покровов от внешних проявлений, а также увлажнению кожи.
Лечение народными средствами, которые добавляются в воду для купания, способствует увлажнению кожных покровов и снятию зуда. Как правило, противопоказания для принятия лечебных ванн не существует, за исключением индивидуальной непереносимости добавочных компонентов.
Домашние мази для снятия атопического дерматита
Снять острые симптомы атопического дерматита можно такими народными средствами, как мазь и примочка, приготовленные в домашних условиях.
Наиболее часто используются следующие рецепты:
- на пораженный участок при атопическом дерматите можно наложить примочки со свежевыжатым соком из картофеля (алоэ);
- хороший эффект достигается при использовании примочек с 15 гр. яснотки и огуречной травы. Подготовленные компоненты заливают 1 стаканом горячей воды и настаивают 2-3 часа. После остывания в раствор окунается стерильная салфетка и прикладывается на область поражения;
- положительный эффект оказывает мазь, приготовленная с использованием прополиса (10 гр.) и 250 мл. масла из оливок. Приготовленная субстанция помещается в разогретую до 150°C духовку и нагревается не менее 40 минут. После остывания масса наносится на кожу и может храниться в прохладном темном месте;
- народными средствами для лечения атопического дерматита достаточно часто используется мазь с добавлением детского крема. Для ее приготовления необходимо взять 50 гр. детского крема, смешав его с 1 ст. л. свежего алоэ, 1 ч.л. валериановой настойки и 5 гр. масла из оливок. Для получения лечебного эффекта приготовленная мазь наносится 2-3 раза в день на пораженные участки тела;

еще одним наружным средством лечения атопического дерматита у ребенка является мазь с добавлением мумие и череды. Для приготовления смеси следует взять 1 ст. оливкового масла, 1 ст. л. сухого порошка череды и 5 гр. мумие. Все ингредиенты смешиваются и прогреваются на водяной бане в течение 1 часа, после этого смесь процеживается и переливается в чистую прозрачную емкость. Мазь наносится 1-2 раза в день на пораженные участки кожи.
Необходимо помнить, что любое лечение, в том числе и народными рецептами, должно проводиться только после консультации с лечащим врачом.
Лечение
Назначаются препараты сразу нескольких групп:
- Противовоспалительные нестероидные средства местного действия. Это цинковая мазь, Циндол, Каламин и иные.
- Антигистаминные препараты. Лекарства первого и третьего поколений. Преимущество отдается Цетрину и его производным. Возможно использование Фенистила и иных медикаментов второго поколения.
- Антисептики. Уменьшают вероятность вторичного инфицирования раневых поверхностей. Это Хлоргексидин, Фурацилин и иные.
В комплексе этих лекарственных средств достаточно.
Требуется также и проведение профилактики в периоды между рецидивами:
Нельзя одевать ребенка в тесное синтетическое белье
Одежды должна быть из натуральных материалов.
Нужно исключить контакты с аллергенами.
Важно своевременно лечить все соматические заболевания.
Необходимо отказаться от длительных прогулок на солнце.
Нельзя мыть ребенка в чрезмерно горячей воде.
Одевать маленького пациента нужно по сезону.. https://www.youtube.com/embed/NXtd1mc7fNA
Народные средства
Народные рецепты могут использоваться только в качестве подспорья, но никак не основного метода терапии. Максимум, к чему можно прибегнуть, это нейтральные растворы и отвары:
- Сода с солью. Смешать чайную ложку соды и чайную ложку соли. Смачивать пораженные участки дермы. Оставить компресс на несколько минут.
- Отвар ромашки. Заварить чайную ложку ромашки стаканом воды. Делать такие же компрессы.
- Отвар коры дуба. Готовится тем же самым образом, равно как и применяется.
Дерматит у детей протекает тяжело, доставляя немало дискомфорта ребенку и его родителям
Важно своевременно проконсультироваться у врача. Так будет возможность остановить болезнь в начальный период развития, когда терапия наиболее эффективна
Характеристика заболевания
У детей атопический дерматит проявляется в возрасте от 2-х месяцев, сверившись с фото, родители могут заподозрить патологию. Важную роль играет наследственность, болезнь часто передаётся от родителей к детям.
Атопия — это чрезмерная восприимчивость организма к различным провоцирующим факторам, таким как пыль, лактоза, шерсть, пыльца и другим. Болезнь сопровождается характерными симптомами, которые зависят от возраста ребёнка.
Начальные признаки преимущественно возникают у детей с нетипичным строением тела. Патология затрагивает младенцев с паратрофией, пониженной эластичностью кожи, явными сосудистыми реакциями либо нестабильной прибавкой в массе. У грудных детей возникает краснота щёк, шелушение и отёчность. Наблюдается покраснение ягодиц, связанное с расширением мелких сосудов.
После начальных симптомов наступает фаза обострения. Состояние кожи ухудшается, появляются корки, эрозии и чешуйки на мокнущих очагах воспаления. Далее следует фаза ремиссии, при которой ослабляет симптомы, и постепенно исчезают клинические проявления. Завершает болезнь стадия клинического выздоровления: симптомы отсутствуют на протяжении 3-7 лет.
Длительность патологии зависит от качества лечения, формы болезни и особенностей ребёнка. При правильной терапии симптомы исчезают через 2 недели, реже затягиваются до 40 дней. Полностью заболевание не лечится, но можно добиться долгой ремиссии. Под влиянием негативных факторов дерматит в любой момент обостряется и снова требует лечения.
Профилактика и предупреждение повторных рецидивов дерматита
- исключить возможность контакта ребенка с веществом, по отношению к которому происходит формирование аллергической реакции;
- проводить закаливание детского организма;
- правильно ухаживать за кожными покровами ребенка;
- применять только качественные, гипоаллергенные средства личной гигиены и косметики;
- покупать одежду, постельное белье, полотенца только из натуральных тканей;
- менять подгузник не реже, чем раз в 4 часа;
- предотвращать длительный контакт кожных покровов ребенка с мочой, калом и мокрыми пеленками;
- корректировать рацион питания кормящей матери и ребенка (исключать продукты с высоким содержанием аллергенов);
- избегать контакта ребенка со средствами бытовой химии, пищевыми, растительными, животными и прочими видами аллергенов;
- использовать климатотерапию (оздоравливать ребенка на морском побережье, в горах, соляных пещерах, некоторое время прибывать под лучами солнца).
Прогнозы
Прогнозировать полное избавление от аллергического дерматита можно лишь при наличии важных критериев: своевременное обращение в медицинское учреждение при первом подозрении недуга. Чем легче степень поражения, тем быстрее и надолго можно от него избавиться.
Родители, пренебрегающие врачебными советами, подвергают вероятному риску здоровье собственного ребенка. Его может одолеть такое серьезное осложнение, как бронхиальная астма. И это не единственное негативное последствие: при нарушении внутрикожного минерального обмена развивается крапивница или псориаз, от которого практически невозможно избавиться.
Вас может заинтересовать
Периоральный дерматит: причины, симптоматика и лечение
Симптомы и лечение проверенными способами себорейного дерматита на голове
Что собой представляет контактный дерматит?
Прежде чем приступать к лечению, необходимо понять, что собой представляет данное заболевание.
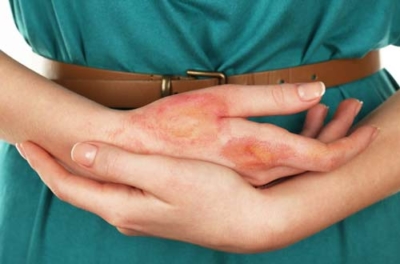
Контактный дерматит – это локальное воспаление кожных покровов, проявляющееся при взаимодействии с раздражителем.
Острый контактный дерматит
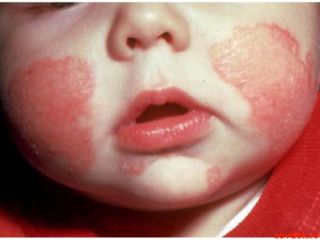
Для острой формы течения характерно появление эритемы — аномального покраснения в области соприкосновения с раздражающим фактором.
Зона поражения имеет четкие очертания границ.
При длительном и интенсивном воздействии возможно появление волдырей с последующим образованием струпьев.
Хронический контактный дерматит
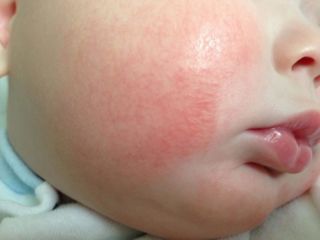
Хроническая форма течения обусловлена системным взаимодействием с раздражителем.
Патологический процесс может продолжаться длительное время — месяцы, годы даже после устранения спровоцировавших его причин.
На коже маленького пациента образуются эритемы, инфильтрации, трещины.
Возможно уплотнение и ороговение пораженных участков кожного покрова. Тяжело поддается терапии.