Перелом лучевой кости в типичном месте: причины, симптомы, диагностика, лечение
Содержание:
Цель реабилитации
Основным приемом восстановительного периода после перелома костей пястного сочленения является лечебная физкультура. Дело в том, что любой перелом требует временной иммобилизации, чтобы кости срослись. Но запястный сустав имеет блочную конструкцию и соединен множеством мелких связок. При длительном обездвиживании они теряют свою функциональную способность, и сустав «застывает». Поэтому его нужно разрабатывать, для чего инструктором предлагается комплекс восстановительных упражнений.
Цель такой физкультуры – восстановить нормальное кровообращение и лимфоток в поврежденной зоне. Физическая нагрузка способствует сокращению мышечных волокон, что в свою очередь улучшает циркуляцию крови, ускоряет восстановление функций сустава. ЛФК после травмы улучшает трофику тканей, препятствует их атрофии и развитию осложнений в виде артроза или остеопороза.
Перелом запястного сустава
Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
Сочетание переломов лучевой и локтевой костей чаще всего встречаются у детей. Будут рассмотрены только два вида переломов — поднадкостничный и переломы по типу «зеленой ветки», поскольку остальные переломы этого типа требуют неотложного направления к хирургу-ортопеду для репозиции под общей анестезией.
Переломы диафиза предплечья возникают под действием двух травмирующих механизмов. Прямой удар, например при автодорожной травме, — наиболее часто встречающийся механизм. Непрямой механизм — падение с развитием продольной компрессии — может привести к сочетанному перелому костей предплечья.
Обычно отмечают боль, опухание и потерю функции кости и предплечья. Иногда наблюдают парезы лучевого, срединного и локтевого нервов, которые нужно обязательно исключить путем тщательного физикального обследования с документированием.
Для определения положения костных фрагментов обычно достаточно переднезадней и боковой проекций. Снимки делают с захватом лучезапястного и локтевого суставов, чтобы подключить такие внутрисуставные повреждения, как вывих или подвывих.
Для закрытых переломов костей предплечья повреждение сосудисто-нервного пучка нетипично. Тем не менее документирование их функции является неотъемлемой частью обследования при всех переломах костей предплечья.

Лечение сочетанных переломов лучевой и локтевой костей
Класс В: тип IA (без смещения по ширине), тип IБ (без углового смещения). Это нетипичное повреждение лечат иммобилизацией тщательно изготовленной большой гипсовой повязкой или передней и задней лонгетами с локтевым суставом, согнутым под углом 90°, и предплечьем в нейтральном положении (см. Приложение). Предостережение: показаны повторные рентгенограммы, поскольку часто бывает вторичное смещение. Во всех случаях необходимо неотложное направление к ортопеду.
Класс В: тип IIА (со смещением), тип IIБ (смещение с укорочением), тип IIB (оскольчатый). Оказываемая неотложная помощь включает иммобилизацию и немедленное направление на хирургическую репозицию. Закрытая репозиция в этих случаях, как правило, неадекватна, поскольку не позволяет достичь и удержать правильное сопоставление отломков и корригировать ротационное смещение.
Класс В: тип IIIА (поднадкостничный), тип IIIБ (по типу «зеленой ветки»). Поднадкостничные переломы лечат иммобилизацией большой гипсовой повязкой сроком на 4—6 нед. Переломы по типу «зеленой ветки» с угловой деформацией меньше 15° иммобилизуют длинной гипсовой повязкой на срок 4—6 нед. При угловой деформации более 15° показано направление к ортопеду для репозиции.Класс В: IV тип (перелом проксимальной трети обеих костей предплечья в сочетании с передним вывихом головки лучевой кости). Эти переломы требуют открытой репозиции и внутренней фиксации.
Аксиома: комбинированный перелом проксимальной трети лучевой и локтевой костей обычно сочетается с передним вывихом головки лучевой кости.
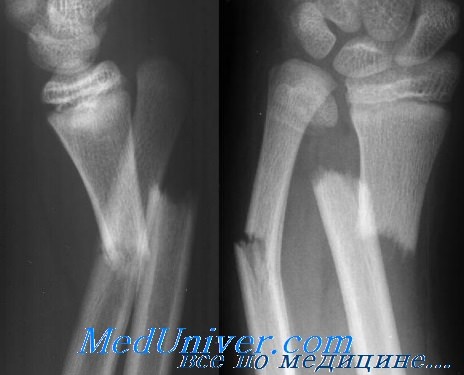
Осложнения сочетанных переломов лучевой и локтевой костей
Сочетанные переломы лучевой и локтевой костей имеют множество осложнений.1. При открытых переломах часто встречается инфекция, но она бывает и при закрытых переломах.2. Для закрытых переломом повреждения нервов нетипичны, однако они часто наблюдаются при открытых переломах. Частота повреждений лучевого, локтевого и срединного нервов примерно одинакова.3. Сосудистые повреждения — редкое осложнение благодаря наличию многочисленных артериальных коллатералей,
4. Следствием неадекватной репозиции или иммобилизации может быть несращение или неправильное сращение.
5. Сочетанным переломам диафизов костей предплечья может сопутствовать туннельный синдром, захватывающий как переднюю, так и заднюю группы мышц
Важно подчеркнуть, что дистальный пульс может оставаться в норме, несмотря на повышенное давление в фасциальных футлярах и уменьшенный капиллярный кровоток. Диагностируют этот перелом на основании трех важных признаков: а) уменьшенной чувствительности пальцев; б) пониженной функции мышц предплечья; в) глубокой ноющей боли в мышцах предплечья.Лечение — хирургическое
Пострадавшего необходимо срочно направить на фасциотомию.
6. Синостоз лучевой и локтевой костей может осложнить лечение сочетанных переломов костей предплечья.7. При неправильно леченном переломе может наблюдаться нарушение пронации и супинации.
– Также рекомендуем “Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение”
Оглавление темы “Переломы костей предплечья, плеча”:
Лечебные мероприятия
Лечение при переломе кости лучезапястного сочленения направлено на восстановление ее анатомического положения и обеспечение полного покоя травмированной конечности. От тяжести травмы зависит дальнейшая тактика лечения и необходимость в стационарном наблюдении. Типичные переломы, не имеющие осложнений, контролируются амбулаторно.
Консервативное лечение
Консервативный метод применяется для неосложненных переломов, травматолог проводит местное обезболивание и вправляет кость (при смещении, но без признаков патологии). Фиксация анатомически правильного положения кости обеспечивается при помощи гипсовой лонгеты (от пальцев до области локтевого сустава). Большой палец на поврежденной руке также подлежит фиксации. Для обеспечения полного покоя, поврежденная конечность помещается в косынку, либо ортопедический бандаж.
Оперативное лечение
Деформация кости, либо перелом с множественными оскольчатыми фрагментами, является показанием для проведения инструментального вмешательства. Сопоставление фрагментом кости (репозиция) проводят с использованием вспомогательных приспособлений.
Виды оперативной репозиции:
- Закрытая – через кожу проводятся спицы или пластины, необходимые для фиксирования фрагментов (применяется местное обезболивание);
- Малоинвазивная – костные фрагменты фиксируются винтами в кости и пластиной расположенной подкожно (применяется местная анестезия);
- Открытая – кожные слои рассекаются, для устранения мелких осколков вручную. Кости придают анатомически правильное положение при помощи скоб и штифтов (применяется медикаментозный сон);
- Компрессионно – дистракционная фиксация – применяют аппарат для внешней фиксации костных фрагментов (общая анестезия).
После снятия фиксирующих приспособлений проводят контрольную диагностику (рентген или КТ), чтобы проверить адекватность восстановления кости и оценить проведенную репозицию.
Причины и основные виды переломов
В зависимости от природы выделяют следующие типы переломов:
- Патологический перелом. Это перелом, который возникает при воздействии силы невысокой интенсивности на кость пониженной прочности. В некоторых случаях патологические переломы могут возникать даже при обычной ежедневной активности, во время движений. Столь значительное снижение прочности кости развивается обычно в результате каких-либо метаболических или эндокринных расстройств, которые сопровождаются нарушением обмена питательных веществ и минералов и, соответственно, изменением процесса построения костной ткани. Также нередко кости приобретают повышенную хрупкость по мере роста злокачественных опухолей как первичных (развивающихся из костной ткани или ткани костного мозга), так и метастатической (раковые клетки, занесенные током крови из других органов). Нередко в основе патологических переломов лежит остеомиелит – инфекционное поражение костного мозга и костной ткани. Возрастные изменения в костях, из-за которых обычно возникает остеопороз, сопровождаемый истончением и ослаблением костей, также довольно часто снижают прочность костей и способствуют переломам.
- Травматический перелом. Такой перелом возникает в результате воздействия на кость силы высокой интенсивности. Обычно это происходит вследствие каких-либо ударов различной направленности. Наиболее частой причиной травматических переломов лучевой кости являются прямые удары предплечья, падения с некоторой высоты на отведенную руку, удары при дорожно-транспортных происшествиях или при занятиях спортом. Огнестрельные ранения также могут лежать в основе перелома лучевой кости. Для данного механизма характерно повреждение мягких тканей, нервов и сосудов, а также значительный костный дефект (отсутствие участка кости). Особенно тяжелые оскольчатые переломы костей предплечья встречаются в результате травматизма, вызванного сельскохозяйственной или промышленной техникой.
В травматологической практике выделяют следующие типы переломов:
- Поперечные. При поперечных переломах линия разлома обычно располагается перпендикулярно к оси кости, то есть, другими словами, данный перелом располагается строго поперек кости. Развивается обычно в результате непосредственного воздействия травматического фактора на кость, при этом вектор силы имеет перпендикулярное направление по отношению к кости (например, при ударе молотком или любым другим тупым предметом по предплечью).
- Косые. Для косого перелома характерна прямая линия излома, которая пересекает кость под различными углами, но не является перпендикуляром для оси кости. Является одним из наиболее распространенных типов перелома лучевой кости. Развивается в результате прямого воздействия травматического фактора на кость, а также при опосредованном травматизме (например, при падении на кисть, находящуюся в положении ладонного сгибания, может возникнуть перелом лучевой кости)
- Винтообразные. При винтообразных переломах линия излома имеет спиралевидную форму, костные отломки несколько повернуты. Данные переломы возникают при сильном вращении кости.
- Продольные. При продольных переломах линия перелома располагается параллельно к оси кости. Обычно данные переломы возникают при боковом сдавлении кости, а также при прямом и сильном ударе обширным тупым предметом.
- Оскольчатые. Для оскольчатых переломов характерно наличие нескольких костных отломков и отсутствие четкой линии излома. При этом костные осколки могут находиться в своем нормальном положении, а могут быть смещены.
- Вколоченные. Вколоченные переломы возникают при приложении значительной силы, вектор которой направлен вдоль оси кости, к противоположным концам какой-либо длинной трубчатой кости. При этом костные отломки как бы вколачиваются один в другой.
По степени повреждения кожных покровов различают следующие переломы:
- Открытые переломы. Для открытых переломов характерно значительное нарушение целостности мягких тканей и кожных покровов, в результате чего костные отломки сообщаются с внешней средой. Являются крайне опасными из-за осложнений в виде кровотечения и из-за возможного проникновения инфекционных агентов. Кожные покровы могут быть повреждены как острыми краями костных отломков, так и травмирующим фактором.
- Закрытые переломы. При закрытых переломах также может наблюдаться повреждение мягких тканей, однако костные отломки не сообщаются с внешней средой через кожный дефект.
Классификация переломов лучевой и локтевой костей
Лучевую и локтевую кости можно рассматривать как два конуса, лежащие рядом, но указывающие в противоположные стороны. Лучевая и локтевая кости лежат параллельно друг другу и в своих проксимальных отделах охвачены сравнительно большим мышечным массивом. Из-за их близости повреждающие силы обычно отрывают обе кости друг от друга с повреждением их связочного аппарата.
Аксиома: перелом одной из парных костей, особенно с поперечным или угловым смещением, как правило, сопровождается переломом или вывихом другой.
Особенности связочного аппарата лучевой и локтевой костей показаны на рисунке. Эти кости скреплены суставными капсулами в локтевом и лучезапястном суставах. Кроме того, они соединены в проксимальном отделе ладонной и тыльной лучелоктевыми связками. В дистальном отделе последние формируют сустав, содержащий фиброзно-хрящевой суставной диск. Между диафизами обеих костей проходит мощная соединяющая фиброзная межкостная перепонка.
Лучевая и локтевая кости окружены четырьмя главными группами мышц, тяга которых часто приводит к переломам со смещением или сводит на нет адекватную репозицию. Как показано на рисунке, этими группами являются:1. Проксимальная: двуглавая мышца плеча и супинатор прикреплены к проксимальному отделу лучевой кости и обеспечивают отведение.2. Диафизарная: круглый пронатор прикреплен к диафизу лучевой кости и обеспечивает приведение.3. Дистальная: к дистальному отделу лучевой кости прикреплены две группы мышц:а) квадратный пронатор оказывает приводящее и смещающее действие;б) плечелучевая, длинная и короткая отводящие мышцы I пальца вызывают деформацию, как изображено на рисунке.Из всех этих мышц наиболее сильное смещающее действие оказывает плечелучевая мышца.
Лучевую и локтевую кости можно рассматривать как два конуса, сходящиеся на концах, позволяющие, таким образом, супинацию и пронацию при «прокатывании» лучевой кости по локтевой
Приступая к лечению этих переломов, следует уделять особое внимание поддержанию правильной длины и приданию правильного положения костей. Кроме того, необходимо сохранить естественную кривизну лучевой кости, как показано на рисунке, чтобы после консолидации пронация и супинация были в полном объеме
Классификация переломов лучевой и локтевой костей
Используемая классификация основана на принципах анатомии и проводимого лечения.
Переломы проксимального отдела костей предплечья:Класс А: переломы локтевого отросткаКласс Б: переломы головки и шейки лучевой костиКласс В: эпифизеолизы и остеоэпифизеолизы головки и шейки лучевой кости (у детей)Класс Г: переломы венечного отростка
 Лучевая и локтевая кости соединены на обоих концах у лучезапястного и локтевого суставов капсулами. Межкостная перепонка соединяет обе кости по ходу их диафизов
Лучевая и локтевая кости соединены на обоих концах у лучезапястного и локтевого суставов капсулами. Межкостная перепонка соединяет обе кости по ходу их диафизов
Переломы диафиза:Класс А: переломы лучевой костиКласс Б: переломы локтевой костиКласс В: комбинированные переломы лучевой и локтевой костей
Переломы дистального отдела предплечья:Класс А: разгибательный тип (переломы Коллиса)эпифизеолиз дистального эпифиза лучевой кости, разгибательный тип у детей сгибательный тип (переломы Смита)
Класс Б: дорсальный краевой перелом I типа (переломы Бартона)переломы шиловидного отростка лучевой кости II типа (переломы Гетчинсона)
– Также рекомендуем “Перелом локтевого отростка. Диагностика и лечение”
Оглавление темы “Переломы костей запястья, предплечья”:
Чем болеет лучевая кость
В лучевой кости с обеих сторон находятся утолщения: лучезапястное (ближе к ладони) и лучелоктевое (поблизости от локтя). Хрящевое покрытие костной шишки выступает в роли амортизатора с несколькими функциями:
- распределитель нагрузки;
- предохранитель от трения;
- регулятор скольжения.
Главные враги амортизационных покрытий костей – непомерная весовая нагрузка и возраст. Перегрузки при постоянных спортивных тренировках также заставляют смазку быстро истончаться. Оставшиеся без предохранительной «прокладки» суставы соприкасаются. Возникающее трение причиняет сильную боль, сустав начинает разрушаться. Возрастная патология формируется вследствие изменений в обмене веществ, системе кровотока.
К заболеванию приводят несколько причин: острый дефицит витаминно-минерального комплекса в организме, сильное физическое истощение, инфекционная атака, путем попадания в кровоток, оттуда – в костную ткань. Остеомиелит поражает лучевую кость полностью – болезнь захватывает костный мозг и кость вместе с надкостницей.
Наружную часть кости покрывает тонкая пленка – надкостница, обеспечивающая увеличение кости в размере, участвующая в процессе сращивания после перелома. У надкостницы важная функция: снабжение верхних слоев кости питанием и обеспечение ее нервной проводимости.
Если в мышечных тканях развивается воспаление, возникает инфекционное поражение либо кость травмируется – воспаляется надкостница. Заболевание требует немедленного лечения, в противном случае кость начнет постоянно болеть и медленно разрушаться.
Заболевание вызывает нарушение в минеральном составе тканей, уменьшая их плотность.
Основных причин две:
- Нарушение обмена веществ;
- Патология внутренних органов (кишечник, почки).
При заболеваниях подобного рода минеральные вещества либо перестают в достаточном количестве поступать в кровь, а затем в костные ткани, либо слишком быстро вымываются.
Если костные ткани образуются медленнее, чем происходит их отмирание, плотность строения тела лучевой кости уменьшается – выявляется остеопороз кости. К заболеванию приводят: недостаток витаминов, минеральной составляющей, проблемы наследственности, длительный прием медикаментов мочегонного свойства, заболевания щитовидной железы.
Различные неблагоприятные факторы, такие как повышенные спортивные нагрузки с разрывом связок, вредные излучения, наследственная предрасположенность, длительный контакт с токсичными соединениями, агрессивно атакуют лучевую кость, поэтому ее анатомия разрушается. В итоге формируются опухоли доброкачественные либо онкологического характера.
Первая помощь
Сломанная конечность должна быть в спокойном состоянии, ею нельзя выполнять какие-либо движения и как-то нагружать. Для того чтобы устранить болезненные ощущения, пострадавшему следует дать обезболивающий препарат. При наличии открытой раны, она обрабатывается антисептическим раствором и прикрывается стерильной салфеткой или бинтом.
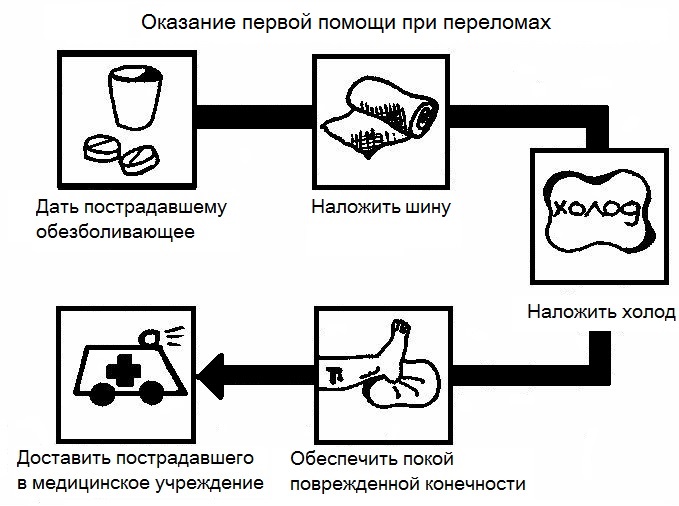
Рука пострадавшего приподнимается и фиксируется. Для этого можно использовать любую палку или длинную линейку, которую следует привязать к предплечью. Если же повязку наложить невозможно, из-за страха навредить, следует просто держать руку в приподнятом положении не шевелить ею. К месту травмы желательно приложить холодный компресс, который уменьшит болезненные ощущения и предотвратит развитие большого отека и гематомы.
Лечение
Как вылечить перелом в конкретной ситуации, подскажет только травматолог. Не стоит рассчитывать на народные средства для лечения перелома. Из-за отсутствия квалифицированной помощи возникают осложнения. Консолидированный перелом – типичное проявление неадекватной терапии. В результате фрагменты сращиваются самостоятельно, но не всегда правильно, из-за чего образуется костная мозоль. Она снижает функциональность руки и делает костную ткань уязвимой. По причине неправильного срастания возникает контрактура – тугоподвижность или полное обездвиживание.
При неосложненных ранениях проводится закрытая репозиция фрагментов с последующим наложением гипса. Это самое распространенное лечение переломов лучевых костей. Отломки сопоставляют под радиологическим контролем, что исключает ошибки и неправильное срастание. Наложение гипса осуществляется после репозиции. Руку сгибают в локте и подводят к туловищу. Дальнейшее лечение проходит в домашних условиях.
Перелом шиловидного отростка отрывного типа требует точности при сопоставлении отломков. Репозиция перелома может быть открытой, если травма проходит через сустав. Основным методом лечения является длительная иммобилизация с рентгеновским контролем. При хирургической репозиции используют не гипс, а ортез.
Оперативное лечение
Именно травмы шиловидного отростка лучевой кости чаще нуждаются в хирургическом лечении. Операция подразумевает фиксацию отломков винтами или пластинами. При серьезной фрагментации удается собрать не все осколки. В этом случае часть кости наращивают искусственно.
Показаниями к проведению операции являются:
- сопутствующие повреждения сосудов, мышц, нервов,
- осколочный перелом лучевой кости со значительным смещением,
- перелом головки лучевой кости с вывихом,
- неправильно сросшийся перелом.
Одним из методов оперативного лечения является восстановление лучевой кости аппаратом Илизарова. После операции остаются спицы в руке. Их убирают после сращения отломков. Повторная операция требуется при неправильной репозиции. В этом случае срок срастания перелома лучевой кости руки со смещением будет дольше, а рука все равно сохранит определенную уязвимость.
Длительная иммобилизация при переломе головки лучевой кости локтевого сустава не требуется. В случае перелома локтевой и лучевой костей период сращения займет в 2-3 раза больше времени. Общие сроки лечения, как и сопутствующие процедуры для восстановления устанавливает врач на основании клинической картины.
Сколько лечиться и носить гипс
Срок срастания перелома лучевой кости руки при консервативном лечении занимает от 4 до 10 недель. Насколько быстро удастся вернуть руке здоровье, определяется спецификой травмы, возрастом пациента и индивидуальными особенностями его организма. У молодых лиц сроки срастания перелома лучевой кости всегда меньше, как и негативные последствия. В пожилом возрасте ткани восстанавливаются медленней, а при наличии заболеваний костной системы или повышенной хрупкости возникают проблемы.
Снимать гипс можно тогда, когда кость полностью срослась. При повреждении лучевой кости на это уходит 8-10 недель. В случае одновременного вывиха и осложненных ранений гипс оставляют на 2 месяца. Если лучевая кость при переломе руки не смещена, достаточно 6-недельной иммобилизации.
Сколько носить гипс при отрытом переломе лучевой кости, зависит от метода лечения. При хирургической репозиции длительная иммобилизация не требуется. Традиционно используют лангету, которая ограничивает движения преимущественно в кисти.
Если после перелома болит рука, то назначают анальгетики, но навязчивые боли свидетельствуют о проблемах в терапии. Если сломанная рука болела после проведения операции, то уже через несколько дней дискомфорт должен уйти. Боли могут быть вызваны воспалением. Именно поэтому при открытой репозиции назначают антибиотики и препараты для иммунитета.
Особенности восстановления
Как быстро можно восстановить работоспособность при таком переломе? Примерно через полтора месяца, после того как будет снят гипс, рука уже будет нормально функционировать
Но важно понимать, что без реабилитационного периода не обойтись. Обязательно необходим лечебный массаж и физиотерапевтические процедуры
Итак, что представляет собой ЛФК при переломе лучевой кости?
Лучевая кость верхней конечности имеет свои особенности – она тонкая и довольно хрупкая. При травмировании руки, падении во время гололеда повредить целостность лучевой кости легко. Попытка предотвратить падение и инстинктивное выставление руки вперед с упором ладони приводит к перелому, ведь запаса прочности кости не хватает. У пациентов с дефицитом кальция получаются сложные многооскольчатые переломы.
Можно только представить объемы восстановления, грядущие пациентам после перелома лучевой кости. Вернуться к обычной жизни за несколько дней не получится – внешний вид руки, да и собственные ощущения представляют печальную картину:
- кожа руки приобретает синеватый оттенок, из-за травмирования мелких кровеносных сосудов;
- из-за ограниченного притока крови к руке ощущается онемение, одеревенение при попытках сделать малейшие движения рукой;
- первые движения неуклюжие и сопровождаются болезненными ощущениями;
- заметно визуальное укорочение конечности.
Работа над поврежденной рукой происходит в домашних условиях, в поликлинике врачи рекомендуют пациентам определенные упражнения и показывают базовые движения для разработки руки. Хирург назначит массаж, делающийся исключительно специалистом клиники.
Реабилитация после перелома считается успешной, если человек смог восстановить функции конечности, имеющиеся до травмы
Это крайне важно для людей, чья профессия связана с особыми навыками и умениями (например, скрипачей)
Ноющая боль в руке от плеча до кисти
На начальном этапе восстановления достаточно выполнять самые элементарные движения, позволяющие обслуживаться в быту. Для этого врачи рекомендуют приступать к восстановлению с
- упражнений:
- в руку берут небольшой резиновый мячик, удобно вкладывающийся в ладонь. Мяч нужно сжимать по несколько раз и медленно, а потом довести количество повторов до 15-20, выполняя их ритмичнее;
- сжимать ладонь без мяча – эффективное упражнение для тренировки поврежденной конечности. В данном случае необходимо сжать руку в кулак и с усилием сдавливать пальцы;
- поскольку после длительного пребывания в гипсе страдает и мелкая моторика рук, то пациентам советуют обязательно разрабатывать пальцы. Необходимо взять кусочек пластилина или игрушку антистресс и активно разминать в руках. Для начала рука будет сильно уставать и даже побаливать, но позже управлять пальцами станет легче. Выполняют упражнение по 5-10 минут в день, а также разминают предмет в любое свободное время;
- сидя за столом, соедините ладони в «молящейся» позе, и наклоняйте руку в одну сторону, а второй ладонью создавайте сопротивление против наклона руки. Не должно появиться никакого дискомфорта, при выполнении упражнения активно ощущается напряжение мышц руки;
- для разработки чувствительности руки, которая теряется после длительного пребывания в гипсе, необходимо крутить в ладони резиновый шарик с шипами;
- полезно бросать мячи об стену и ловить их руками – в этом простом упражнении отлично восстанавливается ловкость руки, которую пациент имел до получения травмы;
- если пострадавшая женщин, то она, скорее всего, умеет вязать – это отличный способ приятно провести время и восстановить конечность после перелома лучевой кости руки. Поначалу вязание станет невыполнимой задачей, а руки не будут слушаться, но с течением времени разработка конечности принесет свои плоды.
Все указанные упражнения отлично восстановят первичную работоспособность конечности, если выполнять их ежедневно и в достаточном объеме. Не стоит пугаться, если руки устаёт, ведь это естественное состояние после длительного обездвиживания конечности, а гимнастика только помогает вернуть здоровье руке.
Также врачи акцентируют внимание на том, что большую роль в восстановлении поврежденной конечности играют не только упражнения ЛФК при переломе, но и ежедневные бытовые дела. Рукам достаточно «включить» мышечную память и вспомнить то, что человек часто делал до получения травмы
Поэтому медики советуют чаще вращать конечность в разные стороны, доставать ею предметы с верхних полок, складывать мелкие предметы в коробку, расчесывать волосы – все эти действия еще больше включают конечность в привычный процесс.
Диагностика перелома лучевой кости
Клиническое обследование
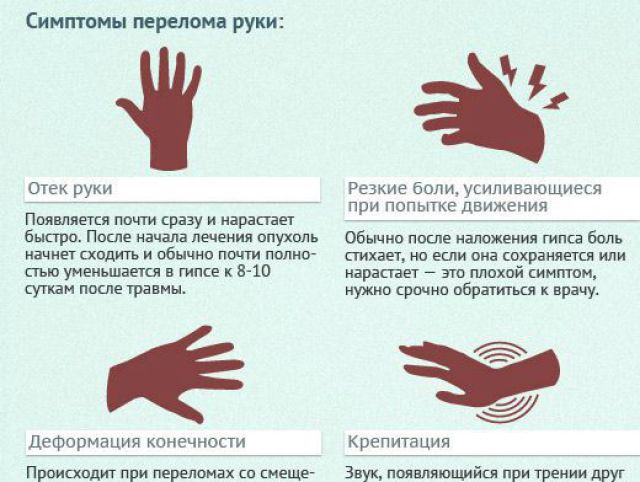
боль в области перелома, припухлость, патологическая подвижность, функциональная недееспособностьжелательно – очевидцами происшествияСостояние кровеносных сосудов предплечья оценивается на основании следующих критериев:
- Цвет кожных покровов предплечья и кисти. При нормальном кровообращении в периферических тканях кожные покровы имеют бледно-розовый цвет, интенсивность которого может значительно варьировать в зависимости от индивидуальных особенностей. Однако при нарушении артериального кровообращения наблюдается ишемия конечности, то есть ее малокровие. При этом кожные покровы становятся бледными, сухими, холодными. Цианотичный (синюшный) оттенок кожных покровов указывает на нарушение оттока венозной крови или на недостаточное поступление кислорода. Нарушение оттока венозной крови может возникать при тромбозе.
- Пульс на лучевой артерии. Пульс на лучевой артерии, как уже писалось выше, прощупывается немного выше ладонного возвышения большого пальца. Отсутствие пульса в данной области может быть связано с повреждением лучевой артерии, с низким артериальным давлением (пульсация исчезает при снижении систолического, то есть верхнего значения артериального давления ниже 90 мм ртутного столба).
Клиническое обследование позволяет диагностировать повреждения следующих нервов предплечья:
- Срединный нерв. Повреждение срединного нерва выявляется при невозможности сложить большой и указательный палец колечком (жест «ОК»), а также при нарушении тактильной или болевой чувствительности ладонной поверхности первых трех пальцев кисти (большой, указательный, средний).
- Лучевой нерв. Повреждение лучевого нерва диагностируется при невозможности тыльного разгибания пальцев при приложении некоторого сопротивления. При этом утрачивается чувствительность на тыльной поверхности первых трех пальцев.
- Локтевой нерв. Повреждение локтевого нерва сопровождается невозможностью разжатия пальцев против некоторого сопротивления, а также утратой чувствительности кожи в области четвертого и пятого пальца кисти (безымянный и мизинец).
Рентгенографические методы обследования
рентгеномНа сегодняшний день существует несколько методов радиологического обследования:
- Простая радиография или радиоскопия. Простая радиография представляет собой кратковременное просвечивание конечности рентгеновскими лучами с получением изображения на специальной пленке. При радиоскопии изображение проецируется в режиме реального времени на специальный экран. В клинической практике при травматологических патологиях чаще всего используется простая радиография в двух проекциях – переднезадней и боковой. Использование двух проекций позволяет осмотреть исследуемую область со всех сторон и исключает множество диагностических ошибок.
- Линейная томография. При линейной томографии из-за синхронизированного движения излучателя и пленки в различных направлениях может быть получен снимок области на определенной глубине. Данный метод обследования имеет крайне малое диагностическое значение при переломах лучевой кости, однако он широко применяется при других патологиях.
- Компьютерная томография. В основе компьютерной томографии лежит тот же принцип, что и в основе линейной томографии, с той разницей, что вместо пленки используются компьютерные технологии, которые позволяют не только получить более четкий и детализированный цифровой снимок, но также позволяют формировать трехмерные изображения и выявлять мельчайшие дефекты. Компьютерная томография является более дорогостоящим методом исследования, который предполагает большую дозу облучения, чем простая радиография. Однако при диагностических трудностях, а также при необходимости определения целостности сосудов использование данного метода оправдано.
ангиографияРадиологические методы обследования позволяют выявлять следующие признаки перелома лучевой кости:
- наличие дефекта со снижением интенсивности рентгенологической тени (трещина);
- косая, поперечная, винтообразная, продольная линия перелома;
- наличие множественных изолированных затемнений в проекции кости (оскольчатый перелом);
- изменение оси кости в месте перелома;
- отечность окружающих тканей;
- смещение суставных поверхностей;
- вывих локтевой кости.
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ)который входит в состав воды и многих других соединенийесли ангиография недоступна