Локальное утолщение паракостальной плевры слева
Содержание:
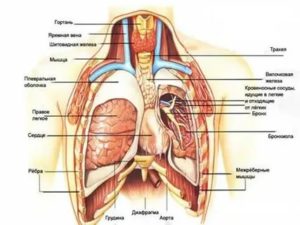
Этапы дыхания
Кислородный обмен между организмом и внешней средой проходит в четыре этапа:
- Воздух попадет из внешней среды в легкие и заполняет все доступное пространство.
- Происходит диффузия газов, в том числе и кислорода, через стенку альвеолы (структурная единица легких) в кровь.
- Гемоглобин, который содержится в красных клетках крови, связывает большую часть кислорода и разносит его по организму. Небольшая часть растворяет в крови в неизменном виде.
- Кислород покидает гемоглобиновые соединения и через стенку сосуда проходит в клетки тканей и органов.
Отметим, что в этом процессе дыхательная система участвует только на начальном этапе, остальное зависит от характера тока крови, ее свойств и уровня тканевого обмена. Кроме этого, легкие участвуют в теплообмене, выведении токсических веществ, образовании голоса.
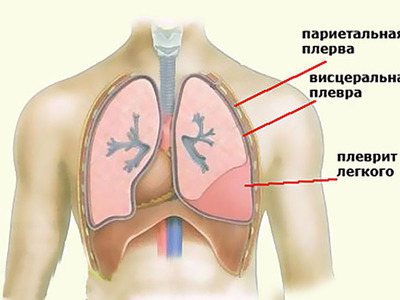
Спайки в легких
Они образуются в любом месте благодаря наличию соединительной ткани. Образованию спаек подвержены многие органы человеческого организма.
Они могут иметь единичную структуру, а могут так разрастаться, что в конечном итоге занимают всю плевральную полость. В этом случае нужна экстренная медицинская помощь.
Симптомы, которые возникают при наличии в плевральной полости спаек:
- повышенное сердцебиение;
- отдышка;
- боли в грудном отделе;
- нарушение вентиляции легких;
- усиленный кашель;
- бледная кожа;
- повышенная температура.
Как правило, образованию спаек предшествуют перенесенные легочные заболевания, которые служат толчком к их развитию. Выделяют основные болезни, которые являются первопричиной образования спаек:
- воспаление легких;
- бронхит;
- туберкулез;
- рак легких;
- плеврит;
- пневмония;
- инфицирование легких;
Среди плевральных спаек можно выделить плевродиафрагмальные спайки, которые располагаются в нижней части грудной клетки. В основном толчком для их развития служат заболевания бронх. Рубцы образовываются в местах прилегания легкого к диафрагме.
В небольшом количестве спайки не представляют опасности, однако нужно избегать вирусных заболеваний, которые провоцируют их развитие и увеличение количества. Что в конечном итоге может привести к легочной недостаточности.
Разрастаясь, спайки способны снизить кровообращение в легких, перекрывая сосуды, а также бронхи. Перекрытие бронхов, приводит к снижению уровня кислорода в крови. В спайках при длительном развитии возможно образование собственных сосудов и нервов.
Плевропульмональные рубцы, как правило, можно отнести к туберкулезным изменениям. В основном они происходят в верхней части плевры, причем на рентгене имеют прерывистый неровный вид. Такой спаечный процесс может происходить при хронических инфекционных болезнях.
Плеврокостальные спайки в основном образовываются после фибринозных или гнойных плевритов, причем они развиваются очень быстро. Образующиеся утолщения плевры в основном происходят в боковых отделах, на стенках, по направлению к поверхности ребер легкого.
7 Роль жидкости в полости плевры
Как уже говорилось, некоторое количество жидкости в полости плевры находится в норме. Она обеспечивает скольжение ее листков при дыхании. При заболеваниях органов грудной клетки часто меняется ее состав и количество. Эти симптомы имеют большое значение для диагностического поиска.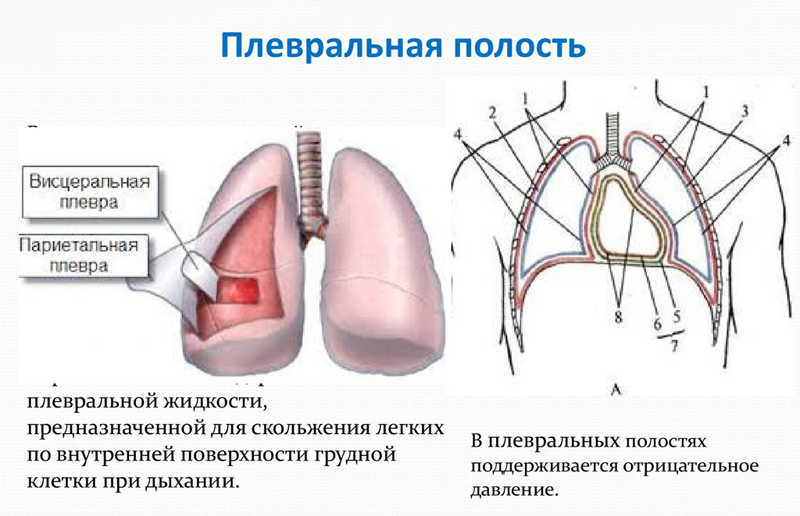
Одним из наиболее частых и важных симптомов является скопление жидкости в плевральной полости – гидроторакс. Эта жидкость имеет различную природу, но само ее присутствие вызывает однотипную клиническую картину. Больные чувствуют одышку, нехватку воздуха, тяжесть в груди. Та половина грудной клетки, которая поражена, отстает в дыхании.
Если гидроторакс небольшой и развился в результате пневмонии или плеврита, то он рассасывается самостоятельно при адекватном лечении. У больного иногда остаются спайки и плевральные наложения. Это неопасно для жизни, но создает затруднения при диагностике в последующем.
Плевральный выпот скапливается не только при болезнях легких и плевры. Некоторые системные заболевания и поражения других органов тоже ведут к ее скоплению. Это пневмония, туберкулез, рак, плеврит, острый панкреатит, уремия, микседема, сердечная недостаточность, тромбоэмболия и другие патологические состояния. Жидкость в плевральной полости по своему химическому составу разделяется на следующие разновидности:
- 1. Экссудат. Он образуется в результате воспалительного поражения органов грудной полости (пневмония, плеврит, туберкулез, иногда — рак).
- 2. Транссудат. Накапливается при отеках, снижении онкотического давления плазмы, при сердечной недостаточности, циррозе печени, микседеме и некоторых других болезнях.
- 3. Гной. Это разновидность экссудата. Он появляется при инфицировании плевральной полости гноеродными бактериями. Может появиться при прорыве гноя из легких – при абсцессе.
- 4. Кровь. Скапливается в плевральной полости при повреждении сосудов, спровоцированном травмой или другим фактором (распад опухоли). Подобное внутреннее кровотечение нередко становится причиной массивной кровопотери, угрожающей жизни.
Если жидкости скапливается много, она «поджимает» легкое, и оно спадется. Если процесс двусторонний, развивается удушье. Это состояние потенциально опасно для жизни. Удаление жидкости спасает жизнь больному, но если не вылечить патологический процесс, приведший к ее накоплению, ситуация обычно повторяется. Кроме того, жидкость в плевральной полости содержит белок, микроэлементы и другие вещества, которые организм теряет.
Диагностика плеврита
Для диагностики плеврита используются следующие обследования:
- осмотр и опрос больного;
- клиническое обследование больного;
- рентгенологическое исследование;
- анализ крови;
- анализ плеврального выпота;
- микробиологическое исследование.
Осмотр и опрос больного
При осмотре могут быть выявлены следующие патологические признаки:
- отклонение трахеи в здоровую сторону;
- посинение кожных покровов (указывает на серьезную дыхательную недостаточность);
- признаки закрытого или открытого травматизма грудной клетки;
- выбухание в области межреберных промежутков с пораженной стороны (за счет большого объема скопившейся жидкости);
- наклон тела в пораженную сторону (уменьшает движение легкого и, соответственно, раздражение плевры при дыхании);
- выбухание вен шеи (в связи с повышением внутригрудного давления);
- отставание пораженной половины грудной клетки во время дыхания.
Клиническое обследование больного
Во время клинического обследования врач производит следующие манипуляции:
- Аускультация. Аускультацией называется метод обследования, при котором врач выслушивает звуки, возникающие в теле человека с помощью стетоскопа (до его изобретения – непосредственно ухом). При аускультации больных с плевритом может быть выявлен шум трения плевры, который возникает при трении покрытых нитями фибрина плевральных листков. Данный звук выслушивается во время дыхательных движений, не изменяется после покашливаний, сохраняется при имитации дыхания (осуществление нескольких дыхательных движений с закрытым носом и ртом). При выпотном и гнойном плеврите в области скопления жидкости отмечается ослабление дыхательных шумов, которые иногда могут вообще не выслушиваться.
- Перкуссия. Перкуссия – это метод клинического обследования больных, при котором врач с помощью собственных рук или специальных приспособлений (молоточка и небольшой пластинки — плессиметра) выстукивает органы или образования различной плотности в полостях пациента. Методом перкуссии может быть определено скопление жидкости в одном из легких, так как при перкуссии над жидкостью возникает более высокий, тупой звук, отличающийся от звука, возникающего над здоровой легочной тканью. При выстукивании границ данной перкуторной тупости определяется, что жидкость в плевральной полости образует не горизонтальный, а несколько косой уровень, что объясняется неравномерным сдавлением и смещением легочной ткани.
- Пальпация. С помощью метода пальпации, то есть при «ощупывания» больного, могут быть выявлены зоны распространения болезненного ощущения, а также некоторые другие клинические признаки. При сухом плеврите наблюдается болезненность при надавливании между ножками грудинно-ключично-сосцевидной мышцы, а также в области хряща десятого ребра. При приложении ладоней в симметричных точках грудной клетки отмечается некоторое отставание пораженной половины в акте дыхания. При наличии плеврального выпота ощущается ослабление голосового дрожания.
Рентгенологическое обследование
рентгена легкихпневмония, туберкулез, опухоли и пр.При сухом плеврите на рентгене определяются следующие признаки:
- с пораженной стороны купол диафрагмы находится выше нормы;
- снижение прозрачности легочной ткани на фоне воспаления серозной оболочки.
При выпотном плеврите выявляются следующие рентгенологические признаки:
- сглаживание диафрагмального угла (за счет скопления жидкости);
- однородное затемнение нижней области легочного поля с косой границей;
- смещение средостения в сторону здорового легкого.
Анализ крови
общем анализе кровиповышение скорости оседания эритроцитов (СОЭ)лейкоцитовпри инфекционной природе поражения плеврыБиохимический анализ кровибелков
Анализ плеврального выпота
Лабораторный анализ плеврального выпота позволяет определять следующие показатели:
- количество и тип белков;
- концентрация глюкозы;
- концентрация молочной кислоты;
- количество и тип клеточных элементов;
- наличие бактерий.
Лечение
Задачи терапии — устранение основной причины болезни, нормализация функций дыхания и ликвидация симптомов. Амбулаторное лечение возможно у взрослых пациентов с сухой формой плеврита. Экссудативные формы подразумевают обязательную госпитализацию. Терапия туберкулезного воспаления плевры проводится в диспансере, гнойного — в хирургическом отделении.
Комплексное лечение включает в себя медикаментозную терапию и вспомогательные методы — физиопроцедуры, диету, ЛФК и дыхательную гимнастику.
Во всех случаях экссудативного плеврита назначается такая манипуляция, как пункция. Суть процедуры состоит в том, что пациенту под местной анестезией в плевральную полость вводится толстая игла, с помощью которой эвакуируется излишняя жидкость.
Тем самым уменьшается сдавление легочных тканей и улучшается дыхательная функция. Для предотвращения дальнейшего скопления жидкости пациенту устанавливают дренаж и следят за количеством и характером отделяемого. Подробнее о проведении процедуры расскажет специалист в видео в этой статье.
Показаниями для хирургического вмешательства являются неэффективность консервативного лечения. В этом случае проводится торакотомия или полное удаление необратимо пораженной доли легкого.
Основное
Целью медикаментозного лечения является устранение причины заболевания и облегчение симптоматики.
Для выполнения этой задачи применяются различные группы лекарственных препаратов:
- Антибиотики. Назначаются при инфекционном происхождении воспаления. С первых дней болезни показано использование средств широкого спектра действия. При установлении конкретного возбудителя болезни врач производит коррекцию лечения.
- Противовоспалительные средства. Используют Диклофенак, Нимесулид. Показаны при легком течении плеврита. Тяжелое течение требует назначения глюкокортикоидов — Преднизолон.
- Средства для поддержания дыхательной функции и кровообращения. Используются в основном при тяжелом течении плеврита.
- Витамины, средства для улучшения микроциркуляции, антиоксиданты. Оказывают вспомогательное действие, ускоряя процесс выздоровления.
Инструкция предполагает не только инъекционное, но и внутриполостное введение лекарственных средств.
Вспомогательное
Дополнительные методы лечения входят в обязательный комплекс терапии и проводятся при отсутствии острого проявления болезни.
Таблица №3. Вспомогательные методы лечения плеврита:
| Методы | Описание |
|
ЛФК и дыхательные упражнения ЛФК в сочетании с дыхательными упражнениями ускоряют выздоровление |
Физические упражнения и дыхательная гимнастика при плеврите легких предотвращают плевральные сращения, деформацию грудной клетки и позвоночника, тренируют дыхательный аппарат, восстанавливают функции аппарата внешнего дыхания, общеукрепляюще воздействуют на организм пациента. |
|
Физиотерапия Физиопроцедуры увеличивают эффективность медикаментозной терапии |
Физиолечение предупреждает развитие спаечного процесса, устраняет боль, улучшает микроциркуляцию, снимает воспаление. Противопоказания к лечению — онкологические и сердечно-сосудистые заболевания, печеночная и почечная недостаточность, гнойная форма плеврита, бронхиальная астма. У пациентов с воспалением плевры используют: электрофорез лекарственных препаратов, ультрафиолетовое облучение, магнитотерапию, УВЧ, инфракрасную лазерную терапию. |
|
Диета Питание при плеврите должно быть полноценным и калорийным |
Особая диета направлена на снижение воспалительного процесса и предотвращение скопления жидкости в плевральной полости. Кроме того необходимо чтобы организм получал необходимое количество витаминов и белка, потерянных с выпотом. Рекомендовано употребление в пищу нежирных мяса и рыбы, кисломолочных продуктов, печени, грецких орехов, яиц, кашиз различных круп, свежих овощей и фруктов. Следует ограничить употребление жидкости, соли, продуктов, вызывающих жажду. Калорийность питания должна составлять 2700ккал. |
Плеврит легких не является самостоятельным заболеванием. Это серьезное осложнение каких-либо патологий. Профилактика плеврального воспаления — своевременное обращение за медицинской помощью.
Лечение плеврита
Схему лечения врач выбирает в зависимости от вида плеврита и характера его протекания. Так, лечить инфекционные плевриты необходимо с использованием антибиотиков.
При плевритах, возникших из-за опухоли или проникновения ее метастазов, требуется противоопухолевое лечение. А воспаление плевры, вызванное склеродермией или системной красной волчанкой, нужно лечить глюкокортикостероидами.
В схеме лечения плевритов различного происхождения используются лекарства:
- Антибактериальные препараты, еще до получения бактериологических результатов – препараты и аналоги Бигафлона, Левофлоксацина, Цефепима или Цефтриаксона с последующей заменой их на препараты для конкретного возбудителя.
- Обезболивающие и противовоспалительные средства, применяемые при заболеваниях воспалительного и дегенеративного характера (Мефенаминовую кислоту, Индометацин или Нурофен);
- Противогрибковую терапию, при грибковой причине патологии.
- При плеврезии, как следствие опухолевых процессов, назначаются препараты естественных гормонов и противоопухолевые медикаментозные средства.
- При лечении экссудативного плеврита, оправдано применение мочегонных средств. И сосудистые препараты (по показанию).
- При сухой форме плеврезии назначаются препараты кашле подавляющего свойства (Кодеин или Дионин), тепловые методики физиотерапии и методы тугого бинтования грудины.
- Для предотвращения развития плевральной эмпиемы, как следствие осложнения экссудативного плеврита, проводится пункционное удаление гнойного экссудата с последующим промыванием полости плевральных листков растворами антибиотиков.
После стихания острых болевых симптомов назначаются физиотерапевтические процедуры, занятия лечебной физкультурой, выполнение дыхательных упражнений.
Показания к назначению
Флюорография позволяет обследовать достаточно большую область внутреннего организма у человека. В большинстве случаев ее назначают для исследования состояния легочных тканей. Помимо этого, при помощи флюорографии можно также выявить некоторые патологии в работе сердца и грудных желез. Данная диагностика используется и при исследовании косточек скелета.
В настоящий момент наиболее распространенной считается флюорография грудины. В этом случае есть возможность диагностировать такой серьезное заболевание, как туберкулез, а также выявить формирование злокачественных образований в легких и груди.
Кроме того, есть возможность своевременно диагностировать такие патологии, как фиброз или склероз.
Флюорографический снимок четко показывает всевозможные воспалительные процессы, которые носят нефизиологический характер.
На основании цифр, полученных после проведения расшифровки снимка, можно диагностировать наличие в полостях газа или инфильтрата.
В том случае, если у человека был постоянный контакт с больным туберкулезом, то исследовать легкие придется один раз в полгода.
Раз в шесть месяцев в обязательном порядке делают снимок грудины все служащие родильных домов, больниц и других медицинских учреждений.
Очень часто флюорография назначается в качестве дополнительного обследования при различных патологиях.
Регулярно проверять свои легкие следует и тем, кому поставили диагноз ВИЧ или выявили какое-либо поражение желудка.
Флюорографию обязательно проходят все призывники перед отправкой на службу. Пройти такую внеочередную диагностику могут рекомендовать и тем, кто постоянно проживают рядом с беременными женщинами или новорожденными.
Если рентгенолог на основании снимка делает заключение «норма», то это означает, что у пациента не выявлено каких-либо патологий в исследуемых зонах, то есть человек может вести обычный образ жизни.
Расшифровка флюорографии может показать и отклонение некоторых цифр от нормальных показателей. В этом случае врач принимает решение о дальнейшем обследовании в индивидуальном порядке.
Вместе со снимком пациенту на руки выдается и заключение, в котором рентгенолог подробно описывает все выявленные негативные процессы и установленные отклонения полученных цифр от нормы.
Плеврит легких: симптомы и лечение
Сухой плеврит легких: симптомы
Симптомами сухого плеврита являются следующие проявления:
- боль в грудной клетке (в области плеча или под ребрами), усиливающаяся при кашле, дыхании, икоте, отрыжке, глотании и при брюшном дыхании;
- короткий сухой кашель;
- температура до 38 градусов (часто на уровне нормального значения);
- общая слабость, плохой аппетит, ночные ознобы;
- сильная икота, которая проходит через 1–2 дня после перехода болезни в экссудативную стадию;
- одышка.
Болезненные ощущения возникают периодически, из-за трения плевральных листков. Они могут проходить в течение 3 дней, но это не говорит о том, что воспалительный процесс закончился. В период затухания воспаления ткань плевры покрывается фибрином, в результате чего снижается ее чувствительность, а также уменьшается трение из-за накопления экссудата. Сухой плеврит может спонтанно пройти в течение нескольких дней.
Экссудативный плеврит: симптомы
Симптоматика экссудативного плеврита зависит от проявлений основного заболевания. У многих заболевших на ранней стадии плеврит остается незамеченным и развивается постепенно. Наиболее частыми жалобами являются кашель, ощущение тяжести в груди и одышка, которые возрастают по мере накопления жидкости в плевральной полости. Но прямой взаимосвязи между ними может и не наблюдаться. У людей с тяжелыми заболеваниями сердца и легких даже небольшое количество выпота приводит к серьезной одышке.
В положении лежа на боку жидкость не давит на легкое и сердце, поэтому болевые ощущения и одышка уменьшаются. Некоторые больные чувствуют переливание жидкости в пораженной части грудной клетки.
В развитии болезни выделяют 3 стадии:
- Накопление выпота.
- Стабилизация.
- Обратное всасывание экссудата. Жидкость может полностью рассосаться в течение 2–4 недель.
Плеврит может появляться и развиваться практически бессимптомно, человек продолжает заниматься ежедневными делами, и только нарастающая общая слабость заставляет его обратиться к врачу.
В чем заключается процесс обследования ультразвуком?
Для того чтобы пройти такое обследование, пациенту не понадобится никаких анализов или специальной подготовки. На результаты исследования также не влияет, принимал ли человек пищу перед процедурой, пил воду либо курил.
Процедура проводится, когда пациент сидит на стуле, в комфортной для него позе, с оголенным по грудь туловищем. На его грудь наносят специальный гель для плотного контакта тела с датчиком. Датчик (с приблизительной частотой 1,8-7,5 МГц) строго под прямым углом устанавливают в межреберье.
Иногда врач может попросить пациента изменить положение тела для получения более отчетливых результатов сканирования либо при подозрении на патологии (к примеру, скопление гнойных выделений или плевральной жидкости между листами плевры). Сканирование в трех плоскостях проводят по тем же причинам.
При обследовании плевральной полости врач отмечает следующие показатели:
- объем самой полости и количество жидкости, которая ее заполняет,
- размер стенки плевры и ее положение,
- концентрацию жидкости,
- расположение опухолей,
- состояние плевральных листов

После этого специалист составляет характеристику эхогенности. Длительность подобной процедуры составляет от десяти до двадцати минут. В этом случае все зависит от того, обнаружит ли врач патологии. А если таковых обнаружено не будет, пациент сразу узнает о благоприятном результате. Закончив обследование, специалист напишет для него заключение и приложит полученные снимки.
Ультразвуковое исследование не является вредным для здоровья, и его можно проводить бесконечное количество раз, что делает его значительно лучше других рентгенологических исследований.
И уже на основании проведенного УЗИ лечащий врач ставит свой заключительный диагноз. При обследовании у пациента могут быть обнаружены следующие патологии и заболевания:
- плеврит,
- пневмония,
- очаги злокачественных опухолей в легких и плевральной полости,
-
сращивание тканей в местах воспалительных процессов,
- различные виды доброкачественных опухолей,
- патологическая концентрация жидкости в полости плевры как следствие воспалений,
- кровоизлияние в легкое,
- ишемия сегмента ткани легкого,
- раковые опухоли,
- скопление кровянистых либо гнойных выделений в полости плевры
Похожие и рекомендуемые вопросы
Причины температуры на протяжении месяца У мамы мужа РМЖ, операция по удалению мж…
Ноющие боли в груди, одышка Очень прошу помочь мне. Уже не знаю куда деваться. В прошлом…
Папилярная аденокарцинома Моей бабушке 80 лет. Появились неприятные симптомы: отрыжка,…
Новообразование 1.5 см в лёгком, острые боли в спине, кашель На флюорографии выявили…
Рентген лёгких Прокомментируйте, пожалуйста, рентген лёгкий. Ребёнок 2 недели назад…
Помогите расшифровать результаты ОАК из вены ребенка С 27 ноября у дочери, которой…
Тень в легком субплеврально Мне 34 года. Год назад делал флюорограмму — все было в…
Низкий гемоглобин и железо Прокомментируйте пожалуйста результаты анализов. Что делать?…
Выдержит ли диагностику Больницы уже не работают у нас, проконсультироваться не с…
Медиастиальная лимфаденопатия образование 33*27*34 прилежащее к плевре На рентгене…
Затемнение на рентгене. Кт: новообразование левого лёгкого. Рак или нет? На флюорографий…
Можно ли на рентгене не увидеть онкологию? Флюшка без патологий. Рентген признаки…
Лечение Плевро-костальные спайки Переболел двухсторонней полисегминтарной пневмонией….
Как быть если онколог отказывается делать операцию Меня зовут Светлана. У моего папы…
Приступообразный сухой кашель, длящийся часами, доходящий до рвоты Ребёнок болеет…
Рак легкого под вопросом? 26 октября вечером поднялась температура (до этого неделю…
Результат рентгена легких Помогите, пожалуйста, оценить ситуацию. 4 дня назад заболела…
Онкология или что то другое? У меня вопрос про онкологию. Сначала беспокоила шея и…
Пневмония? Моей маме (60 лет) 28.12 по результатам рентгенографии поставили диагноз…
Расшифруйте, пожалуйста, результаты снимков! Не могли бы вы посмотреть мои снимки…
Особенности пункции при разных видах выпота

кровь в плевральной полости при гемотораксе
Пункция плевральной полости при гемотораксе, то есть скоплении крови, имеет некоторые особенности, хотя и проводится по описанному выше алгоритму. Так, для определения, остановилось кровотечение или нет, показан тест Ревилуа-Грегуара: образование сгустков в полученной кровянистой жидкости говорит о продолжающемся кровотечении
Это важно для определения дальнейшей тактики лечения.
Жидкая кровь без свертков характеризует остановившееся кровотечение либо кровоизлияние, которое произошло давно. В плевральной полости кровь быстро лишается белка фибрина, который нужен для тромбообразования, чем и объясняется это явление.
Пункция при пневмотораксе проводится при лежачем положении пациента, на здоровой стороне тела с приподнятой и отведенной за голову рукой, но можно его и усадить. Место прокола выбирают в верхней части грудной клетки — во втором межреберном промежутке по средней ключичной линии при сидячем положении и в 5-6 межреберье по средней подмышечной, когда пациент лежит. Плевральная пункция для извлечения воздуха не требует обезболивания.
При гидротораксе пункция проводится так же, как и в случае с любой другой жидкостью, но медленное накопление относительно небольшого количества транссудата не является поводом к процедуре. К примеру, пациенты с застойной сердечной недостаточностью, у которых отмечено нарастание со временем количества плеврального выпота, могут обойтись без пункции грудной стенки. Такой гидроторакс не представляет непосредственной угрозы жизни.
Виды плеврита
Классификация плеврита производится следующим образом:
По характеру воспаления:
Сухой (фибринозный) плеврит – характеризуется оседанием на плевре высокомолекулярного белка плазмы крови – фибрина, при этом экссудата остается в минимальном количестве. Фибрин представляет собой клейкие нити, присутствие которых при минимальной жидкости усиливают трение листков плевры, а соответственно и легких друг о друга. Это приводит к болевым ощущениям. Многие специалисты выделяют сухой плеврит в качестве первой стадии развития данной патологии, после которой развивается экссудативный плеврит.
Экссудативный (выпотной) плеврит – характеризуется значительным количеством экссудата в плевральной полости, что приводит к избыточному давлению на располагающиеся рядом ткани и органы. Экссудативный плеврит сопровождается увеличением поражаемой площади воспалительным процессом, снижением активности ферментов, участвующих в расщеплении фибриновых нитей, формированием плевральных карманов, в которых со временем может скапливаться гной. Кроме того, нарушается отток лимфы, а обильное количество выпота способствует уменьшению жизненного объема легкого, из-за чего может сформироваться дыхательная недостаточность.
По этиологии:
1. Инфекционные, которые могут быть:
- Бактериальный (стафилококковый, пневмококковый, стрептококковый и другие);
- Грибковый (кандидозный, актиномикозный и другие);
- Паразитарный (при амебиазе, парагониазе, эхинококкозе и другие);
- Туберкулезный – характеризуется медленным течением с симптомами общей интоксикации организма, кашлем, выпотом с содержанием большого количества лимфоцитов, а иногда и характерным творожистым гноем.
2. Неинфекционные (асептические):
- Травматические – обусловленные значительным кровоизлиянием при травмировании органов грудной клетки, что приводит к скоплению крови в плевральной полости (гемоторакс). Далее, свернувшаяся кровь, при отсутствии нагноения, в сочетании с соединительной тканью начинает образовывать толстые шварты, которые ограничивают функционирование легкого. Стоит заметить, что при небольшом гемотораксе кровь обычно рассасывается в плевральной жидкости и особого вреда нанести не успевает. При большом гемотораксе и тяжелой травме грудной стенки и легкого кровь в плевральной полости свертывается (свернувшийся гемоторакс). В дальнейшем, если не происходит нагноеине, массивный сгусток подвергается организации соединительной тканью, в результате чего формируются толстые шварты, ограничиваю¬щие функцию легкого.
- Опухолевые;
- Ферментативные;
- Обусловленные системными заболеваниями;
- Обусловленные другими заболеваниями – уремией, инфаркте легкого, асбестозе и другие.
3. Смешанные.
4. Идиопатические (причина патология не выявлена).
По патогенезу:
- Инфекционный;
- Инфекционно-аллергический;
- Аллергический и аутоиммунный;
- Токсико-аллергический;
- Токсический.
По распространению:
- Диффузный (тотальный);
- Отграниченный (осумкованный) – развитие происходит за счет фиброзного склеивания, а после сращения плевральных листков на границах жидкого выпота, из-за чего формируется так называемый карман, который обычно располагается в нижних частях плевры.
По характеру выпота:
- фибринозный – характеризуется минимальным количеством экссудата с оседанием на плевре фибрина;
- серозный – характеризуется минимальным количеством экссудата без оседания на плевре фибрина;
- серозно-гнойный – характеризуется серозно-гнойным выпотом;
- гнойный (эмпиема плевры) – характеризуется скоплением между плевральными листками гнойного экссудата, что сопровождается симптомами интоксикации организма и наличием угрозы для жизни человека. Развитие обычно происходит на фоне поражения организма инфекцией на фоне снижения реактивности иммунной системы, или же при самопроизвольном вскрытии абсцесса из легкого в область плевры.
- геморрагический — характеризуется экссудатом с примесью крови, что обычно развивается при туберкулезе, инфаркте легкого, панкреатите, карциноматозе плевры;
- хиллезный (хилоторакс) – характеризуется обильным количеством экссудата, по внешнему виду напоминающего молоко, что связано с примесью в экссудате лимфы (хилюса);
- холестериновый – характеризуется наличием в выпоте холестериновых кристаллов;
- эозинофильный – в выпоте преобладают эозинофилы.
По образованию:
- Первичный – развитие болезни происходит самостоятельно, без других патологий;
- Вторичный – развитие болезни происходит в последствии иных заболеваний (пневмонии, бронхита, трахеита, злокачественных новообразований), различных патологий, воспалительных процессов в соседних с плеврой тканях и т.д.