Что значит отрицательный и положительный резус-фактор крови у мужчины и откуда взялся
Содержание:
- Мальчик, девочка, групповая совместимость
- Определение группы крови и резус фактора
- Профилактика и лечение резус-конфликта
- Резус (Rh)-принадлежность
- «Отрицательной» женщине – внимание особое
- Как наследуется группа крови
- Успехи современной медицины
- Группы крови по системе АВ0 и системе резус-фактор
- Антигены и антитела
- Как определить группу крови
- Понятие о группе крови
Мальчик, девочка, групповая совместимость
Если в старину для рождения в семье наследника клали вожжи под подушку, то сейчас все поставлено почти на научную основу. Пытаясь обмануть природу и «заказать» пол ребенка заранее, будущие родители производят простые арифметические действия: делят возраст отца на 4, а матери – на 3, у кого больше остаток, тот и победил. Иногда это совпадает, а иногда и разочаровывает, поэтому какова вероятность получить желаемый пол с помощью расчетов – официальная медицина не комментирует, поэтому вычислять или нет – дело каждого, но метод безболезненный и абсолютно безвредный. Можно попытаться, а вдруг повезет?
для справки: nо что действительно влияет на пол ребенка – сочетания X и Y хромосом
А вот совместимость группы крови родителей – это совсем другое дело и не в плане пола ребенка, а в смысле, появится ли он вообще на свет. Образование иммунных антител (анти-А и анти-В), хоть и редко, но может помешать нормальному течению беременности (IgG) и даже кормлению ребенка (IgA). К счастью, система АВ0 не так часто вмешивается в процессы воспроизводства, чего нельзя сказать о резус-факторе. Он может стать причиной невынашивания беременности или рождения малышей с гемолитической болезнью новорожденных, лучшим последствием которой является глухота, а в худшем случае ребенка вообще спасти не удается.
Групповая принадлежность и беременность
Определение группы крови по системам АВ0 и Резус (Rh) является обязательной процедурой при постановке на учет по беременности.
В случае отрицательного резус-фактора у будущей матери и такого же результата у будущего отца ребенка, можно не волноваться, поскольку у малыша тоже будет отрицательный резус-фактор.
Не стоит сразу паниковать «отрицательной» женщине и при первой (аборты и выкидыши тоже считаются) беременности. В отличие от системы АВ0 (α, β), система Резус не имеет естественных антител, поэтому организм еще только распознает «чужое», но никак на него не реагирует. Иммунизация произойдет во время родов, поэтому, чтобы организм женщины «не запомнил» присутствие чужеродных антигенов (резус-фактор – положительный), родильнице в первые сутки после родов вводится специальная антирезусная сыворотка, защищающая последующие беременности. В случае сильной иммунизации «отрицательной» женщины «положительным» антигеном (Rh+) совместимость для зачатия находится под большим вопросом, поэтому, не глядя на длительное лечение, женщину преследуют неудачи (выкидыши). Организм женщины, имеющий отрицательный резус, единожды «запомнив» чужой белок («клетка памяти»), ответит активной выработкой иммунных антител при последующих встречах (беременность) и будет всячески отторгать его, то есть, собственного желанного и долгожданного ребенка, если у того окажется положительный резус-фактор.
О совместимости для зачатия иной раз следует иметь в виду и в отношении других систем. Кстати, АВ0 достаточно лояльна к присутствию незнакомого и редко дает иммунизацию. Однако известны случаи возникновения иммунных антител у женщин при АВ0-несовместимой беременности, когда поврежденная плацента открывает доступ эритроцитам плода в кровь матери. Принято считать, что наибольшую вероятность изоиммунизации женщины привносят прививки (АКДС), которые содержат группоспецифические субстанции животного происхождения. В первую очередь такая особенность замечена за веществом А.
Наверное, второе место после системы Резус в этом плане можно отдать системе гистосовместимости (HLA), а затем – Келл. А вообще, каждая из них способна иной раз преподнести сюрприз. Это происходит потому, что организм женщины, имеющей близкие отношения с определенным мужчиной, даже без беременности, реагирует на его антигены и вырабатывает антитела. Этот процесс называется сенсибилизацией. Вопрос лишь в том, до какого уровня дойдет сенсибилизация, которая зависит от концентрации иммуноглобулинов и образования комплексов «антиген-антитело». При высоком титре иммунных антител совместимость для зачатия находится под большим сомнением. Скорее, речь будет идти о несовместимости, требующей огромных усилий врачей (иммунологов, гинекологов), к сожалению, нередко напрасных. Снижение титра с течением времени тоже мало успокаивает, «клетка памяти» свою задачу знает…
Определение группы крови и резус фактора
Практически сразу после рождения у ребенка берется анализ крови на группу крови и резус-фактор. Эти данные остаются неизменными на всю жизнь. Однако не всегда родители запоминают группу крови и резус малыша.
Следовательно, не могут их сообщить, когда ребенок повзрослеет. Поэтому многие люди самостоятельно сдают анализ на группу крови и Rh. Современная медицина предлагает несколько методов определения группы крови и резус-фактора.
Вот самые популярные из них.
Цоликлоны для определения группы крови и резуса
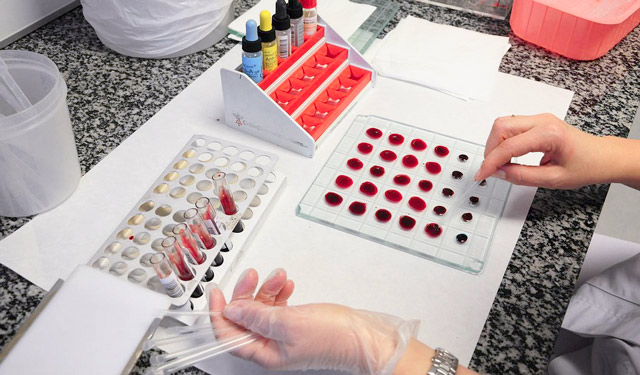
Узнать группу крови можно с помощью цоликлонов. Этот довольно новый метод позволяет получить практически 100% достоверный результат.
Цоликлонами называются моноклинальные антитела, которые синтезированы благодаря разработкам генной инженерии из жидкой ткани стерильных мышей. Они используются для того, чтобы выявить, какая группа у крови по системе АВО.
Такой вид анализа выполняется в условиях лаборатории. Для получения достоверного результата во время исследования должны быть соблюдены ряд правил. Прежде всего, температура воздуха в помещении, где проводятся анализы, не должна быть ниже +15 градусов по Цельсию и выше +25 градусов по Цельсию.
Также в лаборатории должно быть хорошее освещение. Для выполнения анализа используются только качественные реагенты. Они не должны иметь замутнения и содержать хлопья. Для каждого реагента должна быть применена отдельная пипетка, чтобы не допустить смешивание.
Алгоритм действия в данном случае будет следующим. На двух противоположных сторонах тарелки выполняются надписи анти-А и анти-В, под которые лаборант помещает по 0,1 мл соответствующего цоликлона. Определить их можно по оттенку.
Так, у цоликлона анти-А он желто-розовый, а анти-В – синий. Далее, под реагент помещается капля крови. С помощью стеклянной палочки обе субстанции смешиваются.
После этого берется чистая палочка, и такая манипуляция выполняется с двумя другими субстанциями.
Если же процесса агглютинации нет, то цоликлон приобретает красный цвет. После этого происходит определение группы крови:
- Если агглютинация не идет ни с одной, ни с другой стороны тарелки, то в эритроцитах нет антигенов А и В, следовательно, кровь принадлежит к первой группе.
- Если агглютинация происходит только там, где присутствовал цоликлон анти-А, то в форменных клетках крови (эритроцитах) присутствует лишь антиген А. Следовательно, кровь принадлежит второй группе.
- Если агглютинация происходит только там, где присутствовал цоликлон анти-В, то в форменных клетках крови (эритроцитах) присутствует лишь антиген В. Следовательно, кровь принадлежит к третьей группе.
- Если процесс агглютинации идет в обоих случаях, то в эритроцитах есть антигены А и В. В такой ситуации рекомендуется сделать дополнительный анализ. Для его проведения берется капля крови пациента и смешивается с изотоническим раствором хлорида натрия в количестве 0,1 мл. Если при этом агглютинация не наблюдается, то определяют четвертую группу крови.
Данным методом можно также определить резус-фактор. Алгоритм будет таким же, как и при определении группы крови.
На белую тарелку помещается цоликлон анти-D, а рядом с ним капля крови пациента. Она должна быть в 10 раз меньше реагента. Обе субстанции смешиваются и в том случае, если агглютинация началась, то определяется положительный резус-фактор, в том случае, если нет, то резус-фактор отрицательный.
Методика определение группы крови по системе АВО
Как определить группу крови по системе АВО? Методика распознания группы крови и резус-фактора по системе АВО не менее популярна, чем предыдущая. Исследование также проводится в лабораторных условиях. Техника выполнения анализа по системе АВО проста.
К ним добавляются капли крови, размеров раз в 10 меньше. Затем, субстанции смешиваются, и наблюдается реакция. Спустя 5 минут, лаборант может начать расшифровку. Оценивается агглютинация, при которой возникают хлопья, а сыворотка становится бесцветной.
Метод АВО выдает такие результаты:
- агглютинации нет нигде, следовательно, у человека первая группа крови;
- агглютинация идет в сыворотках О и В, значит, кровь 2 группы;
- агглютинация идет в сыворотках О и А, значит, кровь 3 группы;
- агглютинация идет во всех сыворотках АВО, значит, требуется дополнительное исследование, в котором будет задействована сыворотка для определения четвертой группы. Если в данном случае процесс агглютинации не состоялся, значит, исследуемая кровь относится к 4 группе.
Профилактика и лечение резус-конфликта
При первой беременности (т.е. в прошлом не было абортов и выкидышей) впервые анализ на антитела проводят с 18-20 недели 1 раз в месяц (до 30 недели), затем с 30 до 36 недели – 2 раза в месяц, а после 36 недели беременности — 1 раз в неделю.
При повторной беременности начинают сдавать кровь на антитела с 7-8 недели беременности. Если титр не боле 1:4, то сдают этот анализ раз в месяц, а при повышении титра — чаще, раз в 1-2 недели.
Если есть риск развития «конфликтной» беременности, но до 28 недели антитела ни разу не были обнаружены (или были обнаружены, но не более 1:4), то позже они могут появиться и в значительном количестве.
Поэтому в профилактических целях беременным женщинам на 28 неделе вводят человеческий антирезусный иммуноглобулин D, которые блокируют работу иммунной системы женщины на уничтожение чужеродных тел, т.е. после укола организм женщины не будет вырабатывать антитела, разрушающие клетки крови эмбриона.
Укол можно провести на 28-32 неделе беременности. И повторно необходимо произвести укол после рождения резус-положительного ребёнка, чтобы обезопасить следующих деток, которые могут родиться у резус-отрицательной женщины в будущем.
Если укол не произвели (ещё рано по сроку или отказались от его проведения), а титр D-антител равен отношению 1:32 и более, то необходимо максимально бдительно следить за изменением количества антител в крови беременной и за состоянием плода с помощью УЗИ, проводя его 1-2 раза в две недели, а с 20 недели беременности рекомендуется проводить помимо УЗИ плода и допплерометрию.
Целесообразно также следить и за сердечной деятельностью малыша, регулярно проводя кардиотокографию (КТГ), начиная с 26-ти недельного срока.
Если наблюдается рост антител, и состояние здоровья ребёнка ухудшается, то это говорит о развитии гемолитической болезни плода (сокращённо ГБП), тогда необходимо провести лечение, которое заключается во внутриутробном переливании крови плода.
При «конфликтном» течении беременности во время ультразвукового исследования могут наблюдаться следующие признаки гемолитической болезни плода:
- увеличение живота плода из-за накопления в его брюшной полости жидкости, вследствие чего малыш принимает «позу Будды», разводя согнутые ножки в стороны;
- отёк подкожной жировой клетчатки головы (на УЗИ виден «двойной контур» головки плода);
- увеличение размеров сердца (кардиомегалия), печени и селезёнки;
- утолщение плаценты до 5-8 см (норма 3-4 см) и расширение вены пуповины (более 10 мм).
Вследствие повышенной отёчности вес плода увеличится в 2 раза по сравнению с нормой.
Если нет возможности провести переливание крови, то необходимо обсудить вопрос о досрочном родоразрешении. Медлить нельзя, и если лёгкие малыша уже сформировались (28-я эмбриональная неделя и более), то необходимо произвести родостимуляцию, иначе беременная женщина рискует потерять ребёнка.
Если ребёнок достиг 24 недель, то можно провести серию уколов для созревания лёгких плода, чтобы он смог самостоятельно дышать после экстренного родоразрешения.
После появления малыша на свет, ему производят заменное переливание крови, плазмаферез (фильтрацию крови от опасных клеток) или фототерапию, иначе разрушение эритроцитов крохи будет происходить и далее.
Современная родовая реанимационная служба способна выходить недоношенного малыша даже при появлении его на свет на 22 неделе беременности, поэтому в критическом случае доверьте спасение жизни малыша квалифицированным врачам.
Резус (Rh)-принадлежность
Резус-группа крови классифицируется в зависимости от наличия или отсутствия второго эритроцитарного антигена, идентифицированного как резус-фактор.
Впервые он был обнаружен у вида приматов, известного как макака-резус, который часто используется в исследованиях, потому что его кровь похожа на человеческую.
Несмотря на то, что были идентифицированы десятки резус-антигенов, только один, обозначенный как D, имеет клиническое значение.
Лица, имеющие антиген Rh D на эритроцитах, считаются резус-положительными (Rh+), а все остальные — резус−отрицательными (Rh—).
Резус-группа отличается от системы AB0. Любой человек, вне зависимости от группы крови, обладает или не обладает антигеном Rh.
При указании группы крови пациента резус-группа обозначается добавлением знака плюс или минус к типу АВ0. Например, положительный (A+) означает кровь АВ0 группы А с наличием резус-антигена, а отрицательный (AB—) означает кровь AB0 группы AB без резус-антигена.
Резус-фактор имеет первостепенное значение в акушерстве, являясь основной причиной гемолитической болезни новорожденных (ГБН).
Как и группы крови AB0, резус-фактор является унаследованным белком крови или антигеном красных кровяных телец.
Филип Левин в 1939 году обнаружил, что сыворотки большинства женщин, родивших детей с гемолитической болезнью, содержали антитела, которые реагировали с эритроцитами младенцев и с эритроцитами 85% европеоидов.
С клинической точки зрения, антиген D имеет большое медицинское значение. Это обусловлено тем, что при переливании Rh+ эритроцитов людям с отрицательным резусом у них могут сформироваться аллоантитела.
Побочные эффекты могут не наблюдаться при первом введении резус-несовместимой крови, но иммунная система среагирует на чужеродный резус-антиген, вырабатывая анти-резус-антитела.
При повторном введении резус-положительной крови реципиенту с анти-резус-антителами, они будут атаковать чужеродные эритроциты, вызывая их адгезию или агглютинацию.
В результате гемолиза эритроцитов развиваются тяжелые осложнения, иногда заканчивающиеся смертью реципиента.
Антиген D представляет проблему для RhD-отрицательных матерей, вынашивающих ребенка с RhD-положительными эритроцитами, которые тот унаследовал от отца.
При такой ситуации проникновение в кровоток матери эритроцитов плода во время родов или травм, связанных с беременностью (например, амниоцентез), может привести к выработке у нее анти-резус-фактора, как ответной реакции на кровь ребенка.
Как правило, осложнений во время первой беременности не возникает. Это объясняется тем, что материнский организм не способен вырабатывать значительное количество антител.
Вместе с тем, при отсутствии лечения во время первой беременности и наступлении повторной беременности с положительным резусом у плода, у матери возрастает способность производить антитела в больших количествах.
С увеличением уровня антител в организме матери возможно разрушение эритроцитов ребенка. Это может вызвать как гемолитическую болезнь новорожденного, так и повреждение у него головного мозга.
На сегодняшний день можно предотвратить подобную ситуацию, назначив таким женщинам иммуноглобулин Rh (D) в течение 72 часов после родов.
В отличие от системы ABO, естественных антител против антигенов резуса нет. Антитела против резус-антигенов вырабатываются только в определенных ситуациях, например, при резус-несовместимой беременности или переливании крови.
Большинство из них представляют собой антитела IgG и небольшое количество IgM. Это неполные антитела, которые могут быть обнаружены в крови новорожденных с помощью прямого теста Кумбса, а в крови матери с помощью непрямого теста Кумбса.
«Отрицательной» женщине – внимание особое
При постановке на учет по беременности анализ на группу крови и резус-фактор находится в числе главных лабораторных исследований. В случае отрицательного резуса у женщины:
Проводят определение резус-принадлежности эритроцитов ее мужа, поскольку Rh(-) является фактором риска. Положительный Rh будущего отца считается поводом для определения совместимости по резус-фактору и группе крови, так как групповые антигены системы АВ0 нередко усиливают конфликт
Очень важно знать генотип отца – он является гомо- или гетерозиготой по резус-фактору, ведь в случае гетерозиготности родителя ребенок имеет шанс получить отрицательный резус (Dd x dd = dd) и тогда конфликта не будет. Однако как определить резус-фактор плода и узнать получил ли малыш этот шанс? Такая процедура (забор крови из пуповины плода) проводится строго по показаниям в условиях стационара
Она называется кордоцентезом.
Таблица: риск резус-конфликта исходя из Rh матери и отца
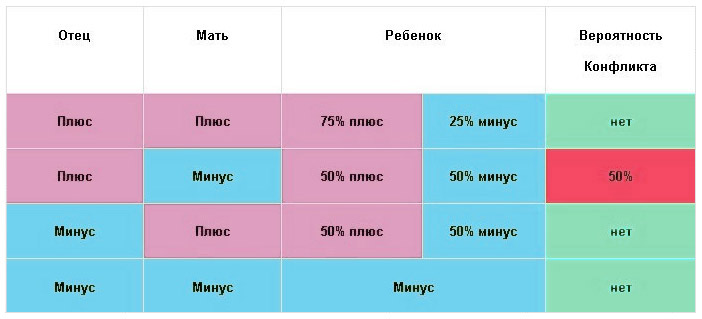
Первая беременность, как правило, протекает без осложнений. Повторная беременность, отягощенный акушерский анамнез или признаки развития резус-несовместимости являются основанием для более глубокого обследования женщины и будущего ребенка (в плане диагностики ГБН):
- Поиск в крови матери эритроцитов плода.
-
Определение титра резус-антител 1 в раз в месяц до 30 недель, 1 раз в две недели до 36 недель и до родов каждую неделю, если в более частых исследованиях нет необходимости. Следует помнить, что титр АТ не всегда соответствует истинному положению вещей,
антитела снижаются нередко по причине преодоления ими трансплацентарного барьера и адсорбции на эритроцитах плода, которому после подобных событий грозит гемолитическая болезнь новорожденных. - Определение уровня неполных антител (IgG), вызывающих ГБН, и полных (блокирующих) АТ (IgM), используя пробу Кумбса.
- Ультразвуковое исследование (УЗИ), позволяющее обнаружить признаки ГБН (многоводие, увеличение печени и селезенки плода, неправильное положение и др.).
- При нарастающем или «скачущем» титре и отсутствии противопоказаний в 24-28 недель проводят амниоцентез с целью исследования околоплодных вод.
- Кордоцентез (пункция сосудов пуповины), который дает возможность сделать анализ крови плода: уровень билирубина, гемоглобин, гематокрит, группу крови и резус-фактор, кариотип и прочие показатели.
Конечно, не всем делают амниоцентез и кордоцентез, ведь подобные вмешательства не только имеют противопоказания, но и добавляют риск осложнений (технические ошибки). Вопрос о необходимости тех или иных исследований решает врач, наблюдающий женщину во время беременности.
Как наследуется группа крови
Все уже знают, что составляющие крови – это плазма и различные клетки крови.
Что касается плазмы, то она написана веществами, белками и минералами для лучше работы организма человека. В форменные элементы крови входит – эритроцит, тромбоцит и лейкоцит.
В организме человека, кровь составляет от 5 и до 8%, это примерно 4-5 л крови.
Кровь нужна для нашего организма и выполняет множество работы:
трансформация кислорода, а также питательных веществ; разносит тепло по телу человека; поддерживает и обеспечивает водный и солевой обмен; приносит гормоны и добавляет и другие необходимые вещества; плюс, несет полную защиту для иммунной системы.
Люди различаются между собой группами крови – своего рода. Разница в составах за счёт антител и антигенов.
Жизнь групп крови началась в пределах 1900-1902 года, в то время Карл Ландштейнер, который был самым известным ученым в Австрии рассказал, что если смешать две группы крови, разных людей, то в одном случае эритроциты просто склеятся, а вот в другом случае этого не произойдет. С этого следует, что кровь у людей не одинаковая, и существуют такие группы, которые между собой можно совместить, а есть и те, которые нельзя.
Открытие тех далёких для нас годов имело важное значение, так как благодаря ему, имеется безопасный и правильный способ для переливания крови. Для этого лишь стоит знать с помощью определения ее совместимости
После того случая в науке примерно через 15 лет все узнали, о том, что группу можно передать по наследству в своей семье, только с помощью генетики и никак иначе.
Любой признак наследства может быть проконтролирован при помощи пары генов, где первый ген ребенок может получить от матери, а второй, следовательно, от папы
В таком случае, плод от родителей получает уже полученную смесь крови. Важно как взаимодействуют эти гены между собой, так как от этого и зависит реакция дитя. Группа крови может быть как у мамы, или же папы, а бывает и так, что комбинация не срабатывает и может легко появится третий вариант
При изучении крови, ученым из Австрии были найдены новые открытия в данной области исследований. Именно он поделил их на категории А и В, а также выделил еще 3-ю группу, которая не имела в себе частиц других клеток.
После всех этих исследований и было выделено систему деления по группам крови а, б и ноль, а из них можно различить четыре группы крови.
Данная система популярная ещё и в наши времена, так ею всегда пользуются.
I группа крови называется нулевой и ее обозначают (00), так как в ней есть два гена, которые между собой абсолютно одинаковые. С этого следует, что один ген был получен от матери, а вот второй от отца.
Если первая группа крови найдена у ребенка, значит, что ген 0 есть и у мамы и папы, но первой группы у них может и не быть, а все потому что от группы будет зависеть от вторых генов.
II группа крови обозначена как буква А. Ребенок тоже может получить ее от обоих родителей, и у него будет точно такая же группа крови под вторым номером (АА). Но, такая группа у него может быть даже если ему передал один родитель нулевой ген, а второй дал А. Все по причине того, что ген 0 довольно уникальный, и он не проявляется если есть ген А.
III группа крови обозначается как В. Данная группа точно также появляется у ребенка, за счёт наследства двух одинаковых генов, как ВВ или же от двух разных, В-0, так как последний в таком сочетании может себя и не проявить.
Что же будет в случае, если ребенок получит от мамы ген А, а от папы (к примеру) ген В ? Это терпимые отношения, которые в сочетании никакого не подавляют, а вот на исходе способны дать своему ребенку новый признак в виде очень редкой IV группы крови, что обозначается как (АВ).
Если ребенок родился с отрицательным резус-фактором, а в вашей семье все до единого имеют положительный, то откиньте недоверие и недоумение. Не стоит подозревать мама ребенка в самом худшем. Ситуация конечно может казаться странной, но ничего плохого и исключительного там нет. Такую ситуацию тоже можно объяснить с помощью обращения к науке.
Резус-фактор – это антиген, а простыми словами белок, находящийся наверху красных кровяных тел под названием эритроцитов. Впервые его нашли в 1919 году у обезьян, а потом уже и людей
Наследство крови и резуса не зависят друг от друга. Как мама, так и папа могут иметь положительный фактор, а их ребенок будет иметь такой же. Если мать и отец с отрицательным, то и ребенок получит такой же самый. И так происходит в большинстве случаев. Если родители 50/50, то их ребенок может получится или с положительным, или с отрицательным, здесь все зависит от того, что победит. Если вы хотите завести ребенка, то вам обязательно следует знать свою группу крови, а также резус, ведь отрицательный показатель для женщины находится, в опасности.
Watch this video on YouTube
Успехи современной медицины
Но не стоит паниковать. В настоящее время создана целая система профилактических мер, способных избежать резус-конфликта. С первых дней беременности ситуацию нужно держать под строгим контролем.
Будущая мама регулярно должна сдавать кровь на анализ. До 32-й недели достаточно будет делать это один раз в месяц. Далее вероятность выработки антител увеличивается. Поэтому с 32-й по 35-ю неделю кровь проверяют 2 раза в месяц, а потом — каждую неделю. Если антитела не обнаружены, будущей матери вводится антирезусный гаммаглобулин. Данная вакцина предупреждает их образование. Такая прививка эффективна на сроке от 18 до 20 недель. В этот же период проводят и первое УЗИ. По его результатам уже можно определить, развивается ли у плода гемолитическая болезнь. Ее признаками будет утолщение плаценты, а также увеличение селезенки и печени.
Если анализ крови матери показывает незначительное появление антител, то ей назначается амбулаторное лечение. Оно направлено на снижение реакции организма на антигены. Такими десенсибилизирующими препаратами являются растворы глюкозы, витаминов или аскорбиновой кислоты.
Когда уровень антител достигает критического показателя, необходима срочная госпитализация и постоянный контроль за состоянием будущей матери и ребенка. В таком случае опасным сигналом является появление у плода жидкости в околосердечной сумке и брюшной полости.
Чтобы уточнить картину, проводят анализ околоплодных вод на содержание билирубина. Если он повышен, выходов из ситуации несколько. Самым простым является очищение плазмы матери от антител — плазмаферез. Эффективным будет и переливание крови плоду. Эта процедура обязательно проводится под контролем УЗИ. Плоду через пупочную вену вводят резус-отрицательную кровь, которая на время замещает его собственную. Такую процедуру повторяют каждые две недели.
Когда беременность сопровождается резус-конфликтом, самое главное — довести ее до 34 недель. В этот период системы органов плода уже достаточно сформированы и может идти речь о досрочных родах.
Группы крови по системе АВ0 и системе резус-фактор
Как уже говорили, выделяют 4 группы крови по системе АВ0. С учетом наличия или отсутствия резус-фактора каждая из этих групп в свою очередь делится на 2: “резус положительную” и “резус отрицательную”.
Приводим описание группы крови человека с учетом системы АВ0 и резус-фактора.
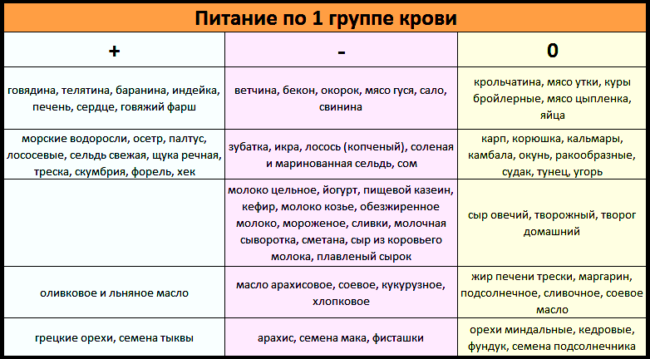
0 (I) — первая группа крови:
- описание первой группы крови при наличии резус-фактора — “0 (I) положительная”;
- описание первой группы крови при отсутствии резус-фактора — “0(I) отрицательная”.
А (II) — вторая группа крови:
- описание второй группы крови при наличии резус-фактора — “А (II) положительная”;
- описание второй группы крови при отсутствии резус-фактора — “A(II) отрицательная”.
В (III) — третья группа крови:
- описание третьей группы крови при наличии резус-фактора — “B (III) положительная”;
- описание третьей группы крови при отсутствии резус-фактора — “B(III) отрицательная”.
АВ (IV) — четвертая группа крови:
- описание четвертой группы крови при наличии резус-фактора — “AB (IV) положительная”;
- описание четвертой группы крови при отсутствии резус-фактора — “AB(IV) отрицательная”.
Антигены и антитела
Антигенная система резус, кроме основного фактора (Rh), содержит другие разновидности, выделенные впоследствии Фишером и Рейсом и обозначенные: rh´, rh´´, Hr, hr´, hr´´. Между тем, данная номенклатура вносила некоторую путаницу, поэтому принято было перейти на смешанные обозначения антигенов системы резус:
- Rh (D);
- rh´ (C);
- rh´´ (E);
- Hr(d);
- hr´ (c);
- hr´´ (e).
Антитела, соответствующие данным антигенам, записываются в следующем виде:
- анти-Rh (D);
- анти-rh´ (C);
- анти-rh´´ (E);
- анти-Hr(d);
- анти-hr´ (c);
- анти-hr´´ (e).
Таким образом, система резус представлена 6 антигенами (D, d, C, c, E, e), сочетание которых определяет резусный фенотип, насчитывающий 18 комбинаций (для упрощения восприятия нередко используются только буквенные обозначения) и 6 видов направленных (анти-D, анти-С, анти-Е и т.д.) иммуноглобулинов (М и G), естественных антител система Rh не имеет.
Как определить группу крови
Существующие на сегодняшний день способы установления группы крови далеки от совершенства. Все они подразумевают доставку образцов в лабораторию и занимают не менее 20 минут, что может быть весьма критично в определенных условиях. Три года назад в Китае разработали экспресс-тест, способный определить группу вашей крови всего за 30 секунд даже в полевых условиях, но пока он широко не применяется в медицине, поскольку имеет сильную погрешность.
Для определения группы кровь берут из вены
Скорость тестов на группу крови является одной из главных проблем. Попади человек в аварию, случись с ним несчастный случай – его группу крови необходимо будет установить, чтобы спасти ему жизнь. В случае же, если данных по пострадавшему нет, придётся ждать еще 20 минут, и это при условии, что лаборатория находится под рукой.
Поэтому врачи настоятельно рекомендуют либо запомнить свою группу крови (такой тест как минимум делают в детстве, в больницах и даже на призывной комиссии в армию), либо записать ее. Вон на айфоне есть приложение «Здоровье», куда можно внести информацию о себе, включая рост, вес и группу крови. На случай, если вы окажетесь без сознания в больнице.
Раздел «Медкарта» в приложении «Здоровье»
На сегодняшний день в мире используют 35 систем определения группы крови. Наибольшее распространение, в том числе в России, получила система ABO. По ней кровь делится на четыре группы: А, В, О и АВ. В России им для удобства использования и запоминания присвоены номера — I, II, III и IV. Между собой группы крови отличаются содержанием в плазме крови и эритроцитах особенных белков. Эти белки не всегда совместимы между собой, и если несовместимые белки соединить, они могут склеивать эритроциты и разрушать их. Поэтому существуют правила переливания крови, чтобы переливать кровь только с совместимым типом белков.
Для определения группы крови ее смешивают с реагентом, содержащим известные антитела. На основу наносят три капли крови человека: к первой капле добавляют реагент анти-А, к другой капле — реагент анти-В, к третьей – реагент анти-D. Первые две капли используются, чтобы определить группу крови, а третья — для выявления резус-фактора. Если эритроциты не склеились в ходе опыта, значит, группа крови человека совпадает с типом анти-реагента, который в нее добавили. Например, если в капле, куда добавили реагент анти-А, частички крови не слиплись, значит у человека группа крови А (II).
1 группа крови
Первая (I) группа крови, она же группа O. Это самая распространенная группа крови, она выявлена у 42% населения. Ее особенность в том, что на поверхности кровяных телец (эритроцитов) нет антигена A или антигена B.
Поскольку в I группе нет антигенов, долгое время считалось, что человек с I группой крови «универсальный донор» – мол, она подойдет к любой группе и «приспособится» к антигенам на новом месте. Сейчас медицина отказалась от этого понятия, поскольку были выявлены случаи, когда организмы с другой группой крови все равно отвергали I группу. Поэтому переливания производятся почти исключительно «группа в группу», т. е. у донора (от кого переливают) должна быть та же группа крови, что и у реципиента (кому ее переливают).
Человека с I группой крови ранее считали «универсальным донором»
2 группа крови
Вторая (II) группа крови, она же группа A, означает, что на поверхности эритроцитов находится только антиген А. Это вторая по степени распространения группа крови, она есть у 37% населения. Если у Вас группа крови А, то вам нельзя, например, переливать кровь группы В (третья группа), ибо в таком случае в вашей крови имеются антитела, которые борются против антигенов В.
3 группа крови
Третья (III) группа крови — группа B, которая противоположна второй группе, так как на кровяных тельцах присутствуют исключительно антигены B. Она присутствует у 13% людей. Соответственно, если перелить человеку с такой группой антигены типа A, они будут отторгнуты организмом.
4 группа крови
Четвертая (IV) группа крови в международной классификации называется группа AB. Это означает, что в крови есть как антигены A, так и антигены B. Считалось, что если у человека такая группа, ему можно переливать кровь любой группы. Из-за наличия обоих антигенов в IV группе крови нет белка, который склеивает эритроциты — это главная особенность данной группы. Поэтому эритроциты крови человека, которому делают переливание, не отталкивают четвертую группу крови. И носителя группы крови АВ можно назвать универсальным реципиентом. По факту медики стараются редко прибегать к этому и переливать только ту же самую группу крови.
На самом деле для четвертой группы в этом нет ничего критичного — главное перелить кровь с тем же резус-фактором.
Наглядное отличие групп крови
Понятие о группе крови
Группа крови — это определенный набор антигенов и антител
Группа крови отражает наличие либо отсутствие определённого набора антигенов и антител. Располагаются антигены на поверхности форменных элементов крови — эритроцитах, антитела присутствуют в плазме крови.
Открытие характерных особенностей крови принадлежит Карлу Ландштейнеру. Австрийский врач в течение долгих лет пытался определить причину тяжёлых осложнений у некоторых пациентов после переливания крови. Наконец ему удалось понять суть путём эксперимента: на примере 6 образцов крови учёный выявил физиологическую реакцию эритроцитов с различными сыворотками крови. Оказалось, что форменные элементы слипаются с антителами из сывороток других людей, происходит агглютинация. Слипание образуется благодаря не самим эритроцитам, а антигенам, расположенным на них.
Благодаря Ландштейнеру медицина заговорила о группах крови
Антиген получил название агглютиноген, антитела к антигену — агглютинины. По принципу связывания агглютиногенов с определёнными агглютининами Ландштейнер выделил 3 группы крови. Одна из них отличалась тем, что слипания эритроцитов при добавлении сыворотки в ней не происходило, то есть антигены в ней отсутствовали. За это она получила обозначение 0 (ноль), а две другие по наличию в них антигенов А и В. Таким образом в 1900 году была основана система групп крови АВ0. Несколько лет спустя ученики Ландштейнера определили 4-ю группу крови, которая, в отличие от предыдущих групп, обладала сразу двумя антигенами — А и В.
На сегодняшний день существует 36 систем групп крови, но в медицинской практике наибольшее распространение и значение имеет по-прежнему система АВ0, а также резус-фактор, открытый позднее также при содействии Ландштейнера.