Как проводится узи матки
Содержание:
- В чем особенность УЗИ матки и придатков
- Особенности трансвагинального УЗИ
- Расшифровка результатов
- Виды УЗИ малого таза
- Что врач может увидеть?
- Виды гинекологических УЗИ
- Подготовка
- Виды УЗИ: их актуальность и безопасность
- Нормальная эхографическая картина
- Виды УЗ-исследования
- Ориентировочные цены
- Что такое УЗИ органов малого таза
- УЗИ матки и придатков – на какой день цикла делать процедуру пациенткам разных возрастных категорий
В чем особенность УЗИ матки и придатков
Сегодня процедура ультразвукового исследования относится к категории неинвазивных и является абсолютно безопасной для любого человека. Результаты, получаемые с помощью УЗИ, всегда достоверны и точны. Принцип использования ультразвука, который преобразуется в изображение и отражает состояние внутренних органов, не приносит ни малейшего ущерба, ни болевых ощущений. Благодаря своей универсальности и точности сведений, УЗИ с успехом используется в гинекологических исследованиях. В том числе, проводится УЗИ яичников и матки, оно позволяет выявить возможные отклонения от нормы, заметить нарушения функции детородных органов на ранней стадии, понять причины сбоев менструального цикла и многое другое.
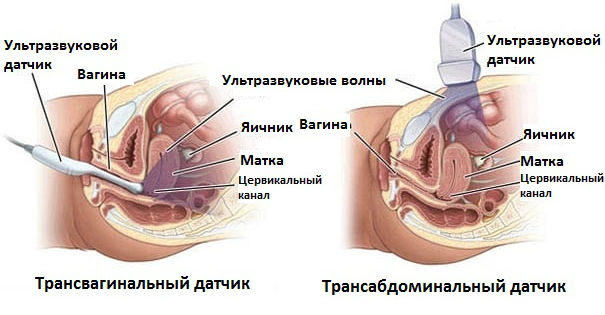
Стоит отметить, что сегодня такой способ диагностики бывает трех типов: трансабдоминального, трансвагианального, трансректального. Каждый метод обладает своими особенностями и используется в конкретных случаях, позволяя проводить тщательное обследование определенного органа.
Особенности трансвагинального УЗИ
Вагинальное УЗИ может выполняться не только для изучения репродуктивной женской системы. Одновременно процедура помогает оценить и другие органы малого таза. Исследование проводится и для беременных, но только в 1-м триместре – до 12 недель. Это безопасно, плод надежно защищен от любых воздействий с помощью маточной шейки, околоплодной жидкости и слизистой оболочки.
Трансвагинальное УЗИ относится к наиболее высокоинформативным методам. Современная аппаратура позволяет получать мгновенные 3-х мерные изображения, оценивать кровоток и структуры мягких тканей, определить общее состояние репродуктивных органов и выявить даже малейшие нарушения.
Связь между обследованием и менструальным циклом
Для трансвагинального УЗИ выбирается конкретный период цикла. Плановое обследование назначается в начале, на следующие сутки после завершения менструации, но может быть проведено на 5-12 день. Если у женщины подозревается эндометриоз, то исследование показано во 2-й половине цикла. При необходимости отслеживания процесса созревания фолликул трансвагинальное УЗИ проводится неоднократно в периоды (в днях) – на 8-10, 15-16 и 22-24.
Если появились кровотечения или мазки, но они не связаны с месячными, то обследование делается сразу после возникновения тревожной симптоматики, независимо от периода цикла. Во время вынашивания ребенка трансвагинальное УЗИ делается преимущественно в 1-м триместре. Иначе проникновение датчика может спровоцировать выкидыш.
После 12 недели выполняется только трансабдоминальное обследование, которое проводится в любой день цикла. Однако в некоторых экстренных случаях трансвагинальное УЗИ может быть выполнено и во 2-м триместре. Показаниями является необходимость оценки маточной шейки или рубца, аномальное расположение плаценты. Также УЗИ делается, если во время прошлых родов делалось кесарево либо предлежание плаценты.
Что показывает УЗИ
С помощью ультразвуковых волн можно визуализировать нарушение целостности или изменение формы мочевого пузыря. На маточных стенках иногда появляются эндометриальные узлы, относящиеся к признакам патологического процесса. Вагинальное УЗИ может выявить ряд заболеваний:
- эндометриоз;
- пузырный занос;
- жидкость в нижней части брюшной полости, фаллопиевых трубах;
- патологии мочеполовой системы;
- кисты;
- раковые новообразования;
- маточную миому;
- полипоз эндометрия;
- доброкачественные опухоли;
- разрывы кист;
- хорионэпителиому.
Внематочное зачатие характеризуется неправильным закреплением яйцеклетки, что хорошо видно на изображении. Трансвагинальное УЗИ помогает определить и преждевременный климакс. Он характеризуется несвоевременным уменьшением размеров яичников.
Расшифровка результатов
Эта процедура проводится специалистом, который по окончании манипуляции предоставит пациентке результаты и проведёт консультацию по сопоставлению их с показателями нормы.
Таблица норм УЗИ внутренних органов
| Параметр | Норма эхо-картины | Симптом патологии |
| Размер яичников |
Длина: 20–25 мм. Ширина:12–15 мм. Толщина: до 12 мм. Объем: до 4 куб. см. Гладкие и чёткие контуры |
Увеличенные размеры яичников, а также их неровные контуры могут свидетельствовать о поликистозе, врождённой аномалии развития, онкологических процессах. |
| Положение матки и её размер |
Длина: 16–62 мм. Ширина: 15–60 мм. Толщина: 12–48 мм. У девушек не живущих половой жизнью, а также у женщин в период менопаузы, матка имеет меньшие размеры. У рожавших женщин размер орган будет большего размера. Контуры органа должны быть ровными и гладкими. Матка имеет перегиб спереди или слегка сзади. |
Увеличенные размеры матки и размытые контуры могут наблюдаться при различных воспалительных заболеваниях. Бугристость и уплотнение органа свидетельствует о патологиях онкологического характера. Неверное расположение органа может быть причиной бесплодия или прерывания беременности (самовольного). |
| Поверхность шейки матки | Чёткие контуры и гладкая поверхность | Размытость контуров свидетельствует о врождённых аномалиях или воспалении. |
| Маточные трубы | Не визуализируются | Утолщение стенок, увеличение диаметра маточных труб, скопление жидкости наблюдается при внематочной беременности или воспалении. |
| Свободная жидкость | Присутствует в небольшом количестве за маткой при овуляции | Большой объём жидкости является признаком воспалительного процесса. |
УЗИ матки и придатков
Данное исследование представляет собой сканирование:
- полостей вагины;
- матки;
- яичников;
- фаллопиевых труб.
Такой метод диагностики позволяет определить следующие патологии:
- аднексит (воспаление придатков и матки);
- фибромиому;
- лейомиому (доброкачественные опухоли);
- новообразования на шейке матки;
- рак яичников.
УЗИ мочевого пузыря
Это исследование используется как альтернатива пальпации или катетеризации (введение специального медицинского инструмента через мочеиспускательную систему, что осуществляется в различных целях).
Показания для ультразвукового обследования мочевого пузыря могут быть следующие:
- учащённое мочеиспускание или его задержка;
- кровь в моче или выявление эритроцитов;
- цистит;
- различные травмы органа.
УЗИ органов малого таза
Является комплексным обследованием, в процессе которого врач на своё усмотрение определяет необходимость осмотра того или иного органа. Интравагинальное УЗИ анатомического пространства может проводиться с . Этот метод позволяет выявить нарушения сосудов (тазовых) и более детально показать изображение иных патологических процессов.
Виды УЗИ малого таза
Каждый из видов имеет свою специфику, способы подготовки и условия проведения.
Существует несколько способов проведения УЗИ брюшной полости:
- трансвагинальный;
- трансабдоминальный;
- трансректальный.
Выбор метода зависит от возраста, физиологических особенностей пациентки и цели обследования. Для получения полной картины типы могут совмещаться между собой.
УЗИ матки и придатков делают с помощью разных типов в зависимости от симптомов и состояния организма.
Трансвагинальный
Этот способ осуществляется с помощью внутренних ультразвуковых волн. Суть метода заключается в том, что специалист вводит датчик через влагалище, предварительно надев на него презерватив.
Трансвагинальное УЗИ предполагает глубокое информативное исследование, которое не требует особой подготовки. Нередко проводится, когда через брюшную стенку плод еще не заметен. Однако он не подходит девушкам, не живущим половой жизнью, и при наличии новообразований в большом количестве.
При неаккуратном обращении во время процедуры можно спровоцировать выкидыш.
Трансабдоминальный
Используется внешний ультразвук при прохождении сквозь брюшную стенку.
Наружное сканирование происходит следующим образом. На низ живота наносится гель, проводящий звуковые сигналы. Затем врач сканирует датчиком зону малого таза.
Трансабдоминальное обследование чаще всего назначают в таких случаях:
- у беременных пациенток с 6-го месяца;
- у женщин с маточным кровотечением;
- во время менструаций;
- девственницам;
- при общем осмотре.
Если на зоне сканирования имеются повреждения (ожог, гнойное поражение, раны, царапины, швы после операции), а также при избыточном весе абдоминальный способ не подходит. Кожные дефекты препятствуют прохождению импульсов и искажают изображение.
Трансректальный
Применяется внутренняя эхография, при которой сканирование проводится небольшим тоненьким датчиком, введенным через анальное отверстие.
Трансректальный способ подходит мужчинам и молодым девушкам, не имеющим половых отношений, но противопоказан при наличии воспалительных процессов, а также если прямая кишка отсутствует.
Назначается, когда нет возможности провести трансабдоминальное исследование, или в дополнение к внешнему сканированию для получения более информативного и точного результата.
Что врач может увидеть?
Трансабдоминальное исследование позволяет определить форму, расположение, контуры, эхогенность (однородность структуры) и размер матки. Оцениваются также показатели эндометрия, шейки матки, яичников, структура мышечных тканей. Если хотят сделать диагностику беременности, то специалист оценивает дополнительно тонус матки и местонахождение плодного яйца.
С помощью УЗИ можно обнаружить доброкачественные и злокачественные опухоли, кисты, пороки развития, воспалительные заболевания, внематочную беременность, полипы и иные патологические состояния детородных органов.
Расшифровка УЗИ: нормальные показатели
У здоровой женщины трансабдоминальное УЗИ матки выявит следующие показатели:
- 4,5–6,7 см в длину, 5-6,4 см в ширину, 3-4 см в толщину у женщин 15-40 лет;
- контуры ровные и чёткие;
- однородная эхогенность стенок;
- канал шейки матки 2-3 мм;
- цервикальный канал заполнен однородной жидкостью;
- нормальный тонус;
- толщина эндометрия в зависимости ото дня цикла (1-15 мм).
В норме возможно определение небольшого количества (несколько миллилитров) свободной жидкости в тазу на 14-15 день после очередных месячных. В другое время она не должна распознаваться.
Часто врачи пишут в заключении «децидуализация эндометрия». Это свидетельствует о наступлении беременности.
Ультразвуковые признаки патологий матки
Ультразвук в первую очередь помогает диагностировать рак на ранней стадии его развития. Поражённые ткани обладают иной эхогенностью, нежели здоровые, однако, злокачественную опухоль можно спутать с миомой. Для постановки точного диагноза женщину направляют на биопсию.
Заподозрить эндометриоз матки можно по неоднородной структуре органа, увеличенному его размеру и несоответствию толщины эндометрия дням менструального цикла. Характерно разрастание слизистой оболочки в мышечном слое матки и образование кист.
https://youtube.com/watch?v=RYGbmWLSNTM
Во время исследования врач может обнаружить образование любой величины, отличающиеся повышенной плотностью и губчатой структурой. Оно может быть единичным или множественным, а также занимать всю полость матки или ее некоторую часть. Это маточный полип. Для него также характерны ровные и чёткие края.
Часто врачи диагностируют отклонения в развитии матки. Самыми распространёнными из них являются:
- гипоплазия (нарушение пропорций органа);
- седловидная матка (углубление в области дна органа);
- двурогая матка (символическое изображение сердца);
- удвоение матки и т. д.
Если в заключении врача написано, что полость матки расширена, визуализируются гиперэхогенные включения, структура эндометрия неоднородна, то это значит, что у женщины хронический эндометрит. Острая фаза воспаления характеризуется снижением эхогенности слизистой оболочки.
Ультразвук помогает быстро определить беременность у женщины как нормальную, так и патологическую (внематочную). Уже при сроке 4-5 недель врач способен распознать зародыш в просвете маточной трубы или матки. Косвенным признаком внематочной беременности считается отсутствие плодного яйца в матке.
Признаки патологии яичников
Трансабдоминальное УЗИ определяет размер яичников, их структуру и наличие патологических образований. Заподозрить рак можно по асимметрии органа, появлению зон гиперваскуляризации, определению жидкости, а также по визуализации любого образования в период менопаузы. Консультация онколога требуется при наличии двух вышеперечисленных признаков.
УЗИ сразу определит кисту яичника. Она похожа на пузырь кругловатой формы с хорошо видимыми контурами. Врач определит содержимое образования и может примерно установить её тип (дермоидная, фолликулярная). При поликистозе яичников на УЗИ будет просматриваться увеличение придатков в размере и уплотнение их капсул. В яичнике будет видно много фолликулов от 0,2 до 0,9 см.
Ультразвуковое исследование матки и её придатков является информативным методом определения заболеваний гинекологического характера. Процедура делается в частных и государственных медицинских учреждениях лечебного и поликлинического профиля
При выборе организации следует обратить внимание на качество ультразвукового аппарата и квалификацию врача, осуществляющего диагностику
Виды гинекологических УЗИ
УЗИ придатков, матки различается по виду и режиму исследования. Женщине в зависимости от показаний назначают один из видов УЗИ в гинекологии:
- Трансвагинальное. Исследование женских половых органов проводится с помощью специального утонченного датчика, который вводят во влагалище. Предварительно инструмент смазывается гелем. Трансвагинальная ультразвуковая диагностика часто применяется в акушерстве для определения беременности на ранних сроках.
- Трансректальное. Ультразвуковой датчик проходит через прямую кишку. Способ исследования используется преимущественно среди девственниц.
- Трансабдоминальное. По-другому процедура называется УЗИ через брюшную полость. На нижнюю часть живота выдавливают гель, после чего проводят датчиком. Исследование позволяет досконально просмотреть матку и придатки. Способ обследования применяется при подозрениях на развитие опухолей, наблюдении за беременностью во 2-м и 3-м триместре.
УЗИ матки и придатков проводится в разных режимах, каждый из которых имеет свои специальные возможности для исследования:
- Двухмерная ультразвуковая диагностика. Внутренние органы малого таза визуализируются в одной плоскости. При помощи этого режима определяется форма, размер матки, расположение цервикального канала, состояние яичников и их придатков.
- Трехмерный статичный режим. Метод объединяет объемное изображение сразу в двух и более плоскостях. Внутренние органы исследуются по слоям на разных глубинах до 1 миллиметра. УЗИ матки в 3D-режиме при беременности во втором триместре определяет пол ребенка, выявляет наличие новообразований и их характер.
- 4D-графика в УЗИ. При исследовании матки и придатков изображение транслируется в реальном времени. Так, при беременности женщина может увидеть внутриутробные движения ребенка. 4D-режим показывает направление кровотока и его состояние.
Ультразвуковые аппараты с режимами 3D и 4D часто совмещаются с CID-диагностикой, цветным допплеровским картированием (ЦДК). Иногда совмещают несколько режимов и видов УЗИ матки и придатков одновременно. Такая техника преимущественно используется при обследовании беременных.
Дополнительно смотрите обзор специалиста о технических возможностях УЗИ:
Подготовка
УЗИ внутренних женских половых органов будет эффективным, если его проведут в правильное время. Как правило, врач в индивидуальном порядке назначает женщине день проведения процедуры. В общем порядке УЗИ лучше проводить с 3 по 7 день после окончания менструации.
Если у женщины присутствуют экстренные симптомы, например, сильное кровотечение, резкие боли, инородное тело внутри, подозрение на внематочную беременность, то процедура будет проведена в любой день цикла в срочном порядке.
Чтобы получить максимально точные результаты, врачи рекомендуют освободить кишечник от каловых масс и газов. Если этого не сделать, то раздутые кишечник будет мешать сонологу рассматривать матку и яичники. Чтобы освободить кишечник, необходимо:
- перед УЗИ сходить в туалет;
- не есть за 8-10 часов до начала процедуры;
- отказаться в течение 3-5 дней от газообразующих продуктов, жирной и вредной пищи.
Если у женщины есть проблемы с газообразованием, можно в течение нескольких дней перед УЗИ органов малого таза попить Эспумизан или аналогичное средство, выводящие из кишечник лишние газы.
Если назначено трансабдоминальное УЗИ, то перед процедурой необходимо наполнить мочевой пузырь. Для этого женщине рекомендуется прийти к кабинету за полчаса до начала процедуры и взять с собой бутылку чистой воды без газа. Нужно выпить воду, а на УЗИ можно идти, когда появится сильное желание посетить уборную.
При трансвагинальном и трансректальном УЗИ воду пить не нужно, достаточно соблюдать диету и опорожнить кишечник перед процедурой.
На УЗИ нужно взять с собой пеленку, чтобы постелить на кушетку, полотенце для удаления с кожи остатков геля. Если назначено трансвагинальное УЗИ, рекомендуется приобрести специальный одноразовый презерватив для исследования. Также необходимо выключить мобильный, чтобы не мешать исследованию.
Виды УЗИ: их актуальность и безопасность
Ультразвуковая диагностика в последнее время приобретает все большую популярность в работе врачей общей практики и узконаправленных специалистов. И это неудивительно, ведь исследование при помощи ультразвука, который в целом безопасен для человеческого организма, помогает не только оценить состояние внутренних органов, если постановка диагноза вызывает затруднение у врачей, но также определить основные направления терапевтического воздействия и оценить результативность лечения.
Обследование при помощи ультразвука считается более безопасной процедурой, чем популярное рентгеновское исследование. Поэтому если нет необходимости столь глубокого проникновения лучей, как при исследовании костной системы, врачи предпочитают назначать УЗИ.
Проводить ультразвуковую диагностику принято тремя способами:
- через брюшную полость (трансабдоминальное или абдоминальное УЗИ) – самый популярный и привычный для нас метод диагностики, назначаемый в равной степени и женщинам, и мужчинам в связи с заболеваниями различных органов, включая головной мозг),
- через влагалище (трансвагинальное или вагинальное УЗИ) – исследование, назначаемое лишь женщинам для исследования органов, которые расположены в глубине организма в отдалении от брюшной стенки,
- через прямую кишку (трансректальное УЗИ) — самый редкий вид исследования, который можно проводить пациентам обоего пола, но он связан с некоторым дискомфортом и требует тщательной подготовки.
Первый вид УЗИ, который снискал популярность среди беременных и пациентов с патологиями почек или печени, кажется многим более безопасным методом в плане того, что не требует внедрения аппарата внутрь организма. Проведение процедуры исследования не вызывает абсолютно никакого дискомфорта, особенно когда не требуется проводить его с наполненным мочевым пузырем, да и вред от ультразвуковых лучей минимальный.
При трансвагинальном и трансректальном исследовании датчик аппарата вводится внутрь организма через соответствующее отверстие, и уже сам этот факт вызывает настороженность. Не опасно ли трансвагинальное (или же трансректальное) УЗИ? Какова вероятность внутренних повреждений при проведении процедуры? Не будет ли больно во время исследования?
Такие вопросы вполне понятны и логичны, хотя переживать по поводу процедуры транвагинального УЗИ особо не стоит. На самом деле, несмотря на кажущуюся опасность повреждения внутренних органов при аккуратном и профессиональном проведении обследования риск каких-либо повреждений минимален. К тому же исследование проводится не вслепую, врач на мониторе контролирует движение датчика и управляет ним так, чтобы не нанести вред пациенту и при этом получить максимум информации об интересующем его органе.
Возможно, у читателя возникнет вопрос, а зачем вообще нужны такие виды УЗИ, которые требуют проникновения внутрь организма, если ранее вполне обходились обычным безопасным трансабдоминальным УЗИ? Потребность в трансвагинальном УЗИ возникла не случайно. Возникновение этого вида диагностики связано с ростом числа различных женских болезней и скрытым расположением внутренних половых органов слабого пола, доступ к которым через влагалище дает более точную информацию об их размерах и состоянии слизистой.
Еще одна причина распространенности трансвагинального и трансректального УЗИ – это возросший процент людей с лишним весом. Толстая жировая прослойка на животе может несколько искажать результаты трансабдоминального УЗИ, особенно когда речь идет о глубоко лежащих органах.
В таких ситуациях при обследовании женщин у врача редко возникает сомнение, какое исследование лучше: абдоминальное или трансвагинальное УЗИ? Понятно, что выбор будет за той процедурой, которая даст более полные и точные результаты. Так, например, ту же самую распространенную эрозию небольших размеров можно выявить лишь при помощи трансвагинального УЗИ.
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
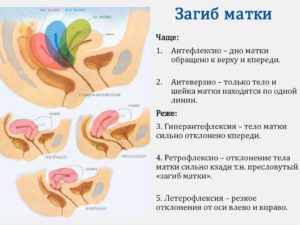
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
Виды УЗ-исследования
Существует несколько видов подобного исследования матки и придатков. УЗИ проводится различными способами.
Трансабдоминальное. Датчик прикладывается к нижней части живота. Этот вариант является самым удобным, но осмотр органов через брюшную стенку не гарантирует абсолютной точности результата. Обычно такой метод применяется при проведении процедуры во время беременности или при обследовании девственниц.
Иногда пациенткам назначается УЗИ с проведением ЦДК (цветового допплеровского картирования). При этом во время проведения обычного исследования используется жидкокристаллический монитор с задней подсветкой. В результате вместо черно-белого получают цветное изображение, с помощью которого можно узнать о состоянии кровотока в определенных участках органов. Такая методика применяется для обследования матки и плода на последних сроках беременности, если имеются подозрения на патологию. Цветовое УЗИ используется также для выявления и определения характера опухолей в половых органах.
Трансвагинальное. Датчик вводится во влагалище. При этом изображение матки и придатков является более четким. Однако подобной методикой нельзя пользоваться, если у женщины имеются маточные кровотечения. Проведение такого исследования невозможно в 3 триместре беременности, так как введение датчика может спровоцировать выкидыш.
Трансректальное. Матка и придатки просвечиваются через стенку кишечника путем введения датчика в прямую кишку через задний проход. Такая процедура, несмотря на точность результатов, применяется редко, так как к ней требуется довольно утомительная подготовка. В основном к этому методу прибегают при обследовании девушек, еще не вступавших в половые отношения.
Внутриматочное. Датчик через влагалище и шейку вводится непосредственно в полость, что позволяет тщательно осмотреть ее изнутри, обнаружить миому, полипы эндометрия.
Ориентировочные цены
| Наименование | Цена, руб. |
| УЗИ брюшной полости | |
| УЗИ аорты брюшной полости | от |
| УЗИ желудка | от |
| УЗИ желчного пузыря | от |
| УЗИ желчного пузыря с определением функции | от |
| УЗИ кишечника | от |
| УЗИ кожи | от |
| УЗИ брюшной полости | от |
| УЗИ печени | от |
| УЗИ поджелудочной железы | от |
| УЗИ почек | от |
| УЗИ селезенки | от |
| УЗИ толстого кишечника | от |
| УЗИ тонкого кишечника | от |
| УЗИ при беременности | |
| УЗИ для беременных в 1-м триместре | от |
| УЗИ для беременных в 3-м триместре | от |
| УЗИ для беременных во 2-м триместре | от |
| УЗИ при беременности | от |
| УЗИ органов малого таза | |
| УЗИ внутренних женских половых органов | от |
| УЗИ матки и придатков | от |
| УЗИ проходимости маточных труб | от |
| УЗИ мочевого пузыря | от |
| УЗИ надпочечников | от |
| УЗИ органов малого таза | от |
| УЗИ органов мошонки | от |
| УЗИ полового члена | от |
| УЗИ предстательной железы | от |
| УЗИ предстательной железы и семенных пузырьков | от |
| УЗИ яичников | от |
| УЗИ матки | от |
| УЗИ органов малого таза трансвагинальное | от |
| УЗИ грудной клетки | |
| УЗИ вилочковой железы | от |
| УЗИ легких и бронхов | от |
| УЗИ сердца и сосудов | от |
| УЗИ плевральной полости | от |
| УЗИ позвоночника | |
| УЗИ грудного отдела позвоночника | от |
| УЗИ копчика | от |
| УЗИ пояснично-крестцового отдела позвоночника | от |
| УЗИ шейного отдела позвоночника | от |
| УЗИ головы | |
| УЗИ гайморовых пазух носа | от |
| УЗИ глаз | от |
| УЗИ головного мозга | от |
| УЗИ придаточных пазух носа | от |
| УЗИ слюнных желез | от |
| УЗИ сосудов головного мозга | от |
| УЗИ сосудов шеи | от |
| УЗИ уха | от |
| УЗИ щитовидной железы | от |
| УЗИ конечностей | |
| УЗИ артерий нижних конечностей | от |
| УЗИ вен нижних конечностей | от |
| УЗИ верхних конечностей | от |
| УЗИ кисти руки | от |
| УЗИ сосудов верхних конечностей | от |
| УЗИ сосудов нижних конечностей | от |
| УЗИ стопы | от |
| УЗИ суставов | |
| УЗИ голеностопного сустава | от |
| УЗИ коленного сустава | от |
| УЗИ локтевого сустава | от |
| УЗИ лучезапястного сустава | от |
| УЗИ плечевого сустава | от |
| УЗИ тазобедренных суставов у взрослых | от |
| УЗИ суставов (одноименных) | от |
| УЗИ мягких тканей | |
| 3D УЗИ | от |
| 4D УЗИ | от |
| УЗИ гистеросальпингоскопия (УЗГСС) | от |
| УЗИ забрюшинного пространства | от |
| УЗИ лимфатических узлов | от |
| УЗИ лимфоузлов брюшной полости | от |
| УЗИ лимфоузлов шеи | от |
| УЗИ молочных желез | от |
| УЗИ мочеточников | от |
| УЗИ мягких тканей | от |
| УЗИ мягких тканей лица | от |
| УЗИ мягких тканей шеи | от |
| УЗИ паращитовидных желез | от |
| УЗИ паховых лимфоузлов | от |
| УЗИ периферических лимфоузлов | от |
| УЗИ периферических нервов | от |
| УЗИ плечевого сплетения | от |
| УЗИ подчелюстных лимфоузлов | от |
| УЗИ средостения | от |
| УЗИ эластография печени | от |
| УЗИ сосудов | от |
* указанные цены носят информационный характер.
Что такое УЗИ органов малого таза
В основе ультразвуковой диагностики заболеваний лежит
способность УЗ-волн по-разному проникать сквозь ткани. Некоторые из них
поглощают ультразвуковые волны, другие рассеивают их, а третьи отражают. В итоге
созданные сканером УЗИ-аппарата волны возвращаются назад и фиксируются
датчиками прибора. Он трансформирует полученные данные в форму изображения,
которое и отражается на мониторе. Человеческое ухо не способно уловить
ультразвуковые колебания в виду их высокой частоты, а их прохождение через
организм не наносит никакого вреда.
В результате врач получает возможность видеть на экране
изображение исследуемых органов, проводить необходимые замеры и сравнивать
полученные данные с показателями нормы. Во время УЗИ оценивается не только
размеры органов и их частей, но и существует возможность определить их
структуру и состояние, обнаружить крупные кровеносные сосуды и
проконтролировать качество кровотока в них (при переводе аппарата в режим
допплер-сканирования). Все это предоставляет в руки специалистов массу
информации, на основании которой и формируется заключение о наличии или
отсутствии патологических изменений в исследуемых органах, что позволяет
подобрать оптимальное для конкретного пациента лечение.
С помощью УЗИ органов малого таза можно оценить локализацию и особенности расположенных тут органов половой системы, т. е.:
- матки – оценивается ее расположение, форма,
размеры, структура и контуры, производится поиск возможных образований,
измеряется толщина эндометрия, его структура; - яичников – описывается каждый отдельно, при
исследовании проводится измерение их ширины, длины и толщины, оценивается
примерный объем, а также контуры, форма, расположение, присутствие фолликулов,
их число, размер наибольшего и признаки кистозных образований; - маточных (фаллопиевых) труб – оценивается их
проходимость, а также присутствие гноя или жидкости; - шейки матки – осуществляется измерение ее длины,
размеров, диаметра цервикального канала.
Также при проведении диагностики оценивается состояние вен
малого таза, а также позадиматочного пространства.
Информативность УЗИ органов малого таза довольно высока, а
его доступность позволяет широко использовать метод для диагностики различных
заболеваний как у женщин, так и у мужчин. Его безопасность, отсутствие
болезненных ощущений и быстрота проведения делают этот метод диагностики
незаменимым при обследовании таких особых групп пациентов, как дети, беременные
женщины и люди пожилого возраста.
УЗИ матки и придатков – на какой день цикла делать процедуру пациенткам разных возрастных категорий
Гинекологические патологии могут проявиться в любом возрасте, поэтому ультразвуковое сканирование матки выполняется женщинам разных возрастных категорий:
- Девочкам, у которых менструации еще не наступили, обследование матки ультразвуком может назначаться в любой день. Если у пациентки была менструация, доктор должен учитывать время ее начала и выполнить УЗИ в обыкновенные сроки;
- Женщинам, вступившим в менопаузу, ультразвуковая диагностика также проводится в любое время, поскольку эндометрий не изменяется так часто, как у пациенток репродуктивного возраста;
- У женщин с нерегулярным циклом менструации день проведения УЗИ определяет врач после изучения жалоб и анамнестической информации;
- Беременным женщинам ультразвуковое обследование назначается 3 раза в каждом триместре (при отсутствии патологий вынашивания).
Пациенткам репродуктивного возраста обследование матки ультразвуком выполняется с учетом дня менструального цикла. При наличии следующих показаний УЗ-диагностика проводится в первые дни после завершения менструальных выделений:
- Воспалительные процессы маточной полости;
- Опухолевые новообразования разной стадии развития, степени злокачественности и локализации;
- Миома матки;
- Наступление беременности;
- Дисфункция яичников;
- Кисты в матке.
Кроме того, УЗИ матки может выполняться во время менструации. Проведение исследования в данный период позволяет репродуктологам (при подготовке в экстракорпоральному оплодотворению) определить в яичниках количество фолликулов.
У некоторых женщин на 3-5 день остаются незначительные кровянистые выделения. По этому поводу пациентки могут не переживать. Их наличие не является ограничением к выполнению исследования. В подобном случае нужно иметь с собой плотную прокладку.
УЗИ матки — безопасный и безболезненный диагностический метод, который может быть рекомендован женщинам в любой день цикла. С помощью данной методики можно на ранних стадиях обнаружить различные патологии и провести соответствующее лечение
Женщинам важно не игнорировать плановые обследования и регулярно посещать гинеколога. Когда лучше проводить исследование может сказать только врач после предварительной консультации и гинекологического осмотра.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 15933
Количество прочтений: 15933