Абсцесс мягких тканей: первые признаки, описание с фото, лечение и профилактика
Содержание:
- Симптомы абсцесса
- Этиология
- Лечение абсцесса при помощи народных средств
- Диагностика
- Диагностика
- Лечение паратонзиллярного абсцесса, препараты и вскрытие
- Причины возникновения подкожного абсцесса
- Диагностика
- Виды абсцессов и флегмон забрюшинного пространства и их причины
- Симптомы паратонзиллярного абсцесса, первые признаки
- Лечение абсцесса
Симптомы абсцесса
Для патологии в остром течении, которая подлежат визуализации, свойственны классические проявления болезни:
- гиперемия очагов;
- местная болезненность;
- гипертермия на месте новообразования;
- отек, припухлость тканей;
- нарушение процессов и дисфункция органа;
- упадок сил;
- отсутствие аппетита;
- повышение температуры тела.
Симптомы по месту расположения абсцесса (таблица)
| МЕСТО ЛОКАЦИИ | ПРИЗНАКИ АБСЦЕССА |
|---|---|
| Абсцесс легкого | Кашель с выделением гнойных мокрот, боль в грудной клетке, нарушение дыхания |
| Абсцесс горла | Вызывает боль при глотании, может спровоцировать удушье; при паратонзиллярном, заглоточном абсцессе, осложнение требует срочного вмешательства врача, так как исход может быть летальным |
| Абсцесс ноги | Поверхностный абсцесс мягких тканей, легко диагностировать по внешним признакам (боль, покраснение, местная температура, симптом флюктуации); при глубоком очаге – пациент жалуется на слабость, разбитость, головную боль, озноб и высокую температуру 39+ |
| Абсцесс печени | Гипертермия до 38+; боль под ребрами с правой стороны; гепатомегалия; мышечная дрожь, асцит; отсутствие аппетита, желтуха; «гусиная кожа» |
| Абсцесс ягодицы | Если в области ягодицы развивается абсцесс после укола:
|
| Абсцесс зуба | Интенсивная ноющая, пульсирующая боль; чувствительность зуба к температурам; зловонный, гнилостный запах; гипертермия, увеличение лимфатических узлов; раны, язвы на деснах |
| Абсцесс бартолиновой железы | Характерный признак – объемное новообразование на половых губах; увеличение паховых лимфатических узлов, боль; гиперплазия слизистых тканей, отек |
| Абсцесс головного мозга | Сильные головные боли; высокое внутричерепное давление, приступы тошноты, рвота; на поздних сроках возможно развитие бреда и галлюцинаций |
| Абсцесс почки | Гипертермия до +40, озноб; болевые ощущения в пояснице; упадок сил; тошнота; болезненное мочеиспускание; потеря веса; профузная потливость |
| Абсцесс брюшной полости | В начале болезни у пациента наблюдают общие симптомы, далее проявляются признаки отравления, тошнота, рвота; паралитическая непроходимость; боль в очаге; плотность, напряженность брюшины |
| Абсцесс миндалин | Резкая односторонняя боль при глотании; иррадиация болезненности в ухо; лихорадка до 38+, упадок сил; нарушение сна; увеличение лимфатических узлов; гиперсаливация; гнилостный запах изо рта |
| Абсцесс бедра | Гной может скапливаться без локальных и общих проявлений и свойственно такое явление при определенных фазах костно-суставного туберкулеза, актиномикоза; могут образовываться свищи с крошкообразным выделением гноя |
 Абсцесс на десне
Абсцесс на десне
Этиология
Легочный абсцесс всегда бывает микробного происхождения. Основной возбудитель — золотистый стафилококк. Патогенные микроорганизмы могут поступить из полости рта и зева через трахею в бронхи. Далее они могут быть занесены в легкие кровью через «правое сердце». Наконец, в легкие могут поступать по лимфатическим сосудам микроорганизмы из соседних частей и прилегающих органов. Хотя в таких случаях нагноение нередко переходит прямо на легочную ткань.
Золотистый стафилококк — основной возбудитель
Очень часто легочные абсцессы присоединяются к другим бактериальным заболеваниям легких. Сюда, прежде всего, относится пневмония. Причем диплококковая пневмония обычно не ведет к развитию нагноения в легких. Диплококк может вызвать гнойный плеврит, гнойный менингит или гнойное воспаление других серозных оболочек. В легких он вызывает обыкновенно только простое преимущественно фибринозно-экссудативное воспаление.
Реже абсцесс легкого развивается после лобулярных пневмоний (бронхопневмоний). В особенности это бывает у лиц, ослабленных предшествовавшими болезнями. Например, после дифтерии или кори, у лиц, например, туберкулезных, у которых уже вследствие проникновения и часто присутствия обыкновенных возбудителей нагноения в легких имеются условия для образования абсцессов.
Впрочем, в действительно туберкулезных легких абсцессы образуются редко. Большей частью имеется дело с туберкулезными уплотнениями. Они макроскопически очень похожи на абсцесс, но которые гистологически легко отличимы от них.
Особенно часто гнойные уплотнения и размягчения наблюдаются в течение или после аспирационных пневмоний, вызванных инородными телами. Например, частицами пищи, костями, искусственными зубами и т. п., которые попадают в бронхи либо случайно, либо вследствие паралича глоточной и гортанной мускулатуры, закрывающей обычно доступ к дыхательным путям, либо у душевнобольных, или у лиц, находящихся в бессознательном состоянии.
Подобные инородные тела вызывают воспаление и нагноение либо потому, что они сами легко подвергаются гнилостному разложению, либо оттого, что вместе с ними заносятся в бронхи различного рода возбудители инфекций, которые затем размножаются на благоприятной почве, созданной инородным телом.
Во всех вышеупомянутых случаях имеется дело с развитием большого, обыкновенно одиночного, абсцесса; редко образуются одновременно 2 или 3 абсцесса. Напротив, так называемые метастатические абсцессы легких бывают обыкновенно множественными, но в большинстве случаев более мелкими. Они развиваются вследствие заноса заразительного материала в легочную артерию и ее ветви, т. е. вследствие поступления зараженных эмболов.
Последние могут происходить из «правого сердца», например, при эндокардите с образованием тромбов, или могут быть занесены из вен при воспалительных и нагноительных процессах на различных местах тела. Так, абсцессы легких могут образоваться эмболическим путем вследствие гнойного флебита при язвах голени, геморроидальных шишках или гнойных процессах в брюшных органах.
Далее к заносу заразительных эмболов в мелкие и мельчайшие ветви легочной артерии и к последующему развитию абсцессов могут привести пиемические и септические заболевания. Нередко подобные абсцессы, большей частью множественные, бывают очень мелки и формируются лишь незадолго до смерти, так что они не дают никаких клинических явлений и открываются только на вскрытии.
Напротив, одиночные инфаркты, вызванные заразительными тромбами, бывают более крупными, а развивающиеся из них абсцессы могут достигать очень большой величины.
Гнойные процессы, развившиеся по соседству с легкими, тоже способны распространиться на легкие вследствие прямого перехода воспаления через лимфатическую систему. Это бывает, например, при нагноившихся раковых новообразованиях пищевода, в особенности если они вскрываются в трахею.
Кроме того, легочные абсцессы могут образоваться вследствие нагноения эхинококковых кист легкого, при поддиафрагмальных или околопочечных абсцессах. Аппендицит также может повести иногда к развитию абсцесса в легком (большей частью в правом) либо вследствие поступления возбудителей нагноения через лимфатические пути брюшины и диафрагмы в плевру и в легкое, либо вследствие заноса эмболического материала чрез вены.
Наконец, в редких случаях абсцесс легкого может развиться при травматических повреждениях, например, при колотых ранах.
Лечение абсцесса при помощи народных средств
- Алое. Срезать нижние листья древовидного алое (до этого не поливать растение несколько дней). Измельченные листья отжать через марлю. Смоченный соком бинт прикладывать на очаги воспаления.
- Картофель. Сырой натертый картофель (использовать только свежеприготовленную смесь) прикладывать на несколько часов к воспаленному месту.
- Лук.
- Репчатый лук надежный помощник в борьбе со многими недугами. Не исключение и абсцесс. Натереть в кашицу лук. Кашицу заворачивают в бинт или марлю, накладывают на воспаленное место. Примочку необходимо менять как можно чаще (через 4-5 часов).
- Запеченный в духовке лук или сваренный в молоке прикладывают к гнойнику.
- Кашицу из запеченного лука смешивают с натертым детским или хозяйственным мылом 1:1. Из полученной смеси делают небольшие лепешки и прикладывают к месту воспаления.
Морковь. Компресс на пораженный участок из натертой сырой моркови хорошо снимает воспаление.
Чеснок. Запеченный или сваренный в молоке чеснок растереть со сливочным маслом. Использовать такое лечение как примочки ускоряющие созревание нарывов.
Мед. Мази из меда зарекомендовали себя как эффективные средства при лечении абсцесса.
- Для приготовления данного средства в домашних условиях понадобиться мазь Вишневского, спирт (водку использовать не рекомендуется) и мед. Все ингредиенты в равном количестве смешиваются до однородности. Мазь накладывают тонким слоем на ночь. За несколько дней таких процедур уплотнение рассосется.
- Растереть мед, муку и печеный лук. На ночь к месту воспаления прикладывать полученную мазь.
Прополис. О лечебных свойствах прополиса слышали многие. Из него в домашних условиях необходимо просто приготовить мазь. Несоленый животный жир (100 г) доводят до кипения. 10 г измельченного прополиса добавляют в жир, остуженный до 70°С. Мазь пропускают через фильтр из марли.
Хлеб. Ржаной хлеб используют для того, чтобы нарыв скорей созрел. Распаренный теплый хлеб прикладывают к больному месту. Желательно сверху накрыть листом капусты и обмотать бинтом.
Сало. Применяется как средство, затягивающее раны. Небольшой тонкий кусочек сала прикладывать на воспаленное место (желательно на ночь), зафиксировать. Выводит гной из раны, очищает ее.
Ромашка. Соцветия ромашки и семена льна сварить в молоке. Процедить и прилаживать к нарывам.
Зверобой. В виде зверобойного масла или настоя используют для втираний наружно.
Сбор из трав. По 30 г хвоща полевого, ромашки, зверобоя залить кипятком. Применяется для компрессов.
Касторовое масло. Примочки из масла привязывают к нарыву.
Эвкалипт. Мелко нарезать листья эвкалипта. 30 г сырья залить кипятком, довести до кипения. Прикладывать компресс к нарывам, промывать раны.
Подорожник. Известен своими противовоспалительными и заживляющими действиями. Вымытые листья подорожника прикладывают к воспаленному месту.
Лопух. Нажевать натощак свежий корень лопуха (однолетнего). Делать примочки на воспаленное место.
Березовые почки. Полулитровую банку с березовыми почками залить водкой. В темном месте настаивать 3-5 дней. Из разбавленной водой настойки делают примочки на гнойники и труднозаживляемые раны.
Крапива. Компресс из настойки этого растения с незапамятным времен считался лучшим средством от абсцесса у кавказских народов. Залить водкой или спиртом плотно набитую банку свежими листьями крапивы. Настаивать на солнце неделю.
Щавель конский. Измельчить свежие листья. В качестве противовоспалительного и ранозаживляющего средства прикладывать к ранам.
Софора японская. Применяется достаточно эффективно даже при лечении злокачественных опухолей. 20 г плодов софоры заливают 0,5 л водки. Настаивать две недели. Эффективное средство для обеззараживания ран. Незаменимый природный антисептик.
Мука. Приготовить тесто из фасолевой или гороховой муки и воды. Прикладывание таких лепешек ускоряет созревание нарывов.
Кедровая смола. Прикладывают непосредственно к нарывам, фиксируют лейкопластырем.
Кориандр. 5 г семян сырья в стакане кипятка настаивать 2 часа. Использовать для приготовления примочек.
Кедровые орешки. Разжеванные орешки прикладывать к нарыву, зафиксировать повязкой.
Деготь. Мать-и-мачеху, натертое хозяйственное мыло, деготь в равных количествах смешать. Прикладывать к воспаленному месту.
Донник. Листья и цветки сырья заварить кипятком. Рекомендуется как рассасывающее средство.
Диагностика
Для установления диагноза врач-отоларинголог проводит ряд исследований наряду с опросом. Используются следующие мероприятия:
- фарингоскопия (осмотр горла) – определяет покраснение и выпирание слизистой оболочки, покрывающей заднюю стенку глотки;
- рентгенография и КТ – обнаруживают гнойные очаги;
- пальпаторное исследование органов – выявляет расширение лимфоузлов, затвердения, припухлости, температуру тела пациента;
- общий анализ тела – свидетельствует о существовании воспаления, а мазок из зева способен обнаружить некоторых раздражителей заболевания;
- диагностика на сифилис, туберкулез – выполняется при помощи рентгенографии и исследования крови;
- оценка жалоб пациента;
- при необходимости – консультация терапевта.
Может потребоваться произведение диагностической пункции – в случае на допущение опухолевых образований или при переходе заболевания в хроническую форму с размытой клинической картиной для установления возбудителя абсцесса.
При этом заглоточный абсцесс следует отличать от некоторых других патологий, схожих по симптоматике:
- от паратонзиллярного абсцесса (гнойник вокруг миндалин) – при заглоточном абсцессе не наблюдается изменений миндалин, характерных для паратонзиллярного абсцесса;
- от отечного ларингита – при нем слизистая гортани поражена на более широком протяжении, нет флюктуации гноя;
- от новообразования задней стенки глотки – при нем нет признаков воспаления в виде резкой болезненности, покраснения, повышенной температуры;
- от аневризмы восходящей глоточной артерии – при ней процесс ограниченный, нет стремительного увеличения припухлости и признаков воспаления (боли, покраснения, гипертермии).
Диагностика
Аускультация легких
- отставание больной половины грудной клетки во время акта дыхания;
- болезненность при ощупывании межреберных промежутков, что свидетельствует о реакции на патологический процесс межреберной плевры – оболочки, которая выстилает грудную полость;
- голосовое дрожание усиливается;
- выслушивание показывает ослабление нормального (везикулярного) дыхания и возникновение бронхиального оттенка по больной стороне;
- выстукивание показывает притупление перкуторных звуков, в норме звук над поверхностью легких – ясный, легочный.
Пациенту назначают дополнительные исследования, которые включают:
- общий и биохимический анализы крови;
- анализ мочи;
- анализ мокроты;
- рентгенографию легких;
Общий анализ крови показывает повышенное содержание лейкоцитов (до 20х109/л), увеличение СОЭ (скорости оседания эритроцитов), что свидетельствует о воспалении.
Рентген легких
Картина на рентгене в начале заболевания – затемнение легочной ткани без уменьшения её объема.
Дифференциальный диагноз проводят с помощью томографического исследования. Ведущим методом остается рентгенограмма легких. Как только абсцесс удается точно диагностировать в приемном отделении, производится госпитализация в хирургию для назначения специального лечения.
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
При появлении первых признаков заболевания необходимо проконсультироваться с врачом-пульмонологом. Он назначит все необходимые анализы и исследования, с помощью которых можно диагностировать степень поражения тканей, общую реакцию организма на недуг и выбрать подходящую схему лечения. Очень внимательно нужно отнестись к симптомам, если в анамнезе есть хронические заболевания дыхательных путей или другие предрасполагающие факторы. В случае обнаружения гнойных воспалений других органов возрастает вероятность поражения дыхательной системы.
Для получения четкой клинической картины необходимо провести ряд анализов и исследований:
общий анализ крови, особое внимание уделяют количеству лейкоцитов;
биохимический анализ крови;
анализ мокрот, выявление возбудителей и выяснение их чувствительности на действие лекарств (антибиотиков);
рентгенологическое исследование грудной клетки (локализация очага);
компьютерная томография (более детальная диагностика гнойника);
фибробронхоскопия (для того чтобы определить состояние тканей дыхательных путей).
Предварительный диагноз выставляют, основываясь на клинике (острое течение, лихорадка, кашель с выделением гноя, боль в груди) и данных физикального обследования. Врач при физикальном обследовании выявляет следующие признаки болезни:
- перкуторно определяется притупление звука над очагом поражения;
- при аускультации выслушивается ослабленное дыхание над полостью абсцесса;
- при наличии сообщения абсцесса с бронхом – бронхиальное дыхание.
Лечение паратонзиллярного абсцесса, препараты и вскрытие
Лечение паратонзиллярного абсцесса должно начинаться уже тогда, когда вы только заподозрили слабую, но одностороннюю боль в горле. У вас будет как минимум, 2-3 дня до наступления инфильтрации, и 3 дня течения инфильтрации до нагноения. Почти целая неделя, за которую можно не допустить появления гнойника. Итак, следует:
- Часто полоскать горло (5-6 раз в день), желательно соленой горячей водой. Соль будет «вытягивать отек»;
- Полоскания солью нужно чередовать с полосканиями фурациллином, хлоргексидином, мирамистином, другими местными антисептиками;
- Можно употреблять сосательные антисептические пастилки;
- Назначается обильное витаминное питье, жидкая пища, которая механически щадит зев;
- При наличии дома физиоаппаратов, можно прогревать зев, например, ультрафиолетом или синей лампой;
- Нужно показаться врачу и, если в течение 2-3 дней боль прогрессирует – то нужно начинать прием антибиотиков. На ранних стадиях применяются пероральные препараты широкого спектра действия, например, амоксиклав или амоксициллин, а для воздействия на анаэробную флору можно применять стоматологические гели с метронидазолом местно, либо применять его внутрь.
Вся антибактериальная терапия должна быть согласована с ЛОРом, или с участковым терапевтом. В том случае, если консервативная терапия не дала результата, то нужно приступать к оперативному лечению: проводится вскрытие паратонзиллярного абсцесса.
Оперативное лечение (вскрытие абсцесса)
Обычно это происходит на стадии нагноения, «в расцвете» клинической картины. Но целесообразно также проводить операцию и в конце стадии инфильтрации, поскольку это предупреждает нагноение.
Операция проводится после госпитализации в ЛОР – отделение, то есть в стационарных условиях.
Вначале в месте наибольшего выпячивания проводят анестезию слизистой оболочки (орошением из пульверизатора, или простым смазыванием раствором анестетика), а затем проводят инфильтрационную анестезию новокаином, тримекаином. В результате тризм ликвидируется, и рот хорошо открывается.
Затем проводят разрез скальпелем, обычно в месте флюктуации гнойника, или в области наибольшего выпячивания, с таким расчетом, чтобы не повредить сравнительно крупные сосуды. Обычно глубина разреза составляет 1,5 – 2 см, а его длина — до 3 см.
Это позволит уверенно ориентироваться в полости абсцесса, выпустить весь гной, а также ввести в рану специальные глоточные щипцы и хорошо ее расширить: ведь абсцесс может быть многокамерным и содержать перемычки.
При этом опорожниться может только часть гнойника, а больший объем останется в глубине раны, что вызовет прогрессирование болезни.
Радикальный вариант
В том случае, если при поступлении пациента выясняется, что ангины – это его постоянный спутник жизни, то при операции «одним выстрелом убивают трех зайцев», а именно:
- проводится вскрытие абсцесса;
- выполняется тонзилэктомия с этой стороны, то есть удаление миндалины;
- выполняется тонзилэктомия с противоположной стороны.
Все. Теперь повторение абсцедирующего паратонзиллита у пациента исключается. Этот способ лечения не вызывает существенного удлинения времени операции, и не очень-то усложняет ее. Зато отдаленные исходы при таких радикальных вмешательствах значительно более благоприятные, чем при простом дренировании абсцесса.
После этого пациенту назначают внутримышечные инъекции антибактериальных препаратов, полоскания, и при нормализации общего самочувствия отпускают домой, прописав полоскания и щадящую, теплую, кашицеобразную пищу.
Осложнения и прогноз лечения
Мы уже говорили о том, какие осложнения могут возникнуть при развитии паратонзиллярного абсцесса горла. К ним относятся заглоточный и окологлоточный абсцессы.
Но инфекция может прорваться еще глубже. Может возникнуть флегмона дна полости рта при затеке гноя вниз, развиться гнойный медиастинит, в том случае, если гнойные затеки попадут в средостение, где находится сердце, корни легких, крупные сосуды и нервы.
При этих состояниях до сих пор высока госпитальная летальность.
Поэтому, чтобы справиться с паратонзиллитом и абсцессом своими силами – начинайте энергичные действия уже тогда, когда вы почувствовали навязчивую боль в горле при глотании с одной стороны.
голос
Article Rating
Причины возникновения подкожного абсцесса

Главная причина формирования абсцесса – попадание в организм патогенной микрофлоры. Чаще всего возбудителем инфекции является стафилококк, но посевы определяют наличие и других микроорганизмов:
- Эпидермальный, гемолитический, золотистый стафилококк.
- Стафилококки, чаще всего определяется бета-гемолитические, встречаются и пневмококковые. Последние характерны при осложненных эндогенных абсцессах.
- Грамотрицательные бактерии: кишечная палочка.
- Протей. Среда обитания данного вида энтеробактерий – почва и вода. В организм патоген попадает, как правило, через грязный водоем.
- Синегнойная палочка отличается высокой антибиотикорезистентностью. Является возбудителем нозокомиальных (внутрибольничных) инфекций.
- Клебсиеллы встречаются на коже, слизистых. Толчок к их биологической активности дает ослабленная иммунная система.
- Шигелы. Бактерионоситель и источник инфекции – больной человек.
- Палочка Коха.
Можно определить возбудителя абсцесса мягких тканей по гнойному содержимому, точнее по его характеру (запах, цвет). Опытные врачи по таким характеристикам ставят предварительный диагноз.
- Для гнилостной микрофлоры (кишечная палочка) характерны серый цвет и зловонный запах.
- Если возбудитель стафилококк – желто-зеленый гнойный экссудат.
- Сладковатый запах и сине-зеленый цвет экссудата характерен для синегнойной палочки.
Гноеродные микробы чаще всего попадают в организм при нарушении целостности кожи (раны, царапины). Гнойный процесс может возникнуть при распространении бактерий лимфогенным или гематогенным путем из уже имеющихся очагов воспаления.
Часто гнойно-воспалительное заболевание формируется на фоне других затяжных инфекций. Способствует развитию абсцесса мягких тканей хронический тонзиллит, синусит. Особую роль в развитии гнойников играет сахарный диабет.
Диагностика
Диагноз ставят на основании жалоб пациента, данных анамнеза (перенесенного инфекционного заболевания, медицинской манипуляции, травмирования и так далее), а также дополнительных методов исследования.
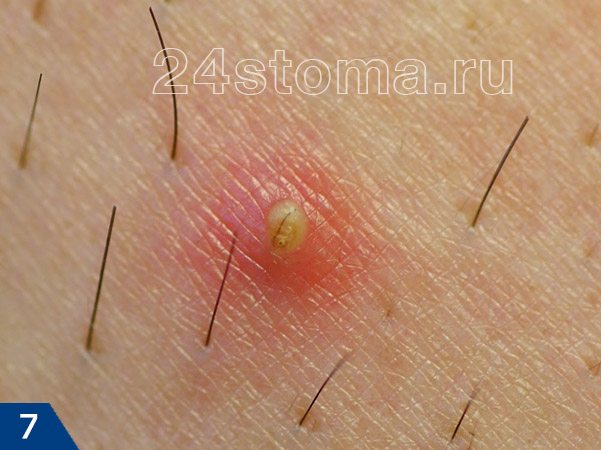
При физикальном исследовании определяется следующее:
- при осмотре – область абсцесса опухшая, отечность тканей конечности может быть несоизмеримо больше, чем сам гнойник. Кожа в месте поражения горячая на ощупь. При поверхностном расположении абсцесса и переполнении полости гнойника патологическими массами кожа над абсцессом утончается, под ней виден гной;
- при пальпации (прощупывании) – отечность мягких тканей пальпаторно подтверждается, определяются повышение местной температуры тела и выраженная болезненность. Также отмечается флюктуация – характерные «волны» под пальцами при нажимании на место расположения гнойного очага.
При просьбе врача сделать движения рукой или ногой пациент щадит пораженную конечность.
Инструментальные методы, которые могут пригодиться в диагностике абсцесса мягких тканей конечностей, это:
- диагностическая пункция – выполняется, когда имеются симптомы интоксикации, но местные признаки гнойника весьма сомнительны. Это может наблюдаться при глубоком расположении абсцесса в мягких тканях конечностей. В этом случае после обработки кожи над абсцессом проводят прокол мягких тканей стерильной иглой на шприце, гной при его наличии отсасывают, отправляют в лабораторию для изучения;
- ультразвуковое исследование (УЗИ) – выполняется с той же целю;
- рентгенологическое исследование – проводится при подозрении на формирование «холодного» абсцесса.
Лабораторные методы исследования, применяемые в диагностике абсцессаза мягких тканей конечностей, следующие:
- общий анализ крови – существенное повышение количества лейкоцитов указывает на возможность возникновения гнойного процесса в организме. Также отмечается увеличение СОЭ;
- ПЦР-диагностика туберкулеза – проводится при подозрении на туберкулезное происхождение гнойника;
- бактериоскопическое исследование – пунктат изучают под микроскопом, в нем идентифицируют инфекционный агент, спровоцировавший формирование абсцесса;
- бактериологическое исследование – делают посев пунктата на питательные среды, по выросшим колониям делают вывод про вид возбудителя. Также при помощи этого метода определяют чувствительность возбудителя к антибактериальным препаратам, что имеет значение для последующих врачебных назначений.
Виды абсцессов и флегмон забрюшинного пространства и их причины
К ряду причин, провоцирующих патологию брюшины и ее полости, специалисты относят:
- развитие вторичного перитонеального процесса, вызванного дренированием гематом, аппендицитом перфоративной разновидности, травмой (в область брюшины из кишечника проникает его содержимое);
- заболеваемость сальпингитом, параметритом, бартолинитом, пиосальпинксом;
- панкреатит как воспалительный процесс в полости, поражающий поджелудочную железу и вызывающий абсцесс;
- образование сквозного отверстия в желудочных стенках или в двенадцатиперстной кишке у страдающих язвенной болезнью.
Возбудителем абсцесса, проявляющего себя заполненными гноем капсулами в брюшине, являются болезнетворные микроорганизмы: кишечная палочка, стрептококк, стафилококк, фузобактерии, клостридии.
По источнику заражения (патогенному возбудителю) абсцессы, локализованные в брюшной болезненной полости, бывают:
- бактериальными;
- некротическими (абактериальными);
- паразитарными.
Учитывая особенности происхождения, абсцесс, расположенный в брюшине классифицируют:
- посттравматической разновидности;
- послеоперационный;
- перфоративный;
- метастатическую.
С учетом места дислокации гнойника, специалисты выделяют:
- забрюшинный абсцесс, называемый ретроперитонеальным;
- внутрибрюшинный, именуемый интраперитонеальный;
- интраорганный (капсула образуется в глубине органе).
К ретроперитонеальным относится флегмона, расположенная в забрюшинном пространстве. Речь идет о разлитом гнойном-воспалительном процессе.
По размещению относительно органов, гнойники могут быть:
- межкишечными;
- тазовыми;
- поддиафрагмальными;
- аппендикулярными, внизу полости брюшины;
- внутриорганными;
- пристеночными.
Абсцесс бывает единичным и множественным. Разновидность определяется числом образований, наполненных гноем.
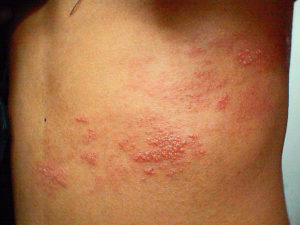
Симптомы паратонзиллярного абсцесса, первые признаки
фото симптомов паратонзиллярного абсцесса
Симптомы паратонзиллярного абсцесса вначале могут быть общими, или двусторонними, а затем приобретают четкую латерализацию (односторонний характер), если осложнение произошло на фоне ангины. Если же абсцесс развился в «холодный период», то жалобы сразу возникают односторонние:
- Первым признаком паратонзиллярного абсцесса является появление боли при глотании с одной стороны;
- Затем боль начинает беспокоить и в покое, становится постоянной. При «пустом» глотке и сглатывании слюны также происходит ее резкое усиление;
- Боль усиливается, приобретает «грызущий и рвущий» характер, пациенты отказываются от питья и пищи из-за боли, которая отдает в ухо, в челюсть;
- Возникает слюнотечение, которое происходит из одного угла рта с пораженной стороны;
- Появляется неприятный запах изо рта, и возникает тризм, или рефлекторное напряжение жевательных мышц. Таким образом они реагируют на близко расположенный очаг воспаления.
При возникновении тризма появляется затруднение при попытке открыть рот. Не нужно путать тризм с болью: при боли рот все – таки открыть можно, а при тризме ощущается сопротивление, словно кто – то снаружи поднимает вверх челюсть и пытается его закрыть.
Симптомы паратонзиллярного абсцесса проявляются остро — это означает, что развивается выраженная припухлость, покраснение, сильная боль и локальный жар. Кроме этого, у пациента присутствуют:
- Невнятность, смазанность и гнусавость речи;
- Появляется сильная боль при наклонах и поворотах головы и шеи. Пациент старается поворачиваться сам, как статуя. Это также является признаком «назревшего» абсцесса;
- При еде и питье возникают физические затруднения. Разбухшая с одной стороны слизистая оболочка мешает продвижению пищи, и жидкость может вытекать через нос;
- Появляется высокая температура, возникает недомогание, в крови определяется нейтрофильный высокий лейкоцитоз;
- Если открыть рот и посмотреть в зеркало, то состояние зева будет резко асимметричным, а в области выпячивания рядом с миндалиной будет видно резкое покраснение. При ощупывании пальцем этот участок будет намного горячее, чем на соседней стороне.
Такое мучительное состояние, в среднем, продолжается от 4 дней до недели. За это время у пациента может развиться обезвоживание, поскольку он не может пить, и выраженная невротизация на фоне интоксикации и лихорадки.
Как лечить еще не созревший абсцесс, и можно ли избежать операции?
Лечение абсцесса
Появление подкожного абсцесса либо других видимых гнойных новообразований, сигнал требующий вмешательства хирурга.

Самостоятельно вскрывать очаги недопустимо, так как это чревато усугублением проблемы.
Медикаментозное лечение
Медикаментозная терапия предусматривает назначение антибиотиков, введение ферментных препаратов в полость вскрытого очага.
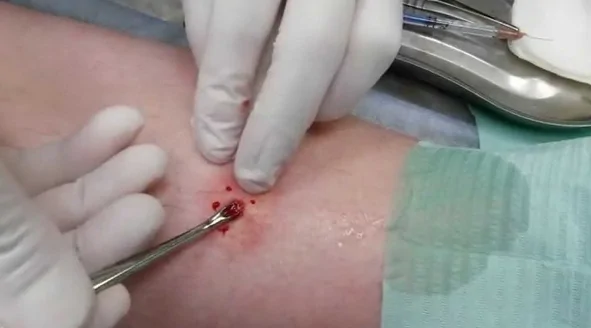
Удаление абсцесса
Сформировавшийся гнойник требует оперативного вмешательства.

В зависимости от сложности случая, удалить абсцесс можно открытым и закрытым способами:
- Открытый — удаляют экссудат из очага, предварительно выполнив широкое рассечение. Для оттока жидкости устанавливают дренирующую трубку и проводят смену повязок ежедневно.
- Закрытая операция — маленькая надсечка, для удаления гноя. После устранения новообразования, в образовавшееся отверстие вставляют трубочку для дренирования. Место операции промывают дезинфицирующими препаратами, накладывают повязку.
Вскрытый абсцесс после операции требует соблюдения стерильности, периодических обработок медикаментами бактерицидного действия.