Знакомимся с синдромом обструктивного апноэ сна
Содержание:
Методы лечения
Чтобы вылечить апноэ, следует установить причину его возникновения и заняться ее устранением:
- избавиться от избыточной массы тела;
- пролечить воспалительные и хронические заболевания дыхательных путей, миндалин, аденоидов, гланд;
- при необходимости пройти лазерную или хирургическую коррекцию носовой перегородки, мягкого неба, язычка;
- исключить курение, употребление алкоголя;
- прекратить прием снотворных средств, транквилизаторов, релаксантов;
- соблюдать гигиену сна и режим отдыха.
Бороться с патологией помогают специально разработанные приспособления:
- фиксирующие шины, поддерживающие челюсти, язык и голову в правильном положении;
- противохраповые капы, которые размещаются во рту и обеспечивают воздуху свободный проход;
- специальные тренажеры для подтяжки мышц носоглотки.
Исходя из причины развития патологии медикаментозная терапия включает в себя использование таких лекарств, как Клонидин, Риталин, Прозак, Диакарб, Теофилин, Ацетазоламид, Провигил, Модафинил. Назначаться они могут только врачом. Категорически запрещено заниматься лечением самостоятельно, так как каждый из препаратов принимается по индивидуально разработанной схеме и имеет ряд противопоказаний.
Он предусматривает использование специального аппарата с респиратором, который создает поток воздуха, препятствующий перекрытию дыхательных путей. Уже после первого сеанса человек чувствует значительное облегчение и улучшение состояния. В крайних случаях применяют приборы для искусственной вентиляции легких.
Симптомы ночного апноэ
Больные, страдающие ночным апноэ, предъявляют весьма характерные жалобы, позволяющие легко заподозрить это заболевание:
отсутствие чувства бодрости после сна, ощущение утренней усталости и разбитости после просыпания;
постоянная усталость и сонливость в течение дня;
повышенная склонность к засыпанию во время перерыва в работе, при вождении автомобиля (пациенты, страдающие ночным апноэ, в 2-3 раза чаще попадают в автомобильные катастрофы, чем другие водители);
утренние головные боли и рецидивирующие в течение дня боли в области затылка, шеи;
повышенная раздражительность, эмоциональная лабильность, снижение памяти;
неприятные ощущения в ногах неопределенного характера, иногда воспринимаемые как ощущение ломоты в мышцах, костях, особенно ночью (синдром беспокойных ног);
снижение полового влечения, половая слабость;
характерные «ночные жалобы» — сильный храп, повышенная двигательная активность во сне, скрежетание зубами (бруксизм), разговор во сне, нарушения ночного сна с частыми эпизодами пробуждений, у некоторых больных может быть ночное недержание мочи (энурез)
Следует обратить внимание на то, что храп — один из ведущих симптомов сонных обструкгивных апноэ — отличается от банального храпа своей периодичностью, а также наступлением после периодов интенсивного храпа беззвучных фаз апноэ.. При объективном исследовании больных может обнаруживаться артериальная гипертензия (у 50% пациентов по данным Fletcher, 1985), генез ее окончательно не известен
Предполагается, что снижение содержания и напряжения кислорода в органах и тканях стимулирует хеморецепторы артериальных и венозных сосудов, вызывая усиление афферентных возбуждающих влияний на центральные вегетативные нейроны, что усиливает сосудосуживающее влияние симпатических нервов на артерии и артериолы (П. А. Зелвеян и соавт., 1997). А. П. Зильбер (1994) подчеркивает значение повышения внутричерепного давления у больных с синдромом сонных апноэ в развитии артериальной гипертензии. Имеет также значение ночная гиперсекреция катехоламинов и увеличение продукции эндотелина, обладающих сосудосуживающим действием. Не исключено также отрицательное влияние гипоксемии на состояние юкстагломерулярного аппарата почек у больных ночным апноэ
При объективном исследовании больных может обнаруживаться артериальная гипертензия (у 50% пациентов по данным Fletcher, 1985), генез ее окончательно не известен. Предполагается, что снижение содержания и напряжения кислорода в органах и тканях стимулирует хеморецепторы артериальных и венозных сосудов, вызывая усиление афферентных возбуждающих влияний на центральные вегетативные нейроны, что усиливает сосудосуживающее влияние симпатических нервов на артерии и артериолы (П. А. Зелвеян и соавт., 1997). А. П. Зильбер (1994) подчеркивает значение повышения внутричерепного давления у больных с синдромом сонных апноэ в развитии артериальной гипертензии. Имеет также значение ночная гиперсекреция катехоламинов и увеличение продукции эндотелина, обладающих сосудосуживающим действием. Не исключено также отрицательное влияние гипоксемии на состояние юкстагломерулярного аппарата почек у больных ночным апноэ.
Прогрессирование ночного апноэ часто сопровождается нарушениями сердечного ритма. По данным КиЫеги соавт. (1987) встречаются следующие виды аритмий и нарушений проводимости:
- синусовая аритмия — у 78-100% больных (многие исследователи считают синусовую аритмию скрининговым показателем в диагностике синдрома сонных апноэ);
- синусовая брадикардия с частотой сокращений сердца до 30-40 в 1 минуту — у 10-40% больных;
- синоаурикулярная и атриовентрикулярная блокада — у 10-36% больных
Тахикардия, желудочковая и суправентрикулярная экстрасистолия во время эпизодов ночного апноэ чаще наблюдается у пожилых больных, страдающих, как правило, заболеваниями сердечно-сосудистой системы. У многих больных с ночным апноэ развиваются инфаркт миокарда, инсульт, описана возможность развития внезапной смерти. Ночное апноэ уменьшает продолжительность жизни пациентов.
С развитием легочной гипертензии при аускультации сердца выслушивается акцент II тона на легочной артерии.
Большинство больных, страдающих ночным апноэ, имеют избыточную массу тела, чаще всего более 120% от идеальной. У некоторых пациентов с ожирением и синдромом сонных апноэ можно выявить синдром Пиквика, при этом определяется, как правило, обструктивная форма синдрома. Rapaport и соавт. (1986) приводят следующие диагностические критерии синдрома Пиквика:
- дневная гипоксемия и гиперкапния;
- артериальная гипертензия;
- полицитемия;
- легочное сердце;
- гипоталамическое ожирение.
Суть заболевания
Во время отдыха и сна мышцы дыхательных путей расслабляются. У здорового человека они находятся в тонусе, поэтому полного опускания тканей не происходит. При определенных провоцирующих факторах они теряют упругость и плотность, что приводит к вялости и рыхлости поверхности. Мягкие ткани провисают и мешают полноценному дыханию. При движении воздуха они вибрируют, образуя храп. Сильное растяжение мышц ведет к перекрытию респираторного канала и остановке дыхания.
При апноэ организм испытывает острую нехватку кислорода, в крови резко возрастает уровень углекислого газа, который действует раздражающе на нервную систему. Мозг получает тревожный сигнал и отправляет встречный импульс на сжатие и подтягивание мышц. Происходит резкий захлебывающийся вдох с громким звуком, возможными судорогами и дрожью. Процесс повторяется несколько раз за ночь. В итоге мозг не получает полноценного отдыха, а человек постоянно испытывает усталость, сонливость и подавленность.
Разновидности апноэ
Апноэ может быть обструктивным, центральным или смешанным.
Предрасполагающим фактором к развитию обструктивных апноэ во сне является патологическое сужение верхних дыхательных путей. Задержка дыхания более чем на 10 секунд провоцирует возникновение ярко выраженных симптомов кислородного голодания, ацидоза и отравления избыточным количеством углекислого газа (гиперкапнии). Проявления гипоксии, гиперкапнии и ацидоза нарастают по мере увеличения длительности апноэ. Когда их выраженность достигает пороговых значений, наступает пробуждение, или человек переходит в стадию поверхностного сна, во время которой у него нормализуется тонус мускулатуры верхних дыхательных путей и восстанавливается проходимость глотки. Эти процессы, как правило, сопровождаются серией глубоких вдохов и сильным храпом. Когда показатели газового состава крови достигают привычных значений, снова наступает фаза глубокого сна.
Людей, страдающих от обструктивного апноэ, отличает то, что во время ночного сна у них не отмечается активизации парасимпатического отдела вегетативной системы, то есть у них не происходит ослабления деятельности сердца и снижения артериального давления. В периоды задержек дыхания артериальное давление у них, напротив, резко повышается, что при часто повторяющихся приступах является предпосылкой для развития таких серьезных заболеваний, как инсульт, ишемическая болезнь сердца, артериальная гипертензия и т.д.
Примерно у каждого десятого человека, страдающего от апноэ во сне, как осложнение этого состояния развивается легочная гипертензия – заболевание, характерной особенностью которого является прогрессивное повышение сосудистого сопротивления легких. Это, в свою очередь, ведет к возникновению правожелудочковой сердечной недостаточности, снижению физической выносливости и преждевременной смерти больного. Синдром апноэ, сопровождающийся легочной гипертензией и ожирением (которое, к слову, является одним из предрасполагающих к возникновению задержек ночного дыхания факторов), получил название «пиквикского синдрома».
Центральное апноэ в нормальных условиях отмечается в момент засыпания и в фазе быстрого сна. Причем у здоровых людей такие состояния довольно редки и не имеют каких-либо патофизиологических проявлений. Нарушение ночного дыхания характеризуется возникновением эпизодов уменьшения или полного прекращения усилия дыхательных мышц во сне: дыхание может периодически останавливаться и возобновляться. В отличие от обструктивного апноэ, которое провоцируется блокадой верхних дыхательных путей, причиной этого являются те или иные проблемы в работе сердца или головного мозга.
Эта разновидность апноэ во сне имеет пять форм:
- Первичная форма, причины возникновения которой неясны;
- Дыхание по типу Чейна-Стокса, являющееся следствием сердечной недостаточности, инсультов и, возможно, почечной недостаточности;
- Нарушение дыхания на фоне других заболеваний нервной системы и внутренних органов (не по типу Чейна-Стокса);
- Периодическое дыхание в условиях высокогорья (на высоте более 4,5 км над уровнем моря);
- Нарушение дыхания, обусловленное приемом отдельных лекарственных препаратов (чаще обезболивающих или принадлежащих к группе опиатов) или наркотических средств.
Младенческая смертность и апноэ: статистика
Согласно статистике, каждый 11 младенец не доживает до одного года. Это связано со многими причинами, одной из которых является апноэ. Ежемесячно детская смертность только в Москве уносит жизни 70-90 грудничков, как нормальных, так и недоношенных.
Важно знать! Для малышей этого возраста нерегулярное дыхание считается нормой, но все же при первых признаках нарушения необходимо вызвать скорую помощь.
Обращаться к специалистам следует, если ребенок дышит с частыми остановками, и у него наблюдается один или несколько признаков из следующей группы:

- посинение кончиков пальцев и лица;
- замедление пульса до показателя ниже 90 ударов в минуту;
- ослабление мышечного тонуса;
- отказ от груди, вялость, апатия;
- отсутствие адекватного реагирования.
Лечение ночного апноэ
Изменение образа жизни
- Снижение веса (если у вас есть избыточный вес)
- Отказ от курения (если вы курите)
- Максимальное снижение количества употребляемого алкоголя или полный отказ от его употребления.
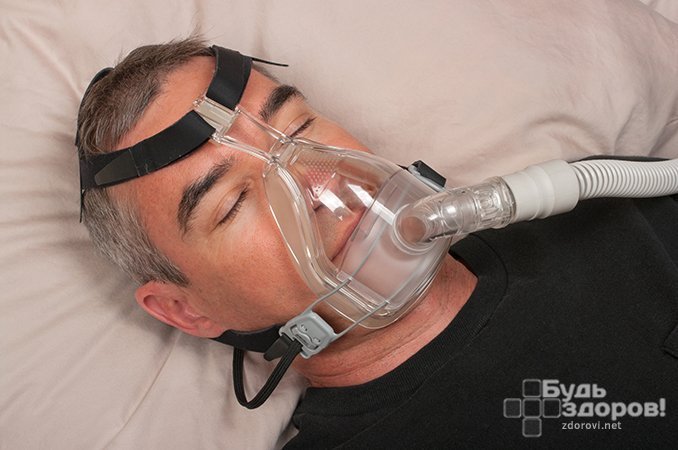
CPAP(СИПАП)-терапия
- Дискомфорт во время ношения маски
- Заложенность носа, насморк
- Затруднение носового дыхания
- Головная боль, боль в ушах
- Боли в желудке, метеоризм
Нижнечелюстная шинаО новейшем изобретении в лечении ночного апноэ читайте в статье: Новое устройсвтво для лечения ночого апноэХирургическое лечение
- Искривление носовой перегородки
- Гипертрофированные миндалины
- Маленькая нижняя челюсть (когда верхняя челюсть выступает дальше нижней челюсти)
Хирургическое лечение включает в себя следующие виды операций:
- Трахеостомия – делается отверстие в трахее, куда вставляется специальная трубка, которая соединяет нижние дыхательные пути с внешней средой. Таким образом, человек может дышать, даже если верхние дыхательные пути полностью заблокированы.
- Увулопалатофарингопластика – данная операция заключается в удалении избыточного количества ткани мягкого нёба, а также может включать в себя удаление язычка. Данное хирургическое лечение ночного апноэ является наиболее распространенным у взрослых людей.
- Тонзиллэктомия – удаление гипертрофированных миндалин, которые ввиду своей величины мешают нормальному дыханию.
- Аденоидэктомия – аденоиды (маленькие тканевые образования, располагающиеся на задней стенке глотки над миндалинами) наравне с миндалинами являются наиболее частой причиной развития синдрома ночного апноэ у детей. Цель данной операции – удаление аденоидов, что соответственно приведет к устранению причины ночного апноэ.
- Бариатрическая хирургия – данный метод лечения используется для борьбы с излишним весом тела (обычно при сильном ожирении). Данный метод лечения представляет собой удаление или ушивание части желудка, либо установка специального устройства (обычно баллон с водой), целью которых является сокращение объема употребляемой пищи, и как следствие равномерное снижение веса. При потере в весе нагрузка на диафрагму снижается, а также снижается количество жировой клетчатки расположенной в области передней части шеи, что в свою очередь снижает нагрузку на мышцы.
- Система Пиллар (Pillar) (имланты мягкого нёба) – данный тип лечения представляет собой введение имплантов в мягкое нёбо, что делают его более жестким, что в свою очередь позволяет предотвратить его спадение и обструкцию (закупорку) дыхательных путей. Вводится 3 импланта, которые сделаны из плотного синтетического материала, и представляют собой тонкие жесткие полоски. Однако согласно исследованиям данное лечение не имеет большого эффекта в лечение ночного апноэ, а большей частью оказывает положительное влияние на борьбу с храпом, который обычно всегда присутствует в синдроме ночного апноэ.
Диагностика обструктивного апноэ сна
Симптомы синдрома обструктивное апноэ сна не всегда явно заметны. Это означает, что большинство людей имеют храп ночью или чувствуют себя усталыми днем – и при этом, вероятно, не имеют апноэ сна. Другие медицинские причины дневной сонливости должны быть рассмотрены врачом. Они включают:
— необходимость работать сверхурочно или изменения, сдвиги (работа ночами или в выходные дни, смена графика и режима работы); — медицинские препараты (транквилизаторы, снотворные, антигистаминные бета-блокаторы и многие другие); — злоупотребление алкоголем; — медицинские условия (щитовидная железа, аномальные уровни натрия в крови, высокий уровень кальция в крови); — добровольно короткое время сна; — другие нарушения сна, такие как: нарколепсия, бессонница, синдром неспокойных ног; — синдром хронической усталости; — депрессия или дистимия.
Симптомы, при которых есть необходимость оценки специалистом сна:
— сонливость, влияющая на качество жизни пациента; — сонливость на рабочем месте, которая ставит пациента перед опасностями; — другие наблюдаемые эпизоды апноэ или задержки дыхания во время сна; — другие медицинские болезни, которые могут быть ухудшены наличием обструктивного апноэ сна.
Если симптомы обструктивного апноэ сна включают также и другие расстройства сна, диагностическое тестирование будет выполняться далее. Специалисты выполнят углубленный медицинский и физический осмотр больного и изучат его историю болезни.
— История болезни пациента. Чтобы помочь определить наличие апноэ сна, врач может задать больному следующие вопросы:
— принимает ли он какие-либо лекарства; — чувствует ли он себя когда-нибудь усталым, сонливым или вялым днем, и если это так, то — как часто, когда это обычно происходит; — какие успокоительные он принимает; — часто ли бывают по утрам головные боли; — принимает ли он стимуляторы — кофе или табак; — если он пьет алкоголь, то — сколько каждый день; — есть ли у него проблемы с умственным или эмоциональным функционированием; — не страдает ли он от изжоги; — каково его нормальное положение тела во сне (на спине, на боку); — если у больного есть партнер по кровати, не жалуется ли он на его храп или одышку; — сразу ли он засыпает после того, как его голова касается подушки (это может быть признаком лишения сна).
— Медицинский осмотр. Диагностируя апноэ сна, врач проверит физические признаки болезни, в том числе:
— отклонения в мягком небе или верхних дыхательных путях — в том числе, увеличенные миндалины; — ожирение в верхней части тела; — широкая шея.
— Исключение других расстройств. Если апноэ сна не является очевидным, потребуется эффективный медицинский осмотр и изучение истории болезни врачом, чтобы исключить другие проблемы со здоровьем, из-за которых нарушен сон, в том числе такие, как: нарколепсия, бессонница, неспокойные ноги или любая медицинская или психологическая проблемы (хроническая усталость, депрессия), которые могут вызывать сонливость в дневное время.
— Полисомнография. Тестирование сна рекомендуется для пациентов с высоким риском обструктивных осложнений апноэ сна. К ним относятся люди, которые страдают ожирением, сердечной недостаточностью, ишемической болезнью сердца или нарушениями сердечного ритма.
Полисомнография — это технический термин для ночного исследования сна, которое включает запись мозговых волн и иную деятельность сна. Полисомнография включает в себя множество измерений и обычно проводится в центрах сна. Пациент приходит за 2 часа до сна, не делая изменений в своей обычной повседневной одежде. Полисомнография делается с помощью электронного монитора, который изучает различные стадии сна и состояние пациента. Диагностироваться могут как взрослые, так и дети. Это очень трудоемкий и дорогой метод, однако, он пропускает храп, вызванный пробуждениями. После того, как ставится диагноз «апноэ сна», пациент должен вернуться в центр сна другой ночью — для CPAP (СИПАП) титрования (давления непрерывного положительного воздушного потока; постоянного положительного давления в дыхательных путях). Сплит-ночь полисомнография является альтернативным вариантом ночной полисомнографии. При помощи сплит-ночь полисомнографии пациенты диагностируются с ОАС в первой части ночи и получают титрование СИПАП во второй части ночи.
— Главный портативный диагностический монитор – вариант диагностического тестирования дома умеренного или тяжелого ОАС.
Причины
- Эпилепсия (хроническое неврологическое заболевание головного мозга);
- Недоношенность;
- Внутричерепная либо спинальная травма;
- Гипогликемия (снижение общего количества сахара в крови);
- Вирусные либо бактериальные инфекции;
- Бронхолегочная дисплазия (патология легких, возникающая чаще всего у недоношенных детей);
- Прием лекарственных препаратов;
- Нарушения сердечного ритма при различных заболеваниях;
- Электролитные расстройства (нарушения электролитного баланса);
- Анемия (малокровие);
- Увеличение миндалин;
- Заячья губа (врожденный порок, при котором верхняя губа разделена расщелиной);
- Гастроэзофагеальный рефлюкс (заброс содержимого желудка через нижний пищеводный сфинктер в пищевод);
- Гипербилирубинемия (увеличение уровня билирубина в сыворотке крови);
- Аспирация (засасывание содержимого желудка в респираторные пути);
- Сепсис (инфекционный недуг, возникающий на фоне попадания в кровь и ткани гноеродных микроорганизмов или их токсинов);
- Макроглоссия (аномально большой язык);
- Неправильная работа задней гортанной мышцы;
- Ларингоспазм (непроизвольное сокращение мускулатуры гортани);
- Ахондроплазия (врожденная патология, при которой наблюдается системное поражение скелета);
- Длинный небный язычок;
- искривление носовой перегородки;
- Полипы в носу.
Причины и патогенез
Существует две непосредственные причины синдрома апноэ: нарушение нейрорегуляторных процессов в организме и закупорка верхних отделов респираторного тракта. Соответственно выделяют две основные формы недуга — центральную и обструктивную. Существует также апноэ смешанного происхождения, когда присутствуют и те, и другие воздействия. Эти формы существенно отличаются друг от друга этиологией и механизмом развития.

Подобный механизм реализуется при различных заболеваниях центральной и периферической нервной системы. К ним относятся:
- Травмы головы со сдавлением ствола мозга,
- Болезнь Альцгеймера,
- Синдром Пика,
- Энцефалит,
- Болезнь Паркинсона,
- Острая недостаточность мозгового кровоснабжения,
- Эпилепсия.
В более редких случаях регуляция процесса дыхания нарушается при тяжелом кислотно-основном дисбалансе, анемии, сепсисе. У детей причинами расстройства становятся родовые травмы, ДЦП, синдром Дауна, рождение раньше срока, внутриутробное инфицирование плода. Кроме патологического существует и физиологическое ночное апноэ центрального генеза. Оно возникает у абсолютно здоровых людей, отличается достаточно легким течением, редкими эпизодами и отсутствием характерных клинических проявлений.
У лиц, страдающих хронической обструктивной болезнью легких, ночное апноэ является одним из многочисленных симптомов. У всех остальных недуг развивается при наличии предрасполагающих факторов, к которым относятся:
- Стрессы,
- Ожирение,
- Эндокринопатии,
- Узость носовых ходов,
- Гипертрофированное небо,
- Аденоидит,
- Искривление носовой перегородки,
- Простудные заболевания,
- Ларингомаляция,
- Миодистрофия и миастения,
- Микрогнатия,
- Аллергический отек носоглотки,
- Пожилой возраст,
- Табакокурение,
- Хроническое воспаление в носу,
- Аномалии строения лицевого скелета или его структурные особенности,
- Мужской пол,
- Длительный прием седативных средств,
- Злоупотребление алкоголем,
- Климакс и гормональные изменения в организме,
- Наследственная предрасположенность.
Патогенетические звенья синдрома:
- Дисрегуляторные изменения или обструкция респираторного тракта,
- Недостаток кислорода в крови и избыток углекислоты,
- Изменение рН в кислую сторону,
- Пробуждение,
- Гипертонус дыхательных мышц,
- Восстановление проходимости дыхательных путей,
- Глубокий вдох и сильный храп,
- Восстановление кислотно-основного равновесия,
- Наступление глубокой фазы сна.
Обструктивная форма апноэ имеет свои особенности развития. Когда человек спит, у него полностью расслабляются мышцы глотки. У некоторых они провисают внутрь и спадаются, что приводит к закупорке дыхательных путей и образованию механического перекрытия их просвета. Обструкция мешает дыханию и создает помеху для воздушного потока. Струя воздуха, вибрируя, создает звук, который воспринимается как храп. Если расслабленные стенки глотки провисают очень сильно, они полностью перекрывают на какое-то время просвет дыхательных путей, дыхание останавливается. Нервная импульсация и сократительная способность мышц при этом полностью сохраняются. В крови повышается парциальное давление углекислоты, которая раздражает центр дыхания в продолговатом мозге. Дыхательный центр получает большой объем информации о газовом составе крови и о состоянии дыхательной системы в целом. Он направляет сигналы к мускулатуре и повышает ее тонус.
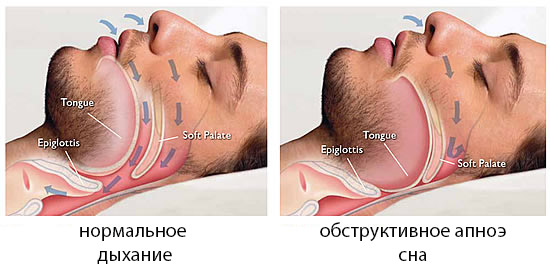
У лиц с синдромом обструктивного апноэ подобные процессы повторяют за время сна неоднократно. Со временем это приводит к стойкому повышению кровяного давления, развитию коронарной недостаточности и острому нарушению мозгового кровообращения.
Существует смешанная форма апноэ, сочетающая признаки обеих вышеперечисленных форм. Считается, что она развивается у лиц с наследственной предрасположенностью. Среди причин патологии наиболее распространенными являются: врожденные пороки сердца, тяжелые инфекционные заболевания, гипогликемия, гипокальциемия, нарушение терморегуляции у новорожденных детей. У больных наблюдается асинхронное и учащенное движение грудной клетки.
Виды апноэ
Ночное апноэ по течению, степени тяжести, опасности осложнений разделяется по группам и видам.
В зависимости от сокращения объема вдыхаемого воздуха синдром апноэ во время сна бывает полным и частичным. В первом случае дыхание останавливается полностью, циркуляция воздушного потока в бронхо-легочных путях отсутствует. Быстро нарастает сдавливание грудной клетки, развивается удушье. При частичном нарушении акта дыхания во сне вентиляция органов дыхания сокращается до 40-50%. Это состояние называется гипопноэ.
Учитывая причины, вызывающие апноэ, выделяют такие виды заболевания:
- синдром обструктивного сонного апноэ ─ возникает на фоне непроходимости респираторного тракта;
- апноэ сна центральной нервной системы ─ развивается по причине нарушения мозговой деятельности;
- смешанная форма ─ включает механизмы, признаки обструктивного и центрального синдрома.
Тяжесть патологии определяется количеством эпизодов остановки дыхания за единицу времени. Легкая степень ─ 5-15 апноэ/час, средняя ─ 15-30 апноэ/час, тяжелая ─ 30-50 апноэ/час. Крайне опасное состояние для жизни, когда количество остановок дыхательных движений груди превышает 60 эпизодов в час.
Развитие центрального типа болезни
 Повреждение головного мозга тоже может быть одной из причин появления апноэ
Повреждение головного мозга тоже может быть одной из причин появления апноэ
Механизм появления центрального апноэ сна основан на сбоях в работе отдела головного мозга, отвечающего за дыхательную функцию. Отсутствие сигналов в виде нервных импульсов, которые в норме посылаются гладкой мускулатуре бронхов, грудным мышцам, диафрагме, приводит к прекращению акта вдоха-выдоха.
Факторы, повышающие риск центрального развития апноэ сна:
- использование лекарственных препаратов наркотического происхождения, угнетающих деятельность ЦНС ─ морфин, барбитураты, нейролептики;
- врожденные, приобретенные пороки головного мозга ─ кисты, отсутствие больших полушарий у новорожденного, расширение желудочков мозга на фоне водянки;
- неврологические заболевания, вызывающие сонное апноэ ─ рассеянный склероз, старческое слабоумие (болезнь Альцгеймера), эпилепсия;
- травмы черепа, повреждение шейного отдела позвоночника, доброкачественные и злокачественные опухоли;
- острые инфекции ─ менингит, энцефалит, абсцесс мозга;
- соматические болезни, нарушающие кровообращение ─ инсульт, атеросклероз, острая сердечная недостаточность;
- нарушение обмена веществ, недостаточность химических элементов ─ гипокапния (нехватка углекислого газа в крови), дефицит K, Mg, глюкозы, избыток Na, протеинурия (высокое содержание белка в моче).
К центральному апноэ сна предрасположены мужчины после 40 лет, люди, страдающие ожирением.
Болезнь обструктивного типа
 Нормальное дыхание ночью и дыхание с апноэ \ Фото mayoclinic.org
Нормальное дыхание ночью и дыхание с апноэ \ Фото mayoclinic.org
Это наиболее распространенный вид патологии. Во сне у взрослых блокируются дыхательные пути. Акт вдоха-выдоха становится поверхностным, затем останавливается на короткий промежуток времени. Процесс восстановления дыхания сопровождается храпом, удушающим приступом, резкими движениями грудной клетки. Это связано с тем, что скелетные мышцы и диафрагма начинает усиленно работать.
По статистике ВОЗ заболеванием страдают 12 миллионов населения.
Группы риска:
- люди с ожирением разных стадий;
- гипертоники;
- курильщики;
- люди с эндокринными болезнями ─ сахарный диабет, гипотиреоз;
- пациенты старше 45 лет;
- пациенты с анатомическими особенностями ─ узкая гортань, трахея, широка шея.
Периодические апноэ вызывает аллергия, инфекционное воспаление верхних дыхательных путей. У детей остановка дыхания во сне обструктивной формы связана с отеком миндалин, разрастанием аденоидов, припухлостью мягкого неба. Новорожденные и младенцы первых месяцев жизни перестают дышать из-за аномального развития челюсти, расщелины неба, западения языка, атрофии мышц гортани, закупорки дыхательных путей.
Смешанный или комплексный тип болезни
Приступ апноэ смешанного типа в 75% случаев встречается у пациентов, в анамнезе которых есть сердечная недостаточность. В патогенезе заболевания одновременно участвуют мозговые нарушения и обструкция бронхо-легочных путей. Дыхание блокируется на уровне глотки.
Люди со смешанным типом патологии традиционно страдают храпом. Первоначально врачи подозревают обстуктивный вид, назначают соответствующее лечение, которое не приносит положительного результата. Только тогда прибегают к комбинированной терапии, влияющей на процессы в головном мозге.
Некоторые специалисты смешанный тип болезни относят к обструктивному.
Типы заболевания
Исходя из клинической картины патологии и учитывая особенности проявления, апноэ подразделяют на типы: обструктивный, центральный и комплексный.
Обструктивный вид
Этот синдром характеризуется временной блокировкой дыхательных путей, увеличением гланд и аденоидов, образованием полипов, жировых отложений, обвисанием мягких тканей носоглотки.
Обструктивный тип имеет три формы:
Реклама:
- легкая — от 5 до 15 остановок дыхания за время ночного отдыха;
- умеренная — до 30 эпизодов;
- тяжелая — более 30 приступов за ночь.
Центральный вид
Этот тип ночного апноэ встречается нечасто. Как правило, синдром возникает в результате травмы головного мозга, инсульта, воспалительных процессов, опухолей, недоразвитости рефлексов.
Механизм явления заключается в остановке контроля дыхания головным мозгом. От него перестают исходить импульсы, побуждающие респираторные мышцы к работе. В результате их активная деятельность прекращается на довольно продолжительный период времени, и дыхание непроизвольно останавливается. Утром ощущается сильная головная боль, усталость и сонливость. Происходят серьезные нарушения сердечного ритма и гипоксия мозга.
Патология очень распространена среди недоношенных новорожденных. У детей она устраняется со временем сама либо при помощи адекватного лечения. Взрослые пациенты требуют более интенсивной терапии, направленной на стимулирование дыхания.
Комплексный вид
Имеет признаки обструктивного и центрального типов. Приступы могут чередоваться либо совмещаться: дыхание перекрывается опустившимися тканями носоглотки, а мозг, в свою очередь, не генерирует импульс для их активизации.
Этот тип крайне опасен для жизни и требует серьезного медицинского контроля.
Первая помощь при апноэ у взрослых
Нужно мгновенно реализовывать комплекс реанимационных мероприятий. К ним относятся: искусственное дыхание и непрямой массаж сердца.
Следует помнить, что при осуществлении искусственного дыхания в случае обструктивного апноэ, применении респираторов может только усугубить ситуацию. Поэтому, даже если нужно немедленно провести реанимационные мероприятия, необходимо предварительно исключить наличие закупоривания (обтурации) верхних дыхательных путей. В случае обнаружения обтурации, следует устранить закупорку дыхательных путей подручными средствами.
При отсутствии специальной аппаратуры необходимо срочно начать осуществление искусственного дыхания: изо рта в рот или изо рта в нос. Именно первый способ является предпочтительным.
Проведение искусственного дыхания осуществляется до полного восстановления самостоятельного дыхания или до тех пор, пока не прибудет бригады скорой помощи, которая должна перевести больного на аппаратное искусственное дыхание. После интубации больного производится искусственное вентилирование легких с помощью дыхательной аппаратуры.
Если же развитие сердечного апноэ происходит одновременно с искусственным дыханием, применяется комплекс лечебных мероприятий, которые должны восстановить функции сердечно-сосудистой системы. Закрытый массаж сердца, дефибрилляция производятся при отсутствии сердечных сокращений. Если это не помогает, внутрисердечно вводят 1 мл 0,1% раствора адреналина.
Все случаи оказания первой помощи при апноэ завершаются госпитализацией, которая предусматривает поддержание вентиляции легких. Если до эвакуации больного восстановить его дыхание не удается, искусственное дыхание приходится производить и в пути. В тех случаях, когда на протяжении 5-6 часом самостоятельное дыхание не восстанавливается с помощью искусственной вентиляции, пациентов переводят в специализированный стационар, который оснащен дыхательной аппаратурой.