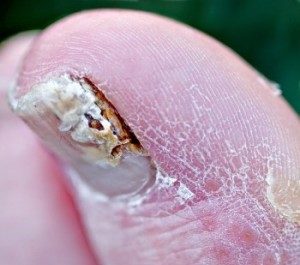
Диабетическая стопа
Содержание:
Рекомендации больным
Основные рекомендации больным содержат ответы на следующие вопросы:
Что делать всегда?
- строго контролировать уровень глюкозы в крови, вовремя консультироваться у своего эндокринолога;
- отказаться от курения;
- носить хлопчатобумажные или шерстяные носки (не синтетические), свободную кожаную обувь;
- ежедневно проводить гимнастику для стоп, ходить не менее 2 часов;
- лечить у дерматолога грибковые поражения ногтей (потемнение, расслоение ногтя);
- не реже 1 раза в год (а при наличии изменений — 1 раз в месяц) обследоваться в отделении диабетической стопы.
Что делать каждым вечером?
- внимательно осмотреть стопы, используя зеркало для осмотра плохо доступных участков (при плохом зрении нужно воспользоваться помощью родных);
- вымыть ноги теплой (ни в коем случае не горячей) водой с детским мылом или слаборозовым раствором перманганата калия;
- тщательно высушить кожу личным полотенцем, особенно межпальцевые промежутки (промокать, а не тереть);
- смазать кожу смягчающим (витаминизированным, бактерицидным) кремом тонким слоем;
- межпальцевые промежутки обработать водкой;
- если нужно, очень аккуратно постричь ногти, оставляя их не очень короткими, состригая ноготь прямо (при плохом зрении самостоятельно стричь ногти запрещено).
Чего не делать?
- не ходить босиком, особенно на улице, в местах общего пользования;
- не парить ноги, не мыть их горячей водой;
- не пользоваться грелками;
- не делать солевых ванночек;
- не пользоваться мазевыми повязками без назначения врача;
- не применять средства для размягчения мозолей;
- не пользоваться чужими носками, обувью, не посещать общую баню;
- не подходить близко к открытому огню и нагревательным приборам;
- не обрабатывать ноги, не стричь ногти самостоятельно при плохом зрении;
- не заниматься самостоятельным лечением. Самостоятельно не лечить мозоли, потертости, натоптыши, гиперкератозы, трещины.
Когда обращаться к специалисту?
- при развитии вросшего ногтя;
- при ушибах, потертостях, ожогах;
- при потемнении пальцев, появлении болей в икрах при ходьбе и в покое;
- при потере чувствительности стоп;
- при ранах любого размера и любой причины;
- при язвах и нагноениях;
- когда подошел срок, назначенный врачом отделения диабетической стопы, или возникли любые вопросы, касающиеся стоп.
Профилактика диабетической стопы
Лечить заболевание гораздо сложнее, чем предотвратить. Профилактика диабетической стопы при сахарном диабете включает:
- строгий контроль уровня глюкозы;
- соблюдение правил гигиены ног;
- избегание контактов нижних конечностей с сильно горячей или холодной водой;
- постоянную проверку обуви на наличие посторонних предметов, способствующих появлению ран;
- при появлении любых травматических повреждений незамедлительное обращение к врачу.
Гимнастика для стоп
Занятия спортом при сахарном диабете – это неотъемлемая часть лечения болезни. При развитии СДС необходимо ежедневно выполнять определенные гимнастические упражнения во избежание прогрессирования патологии:
- Сядьте на стул, облокотитесь на спинку, выпрямитесь. Поднимайте медленно ногу в горизонтальное положение. Когда конечность будет параллельно полу, потяните на себя носок, зафиксируйтесь на 5 секунд, затем опустите ее. Упражнение повторите по 3 раза для каждой ноги.
- Встаньте со стула, обопритесь руками на спинку. Поднимайтесь на носочки и опускайтесь. Делайте упражнение медленно на протяжении 1-2 минут.
- Лягте на коврик, поднимите ноги вертикально. Согните конечности в коленях, совершайте круговые движения голенью поочередно вправо и влево. Делайте упражнение на протяжении 1 минуты.
Особенности ухода за ногами при диабете
Как правило, при сахарном диабете любого типа в течение 4-5 лет утрачивается чувствительность в нижних конечностях. Чтобы не случилось осложнений в виде СДС, за ногами нужен качественный уход. Для этого необходимо:
- ежедневно осматривать ноги на наличие мозолей, потертостей, трещин;
- мыть с мылом нижние конечности не реже 2 раз/сутки в воде комнатной температуры, после чего вытирать насухо полотенцем;
- зимой обязательно носить теплые носки, чтобы не допускать замерзаний;
- обрезать ногти полукругом, чтобы не оставлять острые углы;
- если травмирована кожа во время педикюра, то сразу смазывать ее антисептиком (йод, спирт);
- избавиться от вредных привычек (курение, прием алкоголя).

Обувь при диабетической стопе
Уход за диабетической стопой включает в себя правильный подбор обуви
У ортопедических изделий имеются дополнительные характеристики, на которые нужно обращать внимание при выборе:
- ширина обуви больше обычной, чтобы не сдавливать стопы;
- стельки имеют дышащую структуру, чтобы не допускать потливости ног;
- изделия не имеют много швов для предотвращения трения ног;
- модели в основном изготовлены на липучках и шнурках для надежной фиксации;
- ортопедическая обувь не имеет высоких каблуков и платформы;
- закрытые модели позволяют сберечь от повреждений кожные покровы.
Лечение диабетической стопы
Лечение диабетической стопы полностью зависит от состояния больного, стадии болезни и возможностей клиники, в которую обращается человек. В общем, спектр медицинских мер, направленных на улучшение состояния больного, можно разделить на несколько этапов:
1 этап: компенсация диабета, достигаемая медикаментозным лечением и следованием специальной диете;
2 этап: разгрузка конечностей, то есть проведение большей части времени лежа или сидя, а также ношение специальной ортопедической обуви, т.к
очень важно снизить нагрузку на ноги;
3 этап: непосредственное целевое лекарственное лечение, включающее в себя антибиотики, сосудорасширяющие препараты, медикаменты для уменьшения свертываемости крови;
4 этап: хирургическое вмешательство, позволяющее восстановить нормальный кровоток в конечностях.. При наличии язв на стопах лечение диабетической стопы осуществляется медикаментозным и хирургическим методами
Врач удаляет омертвевшие ткани и гной, обрабатывает пораженные участки растворами антибиотиков и накладывает стерильные повязки
При наличии язв на стопах лечение диабетической стопы осуществляется медикаментозным и хирургическим методами. Врач удаляет омертвевшие ткани и гной, обрабатывает пораженные участки растворами антибиотиков и накладывает стерильные повязки.
Помимо основного лечения диабетической стопы больные должны придерживаться следующих правил по уходу за ногами:
- Следует носить обувь, которая максимально удобна и подходит по размеру. Также отдавать предпочтение стоит натуральным материалам и покупать модели, соответствующие времени года;
- Перед ношением новой обуви нужно внимательно осмотреть ее внешне и внутренне, чтобы исключить наличие всех элементов, способных натирать или иным способом травмировать стопы;
- При педикюре необходимо придерживаться максимальных правил безопасности, поскольку даже самое незначительное повреждение кожи может спровоцировать проникновение инфекции и долгое заживление;
- От прогулок босиком лучше отказаться;
- Занятия спортом, при которых есть риск травматизма ног, строго запрещены;
- Рекомендуется регулярно смазывать кожу ног увлажняющим кремом для профилактики трещин и шелушений;
- Каждый день ноги нужно мыть теплой водой с мылом и вытирать насухо.
Лечение диабетической стопы народными средствами
Важно снизить сахар в крови и активно лечить язвы и некрозы
Важно понимать, что диабетическая стопа лечение подразумевает косвенное. Тут главное— контроль основного заболевания – диабета
В народе есть много полезных советов по этому поводу. Конечно, язвы на ногах и раны можно обрабатывать тоже травами. Тут череда, ромашка, календула и кора дуба вне конкуренции. Они способствуют восстановлению тканей. И плюс, обязательные протирания перманганатом калия мест с поражениями разной степени.
Горсть самих сушеных створок нужно залить кипятком и проварить. Оставить для настаивания луче на час, а то и более. Отвар можно пить просто как чай. Им хорошо запивать гречневую кашу с молоком. В рацион нужно вводить гранаты. Эти фрукты просто чудеса творят. Не только гемоглобин будет в норме, а и сахар при ежедневном употреблении стакана сока.Со стручками фасоли делают еще один сбор. Кукурузные рыльца, фасолевые стручки и черничные, брусничные листья режут мелко и заливают смесь стаканом кипятка. Выдерживают и при необходимости, потом доливают воды. Пить перед едой и потом выдержать интервал 20 минут.
Все продукты измельчают и заливают кипяченой остывшей водой. Выдерживаю смесь неделю в темном месте.Топинамбур в сыром виде так же неплохо борется со скачками сахара. Только едят его натощак
При этом важно очень добавлять несколько капель масла тыквы. Такая смесь будет еще и кладезем полезных веществ.Помощник при диабете и овсяный корень
Растение ценится именно своим корневищем. Нужен корень молодой для лечения. Его сушат и режут мелко. Пол мере надобности заливают кипятком ложку сухой смеси, а потом употребляют готовый настой в течении всего дня.
Все моют и режут вместе с цедрой лимонной. Смесь высыпают в кастрюлю и варят на паровой бане или прямо в пароварке. В конце добавляют немного воды, если густовато выходит. Есть такое варенье нужно перед едой и при условии, что нет повышенной кислотности.Диабетическая стопа с язвами лечится смесью лука и семян тыквы. Все режут и добавляют мелко порезанные листья подорожника. Смесь получается в виде мази. Сначала раны обрабатывают стрептоцидом, а потом накладывают компрессы из смеси. Можно целым листом подорожника закрыть сверху еще разок.Мазь с прополисом неплохо унимает боль и останавливает воспаление. Для нее нужен вазелин, ланолин, прополис и можно масло какао. Смесь топят на водяной бане, а потом сливают в емкость для хранения. Лучше мазь держать в холодильнике. Заваренные семена льна и овса неочищенного могут положительно влиять на диабет. Их попеременно принимают и следят за свежестью отвара обязательно.
Если желудок позволяет, то можно пить перепелиные яйца с лимонным соком. Три яйца и пол лимона смешивают. Смесь выпивают утром, а завтракают не раньше 11 часов. Эффект будет только после третей процедуры.В общем, диабет и диабетическая стопа – это два взаимосвязанных заболевания. И первично стоит за сахаром следить, а потом уже лечить ноги.
https://youtube.com/watch?v=XePJ78wwG90
Особенности лечения
Проблема терапии осложнений сахарного диабета не решена в полной мере. Как и прежде, половину всех пациентов, которым проводят ампутации нижних конечностей, составляют диабетики. Лечить патологию начинают с ее причины – гипергликемии
Очень важно добиться компенсации сахарного диабета, поддерживая показатели глюкозы в пределах до 6 ммоль/л, а гликированного гемоглобина – до 6,5%
Программа терапии включает разгрузку больной конечности, что считается обязательным при любом типе осложнения, особенно после хирургического вмешательства. Подобные мероприятия направлены на уменьшение воспаления, отечности, предотвращения травматизации самой язвы. Происходит скорейшее заживление. Язвы, которые не заживали по несколько месяцев и даже лет, эпителизируются за 6 недель.
Постельный режим и костыли не эффективны в этом случае. Альтернатива – терапевтическая обувь, которую можно изготовить из медицинских материалов или в домашних условиях (например, из старых кроссовок). Особенность такой обуви заключается в том, что кончики пальцев или пятка остаются открытыми.
Медикаменты, используемые в лечении синдрома:
- препараты, улучшающие кровоснабжение;
- средства, снижающие показатели холестерина в крови;
- медикаменты, влияющие на состояние тонуса стенок сосудов.
Обработка трофических язв
В первую очередь удаляют натоптыш, который образовался по краям язвы. Его иссекают скальпелем и ножницами. При необходимости вскрывают абсцессы, максимально очищают некротические зоны.
Местная обработка следует правилу: «влажные дефекты нуждаются в увлажняющих повязках, а сухие – в сухих». Центр язвы, имеющей экссудат, обрабатывают Диоксидином, гипертоническим раствором, Мирамистином, Хлоргексидином. Частота обработки подбирается индивидуально (обычно 2 раза в сутки). Разрешают смазывать дефекты йодсодержащим раствором Повидон-йод, снаружи – противовоспалительными кремами и мазями (Ибупрофен, Гидрокортизон).
Препараты для обработки «мокрых» язвенных дефектов
Важно! 5% раствор йода, зеленка, раствор марганцовки не используются для обработки язвенных дефектов. Трофические язвы и некрозы с признаками инфекции лечат антибактериальными препаратами
Выбор средства проводится после бакпосева и уточнения чувствительности микроорганизмов к антибиотикам
Трофические язвы и некрозы с признаками инфекции лечат антибактериальными препаратами. Выбор средства проводится после бакпосева и уточнения чувствительности микроорганизмов к антибиотикам.
Оперативное лечение
Вмешательство хирургии при синдроме диабетической стопы имеет следующие показания:
- инфекционный процесс, угрожающий жизни пациента;
- воспаление костных элементов, остеоартрит;
- глубокий язвенный дефект;
- значительные дефекты после предыдущих операций;
- критическая ишемия, если отсутствуют противопоказания.
При таких состояниях требуется проведение ампутации. Высоту определяет оперирующий врач в зависимости от уровня жизнеспособных тканей, критичности состояния. Коррекция артериальной недостаточности проводится с помощью ангиохирургических вмешательств: баллонной ангиопластики, установления стента, шунтирования, эндартерэктомии.
Новшество в лечении
Кубинские врачи предложили инновационный метод терапии, который направлен на предотвращение прогрессирования патологии, снижение риска гангрены, ускорение процессов регенерации тканей и заживление дефектов. Кубинский препарат Эберпрот-П представлен рекомбинантным человеческим эпидермальным фактором роста здоровых клеток. Схема лечения подбирается индивидуально в каждом клиническом случае. К сожалению, приобрести это средство в открытом доступе на данный момент проблематично.
Эберпрот-П – инъекционное средство, используемое в терапии диабетической стопы
Народные средства
Использование лекарственных растений – один из вспомогательных методов лечения синдрома. Эффективность показало использование листьев и ягод черники. Необходимо ввести в ежедневный рацион ягоды (до 3 стаканов в сутки), а из листьев заваривают ароматный целебный чай.
Важно! Применение любого средства народной медицины требует проведения консультации с лечащим врачом.
Еще одно средство – листья лопуха. Из них делают компрессы, предварительно обработав стопу раствором Фурацилина и смазав небольшим количеством меда. Сверху фиксируют листья растения. Повторяют процедуру утром и вечером.
Промывание дефектов кожи проводят отваром из сухих плодов черемухи. Столовую ложку сырья заливают стаканом кипятка, доводят до кипения и на медленном огне проваривают 15 минут и процеживают. Раствор готов к использованию.
Хирургическое лечение диабетической стопы
Рассказывает Андрей Игоревич Аникин, кандидат медицинских наук, заведующий отделением гнойной хирургии 17-й больницы г. Москвы:
— Обращаться к хирургу в поликлинике стоит незамедлительно при появлении трофических язв. Так врачи называют длительно незаживающие дефекты тканей (чаще всего на подошвенной поверхности), образующиеся при нарушении кровоснабжения. К хирургу диабетику стоит поторопиться, если пальцы на ноге потемнели или покраснели, появился отек стопы, повысилась температура тела. Все эти симптомы указывают на то, что начался гнойно-некротический процесс.
Чем различаются раны у обычного человека и диабетика? У последнего заживление ткани проходит тяжелее, раны хуже очищаются и требуют более длительного лечения, восстановительные возможности организма снижены. Любая трофическая язва — это входные ворота для инфекции и может привести к развитию флегмоны стопы, к остеомиелиту (воспалению кости), порой даже к гангрене. И тогда вопрос встает об ампутации стопы.
Есть две формы диабетической стопы. Нейропатическая — когда кровоток в стопе нормальный, и в такой ситуации спасти ее проще. Тогда проводится хирургическая обработка ран. Если есть остеомиелит пальца — воспаление кости, — делается операция, резекция суставов.
А вот при нейроишемической форме, когда страдает кровоток за счет диабетической ангиопатии (поражения кровеносных сосудов нижних конечностей), как правило, развивается гангрена стопы. Приходится прибегать к помощи сосудистых хирургов, они помогают восстановить кровоток — делают пластику и стентирование артерий нижних конечностей. Без восстановления кровотока спасти стопу нельзя.
Только затем делаются щадящие локальные операции, направленные на сохранение опорной функции стопы: хирургические обработки — вскрытие и дренирование абсцессов, резекции плюснефаланговых суставов, экзартикуляции пальцев, трансметатарзальные ампутации стопы (когда убираются все пальцы, но стопа при этом остается опорной).
Врачи 17-й больницы известны тем, что не первый год проводят удачные кожно-пластические операции диабетикам. Они возможны, если восстановлен хороший кровоток в стопе, купированы воспаления в ней, а рана или язва покрыты яркой тканью. Как проводится пластика кожи? Это зависит от локализации проблемы.
Если дефект на тыльной или боковой поверхности стопы, его можно закрыть с помощью пересадки тонкого слоя кожи в 0,4 мм с боковой стороны бедра той же ноги. Это достаточный эффективный способ. А вот если рана или язва расположены на подошве ноги, их надо закрывать полнослойными кожными лоскутами. Тогда выкраиваются лоскуты с окружающих больное место тканей и перемещаются на рану или язву. Создается полноценный кожный покров.
Подошвенные язвы трудно поддаются лечению, потому что должны закрываться теми же тканями, так как кожа стопы уникальна по своей структуре. В нашем отделении мы начали применять островковые медиальные подошвенные лоскуты на сосудистой ножке для закрытия пяточных дефектов. Подобная операция выполняется не в каждой московской больнице, но у нас накоплен богатый опыт и в отделении применяются почти все методы кожно-пластических вмешательств.
Но даже ампутация ноги еще не приговор для пациента. В 17-й больнице по возможности стараются выполнять ампутацию на уровне голени с сохранением функции коленного сустава. При этом операция делается в два этапа. После стабилизации состояния формируется культя под протез. Отделение сотрудничает с ортопедическим центром, который занимается изготовление протезов для пациентов после ампутации. Специалист приезжает к пациенту в больницу, осматривает его и предварительно решает вопрос о дальнейшем протезировании. Поэтому очень скоро после выписки пациент сможет передвигаться.
Но, конечно, это самый тяжелый вариант
Поэтому так важно не запускать проблемы диабетической стопы — подчас кажущиеся безобидными раны, язвы, темные пятна на стопе должны вызывать у диабетика настороженность. Необходимо как можно раньше обратиться к врачу
Ортопедическая обувь для диабетической стопы
Ношение специальной ортопедической обуви является одним из основных этапов профилактики и лечения диабетической стопы. Объясняется это тем, что обычная обувь изготавливается для здоровых людей, у которых не нарушено кровоснабжение и/или иннервация стоп и голеней. Ношение такой же обуви пациентом с диабетической стопой может стать причиной более быстрого развития язв.
Основными характеристиками ортопедической обуви являются:
- Соответствие стопе пациента. При покупке обычной обуви бывает трудно сразу подобрать необходимый размер. Кроме того, ввиду особенностей строения стопы новые туфли могут «тереть» иди «давить» в области пяточного сухожилия, лодыжек, больших пальцев. У пациентов с диабетической стопой такие явления недопустимы, поэтому изготавливаемая для них обувь должна идеально соответствовать всем формам и деформациям стопы.
- Отсутствие неровностей на внутренней поверхности обуви. На внутренней поверхности туфлей или кроссовок могут иметься швы, выступы тканей или другие дефекты, которые могут травмировать кожу пациента с диабетической стопой. Именно по этой причине внутренняя поверхность ортопедической обуви должна быть идеально ровной и гладкой.
- Рокерная подошва. В нормальных условиях во время ходьбы нагрузка распределяется попеременно на пятку и на стопу, при этом задействуются мышцы свода стопы, уменьшающие нагрузку на отдельные ее части. При диабетической стопе данные мышцы обычно поражаются, в результате чего средняя часть стопы (обычно изогнутая вверх) выпрямляется и теряет свои амортизирующие свойства. Рокерная подошва представляет собой жесткую пластинку, внутренняя (обращенная к стопе) часть которой ровная (обычно она подгоняется под форму стопы пациента), а наружная имеет слегка закругленную поверхность и приподнятый носок. В результате этого во время ходьбы стопа пациента «перекатывается» с пятки на переднюю часть, причем нагрузка на нее снижается в несколько раз.
- Отсутствие жесткого носка. Практически во всех обычных туфлях верхняя часть носка изготавливается из жесткого материала, который во время ходьбы изгибается и давит на верхнюю часть пальцев или стопы. В некоторых случаях это может привести к возникновению мозолей или болезненных ощущений даже у здорового человека, а у больного диабетической стопой такая обувь непременно станет причиной образования язв. Вот почему передняя верхняя часть ортопедической обуви всегда изготавливается из мягких материалов.
Изготавливается ортопедическая обувь индивидуально в каждом конкретном случае, только после оценки и измерения параметров стопы больного.

Сахарный диабет и проблемы ног
Профилактический совет №1
Жизнь с сахарным диабетом требует от Вас особого внимания к своему здоровью и заболеванию. Придерживайтесь указаний Вашего врача касательно питания, физических упражнений и приема лекарственных препаратов.
Сохраняйте уровни глюкозы крови в пределах рекомендуемого диапазона – это лучшее, что Вы можете сделать для того, чтобы контролировать свое заболевание и защитить свои ноги.
Сахарный диабет и проблемы ног. Профилактический совет №2
Тщательно осматривайте свои ноги на предмет наличия покраснений, волдырей, ран, натоптышей и других признаков раздражения. Ежедневные проверки особо важны в том случае, если у Вас нарушено кровообращение.
Сахарный диабет и проблемы ног. Профилактический совет №3
Следуйте следующим советам по правильному уходу за ногами:
Ежедневно мойте ноги с нераздражающим мылом и теплой водой.
Избегайте замачивания Ваших ног.
Полностью высушивайте ноги после купания, обращая особое внимание на области между пальцами.
Не наносите лосьон в районах между пальцами.
Спросите у врача, какой вид лосьона подходит Вашей коже.
Сахарный диабет и проблемы ног. Профилактический совет №4
После купания используйте пемзу или специальное устройство для сглаживания утолщенных областей кожи на ногах (натоптышей и мозолей).
Лучше всего тереть ими в одном направлении. Посоветуйтесь с Вашим врачом о правильном способе использования пемзы или терок для ног.
Сахарный диабет и проблемы ног. Профилактический совет №5
Следуйте следующим советам по уходу, чтобы предотвратить развитие вросших ногтей:
- Один раз на неделю тщательно осмотрите свои ногти на ногах.
- Обрезайте ногти на ногах прямо, используя маникюрные ножницы.
- Не округляйте ногти и не обрезайте их боковые части
- Округлите край ногтя с помощью пилочки после обрезания.
- Посоветуйтесь со своим врачом о том, как правильно ухаживать за ногтями на ногах.
Сахарный диабет и проблемы ног. Профилактический совет №6
Помочь защитить Ваши ноги могут правильно подобранная обувь, носки и чулки. Следуйте этим советам:
- Покупайте подходящие носки и чулки, которые имеют мягкую резинку.
- Одевайте носки в постели, если Вашим ногам холодно.
- Не одевайте сандалии и не ходите босиком, даже если Вы дома.
- Носите хорошо подобранную обувь.
Сахарный диабет и проблемы ног. Профилактический совет №7
Чтобы сохранить кровоток в ногах, следуйте этим советам:
- Если это возможно – поднимайте Ваши ноги вверх, когда сидите.
- Часто шевелите пальцами ног.
- Делайте частые перерывы, чтобы размять пальцы; поводите стопой в обе стороны.
- Не перекрещивайте ноги, особенно на долгое время.
Бросьте курить, если у Вас есть эта вредная привычка. Курение ухудшает проблемы с кровообращением.
Сахарный диабет и проблемы ног. Профилактический совет №9
Люди, имеющие сахарный диабет, должны посещать врача (желательно подолога) каждые 2-3 месяца, даже если не имеют никаких проблем с ногами. На каждом осмотре попросите врача тщательно осмотреть Ваши ноги. Ежегодное обследование ног должно включать:
- Осмотр верхней и нижней части стопы и областей между пальцами.
- Изучение воспаления и покраснения кожи.
- Оценка пульса на стопе и ее температуры.
- Оценка чувствительности на ноге.
Когда следует обратиться к врачу?
Свяжитесь со своим врачом, если Вы заметили любой из следующих признаков:
- Изменения цвета или температуры кожи.
- Отек стопы или лодыжки.
- Появление мозолей, натоптышей, вросших ногтей, инфицированных ногтей, сухую и потрескавшуюся кожу.
- Боль в ноге.
- Неприятный, стойкий или необычный запах от ног.
- Вросшие ногти или ногти, зараженные грибком.
- Влажные, открытые раны с выделениями, которые медленно заживают.