Что такое дисплазия шейки матки 3 степени: симптомы заболевания, прогноз, диагностика и лечение + отзывы женщин
Содержание:
- Варианты лечения
- Методы диагностики
- Что такое шейка матки?
- Причины и признаки заболевания
- Дисплазия третьей степени
- Что делать в домашних условиях?
- Дисплазия шейки матки 3 степени — это рак?
- Реабилитационный период после оперативного лечения
- Медицинский прогноз
- Ампутация шейки матки — в каких случаях и как часто применяется?
- Как лечить дисплазию шейки матки 1 степени
- Лечение болезни
- Медикаментозное лечение
- Применение народных средств
Варианты лечения
Лечение дисплазии 3 степени ведет гинеколог-онколог. После подтверждения диагноза в зависимости от таких факторов, как возраст женщины, сопутствующие инфекции и площадь пораженного эпителия, врач составляет приемлемую в каждом отдельном случае схему комплексной терапии.
В основе лечения дисплазии последней стадии лежит хирургическое устранение пораженных участков ткани. Сопутствующая терапевтическая помощь заключается в приеме противовирусных лекарственных препаратов и использовании вагинальных свечей. Использование средств народной медицины должного эффекта не производит, поэтому заниматься самолечением категорически запрещено.
Терапевтическое лечение
Терапевтический подход заключается в назначении женщине медикаментов, оказывающих противовоспалительное и противовирусное действие:
- противовирусные вагинальные свечи;
- противовирусные лекарственные средства (лавомакс, кагоцел, амиксин, панавир);
- процедуры спринцевания дезинфицирующими растворами.
Одновременно назначаются иммуномодулирующие препараты на основе интерферона: виферон, гепон, полиоксидоний, иммунал. По окончании противовирусной терапии для нормализации микрофлоры влагалища используют пробиотики.
Хирургические способы лечения
При подтверждении дисплазии тяжелой степени не обойтись без хирургического вмешательства. Операцию назначают на 6–10 день менструального цикла при условии отсутствия беременности и воспалительных процессов. Выделяют несколько методов:
- Криодеструкция. Подобная процедура подходит молодым женщинам, не имеющим детей и планирующих их в будущем. Заключается он в обработке атипичных клеток жидким азотом, в результате чего происходит их разрушение и отторжение. Недостатком метода является долгое заживление и возможные воспалительные процессы в месте прижигания.
- Электрокоагуляция. Область пораженного эпителия шейки матки прижигают электрическим током высокой частоты. Из-за возникающих при использовании тока рубцов, метод не применяют к нерожавшим женщинам. В последнее время данный способ утратил актуальность из-за частого возникновения осложнений (длительный период восстановления, кровотечения).
- Конизация. Операция представляет собой иссечение поврежденных слоев эпителия шейки матки. Используют один из инструментов: скальпель, электрический ток или лазер. Вне зависимости от выбранного способа конизация – очень травматичная манипуляция, происходящая исключительно в условиях стационара при использовании общего наркоза. После операции характерны обильные кровянистые выделения, которые длятся около 1 недели. Позже они сменяются выделениями мажущего характера (длительностью до 1 месяца).
- Ампутация. Назначается при тяжелом течении болезни, когда пораженная область эпителия слишком обширна либо появляются злокачественные новообразования. Ампутации подвергаются патологически измененные участки эпителия шейки матки либо весь орган. Несмотря на это, сохраняется способность беременеть и вынашивать ребенка. После операции пациентка будет наблюдать продолжительные, но необильные мажущие выделения.
Хирургическое вмешательство любым из перечисленных способов требует долгого восстановительного периода и строгого соблюдения рекомендаций, озвученных лечащим врачом. Строго ограничиваются физические нагрузки сроком до 2 месяцев. В зависимости от метода лечения и того, насколько тяжело проходит период реабилитации, половой покой должен длиться от 1 до 3 месяцев. Запрещаются спринцевания и использование тампонов в течение 30–60 дней. Исключают посещение саун и бассейнов. Для предупреждения рецидивов (которые случаются крайне редко) 1 раз в полгода сдается мазок и хотя бы 1 раз в 2 года женщина должна пройти процедуру кольпоскопии.
Методы диагностики
Для того, чтобы поставить точный диагноз и правильно опередить степень дисплазии, врачи используют сразу несколько методов:
- Гинекологический осмотр – выявление визуальных изменений слизистой – появление пятен, изменение цвета, разрастание эпителия.
- Цитология мазка – обнаружение отклонений в клеточном развитии, а также подсчет численности клеток и определение их размеров.
- ПЦР анализ – помогает выявить микроорганизмы, которые невозможно обнаружить при анализе мазка на микрофлору. В ходе анализа можно обнаружить даже небольшое количество атипичных клеточных структур.
- Анализ крови на гормоны – необходим, чтобы выявить зависимость дисплазии от гормонального фона.
- Клинические анализы мочи и крови, в ходе которых выясняется состав исследуемого материала.
- Биопсия – очень эффективный анализ для выявления дисплазии.
- Аппаратная диагностика – УЗИ, кольпоскопия – позволяют детально визуализировать поврежденную слизистую и определить масштабы патологического процесса.
Что такое шейка матки?
Анатомически в шейке матки выделяют:
- Влагалищную (наружную) часть – доступна для осмотра в зеркалах.
- Канал шейки матки- канал соединяющий полость влагалища с полостью матки.
- В канале шейки матки имеется внутренний зев (переход канала шейки матки в полость матки) и наружный ( граничащий с полостью влагалища).
Структура слизистой шейки матки:
- Канал шейки выстилается однослойным цилиндрическим эпителием с шеечными железами, продуцирующими слизь. Она препятствует проникновению микробов из влагалища в матку. Слизь постоянно не проницаема для микробов и сперматозоидов, за исключением периода в середине менструального цикла, когда она разжижается, становясь проницаемой для сперматозоидов.
- Наружная влагалищная часть шейки матки выстлана многослойным плоским эпителием. В области наружного маточного зева происходит переход однослойного цилиндрического эпителия канала шейки матки в многослойный плоский, покрывающий наружную часть шейки матки и влагалище.Слизистая влагалищной части шейки матки имеет слоистую структуру:
1. базальный слой – самый глубокий. Граничит с подлежащими тканями (мышечная ткань, сосуды). В функцию данного слоя входит непрерывное обновление слизистой путем деления и размножения клеток
2. промежуточный слой (содержит созревающие клетки слизистой)
3. функциональный слой (поверхностный) содержит созревшие плоские эпителиальные неороговевающие клетки.
Физиология слизистой шейки матки:
Причины и признаки заболевания
Шейка матки — канал, соединяющий матку с влагалищем. Он покрыт слизистой оболочкой, которая состоит из трёх слоёв: верхнего эпителия, промежуточного и бального слоя. Иногда изменяется соотношение слоёв: верхний слой начинает быстро делиться, и появляются атипичные клетки плоскоклеточного эпителия, которых у здоровой женщины быть не может.
У женщин любого возраста может начаться патологическое разрастание плоского эпителия по различным причинам, но главным фактором часто считают вирус папилломы человека — вернее, его онкогенные штаммы. Этот вирус диагностируют у всех пациенток, которые обратились к гинекологу по поводу дисплазии. Наряду с этой причиной есть и другие, приводящие к развитию заболевания:
- Любой воспалительный процесс матки или соседних органов.
- Болезни, передающиеся половым путём.
- Длительный гормональный сбой.
- Ранняя половая жизнь.
- Нарушение в иммунной сфере.
- Беспорядочные сексуальные контакты.
- Злоупотребление спиртными напитками и курение.
- Наследственная предрасположенность.
- Длительные стрессовые состояния.
Симптомы болезни зависят от степени развития цервикальной интраэпителиальной неоплазии (син), которая дифференцируется по количеству перерождённого атипичного эпителия.
Средняя форма характеризуется 70% заражённых клеток.
При третьей степени все клетки эпителия изменены на атипичные.
Первые две стадии протекают бессимптомно, и их можно диагностировать только при медицинском осмотре. В третьей стадии появляются признаки заболевания:
- Кровомазание, не связанное с месячными.
- Болезненные половые акты.
- Тянущая боль внизу живота.
- Дискомфорт, жжение во влагалище.
- Обычные выделения изменяют цвет и приобретают неприятный запах.
У многих пациенток при озвучивании диагноза начинается паника: они считают, что дисплазия 3 степени — это рак, потому что все клетки — атипичные. Но это не так. Без лечения cin 3 шейки матки может переходить в злокачественный тип, но пока это предраковое состояние.
https://youtube.com/watch?v=YOxuUsicynI
Дисплазия третьей степени
Как уже было сказано выше, дисплазия третьей (тяжелой) степени поражает все слои эпителия, причем, если первые две степени клинической картины практически не имеют, то в тяжелой степени недуга, симптоматика становится более явной.
Дисплазия 3 степени – это неинвазивный рак. Его отличие от инвазивного онкологического заболевания в том, что при неинвазивном раке строма и окружающие ткани в патологический процесс не вовлекаются.
Надо сказать, что 3 степень недуга диагностируется не так часто, как первые две. Дело в том, что при повышении иммунитета организм женщины может самостоятельно подавлять вирус папилломы, что приводит к улучшению состояния.
Вот почему так важно во время лечения дисплазии принимать иммуномодуляторы, и любыми другими способами (в некоторых случаях это может быть даже голодание) поднимать как местный, так и общий иммунитет. Опасность 3 степени дисплазии в том, что у четверти женщин, у которых диагностирована данная патология, клетки слизистой трансформируются в онкологические, то есть развивается онкозаболевание
Опасность 3 степени дисплазии в том, что у четверти женщин, у которых диагностирована данная патология, клетки слизистой трансформируются в онкологические, то есть развивается онкозаболевание.
Атипичные клетки в шеечной области особо не агрессивны, поэтому иногда они могут длительное время находится на слизистой и не сильно влиять на здоровые клетки. В некоторых случаях такой патологический процесс начинается у женщины еще в молодости, а проявляется в виде онкологии в пожилом возрасте.
Что делать в домашних условиях?
После устранения пораженных тканей слизистой оболочки врач рекомендует женщине соблюдать определенные правила:
- Режим. В первые дни после проведения операции больная не должна сидеть, т. к. такое положение тела может способствовать травматизации тканей. Длительность такого отказа определяется врачом.
- Отказ от секса. Длительность такого отказа определяется скоростью заживления поверхности шейки матки и применяемой методикой.
- Гигиена. Использование только прокладок в гигиенических целях. Такая методика предохранения от протекания объясняется тем, что введение тампона может повредить заживающую слизистую оболочку, и заживление тканей будет происходить в более длительные сроки.
- Отказ от спринцеваний. От этой методики очищения влагалища, выполняемой в гигиенических целях, отказались в большинстве цивилизованных стран. При введении струи воды и наконечника женщина может травматизировать шейку матки и занести инфекцию.
- Отказ от тяжелого физического труда и занятий спортом. Дополнительные нагрузки, создаваемые физическим напряжением, могут способствовать травматизации незаживших тканей и ухудшать процесс выздоровления.
- Прием лекарственных средства, которые назначены врачом. В список таких назначений могут включаться следующие препараты: Нурофен, Диклофенак, Диклоберл, Генферон, и др.
- Отказ от использования народных средств для «лечения» эрозии. На просторах интернета пользователи часто встречают рекомендации о том, что лечение дисплазии шейки матки может проводиться только при помощи народных методик. Эта рекомендация ошибочна, т. к. патологическое изменение клеток при помощи народных методик невозможно. Мнимое выздоровление в таких случаях может наблюдаться только при попытках излечения от дисплазии I степени.
Отменять выполнение рекомендаций после осмотра больной может только врач. После завершения курса терапии больной необходимо проведение гинекологического осмотра в назначенные сроки.
Дисплазия шейки матки 3 степени — это рак?
Цервикальная дисплазия (плоскоклеточное интраэпителиальное поражение шейки матки) – это патологический процесс, предшествующий раку РШМ.
Болезнь развивается на фоне атипической трансформации (опухолевого перерождения) резервных ростковых и базальных клеток эпителия слизистой шейки матки.
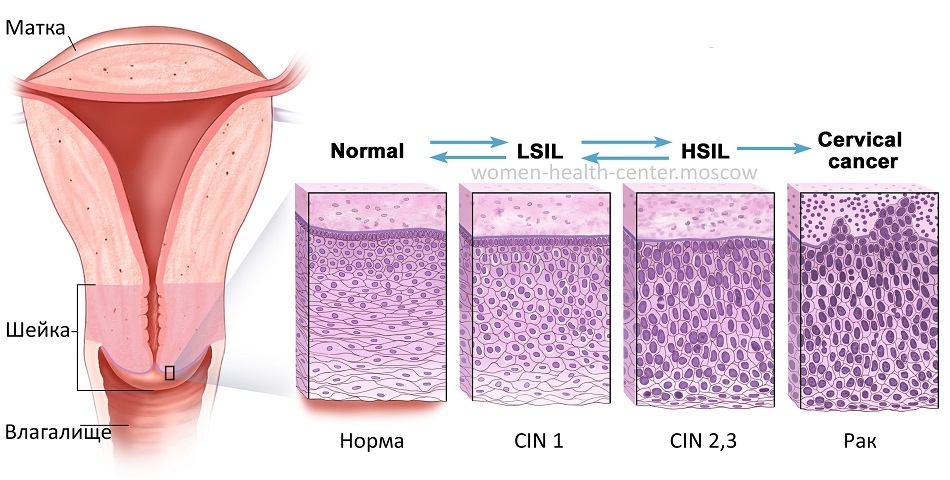
Эпителий слизистой оболочки шейки матки в норме – схема строения
Атипичные базальные клетки теряют способность к созреванию, дифференцировке и упорядоченному росту. Структура поражённого эпителия разрушается. Слизистая утрачивает свои физиологические функции и вовлекается в опухолевый процесс.
На ранних этапах дисплазия включает не больше нижней половины эпителиального пласта. Клеточная атипия носит лёгкий (CIN 1) или умеренный (CIN 2) обратимый характер.
На третьем этапе (CIN 3) анаплазия захватывает практически всю толщу слизистой.
Опухолевая трансформация атипичных клеток принимает злокачественный характер. Они размножаются так быстро, что окончательно «выталкивают» собой здоровые.
Степени дисплазии шейки матки
Третья, она же тяжёлая степень дисплазии трудноотличима от преинвазивного рака шейки матки car in situ. Она представляет собой промежуточное звено между предраком и истинным цервикальным раком.
В современной классификации тяжёлую дисплазию объединяют с внутриэпителиальным или преинвазивным раком «на месте» (рак in situ, carcinoma in situ) и обозначают CIN 3.
От настоящего инвазивного рака дисплазию CIN 3 «отделяет» лишь целостность базальной мембраны. Как только скорость размножения (пролиферация) озлокачествленных клеток превысит скорость их естественной гибели, они разрушат этот тонкий барьер.
Врастая в соседние ткани, проникая в кровеносные сосуды, метастазируя в лимфатические узлы, раковый процесс охватит своими «щупальцами» весь организм.
Одни авторы не согласны с отождествлением дисплазии третьей степени с раком in situ. По их мнению, тяжёлая дисплазии – это всё-таки предрак. А рак «на месте» — уже рак 0 стадии (TisN0М0), но без признаков инвазии.
Другие считают логичным объединить оба этих этапа опухолевого процесса в единый класс CIN 3.
Ведь на фоне тяжёлой дисплазии гистологически часто выявляются очаги рака in situ, а иногда и локусы инвазивного роста (микроинвазивного РШМ стадии Т1а). К тому же по краям участков рака in situ обнаруживаются зоны дисплазии различной степени выраженности (от тяжёлой до лёгкой и умеренной).
Читать подробнее: Рак шейки матки 1 (первой) стадии – прогноз, лечение и симптомы
Дисплазия ШМ 3 степени — код по МКБ-10
N87.2 Тяжёлая дисплазия шейки матки, неклассифицированная в других рубриках.
Цервикальная интраэпителиальная неоплазия тяжелой степени (CIN3) без других указаний
D06 Карцинома in situ шейки матки.
Цервикальная интраэпителиальная неоплазия (CIN) 3 степени с упоминанием о резко выраженной дисплазии
Причины перехода умеренной дисплазии в третью степень
- Длительная персистенция папилломавирусной инфекции (в особенности высоко-онкогенных типов ВПЧ 16, 18, 45, 31, 33) в эпителии шейки матки
- Накопление мутаций (поломок генома), углубляющих атипичные изменения в клетках
- Сопутствующие урогенитальные инфекции, в том числе ИППП (хламидии, трихомонады, вирус герпеса 2 типа, др.), бактериальный вагиноз (уреаплазмоз, гарднереллёз, др.), цервицит. Хроническое воспаление делает слизистую уязвимой для ВПЧ, способствует снижению иммунитета, накоплению «поломок» в хромосомных ДНК
- Устойчивое снижение местной иммунной защиты
- Недостаток влияния гормонов-эстрогенов на слизистую
- Табакокурение
Способность онкогенных типов вируса папилломы (ВПЧ 16, 18 и др.) вызывать опухолевую трансформацию клеток шеечной оболочки научно доказана.
Основной путь передачи ВПЧ – половой. Попав во влагалищную среду, вирус инфицирует только незрелые, активно размножающиеся (резервные ростковые и базальные) клетки.
Он «добирается» до глубокого базального слоя через повреждения на слизистой. «Легкой добычей» для ВПЧ становятся ростковые и метаплазированные клетки зоны трансформации (ЗТ) – они лежат буквально на поверхности тонкого переходного эпителия. Вот почему большинство дисплазий берёт начало в переходной зоне (ЗТ), в местах эктопии (ложной эрозии) и воспаления (истинной эрозии).
Многолетняя персистенция вируса способствует интеграции (встраиванию) вирусной ДНК в геном заражённой клетки. Это и приводит к постепенному развитию злокачественной атипии.
Варианты течения ВПЧ-инфекции – схема
Реабилитационный период после оперативного лечения
В среднем реабилитационный период после оперативного лечения тяжелой дисплазии шейки матки длится от полутора до двух месяцев. В течение первого месяца у женщин отмечаются выделения из влагалища (сукровичные с примесью слизи); может ощущаться боль в нижней части живота (как при начале месячных). Это врачи считают нормальным явлением. Но если выделения слишком обильные и с кровью, следует сразу же обращаться к лечащему врачу.
Основные рекомендации для пациенток, независимо от конкретного метода оперативного лечения, включают отказ от половых контактов (до конца реабилитационного периода) и полный запрет на любые водные процедуры (купания в бассейне, баня, принятие ванн) – кроме душа.
Врачи рекомендуют женщинам не поднимать тяжестей и максимально ограничить любые физические нагрузки в этот период, а также пользоваться только гигиеническими прокладками и тщательно следить за своим самочувствием. Например, недомогание и повышение температуры – повод срочно обратиться к своему гинекологу.
Процесс восстановления тканей шейки матки может растянуться на несколько месяцев, но для контроля (через три месяца после удаления или деструкции неоплазии) обязательно берут мазок из влагалищ и проводят кольпоскопию.
Наиболее частыми считаются следующие осложнения после лечения дисплазии шейки матки 3 степени:
- кровотечение после диатермокоагуляции или лазерного лечения (2-7% случаев);
- рубцы на шейке матки (особенно после диатермокоагуляции и диатермического иссечения тканей);
- сужение (стеноз) канала шейки матки, которое становится причиной невозможности беременности;
- аномалии менструального цикла;
- рецидив дисплазии;
- обострение имеющихся или развитие новых вагинально-цервикальных заболеваний воспалительного характера.
- возможные осложнения родов или их преждевременное начало.
- развитие плоскоклеточного рака (карциномы) шейки матки.
Медицинский прогноз
Дисплазия – это такое заболевание, которое на ранних этапах может излечиваться самостоятельно.
Вероятность регресса болезни зависит от некоторых факторов:
- возраста пациентки;
- индивидуальных особенностей организма;
- течения патологии;
- степени заболевания.
Именно поэтому к молодым пациенткам агрессивного лечения патологии никогда не применяют. В некоторых случаях врачи и вовсе выбирают выжидательную тактику, так как самоизлечение на ранней стадии может иметь место.
Если же говорить о степенях заболевания, то возможный регресс болезни выглядит примерно так:
- легкая степень (1 степень) проходит в 90%;
- умеренная степень (2 степень) излечивается в 50%;
- вероятность самоизлечения в тяжелой степени (3 степени) ничтожно мала.
Что касается прогноза при лечении заболевания, то большое количество исследований подтверждают, что любая степень дисплазии обратима и поддается если не консервативному, то хирургическому лечению.
Ампутация шейки матки — в каких случаях и как часто применяется?
В сравнении с конизацией, ампутация (от лат. amputare – усекать, отсекать, удалять) шейки матки – более травматичная и объёмная операция.
В случаях цервикальной дисплазии ампутацию применяют тогда, когда полноценную конизацию сделать невозможно. Например, из-за значительной деформации шейки матки или сочетанной с дисплазией шеечной патологии.
Операция проводится в стационаре, как правило, под общим наркозом.
Режущим инструментом обычно бывает хирургический скальпель. Но могут применяться электохирургические или ультразвуковые методики.
- Клиновидная ампутация по Шредеру
- Ампутация по Штурмдорфу
Клиновидная ампутация шейки матки
- Изолированная элонгация шейки матки
- Атрофическая деформация ШМ в пожилом возрасте
- Травматическая деформация (разрывы после родов, послеоперационные травмы, эктропион, др.)
- Гиперплазия поражённых шеечных желёз в подслизистом слое ШМ
Суть оперативной техники
Намеченную к удалению часть шейки матки рассекают на две половины. Из полученных одной или обеих частей шейки вырезают клиновидный участок, включающий зону поражения в пределах здоровой ткани.
Оставшиеся лоскуты сшивают между собой отдельными швами так, что в результате слизистая цервикального канала смыкается с образованием нового наружного зева (отверстия).
Клиновидная ампутация шейки матки
Технику такой ампутации впервые предложил немецкий врач акушер-гинеколог Карл Шредер ещё в ХІХ веке. С тех пор операция носит его имя.
Конусовидная ампутация шейки матки
- Те же, что при клиновидной ампутации
- Обширное аномальное поражение влагалищной части ШМ
- Обширное аномальное поражение цервикальной слизистой внутри канала
- Неясная картина поражения с подозрением на инвазивный злокачественный процесс
В сравнении с клиновидной, конусовидная ампутация носит более радикальный характер.
- Низкую конусовидную ампутацию ШМ – в этом случае удаляется «макушка» наружной части шейки матки
- Среднюю
- Высокую – предполагает ампутацию конусовидного фрагмента шейки матки по всей длине цервикального канала, вплоть до внутреннего зева тела матки
Высокую ножевую конусовидную ампутацию рассматривают хорошим вариантом органосохраняющего лечения преинвазивного (ТisN0M0) и микроинвазивного (Т1аN0M0) рака шейки матки у женщин детородного возраста.
Суть оперативной техники
Отступив 5-10 мм от границы области поражений, делают круговой разрез слизистой шейки. При этом слизистую несколько отделяют скальпелем от мышечной ткани.
Затем разрез на шейке углубляют в толщу по направлению цервикального канала. Вырезают и вынимают конусообразный сегмент.
В завершение «натягивают» отсепарированную ранее слизистую на раневую поверхность, оставляя свободным просвет цервикального канала и формируя «новую» шейку. Рану на шейке ушивают отдельными или модифицированными швами.
Конусовидная ампутация шейки матки по А. Штурмдорфу
Технику конусовидной ампутации ШМ разработал американский гинеколог А. Штурмдорф в начале ХХ века. Изначально её проводили для лечения гипертрофии и хронического воспаления влагалищной части шейки матки.
В настоящее время обе вышеописанные операции в лечении тяжёлой дисплазии имеют второстепенное значение и применяются ограничено.
Высокая ампутация
Высокая ампутация шейки матки – полное удаление шейки до границ внутреннего зева матки с иссечением верхнего отдела влагалища.
Объём оперативного вмешательства при высокой ампутации шейки матки
- Совмещённая патология шейки на фоне здорового тела матки
- Распространение дисплазии на своды влагалища
Высокая ампутация ШМ – серьёзная лечебно-реконструктивно-пластическая операция.
Проводится: — в клиническом стационаре;
— под общим или эпидуральным наркозом;
— влагалищным или комбинированным с лапароскопией доступом.
Несмотря на максимальный объём удаления шейки, эта органосохраняющая хирургическая методика оставляет женщине возможность вести полноценную интимную жизнь, зачать, выносить и родить ребёнка.
Как лечить дисплазию шейки матки 1 степени
Дисплазия шейки 1 степени развивается по трем сценариям:
- Проходит сама. В большинстве случаев, если иммунная система женщины сильная, то она угнетает вирус, вызвавший заболевание и дисплазия слабой формы исчезает без лечения.
- Переходит в хроническую форму. То есть дисплазия не развивается, но и не проходит.
- Переходит во вторую степень.
Лечение дисплазии шейки матки 1 степени консервативное. Но если медикаментозные лечение не дало результата, и дисплазия прогрессирует, применяется оперативное вмешательство.
Если организм молодой, здоровый и сильный и очаг поражения маленький, то врачи не лечат дисплазию 1 степени, поскольку в течении 1-2 лет она может пройти самостоятельно. Во время этого периода необходимо:
- Проходить гинекологический осмотр каждые 12 недель.
- Проходить цитологическое и ПЦР исследование каждые 16 недель.
- Принимать противовоспалительные.
- Нормализовать гормональный фон.
- Подобрать контрацептивы, безопасные для организма.
Если за 24 месяца дисплазия слабой формы не развивается, то нужно лечить ее радикально. Например, прижиганием химическим препаратами- солкогином или ваготилом, если очаг поражения небольшой. Если поражена значительная площадь эпителия, то применяют малоинвазивные хирургические методики лечения ЦИН – выжигание жидким азотом или радиоволнами.
Препараты
Для лечения дисплазии 1 степени назначаются различные препараты. Если в матке развились инфекционно-воспалительные заболевания, то назначается медикаментозная терапия. Также прописывают:
- Средства для укрепления иммунной системы — витаминные комплексы и имуномодуляторы. Витамины группы В, в таблетках и уколах,
- Бактерицидные средства – Клотримазол, Пимафуцин и проч. Для лечения инфекций половых путей используются мази и суппозитории.
- Противовспалительные препараты – Ибупрофен, Найз и др.
Женщина должна правильно и полноценно питаться, ограничить курение и алкоголь, заниматься спортом.
Народные средства
Лечение народными средствами возможно, но перед их применением нужно посоветоваться с гинекологом
При дисплазии шейки матки домашние средства могут привести к неблагоприятным эффектам, поэтому их нужно использовать с осторожностью, соблюдая дозировку. При лечении используется
- Тампонирование с травами и маслами.
- Спринцевание травяными отварами.
- Внутреннее употребление настоек и отваров.
Травы, помогающие при дисплазии шейки матки: прополис, алоэ, облепиха, зверобой, бадан, календула, сосна. Из этих трав готовятся отвары, настойки, сок.
Сок алое – срежьте листья с алое, не моложе 3х лет. Подержите их в холодильнике 48 часов. Из листьев нужно отжать сок, пропустив их через мясорубку или измельчив и отжав через марлю. Соком пропитывается марлевый тампон. Его нужно поместить во влагалище на ночь.
Прополис – на 200 гр. растопленного сливочного масла десять грамм прополиса. Тщательно перемешать и томить на медленном огне минут пятнадцать. Процедить смесь через двойную марлю или сито. Так же тампон пропитать этим маслом, и ввести во влагалище на тридцать-сорок минут. Курс лечения – четыре недели, раз в день, без перерыва.
Масло облепихи. Профильтрованное масло используется для тампонов. Их нужно делать ежедневно, затычку держать всю ночь. Длительность лечения – 30 дней. Можно чередовать тампоны из прополиса и облепихового масла – эффект будет лучше.
Зверобой. Для приготовления отвара нужно 100 грамм сухой травы и два литра воды. Смесь нужно довести до закипания, и томить на малом огне минут десять. Полученный отвар настоять около часа и процедить. Этим отвар каждый вечер делать спринцевание.
Бадан подходит для местного и внутреннего применения. На три ложки с горкой корня бадана берется стакан кипятка. Затем смесь нужно выпарить до половины объема. Смесь нужно разбавить полутора стаканами воды (300мл) для спринцевания. Для приема внутрь на стакан воды нужно тридцать капель баданового отвара. Пить бадан три раза в день после еды.
Календула – настойку этой травы нужно развести в 50 мл воды. Настойку можно купить в аптеке. Спринцеваться нужно в течении недели – три раза в день.
Почки сосны. На одну столовую ложку сушеных сосновых почек стакан кипятка. Затем отвар подержать на малом огне минут пять не больше. Отвар настаивать еще полчаса, профильтровать. Использовать для спринцевания раз в день. Курс лечения – 21 день.
Как правило, дисплазия шейки матки первой степени легко поддается лечению. Если поддерживать иммунную систему и регулярно проводить эпителиальные исследования, предотвращать инфекционно-воспалительные заболевания, то патология может полностью пройти самостоятельно, а течении года или двух.
Лечение болезни
Лечение дисплазии шейки матки 3 степени начинается с восстановительной терапии. Она направлена на повышение иммунитета женского организма, за счет чего увеличивается его сопротивляемость к различным заболеваниям. В первую очередь врач назначает прием витаминных комплексов. Положительно воздействуют на функции половых органов витамины A, B, C, E, D и другие. Подробнее в статье «Витамины при дисплазии».
Восполнить недостаток микро и макроэлементов можно и путем нормализации питания. Для этого в рацион включают свежие фрукты и овощи, богатые витаминами (смотреть статью «Диета при дисплазии»).
Медикаментозное лечение также возможно и основывается на приеме иммуностимулирующих лекарств. Назначаются противовоспалительные препараты по усмотрению лечащего врача. Однако в большинстве случаев прием медикаментов не дает особых результатов, поэтому требуется применить хирургические методы лечения дисплазии шейки матки 3 степени, к которым относятся:
- Прижигание электротоком, лазером или радиоволнами. Такая процедура не всегда дает эффект, но в 40% помогает вылечить дисплазию шейки матки. Операция длится недолго под местным наркозом, является недорогой и доступной.
- Конизация шейки матки при дисплазии 3 степени – это болезненная процедура, в процессе которой врач при помощи специального инструмента иссекает пораженные части эпителия. В результате того, что резекция шейки матки сопровождается удалением довольно толстого слоя слизистой оболочки, может быть затронута часть матки. Это приводит к тому, что после дисплазии женщина становится бесплодной.
- Ампутация шейки матки, к которой прибегают только в крайнем, очень запущенном случае. Полное удаление шейки матки при дисплазии 3 степени необходимо, если другие способы лечения не дали никакого результата. Показанием к проведению операции становится высокая вероятность начала ракового процесса.
На основе исследований и диагностических тестов, врач решает, необходима ли операция при дисплазии шейки матки 3 степени. В некоторых случаях лечение возможно и с применением более щадящих средств.
Дисплазия 3 степени – это серьезный диагноз, однако и в этом случае врачи дают положительный прогноз. Если вылечить заболевание без удаления матки, беременность после патологии возможна. Однако во время вынашивания плода многим женщинам приходится ложиться на сохранение в больницу. Больше информации в статье «Беременность и дисплазия».
Медикаментозное лечение
Медикаментозное лечение считается эффективным на начальных стадиях заболевания, как правило, такое лечение назначают курсом на три месяца. Если положительная динамика наблюдается, его могут продолжить, в противном случае назначается хирургическое вмешательство.
Назначаются следующие препараты:
- иммуностимуляторы. Поскольку наиболее частой причиной дисплазии является вирус папилломы, необходимо поднимать иммунитет, чтобы организм мог самостоятельно бороться с инфекционным агентом. В большинстве случаев назначают Изопринозин, Реаферон, Продигиозан и другие. Надо сказать, что подобное лечение продолжается и после избавления от патологии, чтобы избежать рецидивов;
- антибиотики. Данная группа препаратов назначается только для устранения фоновых инфекционных процессов, если они имеют место. Как правило, дисплазия часто развивается на фоне гонореи, хламидиоза и прочих инфекций, победить которые можно только с помощью антибактериальных средств. Чаще всего назначается Тержинан, Гексикон, Макмиррор, Клион Д, Метронизадол, Клиндамицин и так далее. Препарат подбирается в каждом отдельном случае индивидуально, поскольку должен учитываться вид инфекции;
- препараты для восстановления микрофлоры. Дисплазия отрицательно влияет на состоянии слизистой, что влечет за собой увеличение риска присоединения инфекций и грибков. Поэтому при дисплазии назначается Ацилакт, Лактонорм, Лактожиналь и прочие;
- витамины в лечении дисплазии крайне важны, особенно фолиевая кислота, селен, Е, В, С и А.

Применение народных средств
Народная медицинадополнительной терапии
Вот несколько наиболее эффективных рецептов:
- алоэ. Сок этого растения обладает противовоспалительными свойствами, а кроме того, содержит много витаминов. Свежесрезанный лист алоэ измельчают до образования кашицы, затем отжимают из нее сок, смачивают тампон и вставляют во влагалище на 5 часов. Данную процедуру рекомендуется проводить в течение месяца каждый день;
- календула. Цветы этого лекарственного растения обладают бактерицидным эффектом, поэтому его рекомендуется использовать при наличии инфекций половых органов, которые часто сопровождают дисплазию. 20 грамм цветков заливают стаканом оливкового масла, настаивают неделю в темном месте, а затем пропитывают тампон и вводят во влагалище на 3-5 часов;
- облепиховое масло. Кроме противовоспалительных и антибактериальных свойств, облепиховое масло ускоряет регенерационные процессы в тканях. Тампон с облепиховым маслом рекомендуется вставлять во влагалище на всю ночь;
- прополис. Продукты пчеловодства имеют очень широкий спектр действия, одним из которых является повышение местного иммунитета. 10 грамм прополиса смешивают со сливочным маслом (200 гамм) и ставят на водяную баню. Через 15 минут состав остужают и процеживают сквозь марлю. В полученном составе смачивают тампон и вводят на ночь во влагалище. Данный рецепт противопоказан женщинам, имеющим аллергию на продукты пчеловодства;
- эвкалипт. Это растения помимо антисептических свойств обладает болеутоляющим действием. Пару столовых ложек листьев необходимо залить стаканом воды, прокипятить 5 минут, и оставить для настаивания. Затем использовать в качестве спринцеваний – столовая ложка средства разбавляется стаканом теплой кипяченной воды.