Лечение гайморита у детей
Содержание:
- Осложнения гайморита
- Как вылечить гайморит у ребенка
- Как распознать детский гайморит
- Осложнения гайморита у детей
- Лечение гайморита без пункции
- Диагностика гайморита у детей
- Методы лечения традиционной медицины
- Совет 1: Как диагностировать гайморит
- О «проколах»
- Как проводится обследование ребенка, у которого заподозрили гайморит
- Полезные рекомендации от доктора Комаровского
- Главные признаки гайморита
- Синусит в хронической форме
Осложнения гайморита
Осложнения после заболевания может проявиться на разных системах организма и протекать с различной степенью тяжести, вот почему так важно не запустить болезнь
зрение. Происходит отек и воспаление глазницы, частичный тромбоз сосудов вен. Чтобы этого не допустить, нужно проводить антибактериальную терапию. Гнойное воспаление носовой полости легко может локализоваться в глазницу, так как оно находится рядом с ней
Обратите внимание на следующие симптомы:
- чрезмерное покраснение и припухлость века;
- боль при давлении на глаз;
- движение глаза затрудненно и сопровождается болевым ощущением;
- повышение температурных показателей.
слух. В этой ситуации возникает отит. Сопровождается оно сильной болью и долгим лечением. Повышается температура и состояние малыша ухудшается неожиданно для родителя. Иногда проявления слабые, но оно приводит к проблемам со здоровьем и снижают его активность.
воспаление кости. Самое страшный вариант развития событий – это остеопериостит. Процесс гнойного воспаления, локализация которого в кости. При этом болезнь постепенно переходит со слизистой на ткани костей. Бывает он гнойный или простой.
Как вылечить гайморит у ребенка
Лечение гайморита у детей зависит от его возраста и состояния, а также от стадии протекания болезни. Сколько длится лечение, зависит от своевременной постановки диагноза и начала лечения. В среднем сроки находятся в промежутке от 2,5 до 4 недель.
В первую очередь, что делать при синуситах, это обязательно увлажнять и промывать носовые проходы. Восстановить дыхание помогут следующие методы:
- При воспалении в пазухах в 3 года подойдет обычная морская соль без лишних добавок. Разовая дозировка равна 150 мл соленой воды. Промывание нужно проводить шприцем без иголки.
- При гайморите у ребенка 5 лет хорошо помогают увлажнить внутреннюю поверхность носа, уменьшить отек и вывести наружу болезнетворные микробы такие препараты, как Салин, Аквалор, Аквамарис.
- У пациентов старше 8 лет помогает промывание антисептическими лекарствами, такими как Мирамистин, Фурацилин. Их использование не рекомендуется во время гнойного течения болезни, чтобы избежать попадания инфекции в соседние органы.
Процедура промывания носа проводится под руководством взрослого. Ребенок встает над раковиной, наклоняет голову вбок и вливает раствор в одну ноздрю, а из другой ноздри состав должен выливаться. Вместе с лекарством будут очищаться пазухи от накопившейся слизи и гноя. В результате устраняется отек и облегчается носовое дыхание.
Есть еще один способ, как лечить гайморит – промывание носа методом перемещения жидкости (в народе этот метод называют Кукушка). Проводится только в кабинете врача, начиная с трехлетнего возраста. Ребенка просят лечь на кушетку, в одну ноздрю вливается подготовленный раствор, а из другой с помощью специального насоса вытягивается жидкость. Чтобы раствор не попал в рот, пациент должен все время повторять «ку-ку».
У маленьких детей до двух лет, которые не могут сами высмаркивать сопли, пазухи очищают с помощью аспиратора. Его можно купить в аптеке. Аспиратор представляет собой резиновую грушу с мягким наконечником. Перед процедурой рекомендовано закапать солевые растворы.
Лекарственная терапия
Если у ребенка гайморит, то лечащий врач на основе дополнительных обследований назначает комплексное лечение. От возбудителя болезни будет зависеть, какие лекарства будут выписаны.
- Для закапывания могут быть использованы антисептические лекарства Протаргол или Хлорофиллипт.
- Сосудосуживающие капли (Називин, Назол Бэби, Виброцил, Ринонорм) снимают отек, устраняют воспаление. Но их нельзя капать больше 5 дней.
- У детей лечение сопровождается приемом антигистаминных препаратов. Они помогают снизить отек, избавить от зуда и дискомфорта в носовой полости. Могут быть назначены такие препараты, как Фенистил, Цетрин, Лоратадин, Супрастин.
- Гайморит бактериального течения обязательно лечат с применением антибиотиков. Для местного применения подходят капли Изофра, Биопарокс, Альбуцид, Полидекса. Могут быть выписаны лекарства в таблетках системного действия: Амоксиклав, Аугментин, Азитромицин.
- Если появление гайморита вызвано вирусами, то назначают противовирусные препараты: Виферон, Цитовир, Циклоферон.
- Чтобы слизь выходила быстрее врачи назначают муколитические лекарства: Амброксол, Бромгексин.
- Если температура при гайморите выше 38,5 градуса, то нужно дать ребенку жаропонижающее средство: Нурофен, Ибупрофен.
Лечение можно сопровождать составами, предлагаемыми народной медициной. Хорошо помогает сок алоэ или каланхоэ. Сок этих растений обеззараживает поверхность, предотвращает распространение инфекции, очищает пазухи, снимает отек. Перед закапыванием обязательно нужно развести водой. Помогает также морковный, свекольный и луковый сок.
Как долго лечится гайморит хронической формы, зависит от сопутствующих осложнений. Возможно, потребуется удаление аденоидов, проведение операции по исправлению перегородки. Часто, лечение сопровождается приемом антибиотиков. В период ремиссии эффективными оказываются физиотерапевтические процедуры и массаж.
Как распознать детский гайморит
Лечение гайморита у детей начинается после постановки диагноза. Комаровский утверждает, что распознавание воспаления гайморовых пазух у малышей не представляет особых сложностей. На то, что у ребёнка гайморит, указывает наличие следующих симптомов:
- затруднение или полное отсутствие дыхания через носовые ходы;
- болевые ощущения в области верхнечелюстных пазух, которые становятся сильнее при силовом воздействии на них;
- боль в голове, усиливающаяся при поворотах или наклонах головы в стороны;
- изменение голосового тембра, появление гнусавости;
- обильное отделяемое из полости носа, носящее гнойный характер и имеющее цвет от желто-зелёного до коричневого;
- гипертермия;
- общее ослабление организма;
- проблемы со сном из-за трудностей с носовым дыханием;
- ребёнок становится капризным, раздражительным.
При наличии симптомов заболевания у ребёнка, надо обратиться к педиатру. Он подскажет, как лечить малыша. Для достижения максимального эффекта лечение гайморита должно быть комплексным и проводиться правильно. В противном случае, могут присоединиться осложнения, справиться с которыми довольно трудно.

Осложнения гайморита у детей
Осложнения гайморита у детей встречаются значительно чаще, чем у взрослых из-за особенностей строения пазух носа.
- Воспаление может распространяться на ткани глаза, мозговые оболочки и сам мозг. Распространение воспаления на мозговые оболочки и мозг приводит к менингиту и энцефалиту. Оба эти заболевания являются крайне опасными для жизни ребенка.
- Отмечаются случаи обострения воспаления среднего уха, что связано со стеканием гнойного содержимого пазухи по задней или боковой стенке носоглотки.
- В процесс могут быть вовлечены ветви тройничного нерва. Тогда боли будут иррадиировать в область глаза и неба. Обезболивающие средства в таком случае эффекта не оказывают.
- У детей часто причиной поражения костной перегородки является остеомиелит, возникновение которого связано с кариозными зубами.
Лечение гайморита без пункции
Если больной своевременно обратится к врачу, то он вполне сможет обойтись без прокола перегородки. На начальной стадии лечение проводится консервативными методами. В данном случае показано промывание носа в сочетании с лазеротерапией. Процедура промывания помогает очистить носовые ходы от слизи и гноя, а лазер уменьшает воспаление. Курс лечения – 5-7 процедур. Уже после первых процедур больной отмечает улучшение своего состояния здоровья.
Для борьбы с гайморитом в домашних условиях используются промывания носа. Однако большая часть растворов, продающихся в виде готовых аэрозолей, подразумевают процедуру орошения носа, а не его промывания. Орошение лишь немного уменьшает концентрацию выделений, но не решает проблем с их удалением и выведением вредных бактерий. После процедуры орошения слизистая довольно быстро пересыхает, что еще больше провоцирует отек, усугубляя насморк. Промывания, наоборот, способствуют уменьшению воспаления, профилактике развития гайморита, синусита, нормализации работы слизистой оболочки носа. Сегодня врачи рекомендуют промывание носа специальными антисептическими средствами.
Лечение гайморита без прокола возможно только в том случае, если постоянно присутствуют выделения из носа, которые свидетельствуют о нормальном оттоке содержимого гайморовых пазух. Важную роль играют анатомические особенности ЛОР-органов.
Чтобы быстро и без осложнений вылечить гайморит, следует сразу обратиться к врачу, который разработает оптимальную тактику лечения.
Основные методы лечения гайморита без пункции:
- Носовой душ;
- Промывание носа методом перемещения или «кукушка»;
- Озонотерапия;
- Лазеротерапия;
- Отсасывание слизи;
- Анемизация слизистой носа;
- Внутриносовые блокады;
- Промывание пазух через дренаж с последующим введением препаратов;
- Антибиотики.
Методы хирургического лечения:
- Полипотомия носа;
- Септопластика;
- Конхотомия;
- Радиотурбинация носовых раковин.
Диагностика гайморита у детей
Гайморит у детей часто хорошо диагностируется. Детальное исследование необходимо для диагностики хронического малосимптомного, посттравматического и гайморита грибковой природы. Углубленная диагностика в таком случае станет залогом назначения адекватной терапии и излечения. Правильно собранная история заболевания и осмотр больного (проведение риноскопии) часто бывает достаточно для постановки диагноза. Если диагноз после осмотра все же не ясен или лечение гайморита у детей антибиотиками не дало результатов, а так же в случае появления осложнений требуется дополнительное обследование.
Рис. 3. Риноскопия.
Рентгенологическое исследование
Рентгенологическое исследование позволит выявить все плотные структуры внутри гайморовой пазухи: секрет, уплотнение слизистой оболочки, утолщение и разрушение костной стенки, полипозные разрастания, кисты и новообразования.
Равномерное понижение прозрачности и четкий контур стенок пазухи говорит об остром синусите. Понижение прозрачности пазухи и уплотнение ее боковой стенки говорит о хроническом гайморите. Если в результате хронического гайморита образовался свищ, то костный дефект в стенке пазухи диагностируется при помощи введения в свищевой ход зонда.
Рис. 4. Справа на рентгенограмме вид гайморовых пазух в норме. Слева – левосторонний гайморит.
Рис. 5. Острый правосторонний гайморит. Жидкий гной в гайморовой пазухе на рентгенограмме имеет горизонтальный уровень.
Рис. 6. Левосторонний гайморит. На рентгенограмме видим тотальное затемнение левой гайморовой пазухи.
Компьютерная и магниторезонансная томография (КТ)
Данные методы исследования обладают повышенной точностью и чувствительностью. Однако, из-за высокой лучевой нагрузки и дороговизны исследований, имеют ограниченное применение. При помощи КТ и МРТ устанавливается размер пазух, объем секрета, наличие осложнений, данные методики незаменимы при травмах и выявлении новообразований.
Рис. 7. На фото синим цветом обозначена гипертрофированная слизистая оболочка гайморовых пазух (цветовая МРТ), слева – заблокированный носовой проход (blocked nasal passage).
Рис. 8. На компьютерной томограмме видим скопление жидкости в правой гайморовой пазухе (горизонтальный уровень). Носовая перегородка искривлена.
Эндоскопическая диагностика
Эндоскопическая диагностика применяется при хроническом гайморите, который характеризуется кистозными и полипозными разрастаниями. При проведении манипуляции удаляются аномальные элементы и, при необходимости, проводится пластика стенки пазухи и носового хода. Материал, полученный при манипуляции, подвергается гистологическому исследованию. Эндоскопическая диагностика проводиться в условиях стационара.
Рис. 9. На фото вид полипов в носу при эндоскопии.
Методы лечения традиционной медицины
После подтверждения диагноза, лечащий врач назначает лечение. Для этого необходимо учитывать индивидуальные особенности ребёнка, длительность и стадию заболевания.
Помимо этого учитывается общее состояние маленького пациента. При значительном его ухудшении и наличии температуры тела выше 38 градусов, необходима госпитализация в стационар. Если состояние ребёнка средней тяжести и недуг не сопровождается значительным повышением температуры, лечение можно осуществлять в домашних условиях.
Промывание носа и его придаточных пазух
Для облегчения состояния малыша надо максимально быстро восстановить дыхание через нос. Достижение этого возможно путём промывания носа солевыми растворами. Специальные спреи «Аквамарис», «Чистонос» продаются в аптеках. Их использование способствует значительному уменьшению отёка слизистой оболочки носа и околоносовых пазух и улучшению эвакуации их секрета.
Промывание категорически не рекомендуется выполнять больным, страдающим гнойной формой гайморита. Это связано с тем, что через сообщающиеся отверстия гной может проникнуть в полость черепа или среднего уха. Это приведёт к таким осложнениям, как гнойный менингит или отит.
Закапывание капель
Следующим этапом после промывания носа будет использование капель, обладающих сосудосуживающим эффектом. С этой целью используются препараты, имеющие концентрацию, подходящую для детей. К ним относятся «Виброцил», «Фармазолин», «Длянос». При отсутствии аллергии, у детей старше шести лет можно применять препарат «Эвказолин». Помимо компонента, вызывающего вазоконстрикцию, он содержит масло эвкалипта. Оно оказывает противовоспалительный и увлажняющий эффект.
Капли подобного рода не рекомендуется использовать более трёх суток. Это объясняется тем фактом, что сосудистые сплетения слизистой носа быстро адаптируются к действующему веществу препарата и возникает привыкание. Длительно использование сосудосуживающих капель приводит к гипертрофическим изменениям со стороны носовых раковин.
Антибактериальная терапия
Как правило, антибиотики для лечения гайморита назначаются при гнойной или далеко зашедшей форме заболевания, которое имеет бактериальную природу. При катаральном воспалении, вызванном действием вирусных агентов, эти препараты не эффективны.
Для начала назначают антибактериальные средства, имеющие широкий спектр действия. К ним относятся вещества группы Цефалоспоринов, Фторхинолонов, Пенициллинов. До начала их приёма берут мазок из носа и выполняют посев на чувствительность. Если в течение трёх дней улучшение не наступает, производят замену антибиотика на тот, к которому определяется максимальная чувствительность патогенной микрофлоры, вызвавшей заболевание.
Пункция верхнечелюстных пазух
При отсутствии должного эффекта от медикаментозного лечения, необходимо выполнить пункцию гайморовой пазухи. Эта лечебно-диагностическая манипуляция выполняется при наличии большого количества гнойного отделяемого, эвакуация которого из пазухи нарушена.
Во время процедуры в верхнечелюстную пазуху вводится пункционная игла, через которую с помощью вакуумного аспиратора удаляется патологическое содержимое. После этого в просвет пазухи несколько раз вводится антисептический раствор, который затем эвакуируется аспиратором. В тяжелых случаях гнойного процесса, в гайморову пазуху вводится специальная дренажная трубка.
Через неё производится процедура промывания и отхождение патологического секрета. Все эти манипуляции выполняются в условиях стационарного лечения в ЛОР – отделении.
Физиотерапевтические процедуры
Этот вид лечения используется как дополнение к медикаментозной терапии. Методы физиотерапии способствуют улучшению оттока патологического содержимого околоносовых пазух, а также улучшению циркуляции крови в сосудах внутренней оболочки носа.
Для достижения этих эффектов используют электрофорез, магнитное и лазерное излучение, терапию лучами ультравысоких частот (УВЧ). Физиотерапевтические методы воздействия может назначать только врач, после предварительной оценки общего состояния маленького пациента.
Совет 1: Как диагностировать гайморит
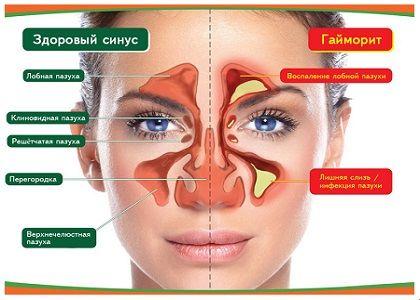
Гайморит (синусит) – это заболевание, которое характеризуется воспалением слизистой оболочки верхнечелюстной (гайморовой) пазухи. Гайморит появляется вследствие различных инфекций верхних дыхательных путей, а также патологических процессов, протекающих в полости носа, глотки и рта.
Симптомы гайморита
Один из основных симптомов гайморита – это боль, которая возникает сначала в пораженной пазухе, а затем распространяется так, что начинает болеть вся голова. В вечернее время, как правило, боль становится еще сильнее. При одностороннем гайморите может болеть только половина головы.
Появляются желтоватые или прозрачные слизистые выделения из носа. Это могут быть даже гнойные выделения зеленого цвета. Внутри носовых ходов иногда возникают гнойные корки. Но случается и так, что насморка нет вовсе.
Носовое дыхание может быть практически полностью перекрытым. Может отмечаться только односторонняя заложенность носа.
Иногда встречаются такие неприятные симптомы гайморита как слезотечение и нарушение обоняния. Температура у заболевшего может повышаться до 38 градусов или находиться в норме. Отмечается также быстрая утомляемость, слабость и потливость.
Диагностика гайморита
При диагностике данного заболевания очень важен анамнез. Врач должен хорошо расспросить больного и правильно трактовать полученные сведения. Также доктор узнает, болел ли пациент гайморитом в прошлом.
Достоверно определить наличие заболевания поможет рентгенологическое исследование придаточных пазух носа. Есть еще один метод – компьютерная томография пазух, но его стоимость слишком велика. Для правильной постановки диагноза достаточно будет рентгена. На рентгеновском снимке воспаление будет выглядеть как затемненная область пазухи.
Доктор должен выяснить, какой тип гайморита у его больного – острый или хронический. Чтобы назначить качественное лечение, он должен знать характер и локализацию боли, степень нарушения обоняния и носового дыхания, характер, количество и цвет выделений из носа.
Если заболел ребенок, простого рентгена может быть недостаточно, так как при гайморите и рините на снимке у детей наблюдаются одинаковые изменения. Чтобы правильно диагностировать гайморит, врач должен внимательно изучить жалобы пациента и подробно расспросить родителей о характере заболевания.
Чтобы убедиться в диагнозе, доктор может провести осмотр внутренней поверхности слизистой носа, где возможно будет виден отек, воспаление или гнойные выделения.
В любом случае, назначать то или иное лечение врач сможет только после полной и точной диагностики заболевания. Именно от диагностики и будет зависеть метод лечения.
KakProsto.ru>
О «проколах»
Такой радикальный метод, как прокол во внутренней части носа с проникновением иглы в пазуху и откачиванием из нее накопившегося гноя и слизи, может быть адекватным назначением вполне адекватного врача, говорит Комаровский. Народные мифы и легенды, которые гласят, что сделавший прокол однажды, будет делать его еще неоднократно, критики не выдерживает и медициной никак не объясняется.
В большинстве развитых стран с не менее развитой медициной, процедура прокола гайморовой пазухи достаточно часто используется не только в качестве лечебной процедуры, а в качестве диагностической манипуляции, цель которой взять немного содержимого пазухи и выяснить, какой именно микроб вызвал это состояние.
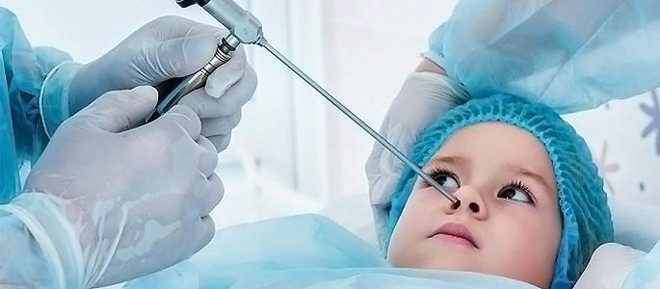
Это не означает, что прокол — мера, которую можно рекомендовать всем. Комаровский подчеркивает, что есть жесткие показания к процедуре:
- Природа воспалительного процесса неизвестна, диагностика не дала ответа на этот вопрос;
- Антибиотики не действуют, воспаление не уменьшается;
- Острая боль и высокая температура, неэффективность лечения.
Как проводится обследование ребенка, у которого заподозрили гайморит
При подозрении на гайморит врач тщательно осматривает носовую и ротовую полость ребенка.
Без тщательного осмотра носовой полости и проведения определенных диагностических процедур/анализов ни один квалифицированный специалист не сможет поставить точный диагноз «гайморит». Поэтому врачу необходимо провести полное обследование, взять необходимые анализы.
В первую очередь лор-врач осматривает носовую и ротовую полость на момент обнаружения каких-либо воспалений, покраснений. Если имеется болезненность зубов или десен, это может послужить более пристальному вниманию. Лор тщательно осматривает все запломбированные зубы и если возникают сомнения, ребенка направляют на прием к врачу-стоматологу.
Чтобы обнаружить конкретное местонахождение воспалительного процесса, чаще всего используют рентген. В некоторых случаях, если это возможно, рентген заменяют на диафаноскопию. Процедура заключается во введении в ротовую полость специальной лампочки, которую ребенок должен плотно зажать губами. Данный метод помогает просветить верхнечелюстную полость носа и обнаружить место воспаления.
Нередко, в запущенных случаях, врач предлагает сделать компьютерную томографию, с помощью которой можно не только обнаружить очаг воспаления, но и определить характер воспаления, оценить состояние лицевых тканей и т.д. С помощью компьютерной томографии можно определить хронический гайморит, что нельзя сделать с помощью других диагностических методов.
Следующих диагностический метод гайморита у детей и взрослых – магнитно-резонансная томография. Стоит заметить, что используется он крайне редко. По большей части к нему прибегают только в тех случаях, когда у врачей появились подозрения на распространение воспалительного процесса из околоносовой пазухи на лицевые ткани.
На сегодняшний день врачи в диагностике гайморита предпочитают использовать ультразвуковое исследование, с помощью которого можно определить точную картину заболевания без нанесения какого-либо дополнительного вреда здоровью.
В самых крайних случаях врач может прибегнуть к диагностическому проколу (пункции) гайморовой пазухи с целью определения характера воспалительного процесса. Как правило, чтобы провести такую процедуру, врач должен иметь весьма серьезные основания, тем более, если речь идет о детях.
Общие диагностические мероприятия:
- лабораторный анализ мазка на выявление возбудителя болезни;
- визуальный осмотр носовой полости;
- общий анализ крови;
- рентген.
Полезные рекомендации от доктора Комаровского
Для снижения риска заболевания всеми видами синуситов, известный педиатр рекомендует детям освоить вокальное пение. Во время этого процесса дыхание углубляется и усиливается, что способствует улучшению вентиляции околоносовых пазух.
Слишком сухой воздух оказывает раздражающее действие на слизистые оболочки ЛОР-органов. Поэтому, в зимнее время доктор рекомендует использовать увлажнители воздуха для помещений. Если это не возможно, необходимо в каждой комнате поставить ёмкости с водой, которая будет испаряться и выполнять функцию увлажнения.
Главные признаки гайморита
Проявлять себя заболевание может у детей различной возрастной группы по-разному
Конечно, эти отличия незначительные, но их важно знать для своевременного определения гайморита
Какие антибиотики при гайморите и синусите следует использовать, можно узнать из статьи.
Выявление признаков заболевания у детей до года
В таком возрасте дети не могут самостоятельно рассказать, что у них болит, какие ощущения их посещают. Но имеется ряд признаков, по которым каждая мамочка сможет дать правильную оценку ситуации. К ним относят:
- плохой сон, ребенок неактивен, ему все время хочется спать;
- заложенность носовых проходов, в результате чего у малыша гнусавость голоса и трудное дыхание;
- из носа выходит большое количество слизистых выделений, которые имеют гнойных характер;
- температура тела может повыситься до отметки 38 градусов.
Как часто можно использовать синупрет при гайморите, указано в данной статье.
Выявление признаков заболевания у детей 5, 6-7 лет
Проявлять недуг в этом возрасте начинает себя более активно. Здесь его симптомы зависят от разновидности патологии.
Как лечить двухсторонний гайморит, указано здесь в статье.
Острая форма
Если заболевание протекает остро, то ребенок часто жалуется на следующие симптомы:
- выделения из носовых проходов и плохое носовое дыхание;
- ощущение напряженности в одной или двух пазухах носа;
- болезненные ощущения в области скул, головы. Если имеет место односторонний гайморит, то подвергаться болям может только одна часть лица. Когда диагностирован двухсторонний, то в патологический процесс вовлекается все лицо;
- зубная боль, которая при жевании только усиливается;
- боль в голове. В пораженной пазухе происходит сосредоточение гноя, что приводит к внутреннему давлению в пазухе, а это провоцирует болевой синдром.
Проявляются эти симптомы гайморита у ребенка 3 лет также.
Как долго можно использовать сумамед при гайморите, указано в описании к данной статье.
На видео – симптомы и лечение гайморита у ребенка:
Хроническая
Развитие заболевания в хронической форме происходит в результате халатного отношения родителей и не реагирование на тревожные симптомы острого гайморита. В результате недуг переход в хроническую стадию.
Проявления такой формы гайморита у ребенка характерны симптомам заболевания в острой стадии, только теперь они менее выражены. Неприятные признаки могут посещать малыша на протяжении длительного времени. Стадия ремиссии чередуется обострением. В этот период в слизистой системе происходит запуск необходимых процессов. В результате защитные силы организма будут ослабевать.
Формы
Гайморит у детей 5-7 лет подразделяется на катальный, гнойный и вирусный. Для первого вида характерно острое течение, в процесс вовлекаются кость и надкостница. Гнойные выделения из носа могут отсутствовать. Гнойная форма заболевания сопровождается повышением температуры тела, из носа отходят гнойные выделения с запахом.
Заразен ли гайморит, можно узнать прочитав данную статью.
По типу формы воспаления гайморит подразделяется на катаральный и гнойный. При вирусном гайморите у ребенка меняется голос, выделения из носа могут содержать кровянистые сгустки, боль давящего характера «позади глаз».
Бессимптомный или без насморка
В таком возрасте представленный недуг может возникнуть без насморка. В таком случае родители должны знать симптомы, чтобы не упустить драгоценное время и приступить к необходимому лечению.
Для тех кто хочет знать чем опасен гайморит стоит прочесть данную статью.
- небольшой подъем температуры, которая может держаться на протяжении нескольких дней;
- постоянная заложенность носовых ходов. Насморк не покидает ребенка в течение недели;
- боли в голове, которые усиливаются при движении;
- болезненные ощущения в челюсти во время жевания;.
- на рентгеновском изображение пазухи будут представлены в виде плотных непрозрачных пятен.
Заразиться гайморитов могут дети, которые имеют очень низкий иммунитет по причине наличия сопутствующего заболевания:
- аденоиды 2-3 степени;
- аллергические заболевания, при которых у малышей длительное время присутствуют отеки;
- различные полипы, которые диагностируют как хронический гайморит;
- врожденное искривление перегородки носа.
Как долго можно использовать при гайморите амоксициллин, указано в данной статье.
Синусит в хронической форме
В том случае, когда заболевание не подвергалось лечению, либо методы оказались неэффективными, острый синусит переходит в хронический. На первый взгляд родителям может показаться, что болезнь полностью отступила: у ребенка перестала болеть голова, только периодически появляется чувство тяжести, также редко закладывается нос – только когда малыш занимает лежачее положение. Но при этом начинают проявляться симптомы, характерные для хронического воспаления носоглотки: сухость, першение и боль при глотании.
Переход болезни из одной формы в другую может пройти бессимптомно: медики нередко диагностируют хронический синусит у ребенка, когда он уже учится в школе, а последний раз болел им несколько лет назад. Главная опасность подобной ситуации в том, что в хронической форме заболевание часто дает серьезные осложнения на внутренние органы ребенка: почки, печень, легкие или сердце.
Методы диагностирования
Врач, при диагностировании синусита, обязан провести несколько исследований и обследований ребенка. Дело в том, что данное заболевание имеет симптомы, характерные для многих других недугов простудного характера. Зачастую отоларинголог направляет ребенка на рентген головы, после чего ставит диагноз, но на данный момент наиболее информативный метод диагностики синусита – это компьютерная томография придаточных пазух носа
. По необходимости специалист также может применить диафаноскопию – просвечивание специальным источником света придаточных пазух носа через рот малыша.
Проведение рентгенографии позволяет врачу выявить отек и утолщение слизистой оболочки, которая выстилает придаточные пазухи носа. Кроме того, при наличии синусита, на снимке можно увидеть четкие затемнения и горизонтальные уровни жидкости в носовых пазухах. Также ребенок должен сдать общий анализ крови, по результатам которого специалист определит форму синусита
Особое внимание уделяется данным о количестве лейкоцитов в крови и скорости оседания эритроцитов. При острой форме синусита у ребенка наблюдается лейкоцитоз – увеличение количества лейкоцитов и повышение скорости оседания эритроцитов
Иногда этот показатель может быть завышен и при хронической форме заболевания.
Какие осложнения может вызвать синусит
При слишком быстром, либо наоборот – очень медленном протекании синусита, воспалительный процесс может распространиться не только на все придаточные пазухи носа, но и поразить другие внутричерепные структуры, в том числе и глаза. Вследствие скопления большого количества гнойных масс разрастается бактериальная инфекция, которая провоцирует формирование абсцессов и флегмон глазных яблок, поэтому ребенок рискует частично или полностью лишиться зрения.
Нередко врачи вынуждены диагностировать тромбоз кавернозного синуса, если болезнь не подвергалась лечению. Как следствие, в организме ребенка с большой скоростью распространяется инфекция, вызывающая сепсис. Стоит также отметить негативное влияние синусита на работу нижних дыхательных путей. Более того, заболевания может серьезно повредить костные лицевые структуры и привести к поражению костной ткани с формированием остеомиелита. Иногда на фоне запущенного синусита ЛОР диагностирует у ребенка менингит, либо абсцесс центрального и спинного мозга.
https://youtube.com/watch?v=69IL54xbp24