Грыжа пищевода: симптомы и причины развития заболевания, методы лечения
Содержание:
Лечение грыжи пищевода без операции, препараты
Лечение пищеводной грыжи напрямую зависит от ее характера (скользящая, фиксированная, ущемленная) и выраженности симптомов.
Безоперационная терапия показана при небольших пищеводных выпячиваниях в грудную клетку. Лечение таких грыж пищевода направлено на устранение симптомов рефлюкс-эзофагита и обязательно включает диету.
Комплексно применяются следующие препараты, снижающие кислотность желудка и регулирующие его моторику:
- Антациды — Альмагель, Ренни, Фосфалюгель, Маалокс;
- Прокинетики — Мотилиум, Просульпин, Домперидон, Эглонил, Дюспаталин;
- Ингибиторы протонной помпы — Пантопразол, Нексиум, Омепразол, Ланзоптол.
Лечебные курсы назначаются гастроэнтерологом, повторяются для поддержания стойкой ремиссии.
Диета и режим питания
При пищеводной грыже обязательно постоянное соблюдение правил лечебного питания. Основные рекомендации по диете при грыже пищевода:
- Прием пищи небольшими порциями, до 6 раз в день. После еду нельзя ложиться, лучше всего немного пройтись. Ужинать следует за 3 часа до отхода ко сну.
- Исключить из рациона продукты, провоцирующие изжогу, — пряности, шоколад, цитрусовые, помидоры, лук, жвачку (рефлекторно усиливает выработку желудочного сока).
- Употреблять только теплую пищу. Отказаться от мороженого, газированных напитков, горячего чая/кофе.
- Ограничить употребление дрожжевых продуктов (выпечку), сладостей, молока, бобовых, капусты, винограда (провоцируют метеоризм), жиров и соли. Избегать употребления манной и рисовой каши, вареных яиц, творога (вызывают запоры).
- Нельзя употреблять кислые фрукты (в том числе цитрусовые), жареные блюда, копчености, семечки.
- В меню включить каши (геркулес, греча, пшено), нежирное мясо птицы, отварную рыбу, овощи (кроме капусты). Можно употреблять бананы, печеные яблоки, мягкие груши (без кожуры).
Режимные мероприятия:
- Спать следует с возвышенным положением головы.
- Полностью отказаться от алкоголя и сигарет.
- При ожирении — подсчет калорий и уменьшение количества жиров в рационе.
- Нельзя переедать, поднимать тяжести, носить утягивающее живот белье и пояса.
- Избегать запоров.
- Строгое, постоянное соблюдение рекомендаций поможет избавиться от болезненных симптомов и в большинстве случаев избежать хирургического вмешательства.
Методы лечения
В первую очередь нужно ограничить себя в приеме пищи. На одну порцию ее должно быть малое количество. Разработайте для себя меню, увеличьте частоту приема пищи, при этом сократите порции.
На время лечения придется отказаться или свести до минимума жареные, жирные, соленые блюда, кофе и спиртное.
Но данная терапия, включая диету и медикаменты, принесет временное облегчение. Как только пациент прекращает лечить заболевание, все симптомы возвращаются. Поэтому в некоторых случаях проводится хирургическое вмешательство. Суть операции состоит в придании желудку его нормального анатомического положения.
Показаниями к операции желудка могут послужить:
- Отсутствие эффекта от медикаментозного лечения.
- Если грыжа дала осложнения, например, в виде язвы, эрозии, эзофагита, анемии или кровотечения.
- Большие размеры грыжи.
- Дисплазия слизистой оболочки.
1 Строгая диета. Она заключается в принципе дробного и правильного питания.
3 Отказ от вредных привычек, курения, употребления алкогольных напитков, неправильной еды.
Чаще всего для операции используют метод лапароскопии. При таком способе, операция проходит быстро и менее травматично. К противопоказаниям хирургического вмешательства можно отнести беременность, сахарный диабет, раковые опухоли, заболевания сердечно-сосудистой системы.
Наружная грыжа характеризуется выхождением органов брюшной полости и брюшины через ослабленные участки диафрагмы. Внутреннюю грыжу можно охарактеризовать следующим образом: происходят расширение в области пищеводного отверстия диафрагмы, растяжение связок желудка и пищевода.
Итогом этого растяжения является выпадение части желудка в полость груди. Таким образом, изменяется работа нижнего сфинктера пищевода.
https://youtube.com/watch?v=x6QYvMjBgIc
Правильное лечение грыжи: рекомендации
Многие люди задумываются над тем, как лечить грыжу желудка. Часто пациенты интересуются лечением желудка народными средствами. Прежде чем осуществлять лечение народными средствами, необходимо ознакомиться с важными правилами:
- Нужно ограничить употребление пищи. Следует есть часто, но небольшими порциями. В сутки человек должен есть не менее шести раз. Прием пищи перед сном запрещен.
- Рекомендуется пересмотреть свою диету. Потребуется убрать из рациона острую, жирную, жареную, соленую пищу. Следует сократить до минимума употребление кофе и алкоголя, поскольку эти пищевые продукты влияют на кислотность желудка.
- Рекомендуется употреблять в пищу только легко усваиваемые продукты. Исключить газированные напитки. Во время приема пищи не пить жидкости.
- Следует постараться исключить появление запоров и повышенного газообразования.
- Рекомендуются регулярные занятия гимнастикой. Они даже ускоряют лечение грыжи живота народными средствами.
- Проводить лечение народными методами рекомендуется под контролем врача. Врач обязан знать, что больной применяет лечение народными способами.
Опасные симптомы заболевания
Чаще всего грыжа белой линии живота встречается у молодых мужчин 18-35 лет.
Предбрюшинная липома довольно редкое заболевание, не проявляющееся на начальных стадиях.
Лечение стоит начинать сразу после постановки диагноза.
В течение болезни отмечается три этапа, на каждом из которых подбирается эффективный метод излечения.
Хирургические методы
Грыжа белой линии живота представляет собой липому. которая в большинстве случаев появляется у мужчин с выраженным ожирением. Рассмотрим, можно ли избавиться от доброкачественного образования без хирургического вмешательства.
Когда показано лечение грыжи белой линии живота без операции?
Терапевтическое лечение грыжи живота без операции малоэффективно, если патологическое образование уже полностью сформировалось. Но на ранней стадии развития новообразования применяют препараты, способные снять болезненные ощущения и затормозить рост опухоли.
Возможные осложнения
В меру того, что длительное время аксиальная хиатальная грыжа может развиваться асимптомно, то повышается вероятность несвоевременной диагностики и лечения, в результате чего возникают осложнения:
- В пищеводе может начаться кровотечение.
- Происходит ущемление грыжи.
- Возникает частое явление перфорации пищевода.
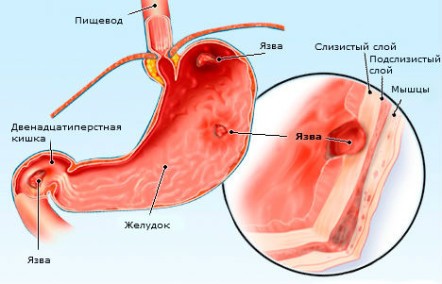
- Развивается язвенная болезнь пищевода.
- Происходит рубцовое сужение пищевода.
Но, осложнения возможны даже после оперативного вмешательства в период реабилитации:
- Может наблюдаться ненормальное расширение пищевода.
- Происходят рецидивы аксиальной грыжи.
- Область желудка патологически увеличивается.
Симптомы и признаки грыжи пищеводного отверстия диафрагмы
https://youtube.com/watch?v=Utjpnd4v0NY
У многих пациентов грыжа диафрагмы пищевода на ранних стадиях не проявляет себя симптомами и признаками. Симптоматика развивается на 2-3 степени.
Иногда патологию путают с иными болезнями пищеварительной системы из-за схожести жалоб. Выделяют ряд общих изменений, которые характерны для недуга.
К ним относят:
Боль в области мечевидного отростка или за грудиной.
Пациенты говорят, что боли где-то по середине грудной клетки или в проекции желудка. Является самым ранним симптомом. Носит жгучий или ноющий характер.
При осложнениях или поздних стадиях боль носит опоясывающий характер. По данному признаку болезнь можно путать с острым панкреатитом.
Особенностью болевого синдрома является то, что он усиливается или возникает после употребления или во время приёма пищи. Боль может начаться после физических нагрузок: наклонов туловища вперёд, беге, поднятия тяжёлых грузов. Утихает синдром после смены положения тела, рвотного рефлекса, употребления холодной воды.
Постоянным синдромом служит отрыжка.
В связи с тем, что меняется положение пищевода, развивается гасроэзофагеальная рефлюксная болезнь. На этом фоне нарушается ток пищевых масс по пищеводу.
Они часто забрасываются в верхние отделы, формируется отрыжка. В отличие от иных болезней желудка, она не носит тухлый или гнилостный характер. Бывает отрыжка газами или съеденной пищей, после неё пациенту становится легче.
Изжога.
Развивается на фоне ГЭРБ при грыже диафрагмы. Носит постоянный характер, может быть спровоцирована приёмом любой пищи, особенно острой, кислой, жирной, жаренной.
На 3 стадии изжогу вызывает даже приём обычной воды, трудно устраняется медикаментозно. Больные из-за этого беспокойные, измученные, не спят по ночам.
Дисфагия.
Затруднение пассажа пищевого комка по пищеварительному тракту. Развивается из-за сужения или ущемления пищевода. Сначала трудно проходит твёрдая пища, затем и жидкая. Больные отмечают нарушения глотания, часто попёрхиваются едой.
Икота.
Присоединяется на голодный желудок или наоборот, после переедания. Не является специфическим знаком, но часто сопровождает патологию.
- Горечь во рту
- Осиплость голоса.
- Неустойчивость стула.
- Нарушение сердечного ритма.
На основании данного симптома, болезнь путают со стенокардией. Характерно учащение пульса, рост артериального давления.
Отдышка.
На фоне смещения внутренних органов формируется одышка. Сначала она появляется после физической нагрузки или еды, затем и в покое.
Сухой непродуктивный кашель.
Врачи ставят диагнозы по лёгочной системе, но терапия не приносит результатов. Тогда стоит заподозрить грыжу диафрагмы.
При осложнениях появляется кровотечение, кал окрашивается в чёрный цвет. Возникает анемия, бледность кожи, тахикардия. Артериальное давление может прогрессивно падать.
Диета при грыже пищевода
Рацион
Вначале следует позаботиться о том, чтобы питание состояло из продуктов, не вызывающее вздутие живота и метеоризма. Испражнение кишечника должно проходить гладко, без затруднений
Важно, чтобы диета способствовала нормальном функционировании желудочно-кишечного тракта
Скорректировать питание поможет врач. Он подскажет, каких продуктов лучше избегать, чтобы диета оказывала максимально положительный результат. Питание во время диеты при грыже пищеводного отверстия диафрагмы должно быть максимально щадящим.
Также не следует принимать пищу за три часа до сна. Во время сна организм человека замедляет процессы, в том числе и пищеварительные. Поэтому пища не успеет нормально усвоиться. Это будет способствовать изжоге и вздутию живота, что поднимет внутреннее давление. В свою очередь, этот процесс будет способствовать увеличению грыжи пищевода.
Питание при грыже пищеводного отверстия диафрагмы должно быть:
- дробным;
- порционным шесть раз в день;
- хорошо обработанным;
- включать легкую мягкую пищу;
- исключить некоторые продукты;
Нельзя допускать переедание. Оно способствует не только нарушению работы кишечника и пищевода, но и нарушает обмен веществ в организме, а это приводит к ожирению. Избыточная масса тела – это еже один нежелательный фактор при грыже пищевода.
Поэтому, если человек страдает ожирением, ему предписывается специальная диета, которая не только показана при вываливании пищевода в грудную полость, но и способствует снижению массы тела. При этом необходимо выполнять комплекс специальных упражнений. Это не просто физическая нагрузка, а гимнастика, показанная при вываливании пищеводного отверстия диафрагмы. Все инструкции и предписания можно получить, проконсультировавшись с врачом.
Диета подразумевает исключение всего жирного и острого. Эти продукты утяжеляют работу пищевода, а также раздражают его. Могут появиться болевые ощущения в районе диафрагмы. Очень часто эти боли могут спутать с болями в области сердца.
Принципы диеты
Выпячивание пищевода подразумевает придерживаться правильного рациона. То есть, необходима диета.
Каждый организм по-своему уникален, поэтому каждый человек сам должен для себя определить, каких продуктов лучше избежать. Индивидуальный организм по-разному реагирует на питание. Поэтому изжоги, вздутие, запоры и неправильная работа кишечника может возникать от разных вещей.
Как правило, врачи рекомендуют, когда соблюдается диета, полностью исключить:
- жирное;
- острые продукты;
- жареные блюда;
- копчености;
- сильно соленое;
- специи;
- сладости;
- кислые соки;
- спиртные напитки;
- сладкие газировки.
Под запрет попадает также кофе и крепкий чай. Такие продукты питания значительно повышают кислотность пищевода, а также увеличивают симптомы развития образования в пищеводном отверстии диафрагмы.
Кроме того, рекомендуется также минимизировать прием следующей пищи:
- кисломолочные напитки;
- капусту;
- горох;
- виноград;
- свежий хлеб.
До еды и после можно выпивать по одной столовой ложке нерафинированного масла. И ни в коем случае нельзя ложиться после приема пищи. Лучше совершить прогулку на свежем воздухе или заняться чем-нибудь по дому, избегая сильных физических нагрузок и наклонов вперед.
Диета предусматривает прием пищи регулярно маленькими порциями. Есть лучше шесть раз в день понемногу
При этом следует обратить внимание на приготовление твердых продуктов. Они должны быть мягкими и способствовать легкому прохождению по желудочно-кишечному тракту
В течение дня, особенно это важно перед сном, лучше пить воду с повышенной щелочью. Она понижает кислотность пищевода
Лучше всего спать на правой стороне, поскольку в таком положении минимизируется возможность попадания кислоты из пищевода в грудину.
Для лучшего усвоения пищи врачи рекомендуют спать с приподнятым изголовьем. Достичь этого можно при помощи дополнительной подушки, но лучше всего приподнять саму кровать, подставив под ножки возвышение, например, кирпичи.
Причины
несколько факторов:
- Ослабление мышечно-связочного аппарата пищевода и диафрагмы: связка Морозова-Саввина и мышечно-сухожильная мембрана Бертелли-Лаймера. Они нередко с возрастом теряют свою упругость и уже не справляются с возложенной на них задачей. Это ведет к нарушению работы нижнего пищеводного клапана (сфинктера). Кроме того, имеют место возрастные изменения в мышцах, которые образуют пищеводное отверстие диафрагмы. В результате они расслабляются, приводя к расширению самого отверстия и формированию грыжевых ворот. Нередко с возрастом происходит резорбция (рассасывание) жировой ткани под диафрагмой. Именно эти причины и объясняют частое формирование грыжи пищеводного отверстия диафрагмы у лиц старше 60 лет. Однако в некоторых случаях эти же моменты могут привести к образованию грыжи и у молодых людей. Например, у малотренированных.
- Генетическая предрасположенность к формированию грыжи пищевода: врожденная слабость соединительной ткани (синдром Марфана, плоскостопие и другие.). Поэтому нередко грыжа пищевода сочетается с бедренной или паховой грыжей. Сюда же можно отнести и астеническое телосложение (длинные конечности, тонкая кость, слабо развитая мускулатура), которое также наследуется.
- Систематическое или внезапное повышение давления в брюшной полости приводит к расширению пищеводного отверстия диафрагмы. В результате некоторые внутренние органы или их части выходят в грудную клетку. Наиболее частые причины повышения внутрибрюшинного давления
- выраженное вздутие живота (метеоризм)
- беременность (особенно повторная) или тяжелые роды
- скопление свободной жидкости в брюшной полости (асцит), которое имеет место при циррозе, сердечной недостаточности или злокачественных новообразованиях
- длительный и упорный кашель при заболеваниях дыхательных путей (например, при хронической обструктивной болезни легких грыжа формируется в 50% случаев)
- чрезмерная физическая нагрузка (поднятие тяжестей) или тяжелый физический труд, особенно при слабости мышечно-связочного аппарата пищевода и диафрагмы
- неукротимая рвота
- тяжелая степень ожирения
- хронические запоры
- частое переедание
- Чрезмерное подтягивание пищевода кверху, которое возникает по двум причинам:
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Кастена, для которой характерно сочетание язвы двенадцатиперстной кишки, хронического холецистита, а также грыжи пищевода.
- Сайнта, включающая в себя хронический холецистит, грыжу пищевода и дивертикулез кишечника (образование в стенке кишечника выпячиваний размером один-два сантиметра).
- Укорочение пищевода за счет рубцовых изменений, которые чрезмерно подтягивают его кверху в грудную полость. Нередко рубцы образуются после химических или термических ожогов, на фоне пептической язвы пищевода (язва, возникшая в результате агрессивного воздействия желудочного сока) и некоторых других заболеваний. Как видите, болезни желудочно-кишечного тракта довольно часто приводят к формированию грыжи пищевода. Причем существует закономерность: чем более длительно протекает недуг, тем вероятнее всего образуется грыжа.
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Травмы иногда становятся причиной образования грыжи пищевода:
- открытые повреждения диафрагмы — когда ранящий снаряд (нож, пуля, заточка) повреждает её, проникая через грудную клетку или брюшную полость
- закрытые повреждения диафрагмы возникают при тупых травмах живота (ушиб брюшной стенки с повреждением или без повреждения внутренних органов), а также при внезапном повышении внутрибрюшинного давления.
- Врожденная аномалия развития: короткий пищевод или «грудной желудок». При этой патологии желудок или только его верхняя часть находится в грудной полости, а пищевод в него входит высоко над диафрагмой. Этой патологией занимаются детские хирурги. Кроме всех перечисленных причин необходимо учитывать еще и тот факт, что тонус нижнего пищеводного сфинктера понижает кофеин, никотин, некоторые гормоны и лекарственные препараты.
Понятие о патологии
Грыжа диафрагмы – заболевание отчасти идиопатическое, то есть причины формирования дефекта до конца не изучены.
Факторы, способствующие развитию болезни:
- наследственность;
- рост абдоминального давления;
- частая икота;
- рефлюксная болезнь (выброс желудочной соляной кислоты в пищевод);
- анатомическое смещение органов.
Диафрагмальные грыжи хорошо поддаются лечению. Лучше начать терапию на первых стадиях заболевания. В этот период эффект от нее максимальный.
Консервативная терапия
Лечение диафрагмальной грыжи показано при появлении симптомов рефлюкс-эзофагита. Больным назначают особый режим питания, рацион и медикаментозную поддержку.
Следует избегать поднятия тяжестей, наклонов, приседаний с весом. Неотъемлемой частью лечения является борьба с запорами, так как они вызывают повышение абдоминального давления.
Больным назначают специальное питание, а также слабительные средства. Похудение также является важнейшим компонентом лечения.
Спят пациенты на больших подушках, так как без приподнятого головного конца высок риск повторного рефлюкса.
Питание должно быть дробным и частым. Больным рекомендуют кушать по 5-6 раз в день регулярно. На завтрак и обед съедать основной объем еды. Не кушать за 2-3 часа до сна. После приема пищи необходимо час находится в горизонтальном положении. Выздоровление наступает даже без применения лекарств.
Во время обострения болезни назначают механически щадящую пищу
Важно обеспечить организм белками для ускорения восстановления. Перед едой принимают 1 капсулу рыбьего жира или любое растительное масло (1 ст
ложка).
Во время ремиссии нет строгих ограничений. Но соблюдают режим и кратность питания, а также отказываются от острой, консервированной пищи, питания «всухомятку» и крепкого алкоголя.
Из препаратов назначают:
- ингибиторы протонной помпы последнего поколения (Рабепразол, Эзомепразол);
- стимуляторы моторики (Ганатон, Мотилиум);
- невсасываемые антациды (Альмагель, Маалокс, Гавискон);
- блокаторы Н2-рецепторов (Ранитидин, Фамотидин).
За 2 часа до и 2 часа после приема антацидов не употребляют пищу или лекарственные средства. Защитная пленка, образованная на желудке, тормозит всасывание и процессы переваривания.
Народные методы
На первых стадиях рефлюкс-эзофагита заболевание можно вылечить комбинацией народной медицины и диетотерапии.
В международной классификации болезней грыже пищеводного отверстия диафрагмы присвоен код К44.9.
В случае, когда диагностирована грыжа пищеводного отверстия диафрагмы, лечение проводится консервативными и оперативными методами. При выборе метода, как лечить патологию, учитываются такие факторы, как степень риска и сложность течения. Операция показана в случаях, когда терапевтическое лечение не дает желаемого результата. Консервативную терапию целесообразно применять, когда грыжевой «мешок» обладает небольшими размерами, а риск ущемления минимален. Программа медикаментозного лечения диафрагмальной грыжи включает в себя прием:
- антацидов – препаратов, показанных при кислотозависимых болезнях ЖКТ. Лекарства частично нейтрализуют действие соляной кислоты, которая участвует в процессе пищеварения. Эффективно борются с изжогой такие средства, как Алмагель, Омепразол, Ранитидин;
- спазмолитических препаратов (Но-шпа, Папаверин, Дротаверин), устраняющих болевые ощущения за счет расслабления гладкой мускулатуры пищевода и желудка;
- холинолитических средств (Атропин, Скополамин, Платифиллин). Эти лекарства блокируют эффекты, вызванные ацетилхолином – медиатором в постганглионарных синапсах, передающим возбуждение в различные отделы нервной системы;
- препаратов, препятствующих развитию воспалений (лекарства на основе серебра, азотнокислого висмута, жженой магнезии).
В некоторых случаях показан прием нейролептиков, антигистаминных и седативных медикаментозных средств. Пациентам рекомендовано дробное питание.
Врачи-гастроэнтерологи советуют полностью исключить копченые, острые, слишком соленые продукты, провоцирующие повышенную секрецию соляной кислоты.
Чтобы полностью вылечить болезнь, приходится прибегать к оперативному вмешательству. Если грыжа достигает угрожающих размеров и выявлены признаки ущемления внутренних органов, пациенту назначается операция.
Аксиальная или хиатальная?
Грыжа пищевода является патология, для которой характерна миграция органов ЖКТ сквозь пищеводное отверстие диафрагмы в область грудины. Сдвиг органов может осуществляться двумя способами:
- по оси пищевода, т.е. одновременно смещаются и нижний конец пищеводной трубки и верхняя (кардиальная часть желудка), к которой он прилегает, и тогда говорят об аксиальной грыже (медики называют ее хиатальной),
- проникновение в отверстие тела желудка и привратника (иногда вместе с частью кишечника, называемой двенадцатиперстной кишкой), в то время как нижний конец пищевода и начальный отдел желудка остаются на своем месте, что соответствует параэзофагеальной грыже.
В некоторых случаях можно наблюдать и нестандартную ситуацию, когда происходит смещение пищевода и желудка по аксиальному типу, но в отверстие также проникают и петли кишечника. Это смешанный тип патологии, который встречается достаточно редко.
Отверстие диафрагмы, позволяющее пищеводу из грудного отдела опускаться в брюшной, чего не могу другие органы верхней части тела, имеет ограниченные размеры. Его диаметр составляет чуть более 2,5 см. Размера отверстия достаточно, чтобы в него свободно проходил пищевод, а предварительно измельченная в ротовой полости пища могла свободно двигаться в просвете органа. Если диафрагмальное отверстие в силу какой-то из причин увеличивается, в него при повышении внутрибрюшного давления может проскальзывать не только пищеводная трубка, но и желудок или отдельная его часть.
Аксиальная или хиатальная грыжа пищевода – это результат ослабления или врожденной слабости связки, удерживающей пищевод в нормальном положении и расположенной в непосредственной близости от пищеводного отверстия (связка Морозова-Саввина), и снижения тонуса мышц диафрагмы в области зазора. Это взаимосвязанные ситуации, более характерные для возрастных изменений в организме человека, когда замедляется обмен веществ, а мышечные и соединительные ткани утрачивают свою прочность и способность выдерживать нагрузки.
Ослаблению мышц диафрагмы и связочного аппарата способствуют также вредные привычки, среди которых и привычка постоянно переедать, лишний вес, травмы мышечной пластины, разделяющей грудную и брюшную полость, гиподинамия, приводящая к атрофии связочно-мышечного аппарата. Ослабление связки приводит к увеличению диаметра отверстия, что позволяет пищеводу и желудку смещаться вверх относительно него.
Но вышеописанные моменты являются лишь предрасполагающими факторами для развития болезни, которая напоминает о себе при повышении внутрибрюшного давления, которое как бы выталкивает органы брюшной полости за пределы диафрагмального отверстия. Особенно опасны ситуации, когда повышенное давление в брюшине отмечается на постоянной основе или ситуация регулярно повторяется.
Это возможно при заболеваниях желудка и кишечника, сопровождающихся повышенным газообразованием и хроническими запорами, поднятии и переносе тяжестей, высоких физических нагрузках, продолжительном натужном кашле, характерном, например, для обструкции бронхов. С повышением внутрибрюшного давления вследствие роста матки сталкиваются и беременные женщины, развивающаяся во 2-3 триместре грыжа пищевода у которых даже не удивляет врачей. Идентичная ситуация наблюдается также во время натуживания при родах, при этом давление в брюшине может увеличиваться в несколько раз.
Смещение пищевода и желудка относительно отверстия диафрагмы может быть спровоцировано также аномалиями их строения или происходящими внутри них патологическими процессами. Например, человек может иметь укороченный пищевод еще с рождения, но уменьшение его размеров может также быть вызвано воспалительным процессом в тканях органа или хронический спазм стенок пищевода.
Длительно протекающее воспаление в пищеводе чревато замещением пораженных участков неэластичной фиброзной тканью, которая как бы стягивает орган и тем самым уменьшает его длину, вследствие чего пищеводно-желудочное соустье постепенно смещается вверх, увлекая за собой и кардиальный отдел желудка.
Как видим, все это ситуации довольно распространенные, поэтому неудивительно, что грыжа пищевода по своей популярности постепенно приближается к гастриту, язве желудка и холециститу, признанным лидерам среди заболеваний ЖКТ. При этом среди 2 видов грыжи пищевода аксиальная занимает лидирующее место. Лишь порядка 10% пациентов с диагнозом «грыжа пищевода» имеют параэзофагиальную или смешанную ее форму. Остальные 90% приходятся на хиатальную грыжу.
Диагностика
Опрос пациента
опрашивает больного,
- боль в верхней трети живота и за грудиной
- изжога
- тошнота и рвота
- жжение языка
- отрыжка
- частая и упорная икота
- срыгивание при наклонах туловища
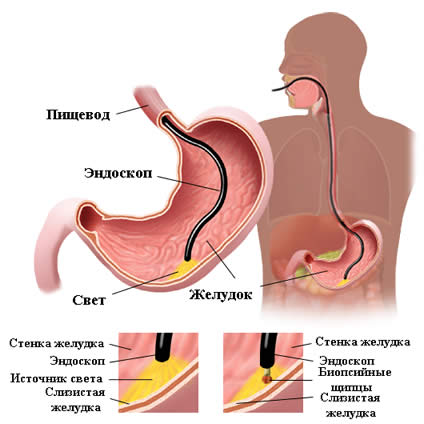
Инструментальная диагностика грыжи пищевода
Как подготовится к инструментальным исследованиям?Фиброгастродуоденоскопия (ФГДС)Зачем назначается? Методика проведения Признаки, косвенно свидетельствующие о наличии грыжи пищевода
- уменьшение расстояния от передних резцов до нижнего пищеводного сфинктера
- уменьшение длины брюшного отдела пищевода
- наличие грыжевой полости
- слабость нижнего пищеводного сфинктера или его неполное смыкание
- заброс желудочного содержимого в пищевод
- сглаженность угла Гиса (угол между пищеводом и внутренней стороной желудка)
- уплощение складок клапана Губарева, которые находятся в желудке в области впадения в него пищевода
- замещение клеток слизистой нижней трети пищевода клетками, которые характерны для слизистой кишечника (пищевод Баррета)
Рентгенологическое исследование Проводиться всем больным, у которых имеется подозрение на хиатальную грыжу. Оно позволяет оценить состояние верхнего отдела желудочно-кишечного тракта: пищевода, желудка и двенадцатиперстной кишки. Зачем назначается? Для выявления грыж пищевода, язв, сужений, рефлюкс-эзофагита (воспаление пищевода, вызванное рефлюксом) и его выраженности, недостаточности нижнего сфинктера пищевода. Методика проведения Вначале пациента укладывают и закрепляют на трохоскопе (специальный стол для исследований) в положении на спине, далее переводят стол в вертикальное положение. После чего выполняют обзорную рентгенографию грудной брюшной полости, чтобы увидеть, где находится желудок. Затем больному предлагают выпить бариевую взвесь и переводят его в положение Тренделенбурга: на спине с приподнятым ножным концом стола под углом 40о. Далее врач на экране монитора отслеживает движение бариевой взвеси, производя серию снимков. При необходимости во время исследования проводят приемы, способствующие повышению давления в брюшной полости. Например, массируют переднюю брюшную стенку. Признаки, свидетельствующие о наличии грыжи пищевода:
- орган или часть органа, проникшего в грудную полость
- слабость нижнего пищеводного сфинктера или его неполное смыкание
- отсутствие или сглаженность угла Гиса
- повышенная подвижность нижней трети пищевода
- обратные движения пищевода в сторону глотки («танец глотки»)
- отек кардии и верхней трети желудка
Суточная РН–метрия (определение кислотности) пищевода и желудка Назначается для определения частоты, а также особенностей заброса желудочного содержимого в пищевод. Кроме того, исследуется желудочный сок, что дает возможность определить кислотообразующую функцию желудка
Что важно для дальнейшего лечения язвы или гастрита (если они имеются). Исследование проводится при помощи специальной аппаратуры, которая включает в себя:
- ноутбук
- регистрирующий блок
- программное обеспечение
- трансназальный зонд, несущий в себе несколько измерительных электродов, которые фиксируют изменения кислотности
Методика проведения
Как происходит диагностика?
Когда больной замечает явно проявляющую симптоматику, то это может быть свидетельством возникновения осложнений:
- Наблюдается слабое кровотечение, возникающее вследствие повреждения пищевода либо же части желудка.
- Появляется сильная боль или шок, когда зажимается часть желудка, что располагается чуть выше диафрагмы.
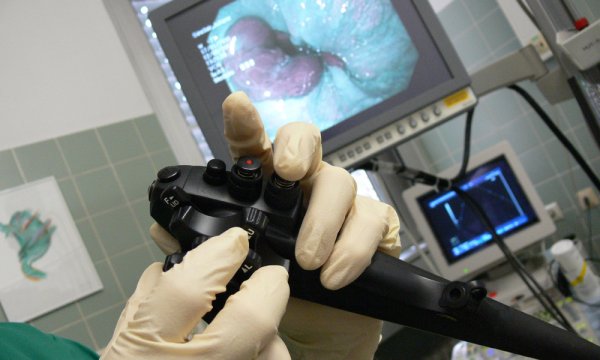
Процедура диагностирования патологических изменений с использованием эзофагоскопа
Дабы предотвратить перфорацию желудка нужно незамедлительное оперативное вмешательство. Для диагностирования патологических изменений используют эзофагоскоп. Специалист начинает обследование пищевода в целом и его отдельных мышц. Чтобы исключить вероятность развития онкологического заболевания, больному проводят биопсию, то есть берется небольшое количество ткани для исследования на клеточном уровне. Если грыжа больших размеров, то ее с легкостью обнаруживают при использовании рентгена. Для диагностики грыжевого выпячивания применяется рентгенологическое исследование с барием. Благодаря лабораторным анализам устанавливается наличие внутренних кровотечений (при повреждении органов), желудочно-пищевой рефлюкс, присутствие кровяных вкраплений в каловых массах, недостаточное количество в организме железа.