Грыжа в желудке: причины, симптомы и лечение
Содержание:
Виды грыж живота
В зависимости от места расположения, различают:
Паховые грыжи
Паховая грыжа является наиболее часто встречающимся видом грыж живота. Она представляет собой патологическое выпячивание кишечника или большого сальника в полость пахового канала. У мужчин паховая грыжа встречается в 5 раз чаще, чем у женщин, что объясняется особенностями анатомического строения паховой области у обоих полов. У мужчин в паховом канале находится семенной канатик, у женщин – круглая связка матки.
Паховая грыжа, если она не ущемлена, как правило, не вызывает болезненных ощущений. Единственным признаком такой грыжи является выпячивание внизу живота. Если покашлять, приложив руки к грыже, можно почувствовать как отдаются толчки.
Бедренные грыжи
Бедренная грыжа представляет собой выпячивание внутренних органов через бедренный канал. В норме бедренного канала не существует, существует лишь бедренное кольцо, заполненное жировой клетчаткой, достаточно рыхлой, чтобы это место было уязвимо для выпячивания грыжевого мешка. Поскольку у женщин таз, как правило, больше, бедренные грыжи у них встречаются в 4 раза чаще, чем у мужчин.
Бедренная грыжа проходит в своем развитии несколько стадий – начальную, канальную (когда выпячивание уже привело к созданию бедренного канала, но грыжа еще не вышла под кожу и не стала заметной), полная. На первых двух стадиях симптомом образования грыжи является боль в области паха и верхней части бедра, усиливающаяся при кашле, натуживании и долгой ходьбе. На последней стадии в области бедренно-пахового сгиба возникает характерное вздутие размером с грецкий орех или больше.
Пупочные грыжи
Пупок – это место отпадения пуповины, связывающей ребенка с организмом матери. Мышцы вокруг пупка образуют пупочное кольцо, которое должно достаточно быстро сжаться. Однако пупочное кольцо остается «слабым» анатомическим образованием и через него может произойти выпячивание внутренних органов – кишечника или большого сальника.
У новорожденных слабость мышц брюшной стенки достаточно часто приводит к образованию пупочной грыжи (выявляется у 20% младенцев). Иногда такая грыжа заметна только при вертикальном положении малыша или когда он тужится или кричит. В большинстве случаев пупочная грыжа у новорожденных проходит сама – по мере укреплении мышц брюшной стенки. Однако наблюдение у хирурга обязательно. Грыжа не должна увеличиваться, ущемляться. Может быть назначен массаж.
В некоторых случаях возникает пупочная грыжа и взрослых. Причины: слабость брюшной стенки, повышенное внутрибрюшное давление. Провоцирующими факторами являются беременность, ожирение, хронические запоры и т.п. Выглядит такая грыжа как шарик в области пупка. Иногда она проявляется лишь при натуживании или кашле. При большом размере грыжи возможны болевые ощущения, усиливающиеся после еды или во время физической нагрузки.
Грыжи белой линии живота
Белая линия живота – это пластина, образованная переплетенными сухожилиями и разделяющая прямые мышцы живота. Белой она называется по цвету ткани (в ней мало кровеносных сосудов). Проходит белая линия по середине живота – от грудной клетки (мечевидного отростка грудины) через пупок до лобка. В норме ее ширина составляет не более 3-х см. Но она может увеличиваться, если прямые мышцы начнут расходиться (например, под воздействием высокого внутрибрюшного давления). Подобное состояние называется диастазом прямых мышц живота. В этом случае по белой линии возможно образование грыж – выше пупка (надпупочная грыжа), в области пупочного кольца (околопупочная) или ниже пупка (подпупочная).
Лечение патологии – медикаменты и операция
Операция применяется далеко не в каждом случае заболевания. Обычно вылечить грыжу оперативным путем рекомендуется, если она перекрывает более трети пищевода, либо возникают осложнения – кровотечения, язва и прочие. Операцию проводят классическим или эндоскопическим путем, вправляя грыжу и ушивая и укрепляя отверстие в диафрагме. Примерно в 90% случаев достаточно консервативной терапии, обязательно в сочетании с избавлением от факторов риска (курение, прием алкоголя, ожирение, стрессы).
Если имеются симптомы грыжи желудка, лечение медикаментозное предполагает такие цели: снижение нагрузки на желудок, уменьшение кислотности. Для этого рекомендуется прием препаратов с антисекреторным действием:
- омепразол;
- омез;
- пантопразол;
- нольпаза;
- эзомепразол;
- рабепразол.
Также больному назначаются прокинетики – лекарства, повышающие тонус мышечных стенок и клапанов. Среди них хорошо себя зарекомендовали Церукал, Мотилиум. Как обволакивающие средства показаны антациды – Фосфалюгель, Маалокс, Гевискон.
Народные лекарства против грыжи
Лечение народными средствами будет полезно как дополнение к консервативной терапии. Применять все рецепты нужно курсами (до месяца), при аллергии и непереносимости компонентов заменять их более подходящими:
- Сок капусты. Необходимо принимать сок свежей белокочанной капусты перед едой (за полчаса). Норма приема – четверть стакана. Желательно пить сок не реже 3 раз в день. Постепенно дозировку увеличивают до стакана. Этот курс составляет 2 недели. Чтобы капуста не вызывала вздутия живота, параллельно нужно добавлять к пище немного семян тмина или заваривать укроп.
- Тысячелистник. Три ложки сырья залить 3 стаканами кипятка, накрыть крышкой, оставить на час. Процеженное лекарство пить по 100 мл трижды в день до еды месяц.
- Семя льна. Столовую ложку семян залить кипятком (150 мл), оставить под крышкой на столе. Дождаться, пока семена набухнут, периодически перемешивая. Пить средство утром, вечером натощак, поделив на 2 части. Курс – 14 дней.
Питание и общие советы при грыже желудка
Врачи при данном заболевании советуют спать с приподнятым концом кровати, не делать упражнения и не выполнять работу, при которой может возрасти внутрибрюшное давление. Не стоит также работать в наклон, надевать вещи, которые стягивают живот и грудную клетку.
Строго воспрещается переедать, кушать в спешке, плохо пережевывая пищу. Диета должна предусматривать отказ от пряностей, уксуса и маринадов, соленого, жареного, жирного, копченого. Мучная пища, сладости, особенно, с кремом, потребляются в минимальных количествах. При ожирении вредны калорийные блюда, диета должна предполагать нормализацию веса.
Отказаться надо и от пищи, повышающей газообразование – капусты, бобовых, чернослива, редьки, редиса, газировки. Рацион основывается на кисломолочной пище, растительных продуктах, крупах. Ужинать следует за 2 часа до сна, не позже. При запорах предусматривается их профилактика с включением послабляющих продуктов в меню.
Как лечить желудочное грыжевое выпячивание?
Лечение «желудочной грыжи» зависит от вида. Так, скользящие грыжи редко нуждаются в хирургическом вмешательстве. Они не ущемляются и успешно лечатся терапевтическими способами. Основные задачи консервативной терапии:
- предотвратить желудочно-пищеводный рефлюкс;
- устранить нарушенную моторику пищевода и желудка (используются прокинетики Церукал, Мотилиум);
- подавить повышенное образование кислоты желудочного сока (Омепразол) и защитить слизистую (Алмагель);
- использовать все возможности лечения рефлюкс-эзофагита.
Обязательными условиями лечения служат соблюдение пациентом рекомендаций по режиму и диете. Больным нельзя поднимать тяжести, поэтому противопоказаны любые виды труда, связанные с физической нагрузкой. Не рекомендуется носить тугие пояса, они способствуют росту внутрибрюшного давления. Нельзя курить, поскольку никотин способствует атонии пищеводного сфинктера.
Место для сна следует устроить так, чтобы головной конец всегда был значительно приподнят. Ужинать стоит не позднее 18 часов. Из меню придется исключить все блюда, вызывающие раздражение желудка, выделение сока, повышенное образование газов. Категорически противопоказаны алкогольные напитки, газированная вода, крепкий кофе, тяжелые мясные жареные и копченые блюда, острые приправы, бобовые, капуста, свежевыпеченный хлеб, молоко.
Питаться необходимо часто, но малыми порциями. Не допускать переедания, устранить запоры с помощью салатов, чернослива.
Оперативное лечение скользящей грыжи проводится:
- если симптомы резко выражены и нет эффекта от терапии;
- при тяжелой степени рефлюкс-эзофагита с частыми кровотечениями, язвенным процессом, анемией;
- если выявлено сужение пищевода;
- когда планируется лечение грыжи желудка субтотального и тотального типа, грыжевой мешок имеет большие размеры;
- если скользящая хиатальная грыжа сочетается с другой патологией, требующей хирургического вмешательства (язвенная болезнь, камни в желчном пузыре).
 Чаще используется лапароскопическое вмешательство
Чаще используется лапароскопическое вмешательство
Параэзофагеальные грыжи склонны к увеличению размеров, создают угрозу ущемления. Поэтому всегда нуждаются в операции. Операция чаще состоит в ушивании грыжевых ворот. При грыжах больших размеров и имеющихся признаках недостаточности сфинктера кардии выполняют укрепление пластикой по Ниссену (фундопликация).
Операция после образования травматической грыжи производится через доступ в грудной клетке, вскрывается седьмое межреберье слева. Суть вмешательства — восстановление нарушенной целостности диафрагмы.
Диагностика
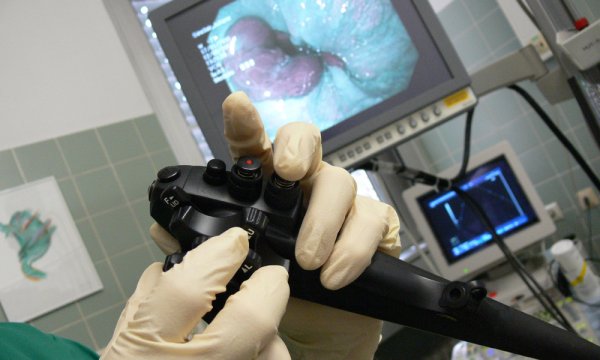
Для диагностики желудочной грыжи в первую очередь проводят объективный осмотр с опросом больного о жалобах. Собирается анамнез. Косвенным указанием на наличие грыжи являются данные, полученные в результате эзофагогастродуоденоскопии. При этом отмечаются:
- пролабирование слизистой желудка в пищевод;
- недостаточность кардии;
- морфологический эквивалент рефлюксной патологии, очень часто сопровождающий основное заболевание – рефлюкс-эзофагит.
Если появляется необходимость, берут материал для последующего морфологического исследования. Основной целью данного анализа является уточнение сопутствующих патологий пищевода – от обычного воспалительного процесса до развития опухоли.
Какие бы анализы и исследования не проводились, диагноз подтверждается исключительно посредством рентгенологического обследования с применением контрастирования верхней зоны ЖКТ.
Больной в обязательном порядке должен пройти рентгенологической обследование. Для лучшей информативности применяют трахоскоп, при этом пациента переводят в лежачее положение. Рентгеноскопия с использованием приемов, обеспечивающих повышение внутрибрюшного давления, показана при незначительных диафрагмальных грыжах.
В некоторых случаях требуется проведение эзофагоманометрии, с помощью которой можно:
- определить длину пищевода;
- проверить состояние кардиального сфинктера;
- изучить перистальтическую активность пищевода;
- оценить глоточно-пищеводный сфинктер;
- выявить хиатальные грыжи.
Но при диагностике параэзофагеальных грыж этот способ не достаточно информативен. В таком случае обычно проводится pH-мониторинг, позволяющий определить частоту и особенности забросов содержимого желудка в пищевод. При наличии у больного пептической язвы пищеварительного тракта, делается фракционный анализ функций желудка.
После того, как поставлен окончательный диагноз, необходимо срочно начинать лечение. Дело в том, что заболевание часто становится причиной серьезных болезней – язва, эрозия, рак, сужение, анемия и многое другое. Все-таки никому не хочется, чтобы его ожидала сложная и опасная операция на желудке.
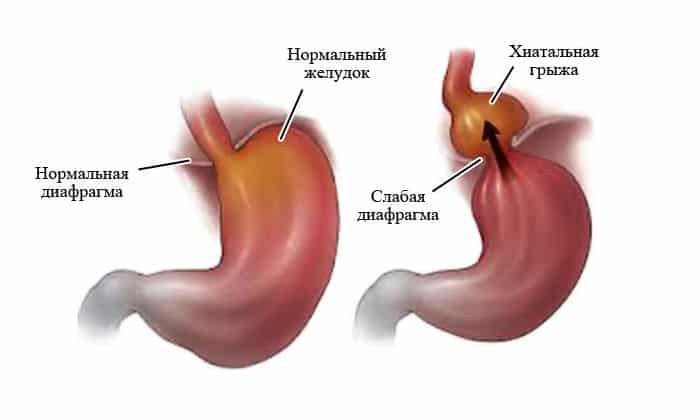
Причины
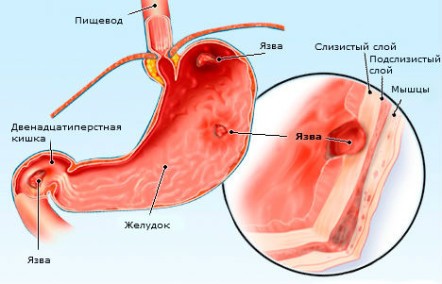
Разберёмся, как развивается грыжа в желудке. В норме анатомически брюшная полость изолирована от грудной мышечной плоской перегородкой. Эта пластина имеет естественные отверстия, через которые проходят сухожилия и трубка пищевода.
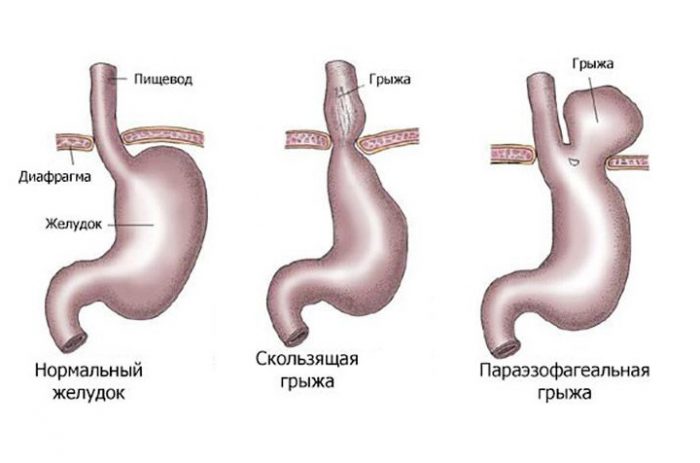
Случается, что мышцы в области расположения естественных отверстий начинают ослабевать и уже не сжимаются плотно. В результате этого ослабления часть органов ЖКТ, которые в норме должны располагаться в брюшной полости, могут проникать в верхнюю часть торса.
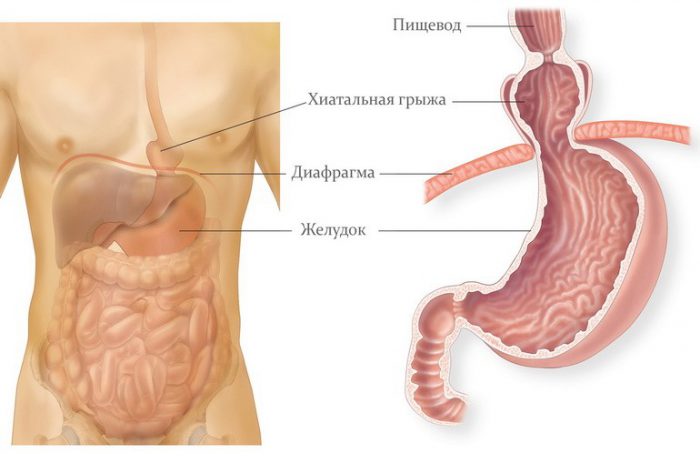
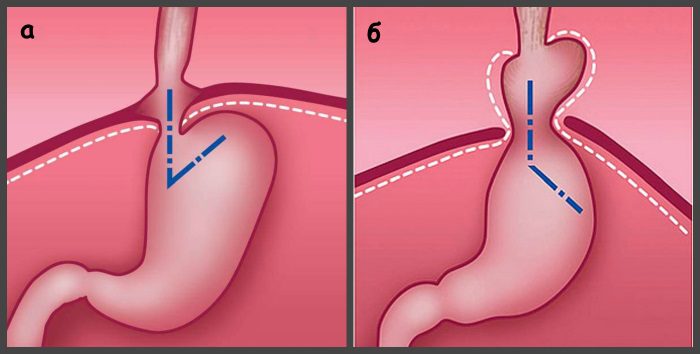
А иногда в отверстие проходит и часть желудка. Это выпячивание называется хиатальной или аксиальной грыжей.
Наибольшая опасность любой грыжи заключается в её ущемлении, что приводит к развитию серьезных осложнений, нарушающих работу пищеварительного тракта. Каковы же причины грыжи в желудке? Эта патология образуется при наличии:
- дегенеративных изменений диафрагмы в пожилом возрасте;
- врожденной слабости мышц диафрагмы;
- реже выпячивания образуются из-за травматического фактора;
- причиной может стать повышение давления во внутрибрюшинном пространстве.
Чаще всего, причины возникновения аксиальной грыжи связаны с атрофическими изменениями, происходящими с возрастом. Мышечные волокна диафрагмы постепенно атрофируются и теряют упругость. Это и приводит к формированию грыжи.
Если мышцы диафрагмы ослаблены в связи с возрастной дегенерацией или из-за врожденной слабости, то спровоцировать образование грыжи может практически любое напряжение, например:
- поднятие тяжелой вещи;
- сильный кашель или чихание;
- запоры, приводящие к необходимости натуживания.
Повышение давления во внутрибрюшинном пространстве, которое может спровоцировать развитие грыжи, связано с:
- хроническими запорами;
- употреблением большого объема пищи за раз;
- поднятием тяжестей;
- травмами;
- болезнями, при которых повышается уровень газообразования в органах ЖКТ;
- сложные роды (у женщин).
Провоцирующими факторами, которые могут способствовать формированию хиатальной грыжи могут стать:
- заболевания соединительной ткани;
- избыточный вес;
- резкое похудение;
- стрессы;
- вредные привычки.
Лечение грыжи желудка ингибиторами секреции
Ингибиторы желудочной секреции предотвращают выработку соляной кислоты. Употребление ранитидина, омеза, фамотидина снижает агрессивное влияние внутрижелудочной среды на стенку органа. Препараты назначаются при длительном лечении нестероидными противовоспалительными заболеваниями позвоночника. При грыжевом выпячивании межпозвонкового диска проводится терапия диклофенаком. Этот препарат обладает язвообразующим действием. Специалисты рекомендуют «прикрываться» ингибиторами протонной помпы.
Клинические исследования показали возможность вымывания солей кальция из костей при длительном приеме омеза (омепразола). Не рекомендуется долгосрочное лечение препаратами, снижающими кислотность желудка. Пациенты получают терапию данной группой лекарств только с учетом лечебной эффективности, побочных эффектов.
Большинство пациентов склонно к желудочному рефлюксу. Основными целями терапии является быстрое купирование симптомов, нормализация самочувствия, повышенное качество жизни пациентов.
Иногда ингибиторы протонного насоса при грыже желудка сочетаются с альгинатами. Такой подход позволяет снизить дозировку обеих групп лекарств. Быстрое купирование симптомов заболевания обеспечивает нормализацию самочувствия, повышает качество жизни пациентов.
Антацидные препараты при сочетании с ингибиторами протонной помпы способствуют нейтрализации выработки соляной кислоты, бикарбонатов. Лекарственные средства купируют изжогу, способствуют нормализации работы желудочно-кишечного тракта. Длительный прием антацидов запрещен из-за появления побочных эффектов:
- Гиперкальциемия;
- Перегрузка солями алюминия;
- Запор;
- Диспепсические расстройства.
С помощью антацидов можно устранить изжогу. Классическая пищевая сода, которую люди принимают при данной патологии, раздражает слизистую оболочку пищевода, что способствует возникновению эзофагита.
Существует медицинское понятие «альгинатный барьер», которое определяет вероятность возникновения язвенной болезни при повышении кислотности желудочного сока. Если внутрижелудочного содержимого незначительное количество, но кислотность его повышена, орган справляется с состоянием путем усиления выработки слизи. При избыточной секреции гиперактивной соляной кислоты повышается риск возникновения язвенной болезни. При такой ситуации рационально назначение антацидов, альгинатов, ингибиторов протонного насоса.
Распространенным препаратом является гевискон форте. Курсовая терапия лекарственным средством проводится по 10 мл 4 раза ежедневно. Длительность лечения – несколько месяцев с недельными перерывами.
Грыжа желудка – это опасное заболевание, которое без раннего купирования приведет к летальному исходу. Лечение должно проводиться незамедлительно, сразу после обнаружения патологии.
Лечение
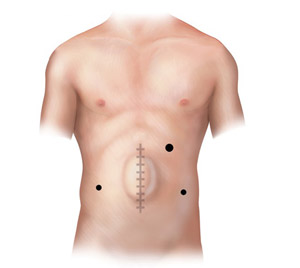
Хирургическое лечение
- тяжелый эзофагит, не поддающийся лечению медикаментами
- грыжа пищевода больших размеров, особенно если она сопровождается затруднением прохождения пищи и/или забросом пищи из желудка в пищевод
- хиатальная грыжа с большой вероятностью ущемления или уже вызвавшая развитие осложнений (анемия, сужения пищевода и так далее)
- анатомическая недостаточность нижнего сфинктера диафрагмы
- околопищеводная грыжа
- пищевод Баррета
не проводятсахарный диабеттромбофлебитЦели операции:
- восстановление нормальных анатомических структур пищевода и желудка, а также взаимоотношений между ними
- создание антирефлюксного механизма, который препятствует забросу содержимого желудка в пищевод
Операции при грыже пищевода
Фундопликация по Ниссену Наиболее распространенная операция. Проводится она как открытым способом (доступ через разрез грудной клетки или передней брюшной стенки), так и с использованием лапароскопической техники. Суть операции Окутывание верхней трети желудка вокруг пищевода (создание манжеты), что препятствует забросу желудочного содержимого в пищевод. После чего верхнюю часть желудка опускают в брюшную полость и сшивают ножки диафрагмы. Благодаря этому уменьшается диаметр диафрагмального отверстия пищевода. Операцию по Ниссену не проводят пациентам, у которых имеется дисфагия и тяжелый эзофагит (воспаление пищевода), нарушена моторика (движения) пищевода или он сужен. Недостатки
- Часто при длительно текущем заболевании пищевод укорачивается, поэтому опустить его в брюшную полость не представляется возможным. В этом случае часть желудка оставляют грудной полости, что приводит к рецидиву (возврату) заболевания.
- Не предусмотрена возможность фиксации созданной манжеты, что приводит к её соскальзыванию и рецидиву.
Преимущества
Операция Белси Она применятся, когда хиатальная грыжа больших размеров и рефлюкс-эзофагит выражен. Выполняется через разрез в шестом межреберном промежутке слева от грудины (торакальный доступ). Суть операции Фиксация (закрепление) нижнего отдела пищевода и пищеводного сфинктера к диафрагме, а также подшивание дна желудка к передней стенке пищевода. Недостатки Торакальный доступ тяжелее переносится больными, а болевой синдром более выражен. Преимущества Имеется возможность ликвидировать сопутствующую патологию в грудной полости.
Гастрокардиопексия Осуществляется через разрез по средней линии живота выше пупка (лапаротомия). Суть — подшивание верхней трети желудка и пищевода к различным поддиафрагмальным структурам: круглой связке печени, большому сальнику и так далее. Наиболее часто применяется гастрокардиопексия по Хиллу: верхняя треть желудка и пищевод прочно фиксируются к предаортальной фасции и срединной связке диафрагмы. Преимущества
- Имеется возможность ликвидировать сопутствующую патологию в брюшной полости (желчнокаменная болезнь, язва желудка или двенадцатиперстной кишки и так далее).
- Хорошие результаты операции и малое количество осложнений.
Недостатки
Методика Аллисона Суть — ушивание грыжевых ворот: ножек диафрагмы. Доступ осуществляется через разрез в седьмом или восьмом межреберье. Недостатки Высокая частота рецидивов (до 10%). К тому же не устраняет гастроэзофагеальный рефлюкс. Поэтому как самостоятельный метод сейчас не применяется, а идет в комплексе с другими хирургическими способами лечения грыж пищевода.
Причины
несколько факторов:
- Ослабление мышечно-связочного аппарата пищевода и диафрагмы: связка Морозова-Саввина и мышечно-сухожильная мембрана Бертелли-Лаймера. Они нередко с возрастом теряют свою упругость и уже не справляются с возложенной на них задачей. Это ведет к нарушению работы нижнего пищеводного клапана (сфинктера). Кроме того, имеют место возрастные изменения в мышцах, которые образуют пищеводное отверстие диафрагмы. В результате они расслабляются, приводя к расширению самого отверстия и формированию грыжевых ворот. Нередко с возрастом происходит резорбция (рассасывание) жировой ткани под диафрагмой. Именно эти причины и объясняют частое формирование грыжи пищеводного отверстия диафрагмы у лиц старше 60 лет. Однако в некоторых случаях эти же моменты могут привести к образованию грыжи и у молодых людей. Например, у малотренированных.
- Генетическая предрасположенность к формированию грыжи пищевода: врожденная слабость соединительной ткани (синдром Марфана, плоскостопие и другие.). Поэтому нередко грыжа пищевода сочетается с бедренной или паховой грыжей. Сюда же можно отнести и астеническое телосложение (длинные конечности, тонкая кость, слабо развитая мускулатура), которое также наследуется.
- Систематическое или внезапное повышение давления в брюшной полости приводит к расширению пищеводного отверстия диафрагмы. В результате некоторые внутренние органы или их части выходят в грудную клетку. Наиболее частые причины повышения внутрибрюшинного давления
- выраженное вздутие живота (метеоризм)
- беременность (особенно повторная) или тяжелые роды
- скопление свободной жидкости в брюшной полости (асцит), которое имеет место при циррозе, сердечной недостаточности или злокачественных новообразованиях
- длительный и упорный кашель при заболеваниях дыхательных путей (например, при хронической обструктивной болезни легких грыжа формируется в 50% случаев)
- чрезмерная физическая нагрузка (поднятие тяжестей) или тяжелый физический труд, особенно при слабости мышечно-связочного аппарата пищевода и диафрагмы
- неукротимая рвота
- тяжелая степень ожирения
- хронические запоры
- частое переедание
- Чрезмерное подтягивание пищевода кверху, которое возникает по двум причинам:
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Кастена, для которой характерно сочетание язвы двенадцатиперстной кишки, хронического холецистита, а также грыжи пищевода.
- Сайнта, включающая в себя хронический холецистит, грыжу пищевода и дивертикулез кишечника (образование в стенке кишечника выпячиваний размером один-два сантиметра).
- Укорочение пищевода за счет рубцовых изменений, которые чрезмерно подтягивают его кверху в грудную полость. Нередко рубцы образуются после химических или термических ожогов, на фоне пептической язвы пищевода (язва, возникшая в результате агрессивного воздействия желудочного сока) и некоторых других заболеваний. Как видите, болезни желудочно-кишечного тракта довольно часто приводят к формированию грыжи пищевода. Причем существует закономерность: чем более длительно протекает недуг, тем вероятнее всего образуется грыжа.
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Травмы иногда становятся причиной образования грыжи пищевода:
- открытые повреждения диафрагмы — когда ранящий снаряд (нож, пуля, заточка) повреждает её, проникая через грудную клетку или брюшную полость
- закрытые повреждения диафрагмы возникают при тупых травмах живота (ушиб брюшной стенки с повреждением или без повреждения внутренних органов), а также при внезапном повышении внутрибрюшинного давления.
- Врожденная аномалия развития: короткий пищевод или «грудной желудок». При этой патологии желудок или только его верхняя часть находится в грудной полости, а пищевод в него входит высоко над диафрагмой. Этой патологией занимаются детские хирурги. Кроме всех перечисленных причин необходимо учитывать еще и тот факт, что тонус нижнего пищеводного сфинктера понижает кофеин, никотин, некоторые гормоны и лекарственные препараты.
Чем опасно заболевание
Это серьёзное заболевание, которое может дать сильные осложнения, опасные для здоровья и жизни пациента. Её нужно как можно скорее диагностировать и лечить.
Болезнь опасна из-за возникновения следующих признаков:
Ущемление грыжи.
При этом в зоне грыжевых ворот происходит сдавление части органа. При таком длительном воздействии нарушается кровоток. Ткани не получают необходимых веществ, быстро погибают и отмирают, наступает некроз. Может развиться гангрена желудка.
Такое состояние проявляется сильнейшим острым болевым синдромом, бледностью пациента, холодным потом, высоким пульсом и артериальным давлением. Требует неотложного оперативного вмешательства.
Перфорация стенки органа.
Перфорация означает формирование в стенке отверстия. Желудочное содержимое изливается во внутреннюю среду организма, может сформироваться разлитой перитонит, сепсис. Так же требует срочного хирургического вмешательства.
Внутреннее кровотечение.
Коварное осложнение, которое может себя изначально никак не проявлять. Но большая кровопотеря очень опасна для жизни человека. Проявляется бледностью, анемией, рвотой с примесью крови, дёгтеобразным чёрным калом, лечится оперативно.
- Нарушение процессов пищеварения и поступления в организм важных элементов.
- Переход грыжи в злокачественное новообразование.
При длительном существовании недуга могут сработать мутационные процессы. Возникнет атипия клеток, дисплазия повреждённого участка, всё это может вызвать рак.
Кишечная непроходимость.
Симптомы, признаки и лечение грыжи в желудке у взрослых
Полный развёрнутый диагноз по характерным симптомам сможет дать только опытный специалист при назначении лабораторно-инструментальных методов исследования.
Для желудочной грыжи характерны следующие симптомы и признаки:
Болезненность в области желудка.
Боль тянущего или ноющего типа. Сначала появляется после погрешностей в диете, затем отмечается болевой признак после каждого приёма пищи. Когда участок поражения становится больше, боль приобретает острый характер.
Такой симптом похож на клинику сердечного приступа или стенокардии. Болевые ощущения в дальнейшем могут разливаться по всему животу, отдавать в спину, поясницу, шею.
Сильная постоянная изжога.
Больные отмечают, что даже после приёма обычной воды может провоцироваться симптом. Носит мучительный характер. Лекарственными средствами устраняется, но ненадолго.
Обильная отрыжка.
Отрыжкой называют возврат съеденного содержимого или пищевых элементов в верхние пищеварительные пути. Данный признак всегда сопровождает патологию. Отличие от отрыжки при гастрите или язве желудка в том, что она появляется практически сразу после еды.
Рвота.
Связана с уменьшением объёма желудка, смещением его в патологическую область, нарушением его пищеварительных функций.
- Субъективное чувства «кома» в пищеводе или за грудиной.
- Особенным признаком является длительный сухой кашель.
Он не зависит от патологии лёгких, не связан с простудными факторами. Такой кашель не поддаётся лечению стандартными противокашлевыми препаратами.
- Осиплость голоса, постоянное чувство першения в глотке.
- Нарушение проходимости пищевого комка по пищеводу.
Сначала трудно проходит твёрдая грубая пища, затем измельчённая. По мере развития поздних стадий, пациент с трудом глотает жидкие продукты, питьевую воду.
- Могут присоединяться нарушения со стороны сердца: учащение пульса, повышение артериального давления, одышка.
- Диспепсические проявления: диареи, запоры, нарушение пищеварения.
- Визуальное выпячивание под коже в эпигастральной области.