Комбинированная анестезия
Содержание:
- Комбинированная общая анестезия с мышечными релаксантами
- Миорелаксанты
- Показания и противопоказания к интубационному наркозу
- Стадии ингаляционного наркоза
- Эндотрахеальный наркоз
- Isoflurane — Изофлуран
- Классификация методов ингаляционного наркоза
- Подготавливаем ребенка к наркозу
- Применяются для кратковременных операций, вводного или базисного наркоза, для купирования судорог.
Комбинированная общая анестезия с мышечными релаксантами
Для достижения общей анестезии наиболее эффективно применять комбинацию нескольких анестетиков. В этих случаях доза каждого анестетика уменьшается (а, соответственно, и их токсичность), терапевтический же эффект потенцируется. Применение миорелаксантов и расслабления мышц при этом минимизируют потребность в анестетиках, способствуя оптимальной работе хирургов в глубине операционной раны.
Мышечные релаксанты подразделяются на деполяризующие и антидеполяризующие. Первые действуют кратковременно, вызывая предварительно фибриллярные подергивания мышц лица, туловища, конечностей, диафрагмы с последующим расслаблением этих мышц и голосовых связок продолжительностью до 4-6 минут. Дитилин (сукцинилхолин) выпускают в ампулах по 5 мл 2% раствора, применяют обычно для интубации трахеи в дозе 2 мг / кг (7 — 10 мл) внутривенно.
Антидеполяризующие миорелаксанты вызывают длительное (от 25 мин. до 1,5 час.) расслабление мышц пациента без предварительной фибрилляции, благодаря чему их используют при проведении длительных оперативных вмешательств на органах брюшной полости, грудной клетки и т.д. К ним относят тубокурарина хлорид, павулон, ардуан, тракриум. Ардуан выпускают во флаконах, по 4 мг сухого вещества. Перед введением миорелаксант растворяют в 2 мл изотонического раствора натрия хлорида; применяют в дозе 0,04 мг / кг (1,5-2 мл) внутривенно, через каждые 40 — 45 минут препарат вводят повторно в половинной дозе.
В качестве многокомпонентного внутривенного наркоза с миорелаксацией и искусственной вентиляцией легких чаще всего используют нейролептаналгезию, атаралгезию, центральную анальгезию.
Нейролептаналгезия (НЛА). Для проведения НЛА применяют нейролептик дроперидол и наркотический анальгетик фентанил, как самостоятельно, так и в комбинации с другими ингаляционными или неингаляционными анестетиками. Дроперидол выпускают во флаконах по 10 мл прозрачной бесцветной жидкости, содержащей 25 мг (0,25% раствор). Средство имеет выраженную противошоковое действие: блокирует чрезмерное перевозбуждение симпатико-адреналовой системы, нормализует деятельность ретикулярной формации, снимает спазм артериол (вызывает улучшение микроциркуляции), не исключая сознание. Продолжительность действия препарата — до 3-4 часов.
Фентанил выпускают в ампулах по 2 мл 0,005% раствора. Имеет короткий выраженный анальгетический эффект (до 30 минут), что позволяет управлять обезболиванием, сведя к минимуму опасность наркотического угнетения дыхательного центра у больных в послеоперационном периоде.
При применении классической методики НЛА вводят внутривенно по 0,25-0,5 мг / кг дроперидола и 0,005 мг / кг фентанила (6-8 мл р-на дроперидола и 6-8 мл р-на фентанила в течение 1 час. операции). Для выключения сознания применяют дыхательную смесь диазота оксида и кислорода в соотношении 70%: 30%. После введения мышечных релаксантов больного интубируют, проводят искусственную вентиляцию легких. Для поддержания наркоза вводят по 1-2 мл дроперидола и фентанила каждые 20-30 мин. Показанием к повторному введению фентанила является тахикардия, дроперидола — гипертензия.
Нейролептаналгезию применяют наиболее ослабленным больным с высоким операционным риском, при нарушениях гемодинамики и необходимости проведения искусственной вентиляции легких в послеоперационном периоде.
Атаралгезия — способ общего обезболивания с использованием седативных средников (атарактики) и наркотических анальгетиков. Атарактики седуксен (диазепам, реланиум, сибазон) выпускают в ампулах по 2 мл 0,5% раствора. Его нельзя растворять, смешивать с другими лекарственными средствами (выпадает белый осадок!).
Для наркоза применяют седуксен в дозе 0,3-0,5 мг / кг внутривенно и смесь диазота оксида с кислородом (2: 1). Обезболивающий эффект получают, вводя фракционно фентанил или иной наркотический анальгетик (морфина гидрохлорид, дипидолор, пентазоцин) в тех же дозах, как и для НЛА. Для расслабления мышц применяют миорелаксанты, а для обеспечения адекватного дыхания — ИВЛ. Во время операции по показаниям (тахикардия, повышение артериального давления) повторно вводят седуксен (обычно через 1,5 часа.) и фентанил (через 20-30 мин.)
Преимуществом такого наркоза является его минимальное негативное воздействие на различные органы и системы, благодаря чему АТА применяют пациентам с сопутствующей патологией сердца, печени, почек и т.д.
Миорелаксанты
Внедрение в клиническую анестезиологию
мышечных релаксантов явилось одним из
наиболее значительных достижений
анестезиологии ХХ века. Достижение
нейромышечной блокады позволило решить
сразу три очень важные задачи:
-
Полное обездвиживание и расслабление
мышц больного, обеспечивающие комфортные
условия для выполнения любых оперативных
вмешательств -
Возможность проведения ИВЛ, позволяющей
полноценно управлять газообменом. -
Облегчение интубации трахеи.
-
Предотвращение мышечной дрожи при
искусственной гипотермии.
Кроме того, мышечные релаксанты позволили
решить важную проблему, входящую в
компетенцию реаниматологии:
Предотвращение спазмов мышц при
столбняке, бешенстве, эмпклапсии и
других судорожных состояниях
Первые сведения о яде кураре появились
в начале XVIвека, вскоре
после открытия Америки, однако только
в началеXIXвека было
установлено, что под его влиянием
происходит остановка дыхания (Brodie,
1811). В 1928 г. французские врачи Рулин и
Буссинго (Rulin,Bussingeau)
выделили из яда алкалоид курарин. В
1844-51 гг великий французский физиолог
Клод Бернар доказал, что курарин блокирует
передачу импульсов с нервов на мышцу.
С лечебной целю впервые применил кураре
в 1850 г. итальянский врач Велли (Welli)
для купирования судорог. В начале ХХ
века было произведено еще несколько
попыток использования кураре при
различной неврологической патологии,
однако, плохо очищенный препарат вызывал
массу побочных эффектов.
В 1935 г. Кинг (King) выделил
из кураре чистый алколоид –d-тубокурарин-хлорид. В
1940 г.этот препарат под торговой маркой
«инкострин» был применен для предупреждения
судорог при электрошоковой терапии
психических заболеваний. 23 января 1942
канадские анестезиологи Г.Гриффит
(Griffith) и Э.Джонсон (Johnson)
в Монреале впервые применили интокострин
во время операции с целью расслабления
мускулатуры без углубления наркоза.
Дальнейшее применение тубокурарина и
других миорелаксантов, которые сначала
именовали «курареподобные препараты»
коренным образом изменило методику
дачи наркоза и само положение
анестезиологического пособия в системе
лечебных мероприятий. Можно сказать,
что именно со времени широкого внедрения
в практику миорелаксантов анестезиология
сала самостоятельной научной и клинической
дисциплиной.
Основные принципы использования
миорелаксантов в анестезиологии
следующие:
-
Миорелаксанты должны применяться
только при выключенном сознании больных
(за исключением специальных случаев с
использованием малых (субапноэтических)
доз). -
Использование миорелаксантов
обуславливает применение ИВЛ. -
Снятие мышечного тонуса и выключение
самостоятельного дыхания требует
проведения комплексных мероприятий,
направленных на обеспечение не только
адекватного газообмена, но и поддержание
кровообращения и основного обмена. -
Использование миорелаксантов во время
анестезии не подразумевает отказа от
использования анестетиков.
Классификация.
Все миорелаксанты принято делить на
две группы:
-
деполяризующиепрепараты
(ультракороткого действия) -
антидеполяризующиепрепараты,
среди которых выделяют подгруппы:
-
короткого действия (Мивакуриум)
-
среднего действия (Векурониум,
Атракуриум) -
длительного действия (Пипекурониум,
Тубокурарин)
Кроме того, в СССР был получен и применялся
препарат диоксоний, сочетавший в
себе механизмы действия деполяризующих
и антидеполяризующих релаксантов.
В научной литературе иногда можно
встретить указания на наличие
миорелаксантов центрального действия.
Как таковых их не существует. Под этими
препаратами понимаются нейролептики
и анестетики, вызывающие снижение
мышечного тонуса за счет угнетения
ретикулярной формации. Сильным центральным
миорелаксирующим действием бензодиазепины.
Умеренный миорелаксирующий эффект
наблюдается при внутривенном введении
сернокислой магнезии.
Показания и противопоказания к интубационному наркозу
Выбор метода анестезии — всегда зона ответственности хирурга. Его задача — определить наиболее щадящий и надежный вариант, учитывающий особенности организма пациента, его вес, возраст и др.
Ряд операций не позволяет использовать этот метод, так как доктору важно, чтобы легкие находились в расслабленном (сжатом) состоянии, газ же их сильно раздувает. Эндотрахеальный наркоз рекомендуется:
Эндотрахеальный наркоз рекомендуется:
- при длительных (от 1 часа) сложных оперативных вмешательствах;
- в случаях, предполагающих возможную остановку дыхания (что повлечет гибель пациента);
- при угрозах удушения (отеки горла, ларингоспазмы, экстренное вмешательство при полном желудке и др.);
- при ЛОР-операциях, во время которых необходимо защитить дыхательные пути от попадания крови и слюны;
- при вмешательствах на щитовидной железе, шее, голове, лице;
- при микрохирургических операциях, требующих абсолютного расслабления тела и др.
Абсолютных противопоказаний к проведению эндотрахеального (интубационного) обезболивания нет
С осторожностью его применяют при острых респираторных болезнях, заболеваниях и пороках развития дыхательных путей, делающих введение эндоскопической трубки опасным или очень сложным, при острых почечных и печеночных патологиях и при инфаркте миокарда
Стадии ингаляционного наркоза
Процесс погружения в наркотический сон путем ингаляционного наркоза разделен на несколько стадий, каждая из которых отличается определенными изменениями в ритме и интенсивности дыхания, степени пребывания в сознании и особенностях кровообращения. Стадийность ингаляционного наркоза имеет несколько классификаций, но наиболее распространена та, которую предложил А.Э.Гведел.
Аналгезия
Начинается сразу после первой «порции» наркотической смеси, которая попала в организм, и характеризуется постепенным снижением болевой чувствительности. Пациент пока ощущает прикосновения, его рефлексы сохранены, и он может помнить разговоры медперсонала, работающего в операционной. Эта стадия длится от 3 до 8 минут.
Возбуждение
Кратковременная стадия (до 5 минут), которая характеризуется резким возбуждением пациента. Он может начать что-то кричать и дергаться, поэтому пациентов изначально пристегивают к операционному столу. Такое поведение связано с воздействием наркотической смеси на подкорковые рецепторы мозга. Примечательно, что все это человек делает в бессознательном состоянии, потому что корковые структуры уже успели затормозиться.
Хирургическая стадия
Та самая, при которой можно начинать делать операцию. Характеризуется потерей всех рефлексов и полным торможением всех структур мозга. Анестезиолог определяется с дозировкой поступающей наркотической смеси и корректирует глубину медикаментозного сна в зависимости от действий хирурга (некоторые манипуляции требуют особенно глубокого наркоза).
Пробуждение
Осуществляется очень просто: врач меняет подачу наркотической смеси на кислород, и организм постепенно восстанавливается. Порядок восстановления обратный погружению в медикаментозный сон: сначала возвращается сознание, затем чувствительность, потом приходит в норму тонус мышцы и рефлексы. Интубационная трубка извлекается только тогда, когда анестезиолог убедится, что человек очнулся, потому что в экстренных случаях иногда приходится проводить дополнительную вентиляцию легких специальными препаратами.
Эндотрахеальный наркоз
При эндотрахеальном методе наркоза
наркотическое вещество поступает из
аппарата в организм через трубку,
введённую в трахею. Преимущества метода
состоят в том, что он обеспечивает
свободную проходимость дыхательных
путей и может использоваться при
операциях на шее, лице, голове; исключается
возможность аспирации рвотных масс,
крови; уменьшается количество применяемого
наркотического вещества; улучшается
газообмен за счёт уменьшения «мёртвого»
пространства.
Эндотрахеальный наркоз показан при
больших оперативных вмешательствах,
применяется в виде многокомпонентного
наркоза с мышечными релаксантами
(комбинированный наркоз). Суммарное
использование в небольших дозах
нескольких наркотических веществ
снижает токсическое воздействие на
организм каждого из них. Современный
комбинированный наркоз применяют для
осуществления аналгезии, выключения
сознания, релаксации. Аналгезия и
выключение сознания достигаются
использованием одного или нескольких
наркотических веществ — ингаляционных
или неингаляционных. Наркоз проводят
на первом уровне хирургической стадии
Мышечное расслабление (релаксация)
достигается дробным введением мышечных
релаксантов. Существует три этапа
наркоза.
Этап I — введение в наркоз. Вводный
наркоз может быть осуществлён любым
наркотическим веществом, которое
обеспечивает достаточно глубокий
наркозный сон без стадии возбуждения.
В основном применяют барбитураты, часто
используют и тиопентал натрия. Препараты
вводят внутривенно в виде 1% раствора,
в дозе 400-500 мг (но не более 1000 мг). На фоне
вводного наркоза применяют мышечные
релаксанты и осуществляют интубацию
трахеи.
Этап II — поддержание наркоза. Для
поддержания общей анестезии можно
использовать любое наркотическое
средство, которое способно создать
защиту организма от операционной травмы
(галотан, динитроген оксид с кислородом),
а также НЛА. Наркоз поддерживают на
первом-втором уровне хирургической
стадии (III1-III2), а для устранения
мышечного напряжения вводят мышечные
релаксанты, которые вызывают миоплегию
всех групп скелетных мышц, в том числе
и дыхательных. Поэтому основным условием
современного комбинированного метода
обезболивания является ИВЛ, которая
осуществляется путём ритмичного сжатия
мешка или меха с помощью аппарата
искусственного дыхания.
Применение НЛА предусматривает
использование динитроген оксида с
кислородом, фентанила, дроперидола,
мышечных релаксантов. Вводный наркоз
внутривенный. Анестезию поддерживают
с помощью ингаляции динитроген оксида
с кислородом в соотношении 2:1, дробным
внутривенным введением фентанила и
дроперидола — по 1-2 мл каждые 15-20 мин. При
учащении пульса вводят фентанил, при
повышении АД — дроперидол. Этот вид
анестезии более безопасен для больного.
Фентанил усиливает обезболивание,
дроперидол подавляет вегетативные
реакции.
Этап III — выведение из наркоза. К
концу операции анестезиолог постепенно
прекращает введение наркотических
веществ и мышечных релаксантов. К
больному возвращается сознание, у него
восстанавливаются самостоятельное
дыхание и мышечный тонус. Критерий
оценки адекватности самостоятельного
дыхания — показатели рО2, рСО2,
рН. После пробуждения, восстановления
спонтанного дыхания и тонуса скелетной
мускулатуры анестезиолог может
экстубировать больного и перевести его
для дальнейшего наблюдения в
послеоперационную палату.
Преимущества комбинированного
эндотрахеального наркоза
1. Быстрое введение в наркоз, отсутствие
стадии возбуждения.
2. Возможность оперировать в стадии
аналгезии или стадии III1
3. Уменьшение расхода наркотических
препаратов, снижение токсичности
наркоза.
4. Лёгкая управляемость наркоза.
5. Предупреждение аспирации и возможность
санации трахеи и бронхов.
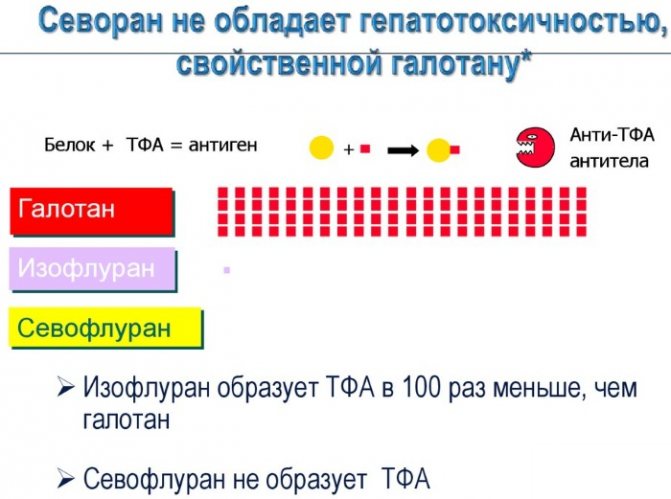
Isoflurane — Изофлуран
Форма выпуска:
— фл. 100 мл, 250 мл.
Вызывает хорошую
анальгезию и расслабление мышц,
потенцирует действие недеполяризующих
миорелаксантов. Бронходилатирующее
действие относительно слабое. Для
изофлурана характерна минимальная
биотрансформация с низким риском
печеночных и почечных токсических
эффектов.
Недостатки:
-
обладает
резким запахом, раздражает верхние
дыхательные пути -
сенсибилизация
миокарда к катехоламинам (слабее, чем
у галотана) -
сильнее других
ингаляционных анестетиков снижает
минутную вентиляцию легких -
коронарная
вазодилатация с развитием синдрома
«коронарного обкрадывания»
Препарат
противопоказан:
-
при повышенном
внутричерепном давлении; -
при злокачественной
гипертермии в анамнезе.
Enflurane—
Энфлуран—
по
свойствам близок к
галотану.
Форма выпуска:
— фл. по 125 мл, 250 мл.
Сенсибилизирует
миокард к катехоламинам слабее, чем
галотан. Способен расслаблять скелетную
мускулатуру и имеет более слабое
анальгетическое действие. Не раздражает
верхние дыхательные пути. При длительном
назначении нефротоксичен из-за почечного
метаболизма с образованием в почках
ионов фтора.
Десфлуран—
наиболее легко управляемый анестетик
(наряду с севофлураном и закисью азота),
т.е. имеет быстрое начало действия и
период пробуждения. Однако имеет ряд
недостатков,
делающих его использование проблематичным:
-
имеет
низкую температуру кипения (23ºС), что
требует использования специальной
аппаратуры; -
очень
едкий запах,
всегда
вызывающий кашель, задержку дыхания
и ларингоспазм (поэтому никогда не
применяется для введения в наркоз); -
при
быстром увеличении концентрации
повышает тонус симпатической нервной
системы, что приводит к тахикардии и
повышению АД.
Севофлуран—
ближе
всех других ингаляционных анестетиков
к идеальному средству для наркоза: не
огнеопасен, очень быстрое начало действия
и быстрое пробуждение, вызывает наркоз
с достаточной анальгезией и миорелаксацией.
Не
имеет запаха, не раздражает дыхательные
пути, незначительно влияет на
сердечно-сосудистую систему. При
длительной анестезии из-за накопления
большого количества метаболитов (ионов
фтора) может оказать нефротоксическое
действие. Используется, как и галотан,
также и в педиатрической практике.
Противопоказан:
-
при
тяжелой гиповолемии; -
при
злокачественной гипертермии; -
при
внутричерепной гипертензии.
Газообразные
вещества
Nitrogeniumoxydulatum—
Азота закись
N2O
Представляет
собой бесцветный газ, не воспламеняется
(но горение поддерживает), не взрывоопасен.
Храниться в больших баллонах под
давлением в сжиженном состоянии, вводят
в дыхательные пути с помощью аппаратов.
Закись
азота является легко управляемым, но
слабым анестетиком. Очень быстро
проникает в ЦНС, вызывает хорошую
анальгезию, сопоставимую с силой
морфином. Однако вызывает неглубокий
наркоз до стадии III1,
стадия возбуждения проявляется
опьянением, мышечная релаксация
отсутствует. Из-за опасности гипоксии
его используют в концентрации 50-80% в
смеси с кислородом (50-20%).
Не
имеет запаха, не раздражает ткани
дыхательных путей (нет удушья, спазма
голосовой щели), минутный объем дыхания
уменьшает незначительно. Закись азота
умеренно стимулирует симпатическую
нервную систему, вследствие чего АД и
ЧСС не изменяются или слегка увеличиваются.
Как и другие анестетики снижает почечный
кровоток и диурез.
Закись
азота малотоксична, однако может вызвать
побочные
эффекты:
-
диффундирует
в воздухсодержащие полости, увеличивая
их объем; -
при
длительном применении вызывает окисление
кобальта в молекуле В12,
что может вызвать лейкопению,
мегалобластическую анемию, нейропатию; -
оказывает
тератогенное действие.
Закись азота
используют:
-
для обезболивания
при травмах, инфаркте миокарда, родов; -
при
выполнении малых хирургических
вмешательств, в стоматологии; -
в
сочетании с другими средствами для
наркоза (например, с фторотаном) с целью
ускорения наступления наркоза и
уменьшения их концентрации.
Противопоказана:
-
в первой половине
беременности; -
у
пациентов с воздушной эмболией, кишечной
непроходимостью, пневмотораксом и
легочными кистами.
Эфир
для наркоза. Одно
из первых в истории анестезиологии
средств для наркоза. В настоящее время
не используется из-за горючести,
взрывоопасности, выраженной стадии
возбуждения и др. недостатков.
Классификация методов ингаляционного наркоза
Рис. 1. Проведение ингаляционного наркоза открытым способом: больной производит вдох из атмосферы через многослойную марлевую салфетку (или маску Эсмарха), которая смачивается ингаляционным анестетиком из флакона (вдох и выдох в атмосферу производится при сохранении самостоятельного дыхания).
Рис. 2. Схематическое изображение полуоткрытого способа ингаляционного наркоза (больной совершает вдох из наркозного аппарата, выдох в атмосферу): 1 — вдох, сообщение с атмосферным воздухом перекрыто специальным клапаном; 2— выдох в атмосферу, клапан открыт; стрелкой указан клапан.
По способу подачи газонаркотической смеси больному различают следующие виды И. н.: масочный, назофарингеальный и эндотрахеальный.
При масочном И. н. на лицо больного накладывают резиновую или пластмассовую маску, к-рая соединяет дыхательные пути больного с наркозным аппаратом или атмосферой (см. Маска для наркоза).
При назофарингеальном И. н. две трубки соответствующего диаметра вводят через ное таким образом, чтобы внутренние концы трубок располагались у входа в трахею, а наружные — соединялись с наркозным аппаратом.
Эндотрахеальный (интратрахеальный) И. н. осуществляют после интубации трахеи, предварительно вызывая наркоз каким-либо другим способом (чаще внутривенным), или после местной анестезии гортани (см. Интубация). Интубационную трубку соединяют с наркозным аппаратом с помощью специальных переходников.
Ингаляционный наркоз может быть проведен по открытому, полуоткрытому способу (нереверсивный контур), закрытому и полузакрытому способу (реверсивный контур). Последний контур предполагает возможность дыхания по циркуляторной и маятниковой схемам.
При проведении И. н. открытым способом (рис. 1) наркотическое вещество при вдохе больного поступает вместе с атмосферным воздухом, выдох больной производит в атмосферу (наркоз маской Эсмарха).
Полуоткрытым (рис. 2) называется способ, при к-ром во время вдоха газонаркотическая смесь поступает из наркозного аппарата в легкие больного, а выдох производится в атмосферу.
Рис. 3. Схема движения газонаркотической смеси при закрытом способе ингаляционного наркоза (больной совершает вдох и выдох в наркозный аппарат): 1 — баллон с кислородом; 2 — дозиметр для газов; 3 — испаритель; 4 — резиновый мешок-резервуар; 5—поглотитель углекислого газа; 6 — клапан вдоха; 7— клапан выдоха; 8 — соединительная трубка для введения газонаркотической смеси больному.
Рис. 4. Схема движения газонаркотической смеси при полузакрытом способе ингаляционного наркоза (больной совершает вдох из наркозного аппарата, выдох в наркозный аппарат и частично в атмосферу): 1 — баллон с кислородом; 2 — дозиметр для газов; 3 — испаритель; 4 — резиновый мешок-резервуар; 5 — поглотитель углекислого газа; 6 — клапан вдоха; 7 — клапан частичного сброса (выдоха) в атмосферу; 8 — клапан выдоха; 9 — соединительная трубка для введения газонаркотической смеси больному.
Рис. 5. Набор для проведения ингаляционного наркоза по маятниковой схеме: 1 — шланг для ввода газонаркотической смеси в систему, соединенный с тройником; 2 — адсорберы различной емкости; 3 — интубационная трубка (по показаниям вместо нее может быть использована маска — 4); 5 — дыхательный мешок-резервуар. Справа вверху показана система во время проведения наркоза.
Закрытым (рис. 3) называется способ, при к-ром выдох больного осуществляется только через наркозный аппарат. Этот способ предполагает обязательное использование поглотителя углекислого газа, в противном случае возникает гиперкапния (см.).
При полузакрытом способе (рис. 4) часть газов при выдохе возвращается в наркозный аппарат, избыток сбрасывается в атмосферу. При И. н. по маятниковой схеме часть газов поступает к больному из баллонов, другая — из мешка наркозного аппарата, как бы совершая маятникообразное движение, по пути очищаясь в адсорбере от углекислого газа; набор для проведения И. н. по маятниковой схеме — рис. 5.
Подготавливаем ребенка к наркозу
Очень важный момент – это эмоциональная сфера. Ребенку не всегда необходимо сообщать о предстоящем вмешательстве. Исключением являются только такие случаи, когда заболевание мешает малышу, и он сам сознательно старается от него избавиться.
Для родителей наиболее неприятной является голодная пауза, то есть те несколько часов (примерно 4-6) до наркоза, когда нельзя кормить дитя и даже поить водой. Новорожденного малыша, который находится на грудном вскармливании, последний раз можно покормить за 4 часа до проведения наркоза, а для ребенка-искусственника этот срок удлиняется до 6 часов.
Благодаря голодной паузе можно избежать такого осложнения при даче наркоза, как аспирация (попадание в дыхательные пути желудочного содержимого).
Нужно ли делать клизму малышу перед операцией? Обязательно перед операцией кишечник пациента необходимо опорожнить, чтобы в процессе вмешательства избежать возможности непроизвольного отхождения стула. Это условие обязательно необходимо соблюдать, планируя операцию на кишечнике. За 3 дня до вмешательства больному назначается диета, которая предусматривает исключение продуктов, содержащих растительную клетчатку и мяса. Иногда накануне операции пациенту назначают слабительное. Клизма в таком случае не нужна, разве на ее необходимости будет настаивать хирург.
Детские анестезиологи имеют множество приспособлений, чтобы отвлечь внимание маленького пациента от предстоящей процедуры наркоза. Это лицевые маски, пахнущие апельсином и клубникой, дыхательные мешки с изображениями разнообразных животных, электроды ЭКГ с мордочками любимых зверюшек – все то, чтобы засыпание ребенка было комфортным
Но до того момента, пока малыш не уснет, родители обязательно должны находиться рядом с ним. И проснуться от наркоза ребенок должен тоже рядом с родителями (за исключением случаев, когда после операции его переводят в отделение интенсивной терапии).
Какие изменения происходят с ребенком?
После того, как малыш уснул, начинается так называемая хирургическая стадия наркоза. При ее достижении хирург начинает оперативное вмешательство. «Сила» наркоза постепенно уменьшается по окончании операции и ребенок просыпается.
Малыш спит и никаких ощущений, в том числе болевых, не испытывает. Его состояние оценивает анестезиолог по видимым слизистым и кожным покровам, глазам, сердцебиению и деятельности легких. Проводится мониторинг жизненно важных органов, при наличии показаний выполняют лабораторные экспресс-анализы.
При помощи современного мониторного оборудования можно отследить частоту дыхания и сердечных сокращений, уровень артериального давления, насыщение крови кислородом, степень обезболивания и глубины сна, уровень мышечного расслабления и многое другое. Анестезиолог проводит инфузионную терапию (по необходимости иногда и трансфузионную), кроме средств для наркоза вводят антибактериальные, противорвотные, кровоостанавливающие средства.
Применяются для кратковременных операций, вводного или базисного наркоза, для купирования судорог.
Тиопентал
– натрий
— барбитурат короткого действия, вводится
внутривенно, очень медленно.
Наркотический
эффект развивается в течение первой
минуты (наркоз «на кончике иглы») и
продолжается 10-30 минут.
Показания:
-
вводный
наркоз, -
кратковременный
наркоз (не более 15 минут), -
судорожные
припадки и эпилептический статус при
неэффективности других противосудорожных
препаратов, -
базисный
наркоз.
Побочные
эффекты
-
угнетение
дыхания, -
снижение
АД до коллапса при быстром введении, -
ларинго-
и бронхоспазм, -
гиперсаливация,
-
раздражение
тканей при попадании экстраваскулярно
(смягчить раздражение можно введением
местного анестетика и согреванием
места инъекции). Введением занимается
врач.
Гексенал
– барбитурат
короткого действия для внутривенного
введения.
Наркоз
через 1-1,5 минуты, длительность 20-30 минут.
Применение:
-
вводный
наркоз, -
кратковременный,
-
снятие
судорг (столбняк, эклампсия).
Побочные
действиябрадикардия,
угнетение дыхания, кашель, повышение
секреции слюнных желез, ларингоспазм.
Натрия
оксибутират
Стадия
наркоза наступает медленно через
10-30-40 минут, длительность 2-4 часа.
Действие:
-
антигипоксическое,
-
седативное,
-
миорелаксирующее,
-
снотворное.
Применение:
-
вводный
наркоз, -
базисный,
-
интоксикации
и травмы ЦНС, гипоксический отек мозга -
в
качестве успокоительного и снотворного
средства.
Пути
введения:
-
внутривенно
медленно, т.к. при быстром введении
возможно двигательное
возбуждение,
судороги конечностей, языка; остановка
дыхания;
-
внутримышечно;
-
внутрь
(флакон разбавить до 500 мл охлажденной
водой) по 1 ст.л. 2-3 раза в день и
2-3
ст.л. на ночь.
Побочное
действиеиногда –
рвота, при длительном применении
гипокалиемия.
Пропанидид
(Сомбревин)
Препарат
ультракороткого действия. Эффект через
20-40 секунд без стадии возбуждения, наркоз
3-5 минут, восстановление сознания через
2-3 минуты. Вводят внутривенно.
Показания
в хирургии,
акушерстве, травматологии, кратковременные,
болезненные инструментальные,
диагностические и лечебные вмешательства;
эндоскопия,
-
амбулаторные
хирургические вмешательства, -
кратковременные
стоматологические вмешательства, -
при
родах период изгнания плода, -
вводный
наркоз.
Побочное
действие:
угнетение дыхания, тахикардия, мышечные
подергивания, потливость.
Кетамин
— средство
для неингаляционного наркоза.
Вводят
внутривенно. Наркотический эффект через
30-60 секунд, длительность до 15 минут.
Оказывает выраженный анальгезирующий
эффект до 2 часов, но недостаточное
расслабление мышц.
Применение:
-
вводный
наркоз -
базисный
наркоз -
болезненные
инструментальные и диагностические
манипуляции -
кратковременные
хирургические вмешательства -
транспортировка
больных -
обработка
ожогов.
Побочные
действия
-
повышение
АД -
повышение
ЧСС -
гиперсаливация
-
угнетение
дыхания -
психомоторное
возбуждение и галлюцинации в период
выхода из наркоза -
болезненность
и гиперемия по ходу вены.