Инсульт, правая сторона: последствия, сколько живут, на чем основаны подходы к лечению
Содержание:
- Последствия инсульта
- Лечение
- Последствия и лечение инсульта левой и правой стороны
- Последствия инсульта в зависимости от его типа
- Ишемическая форма заболевания
- Особенности терапии
- По каким причинам может случиться левосторонний инсульт
- Очаговые последствия
- Сколько пожилые и молодые люди живут после болезни?
- Содействие больному
- Зависимость от осложнений и последствий
- Предпосылки и основные виды симптомов
Последствия инсульта
Даже если все условия максимально благоприятные, инсульт бесследно не пройдет. Возможны такие последствия ишемического поражения мозга:
- потеря памяти;
- локальный или полный паралич левой стороны тела;
- депрессивное состояние;
- расстройство речи у левшей;
- неправильное восприятие пространства;
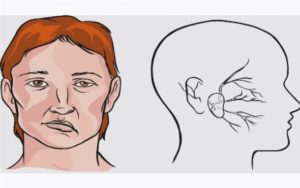
- искаженное лицо из-за парализованных мышц.
После инсульта возможна потеря памяти и неправильное восприятие пространства
Последствиями геморрагического поражения мозга будут:
- нарушение зрительных функций;
- сбой в работе вестибулярного аппарата;
- эпилепсия;
- расстройства психического характера и сна;
- нарушенное глотание.
При поражении правой части мозга теряется способность образно мыслить, целостно воспринимать окружающий мир и себя в нем. Человек не способен адекватно воспринимать музыку, посторонние эмоции.
Лечение
Тромболитическая терапия направлена на восстановление кровотока в сосуде за счет растворения тромба. Лекарственный препарат для растворения тромба, называемый тканевым активатором плазминогена (ТАП), вводится через вену в руке. Он должен быть применен в течение 4 часов от начала первых симптомов инсульта. Чем раньше будет введено лекарство, тем лучше результат.
Второй вариант лечения ишемического инсульта включает методы эндоваскулярной терапии — процедуры, выполняемые непосредственно внутри заблокированного кровеносного сосуда в течение 6 часов после начала симптомов:
- Внутриартериальный тромболиз. Инвазивная манипуляция, при которой доставка препарата ТАП происходит непосредственно в место нахождения тромба через катетер, предварительно введенный в крупную артерию в области паха.
- Удаление сгустка с помощью стент-ретривера. Процедура, при которой в катетер помещают специальное устройство в виде длинной проволоки с расширением на конце, с помощью чего удастся выловить и удалить сгусток. Стент-ретривер особенно эффективен в случае с большими сгустками, которые невозможно полностью растворить с помощью ТАП. Хотя эта процедура часто выполняется в комбинации с внутривенным введением ТАП.
Несколько недавних крупных исследований доказали, что эндоваскулярная терапия может быть наиболее эффективным методом лечения. Она улучшает результаты терапии и снижает длительную .
Реабилитация
Реабилитационная терапия начинается в больнице неотложной помощи сразу после стабилизации общего состояния пациента, часто в течение 24-48 часов .
Реабилитация помогает пострадавшим от инсульта заново нарабатывать навыки, которые теряются, когда часть мозга повреждена. Они включают восстановление движения и чувствительности пострадавшей стороны тела, функции глотания, дыхания, координации и зрения.
Уже в больнице пациентам предлагается часто менять положение, когда они лежат в постели, и участвовать в пассивных и активных упражнениях на развитие диапазона движений, чтобы укрепить их пораженные апоплексией конечности и не дать образоваться пролежням. «Пассивными» упражнениями называют те, в которых терапевт активно помогает пациенту перемещать конечность, тогда как «активные» движения выполняются пациентом без физической помощи терапевта.
В зависимости от многих факторов, в т. ч. от степени первоначальных травм, прогресс пациента может достичь впечатляющих результатов уже в больнице: от сидения и перемещения между кроватью и стулом до возможности стоять, удерживать собственный вес и ходить с помощью или без нее.
Дальнейшая реабилитация проходит в специализированных кабинетах физиотерапии или в домашних условиях. Ее продолжительность индивидуальна и может занять от 3 до 12 месяцев.
Последствия для человека
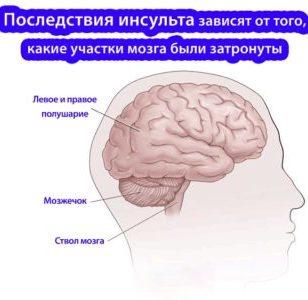
Последствия заболевания зависят от того, какая область мозга была повреждена и насколько быстро и квалифицированно была оказана помощь.
Ишемический инсульт может вызывать 5 типов нарушений:
- паралич или проблемы с координацией, включая нарушение функции глотания (дисфагия), невозможность схватывания предметов;
- сенсорные расстройства, например, утрату чувствительности поврежденной стороны, боль или онемение в конечностях, временное недержание мочи;
- проблемы с использованием или пониманием языка, в т. ч. неспособность выговаривать слова, формировать мысли в предложения;
- проблемы с мышлением и памятью — проявляются утратой способности строить планы, понимать смысл услышанного, изучать новые задачи;
- эмоциональные расстройства, являющиеся естественным ответом на психологическую травму и включающие хронический страх, беспокойство, разочарование, гнев, грусть, депрессию.
Прогноз для жизни после ишемического инсульта
Ученые до сих пор не изучили до конца, как мозг компенсирует ущерб, вызванный инсультом. В некоторых случаях клетки головного мозга не погибают и со временем восстанавливаются. В других — происходит реорганизация работы мозга, и функции поврежденных участков берут на себя соседние.
Общая статистика такова:
- 10% выживших после инсульта восстанавливаются почти полностью;
- 25% выздоравливают с незначительными нарушениями;
- 40% имеют умеренные и тяжелые нарушения, требующие особого ухода;
- 10% нуждаются в постоянной посторонней помощи в уходе;
- 15% умирают вскоре после инсульта.
После появления первых симптомов инсульта на счету каждая минута. Мозг полагается на постоянный запас богатой кислородом крови. Промедление опасно повреждением или гибелью клеток органа.
Последствия и лечение инсульта левой и правой стороны
Лево-и правосторонний инсульт проявляется по-разному. Последствия также различны. Это обусловлено определенным расположением в мозге участков, отвечающих за те или иные функции организма: речь, зрение, осязание, образное мышление и т.д.
Правое полушарие отвечает за восприятие окружающего мира, переработку информации, поступающей в мозг по рецепторам от органов чувств. У левшей в правом полушарии находится речевой центр.
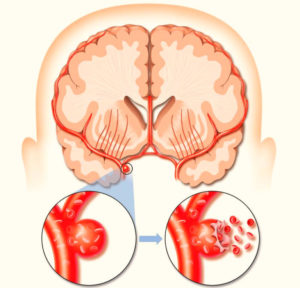 Левое полушарие является у большинства людей доминирующим. С этим связано более тяжелое течение левостороннего инсульта. Некоторые функции дублируются обоими полушариями. Это чувствительность всех видов: тактильная, болевая, температурная, пространственная. Дублируются также функции зрения, обоняния, слуха, поскольку имеют парные органы. Это относится и к двигательной активности, но при этом каждое полушарие мозга отвечает за движение обратной стороны тела.
Левое полушарие является у большинства людей доминирующим. С этим связано более тяжелое течение левостороннего инсульта. Некоторые функции дублируются обоими полушариями. Это чувствительность всех видов: тактильная, болевая, температурная, пространственная. Дублируются также функции зрения, обоняния, слуха, поскольку имеют парные органы. Это относится и к двигательной активности, но при этом каждое полушарие мозга отвечает за движение обратной стороны тела.
При правостороннем инсульте наступает паралич левой стороны тела той или иной степени тяжести. Утрачивается способность говорить (либо речь становится бессвязной). У больного начинаются проблемы с памятью, он не всегда может вспомнить слова, не воспринимает чужие эмоции. Поведение становится осторожным, заторможенным.
При инсульте левого полушария парализуется правая сторона тела. Теряется ориентация в пространстве. Провалы в памяти больше затрагивают двигательную и системную память. Человек становится более импульсивным, вспыльчивым. Он утрачивает навыки речи, письма и чтения, становится неспособным обучаться новому, анализировать поступающую информацию.
Инсульты подразделяются на ишемические, в основе которых лежит закупорка сосуда, и геморрагические, при которых происходит кровоизлияние в мозг.
 Для диагностики проводятся КТ и МРТ головного мозга, ЭКГ сердца, УЗИ, общий и биохимический анализ крови, рентгеновский снимок грудной клетки. Применяется медикаментозное лечение, в некоторых случаях проводится срочная операция.
Для диагностики проводятся КТ и МРТ головного мозга, ЭКГ сердца, УЗИ, общий и биохимический анализ крови, рентгеновский снимок грудной клетки. Применяется медикаментозное лечение, в некоторых случаях проводится срочная операция.
Лечение зависит от вида инсульта. Универсальные меры при любом поражении такого рода – это поддержание работы жизненно важных органов и систем, нормализация артериального давления, восстановление нервных клеток, снятие отеков мозга. При ишемическом инсульте цель лечения – растворить сгустки крови, понизить ее свертываемость, убрать холестериновые бляшки и не дать образоваться новым.
Последствия инсульта в зависимости от его типа
При апоплексии правой стороны органа, все вытекающие последствия, появляющиеся у пострадавшего, тесно связаны с видом патологического состояния: ишемическая форма, геморрагический тип. Рассмотрим подробнее каждую из них и возникающие последствия.
Геморрагическая форма
Самой серьезной разновидностью патологии является геморрагический правосторонний апоплексический удар. Данная форма характеризуется четкими и агрессивными признаками. В преддверии кровоизлияния, человек может испытывать одышку, боль в области сердца, головокружение, повышение давления. После перехода в острую фазу развивается паралич левой стороны тела, пропадает нормальная чувствительность, конечности немеют (слева), происходит утрата сознания. В дальнейшем последствия крайне тяжелые: начиная с разных видов инвалидности, заканчивая отеком мозга и даже комой.
Особенности ишемической формы
При развитии ишемического кровоизлияния (речь идет о правом полушарии) человек перестает ориентироваться в пространстве и времени, у него нарушается зрение, речевые способности, исчезает чувствительность на боль, теряются тактильные способности.
Подтолкнуть к развитию этой формы заболевания могут мелкие кровоизлияния в коре мозга, аномалии сосудов в нем и сонной артерии. Провокационные факторы: чрезмерная физическая нагрузка, эмоциональный всплеск, травмы головы, родовая деятельность. Последствия аналогичны предыдущей форме инсульта.
Детский инфаркт мозга: ключевые особенности
За последние годы апоплексия участилась, причем, каждый раз патологическое состояние отмечается у молодых людей. Инсульт может развиться даже у подростка или ребенка. Первопричина заключается в особенностях состояния здоровья. Высокие шансы имеются у людей с пороками сердца, генетическими болезнями крови, со сбоями в эндокринной системе. Симптоматика имеет явственную локализацию:
- потеря чувствительности левой лицевой области;
- тремор конечностей;
- судороги;
- нарушение дикции;
- неспособность управлять телом.
Если кровоизлияние вовремя и верно диагностировали, то терапия и реабилитирующие процедуры ведут к полному выздоровлению, а также к возобновлению работы мозга, как прежде.
Ишемическая форма заболевания
Рассмотрим, что такое правостороннее ОНМК ишемической формы. При ишемической форме инсульта происходит образование аневризмов, происходят заболевания артерий (мозговых и сонных), и другие патологии кровеносных сосудов. Зачастую сопровождается кровоизлиянием. Острое и стремительное проявление симптоматики. Нервные клетки отмирают за несколько минут.
Причины появления у мужчин и женщин
По данным Национального Исследовательского Государственного Университета причины возникновения ишемического правостороннего инсульта у мужчин и женщин различаются:
- На мужчин могут повлиять малоподвижный образ жизни, наличие вредных привычек, атеросклероз, метаболический синдром.
- Основными факторами риска у женщин являются ожирение, мерцательная аритмия, сахарный диабет, дислипидемия и приём противозачаточных средств.
К общим причинам правостороннего инсульта у мужчин и женщин относится гипертония.
Важно! Данные факторы вызывают правосторонний инсульт у людей, входящих в группу риска (имеющих вышеперечисленные проблемы)
Признаки и симптомы
К основным признакам инфаркта правого полушария мозга относятся:
- Повышение давления.
- Дезориентированность в пространстве и времени.
- Тошнота и рвота.
- Сильные головные боли.
- Проблемы речи и зрения.
- Онемение рук и пальцев.
- Спазмы живота.
- Отсутствие чувствительности.
Чтобы удостовериться в появлении заболевания, нужно попросить человека одновременно поднять обе руки вверх или просто улыбнуться. При положительном диагнозе одна часть тела будет работать хуже. Следует отметить, что при ОНМК правого полушария, парализует левую сторону тела человека.
Отличительные особенности
При инсульте правой доли мозга, утрачивается работоспособность левой стороны тела. Могут наблюдаться:
- отсутствие реакции на внешние раздражители левых руки и ноги;
- утрата слуха в левом ухе.
Но главной особенностью является аноагозия:
- искажение психоэмоционального состояния больного;
- отсутствие реакции на происходящее.

- замедление мышления;
- снижение памяти и внимания;
- проявление волевой апатии;
- утрата интеллектуальных и эмоциональных проявлений;
- разрушение волевой сферы.
Особенности терапии
Комплексная терапия правостороннего инсульта делится на коррекцию острого периода и реабилитацию. На протяжении острого периода при риске развития тяжелых последствий может потребоваться хирургическое вмешательство. Весь острый период пациент находится в отделении реанимации. Лечение правостороннего инсульта любого генеза проводят по нескольким направлениям:
- базовому: при ишемии – тромболитики, дезагреганты, антикоагулянты (наиболее эффективен тромболизис активатором плазминогена рекомбинированного типа), при кровоизлиянии – экстренно кровоостанавливающие и сосудосужающие средства;
- гипотензивному: препараты, снижающие АД, купируют компрессию нервов, убирают пастозность тканей (Беталок, Стугерон, Триампур);
- нормализующему кровоток мозга: препараты с вазоактивными и антиагрегантными свойствами (Трентал, Кавинтон, Эуфиллин);
- нейропротекторному: восстанавливают связи между нейронами (Целлекс);
- антиоксидантному: детоксицируют ткани, выводят свободные радикалы, обновляют клетки (Витамин Е, С, Ликопин).
В острой фазе важно контролировать дыхание, ЧСС, температуру тела. Наиболее эффективно лечение на протяжении первых трех, максимум – пяти часов после приступа
Уже через сутки происходят необратимые процессы в нейронах.
По каким причинам может случиться левосторонний инсульт
Причинами инсульта левого полушария головного мозга могут быть:
-
Атеросклероз церебральных артерий. Заболевание развивается годами и может прогрессировать. В его основе — дислипидемия (нарушение соотношения атерогенных и антиатерогенных липопротеидов). В крови человека повышается концентрация ЛПНП (липопротеинов низкой плотности). Они откладываются на эндотелии сосуда. Образуются жировые пятна. Затем наблюдается кальциноз (отложение солей кальция). Появляются твердые бляшки, уменьшающие просвет сосудов. Это затрудняет кровоток.
- Курение. В сигаретном дыме большое количество вредных веществ, которые повреждают сосуды (сужают их, снижают эластичность) и делают кровь более вязкой. Последствиями могут быть тромбоз, атеросклероз и артериальная гипертензия (повышенное давление). В сигаретном дыме содержатся смолы, формальдегид, угарный газ, цианистый водород, никотин. Пассивное курение повышает вероятность развития инфаркта мозга (ишемического инсульта) на 20-25%.
- Артериальная гипертензия (давление выше 139/89 мм. рт. ст.). Бывает первичной (лежит в основе развития гипертонической болезни) и вторичной. Факторами риска являются курение, стресс (способствует выбросу адреналина и норадреналина), заболевания почек (гломерулонефрит), тиреотоксикоз, гипертиреоз, аномалии развития сосудов и феохромоцитома.
- Регулярные гипертонические кризы. Они характеризуются эпизодами резкого повышения АД, значение которого превышает пороговое. При кризе наблюдается сужение сосудов, на фоне чего поднимается давление.
- Тромбоз сосудов головного мозга. Тромбы образуются при снижении скорости кровотока в месте повреждения эндотелия (внутреннего слоя сосудов). Причинами их появления могут быть септические состояния, инфаркт миокарда, патология клапанов, мерцательная аритмия, сгущение крови, длительная иммобилизация, операции, злокачественные опухоли, аутоиммунная патология, полицитемия, антифосфолипидный синдром, инфекции и нарушение жирового обмена.
- Тромбоэмболия. При данной патологии оторвавшийся тромб или его фрагмент закупоривает церебральные артерии. Факторами риска являются гиподинамия, высокое давление, варикозное расширение вен, тромбофлебит, тромбоз глубоких вен, усиленное тромбообразование (тромбофилия), ишемическая болезнь сердца и нарушение сердечного ритма. Ишемический левосторонний инсульт возникает при закупорке мозговых артерий более чем на 70% или полной их обструкции.
- Диабетическая макроангиопатия. Одно из осложнений сахарного диабета, в основе которого лежат атеросклеротические изменения. Характеризуется поражением крупных артерий. Сосуды теряют свою эластичность, становятся хрупкими и ломкими. Следствием может быть разрушение стенок артерий, причиной — повышенная концентрация глюкозы в крови.
- Аневризма сосудов головного мозга. Локальное патологическое выпячивание внутреннего слоя артерии характеризуется тем, что в данной области сосуд становится тонким и менее эластичным. Резкое усиление кровотока может вызвать разрыв аневризмы и кровоизлияние.
- Инфаркт миокарда. Острая форма ишемической болезни, при которой образуется зона некроза в сердечной мышце. Осложнением инфаркта является тромбоз. Инфаркт развивается у женщин и мужчин преклонного возраста (старше 50 лет). Предрасполагающими факторами являются гипертензия, стресс, курение, алкоголизм, атеросклероз и стенокардия.
- Фибрилляция предсердий (мерцательная аритмия). Длительный приступ провоцирует развитие тромбоза и ишемического инсульта.
- Артериовенозная мальформация. Врожденная патология, при которой имеется патологический участок без капилляров, а артерии сразу переходят в вены. Частым осложнением является кровоизлияние в мозг (под оболочки или в паренхиму). Причиной мальформации выступает нарушение внутриутробного развития.
- Ожирение. Инсульт чаще выявляется у тучных людей вследствие нарушения у них жирового обмена.
- Прием наркотических средств.
- Системная патология (красная волчанка, ревматизм).
- Васкулит (воспаление сосудов).
К предрасполагающим факторам относятся:
-
алкоголизм;
- нерациональное питание (избыток соли, злоупотребление жирной пищей, пристрастие к сладостям и хлебобулочным изделиям);
- наследственная предрасположенность;
- низкая двигательная активность (сидячий или лежачий образ жизни);
- шейный остеохондроз;
- пожилой возраст;
- бесконтрольное применение лекарств (антикоагулянтов, антиагрегантов, антифибринолитиков, пероральных противозачаточных);
- стресс.
Очаговые последствия
Очаговые симптомы ишемического инсульта напрямую зависят от места развития ишемии. Чаще всего наблюдаются нарушения речи, двигательных функций. Наиболее опасные последствия: проблемы с глотанием пищи, ухудшение зрения.
Процесс восстановления человека потребует серьезных физических и временных затрат. Причем большой вклад в реабилитацию придется вложить родственникам больного. Это связано с тем, что личностные изменения, которые может спровоцировать инсульт, врачами рассматриваются как тяжелые.
- Нарушение двигательной активности. В этой ситуации разговор идет о параличе, парезе. Парализовать человека после инсульта может с достаточно высокой вероятностью. Примерно 70% пациентов сталкиваются с гемипарезом, выраженном в легкой и умеренной степени. В данном случае у человека наблюдаются нарушения чувствительности, ухудшение зрения, проблемы с речью. Редко возникает изолированное нарушение двигательных функций. Постепенное восстановление прежней двигательной активности (хотя бы частично) наблюдается уже в первые 5-10 суток после перенесенного инсульта. Полностью восстановить функции организм человека может примерно за 5-6 месяцев. Прогноз благоприятный в том случае, если в первые месяцы у больного происходит самопроизвольное восстановление двигательной активности.
- Трофические нарушения. Через несколько недель после инсульта у 20% больных наблюдаются различные трофические нарушения суставов. Негативное влияние оказывается на суставы верхних конечностей (больше всего страдают пальцы, локти, запястья). В нижних конечностях подобные проблемы наблюдаются редко. Основная симптоматика, которая позволяет определить развитие трофических нарушений: болевой синдром в суставах, ограниченность движения (из-за боли), формирование контрактур (как следствие). В некоторых случаях наблюдается формирование мышечных атрофий, происходит повышение склонности к возникновению пролежней.
- Проблемы с речью. Люди, которые перенесли инсульт, зачастую сталкиваются с речевыми проблемами. Причем сложность может заключаться не только в том, чтобы непосредственно разговаривать, но и понимать речь. Кроме того, часто пациенты попросту забывают имена близких людей, названия знакомых предметов. Речевые проблемы наблюдаются примерно в 50% случаев. Обычно подобные нарушения сочетаются с расстройствами двигательной активности. В первые 5-6 месяцев речевые функции восстанавливаются частично. Для полного возвращения прежней речи необходимо проходить реабилитацию, заниматься со специалистами в течение 1-2 лет. В особо сложных случаях наблюдается возникновение деменции, психических расстройств и неврозов.
Сколько пожилые и молодые люди живут после болезни?

после обширного кровоизлияния летальные исходы фиксируются в 65-70% случаев.
Геморрагический инсульт — очень серьезное заболевание и сказать точно, сколько живут после него, невозможно. Это зависит от многих факторов. Опасность заключается в нарастании отека мозга. Также малы шансы на выздоровление при рецидивном кровоизлиянии. Приблизительно 65% людей, перенесших инсульт, остаются инвалидами. Здесь все зависит от объема гематомы, её расположения, сопутствующих болезней и возраста.
Мнение эксперта
Землянухина Татьяна Вячеславовна
Фельдшер скорой и неотложной помощи в Клинической больнице скорой помощи #7 г.Волгоград.
Спросить эксперта
Согласно статистике от инсульта страдают преимущественно люди трудоспособного возраста и чаще всего это мужчины. Благодаря исследованию проведенному «НИИ комплексных проблем сердечно-сосудистых заболеваний» отдаленная выживаемость имеет более высокий показатель у людей работающих. Кроме того, на отдаленный прогноз не влияют такие показатели как социальный статус, возраст, пол или этническая принадлежность.
Кома после кровоизлияния говорит о негативном прогнозе, поскольку восстановить отмершие клетки мозга невозможно.
- Прогнозы для молодых людей более благоприятные. У пациентов до 50 лет шансы выжить и восстановить жизнедеятельность повышаются до 60%. В эти цифры входят и те пациенты, которые имеют инвалидность, но способны самостоятельно передвигаться и обслуживать свои потребности. Вернуться к прежней работе возможно в редких случаях.
- Если инсульт поразил людей старше 50 лет, шансы на выздоровление невысоки (полностью восстанавливаются только 10% больных, ещё 20-25% выживают, но остаются инвалидами). Это связано, в первую очередь, с тем, что организм пожилых людей ослаблен и уже не имеет такой способности к быстрому восстановлению и борьбе с болезнью. Поэтому в этом случае рекомендуется регулярно заниматься профилактикой инсульта.
Шансы на выздоровление после геморрагического инсульта зависят не только от прединсультного состояния пациента, но и от своевременности оказания первой помощи, а также от квалификации доктора, проводящего реанимационные действия.
Наши специалисты подготовили о вас материалы о причинах возникновения геморрагического инсульта, а также о стандартах и тактике лечения заболевания.
И помните, что геморрагический инсульт – патология серьезная, после которой не всегда возможно полностью восстановиться. Поэтому необходимо выполнять все рекомендации врача для поддержания жизнедеятельности больного.
Содействие больному
В случае инсульта, пациента необходимо срочно госпитализировать Поскольку первые 3 часа являются решающими. Чем дольше пациент остается без медицинской помощи, тем выше вероятность комы. Зная три основных правила левостороннего инсульта любой человек даже без медицинского образования сможет определить патологию.
Правило No1. Заставить больного улыбнуться.
Правило No2. Начать разговаривать с пациентом, если его речь бессвязная, и ее сложно разобрать это сигнализирует об инсульте с парализацией левой стороны.
Правило No3. Попросить поднять одновременно обе руки вверх.
Если с выполнением этих правил у больного возникли трудности, срочно вызывайте бригаду скорой помощи. Диспетчеру следует детально объяснить ситуацию. До приезда бригады скорой помощи голова пациента должна находиться в приподнятом состояние.
В помещении где находиться больной требуется открыть форточку, и облегчить доступ воздуха в легкие пострадавшего (расстегнуть верхние пуговицы, если имеется галстук снять его). Замерить АД, и записать показатели. Если открылась рвота, необходимо перевернуть человека на бок. Главное соблюдать спокойствие, делать все четко и последовательно, от правильности действий при оказании первой помощи во многом зависит дальнейшее развитие событий.
Зависимость от осложнений и последствий
Возможность возврата навыков зависит от повреждений мозга. Прогноз будет зависеть от:
- Тяжести повреждений.
- Объема повреждений.
- Социальных факторов.
- Мотивации больного работать над собой.
После инсульта к работе возвращается около 8 процентов. Половина больных являются ограниченно трудоспособными, и им требуется постоянная помощь и уход.
Внимание! При обширном кровоизлиянии, отеке мозга прогноз будет неутешительным. В большинстве случае все заканчивается летальным исходом
Если тело парализовано
При остром нарушении левостороннего мозгового кровообращения страдает речь.
Правая сторона ответственна за движение, поэтому наблюдается паралич левых конечностей. Гибель нейронов приводит к тому, что больной не помнит прошлую информацию и теряется во времени и пространстве. В этом случае продолжительность жизни зависит от ухода.
При слабоумии
При тяжелой форме инсульта сознание может отсутствовать. Нарушения будут прогрессировать, отек мозга фиксируется.
Чаще всего восстановление в этом случае почти невозможно. Продолжительность жизни зависит от ухода, но в среднем – от года до трех лет.
При коме
Если пациент находится в коме, то вероятность дальнейшего восстановления очень мала и он вряд ли выживет. Как правило, такие больные выживают две недели после приступа.
Подробнее о последствиях инсульта узнайте в этом материале.
Предпосылки и основные виды симптомов
При ишемическом виде
Предпосылками возникновения инсульта являются:
- Периодически возникающая головная боль. Может быть признаком хронической цереброваскулярной недостаточности и артериальной гипертензии.
- Ухудшение памяти, снижение внимания и интеллекта. Являются признаками прогрессирующего атеросклероза церебральных артерий.
- Постоянное повышение артериального давления. Проявляется головной болью, потливостью, туманом перед глазами, шумом в ушах, слабостью, тошнотой, рвотой, головокружением, нарушением сна.
- Кардиологические симптомы (боль в груди, одышка в покое и во время нагрузки, чувство сердцебиения, ощущение перебоев в работе сердца, тахикардия).

Для левостороннего ишемического инсульта типичны:
- Паралич правой части тела. В процесс могут вовлекаться 1, 2 или все 4 конечности.
- Парез (уменьшение объема движений). Нередко возникает гемипарез (поражение мышц правой руки и правой ноги).
- Изменение мимики с правой стороны тела (опускание правого уголка рта, перекошенность лица, сужение правого глаза).
- Импульсивное, расторопное поведение.
- Ухудшение двигательной памяти.
- Снижение слуха.
- Нарушение сознания. Возможны сомноленция (человек находится в состоянии легкого сна, но его можно разбудить), заторможенность (ступор), сопор и кома. В последнем случае больной теряет сознание, не реагирует на внешние раздражители.
- Глазные нарушения (зрительные галлюцинации, отклонение зрачков влево). Иногда возникает полный паралич взора.
- Атаксия конечностей (нарушение моторики). Симптомы включают чрезмерное сгибание ног в коленях, неустойчивость походки, переваливания с ноги на ногу, замедленность, неловкость и размашистость движений. В тяжелых случаях утрачивается способность стоять и ходить.
- Дизартрия. Возникает при инсульте в бассейне левой средней мозговой артерии. Проявляется нарушением артикуляции (произношения слов). Причина — дисфункция голосового аппарата, включая мышцы. Наиболее частыми признаками являются нечеткость и невнятность речи, сильное смыкание губ, напряжение языка, мышц лица и шеи, усиленное слюнотечение, искажение звуков, замедление речи, недостаточная сила голоса, монотонность, изменение тембра.
- Афазия. Невозможность пользоваться имеющейся речью. Больные не могут описать картинки, внятно и понятно прочитать текст, назвать предмет. Также затрудняется понимание чужой речи. Все это делает невозможным общение с близкими.
- Дислексия. Больной путает слова или буквы.
- Апраксия. Нарушение способности последовательно выполнять действия. Больные не в состоянии застегивать пуговицы, надевать одежду, завязывать шнурки, застилать постель, пользоваться предметами. Апраксия при инсульте чаще всего бывает двусторонней, но слабее поражения — на левой стороне.
- Агнозия. Затруднение распознавания тактильных, звуковых и зрительных раздражителей. Больные путают предметы, не понимают речь, не могут считать. Разновидностью данной патологии является анозогнозия (игнорирование своего заболевания или отдельных симптомов).
- Дисграфия или аграфия. Нарушение письма. Проявляется заменой схожих между собой по написанию букв (м-л, в-д), перестановкой слогов и букв, длинными пропусками, нарушением орфографии (раздельности и слитности написания слов) и согласования слов в предложениях.
При геморрагическом инсульте
Симптомами геморрагического вида инсульта являются:
-
Нарушение сознания, вплоть до глубокой комы.
- Судороги по типу эпилептического приступа. Наблюдаются клонические и тонические судороги. Они представляют собой неконтролируемые сильные сокращения (подергивания) отдельных групп мышц.
- Головокружение.
- Нарушение вкусовой чувствительности.
- Затруднение глотания (дисфагия).
- Очаговые симптомы. При острой гипоксии височной доли наблюдаются глухота, слуховые галлюцинации, шум в ушах, потеря памяти и сложные галлюцинации. В случае поражения затылочной доли левого полушария мозга появляются зрительные симптомы (потеря зрения, гемианопсия, зрительные галлюцинации и иллюзии). Признаками гипоксии теменной доли являются нарушение тактильной чувствительности, постуральные расстройства, затруднение чтения, письма и счета, агнозия. Симптомы поражения лобной доли включают парезы, шаткость походки, аносмию, патологические рефлексы.
- Менингеальные признаки (Брудзинского, ригидность затылочных мышц, Кернига).
- Афазия.
- Психические расстройства (шутливость, дурашливость, безразличие, ярость, апатия).