Лейшманиоз: виды, симптомы, лечение, диагностика
Содержание:
- Патогенез (что происходит?) во время Лейшманиоза:
- Патогенез (что происходит?) во время Кожно-слизистого лейшманиоза (эспундии):
- Признаки кожного лейшманиоза
- Симптомы
- Как лечить лейшманиоз?
- Геномика
- К каким докторам обращаться, если у Вас лейшманиоз
- Патогенез
- Клинические формы
- Лечебный процесс
- Симптомы висцерального лейшманиоза
- Лечение лейшманиоза
Патогенез (что происходит?) во время Лейшманиоза:
При укусах москитов лейшмании в форме промастигот проникают в организм человека. Их первичное размножение в макрофагах сопровождается трансформацией возбудителей в амастиготы (безжгутиковую форму). При этом развивается продуктивное воспаление, и в месте внедрения образуется специфическая гранулёма. В её состав входят макрофаги, содержащие возбудители, ретикулярные, эпителиоидные и гигантские клетки. Образуется первичный аффект в виде папулы; в дальнейшем при висцеральных лейшманиозах она рассасывается без следа или рубцуется.
При кожном лейшманиозе развиваются деструкция кожных покровов в месте бывшего бугорка, изъязвление и затем заживление язвы с образованием рубца. Распространяясь лимфогенным путём к регионарным лимфатическим узлам, лейшмании провоцируют развитие лимфангитов и лимфаденитов, образование ограниченных поражений кожи в виде последовательных лейшманиом. Развитие туберкулоидного или диффузно-инфильтрирующего кожного лейшманиоза во многом обусловлено состоянием реактивности организма (соответственно гиперергии или гипоэргии).
Наряду с кожными формами заболевания можно наблюдать так называемые кожно-слизистые формы с изъязвлением слизистых оболочек носоглотки, гортани, трахеи и последующим образованием полипов или глубоким разрушением мягких тканей и хрящей. Эти формы регистрируют в странах Южной Америки.
При висцеральном лейшманиозе первичный аффект образуется реже, в основном у детей. Из места инокуляции возбудители диссеминируют в лимфатические узлы, затем в печень, селезёнку, костный мозг, стенку кишечника, иногда в почки, надпочечники и лёгкие, где попадают в клетки СМФ и размножаются в них. Это обусловливает функциональные и морфологические нарушения в органах ретикулогистиоцитарной системы (системный паразитарный ретикулогистиоцитоз). Развитие гиперчувствительности замедленного типа способствует разрушению лейшманий; в таких случаях заболевание протекает в субклинической или латентной форме. На фоне снижения реактивности или иммуносупрессии лейшманий активно размножаются, вызывая лихорадку и другие проявления интоксикации, что обусловлено продуктами метаболизма паразитов, развитием патоморфологических изменений во внутренних органах и их дисфункцией вследствие генерализованного эндотелиоза. В печени гипертрофия звёздчатых эндотелиоцитов (купферовских клеток) приводит к сдавлению и атрофии гепатоцитов, развитию интерлобулярного фиброза. Развивается атрофия пульпы селезёнки (иногда с некрозами и инфарктами) и зародышевых центров лимфатических узлов. Нарушения костномозгового кроветворения приводят к анемии. Развивается кахексия.
Образующиеся антитела проявляют слабовыраженную защитную активность, так как большая часть лейшманий паразитирует внутриклеточно либо локализована в гранулёмах. При этом образуются высокие титры ауто-антител, что указывает на развитие иммунопатологических процессов. На этом фоне возникают вторичные инфекции, формируются явления амилоидоза почек, гипохромной анемии.
У реконвалесцентов развивается стойкий гомологичный иммунитет.
Патогенез (что происходит?) во время Кожно-слизистого лейшманиоза (эспундии):
Заболевание переносится москитами родам Phlebotomus. В Южной Америке переносчиками возбудителей кожного лейшманиоза являются москиты из рода Lutzomyia. Причем в организме москитов паразит находится в жгутиковой форме, а в организме человека — в лейшманиальной (внутриклеточной).
Резервуар инфекции — крупные лесные грызуны. Обычно регистрируют у рабочих, занятых на лесных и дорожных работах, среди населения лесных посёлков.
Лейшманиозы относятся к зоонозным инфекциям и поражают грызунов и псовых на всех населенных континентах, за исключением Австралии. Распространенность лейшманиозов варьирует: на побережье Средиземного моря ими поражены 4 — 10% собак, а в южных районах нашей страны — 80-95% песчанок; у многих из них инвазия протекает субклинически. Распространение болезни происходит тогда, когда самка москита рода Lutzomyia заглатывает амастогиты при кровососании на инфицированных млекопитающих. В желудке насекомого амастиготы превращаются в промастиготы, мигрируют в хоботок и при очередном кровососании попадают в кожу нового хозяина. Выплод москитов происходит в теплом влажном микроклимате — в норах грызунов, термитниках, в скоплениях гниющей растительности. Человек заражается лейшманиозом, попадая в такой природный очаг. Наличие инфекции у домашних собак служит важным резервуаром лейшманиоза в городах. Передача лейшманиозов от человека человеку, за исключением случаев индийского кала-азара, происходит весьма редко. Еще реже передача инфекции может произойти при переливаниях крови, инъекциях и половых контактах. По оценочным данным, в мире насчитывается свыше 12 млн человек, пораженных лейшманиозом.
Промастиготы попадают в кожу в небольшое скопление крови, образовавшееся при кровососании москита. Лейшманий фиксируют комплемент на своей поверхности посредством альтернативного пути и быстро проникают в макрофаг благодаря рецептору комплемента 3-го типа (РКЗ) и рецептору маннозила/флюкозила. Промастиготы превращаются в амастиготы внутри фаголизосом и размножаются бинарным делением. В конечном итоге они разрывают клетку и проникают в соседние макрофаги.
Дальнейшее развитие заболевания определяется уровнем клеточного иммунитета хозяина, равно как и видовой формой возбудителя. При кожно-слизистом лейшманиозе спустя некоторое время после полного или частичного заживления первичного элемента могут появиться метастатические поражения кожных и слизистых покровов. Разрушительный характер метастатических поражений связывают с развитием повышенной чувствительности к антигенам простейшего. Исключением из типичного характера развития кожного лейшманиоза является диффузный кожный лейшманиоз, при котором не отмечается инфильтрации лимфоцитами и плазматическими клетками или снижения числа возбудителей; лейшманиновая реакция остается отрицательной, а поражение кожи становится хроническим, прогрессирующим и распространенным. При этом у больных, по-видимому, имеется избирательная анергия к антигенам лейшманий, которая опосредуется, по крайней мере, частично, прилегающими клетками-супрессорами. Способность лейшманий вызывать прогрессирующее заболевание может быть связана с формированием в организме хозяина Т-лимфоцитов-супрессоров. После выздоровления остается иммунитет к данному штамму возбудителя.
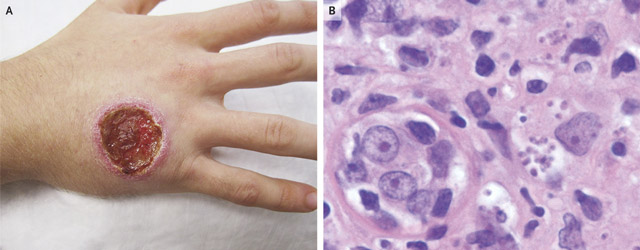
Признаки кожного лейшманиоза
Более сложную клиническую картину представляет кожный лейшманиоз, возбудитель которого имеет разную морфологическую природу. В зависимости от подвида паразита выделяют два вида кожной инфекции: зоонозная и антропонозная. Каждая из них характеризуется определенной локацией и набором признаков.
Зоонозная форма кожного заболевания диагностируется у людей, которые проживают в условиях сельской местности. Антропонозная разновидность кожной инфекции поражает городское население.
Это разделение является определяющим при выявлении признаков и клинической картины болезни. Возбудители лейшманиоза имеют разные биологические особенности, что проявляется в общем течении заболевания.
Первые признаки зоонозного кожного лейшманиоза дают о себе знать через 3-4 недели после попадания инфекции на кожу. Это сезонное заболевание длительностью до 6 месяцев.
На кожных покровах больного появляются тестообразные синеватые бугорки, располагающиеся на круглом основании красного цвета. При прогрессировании болезни они расползаются по телу. Спустя месяц бугорки вскрываются и на их месте образуются язвы, наполненные гнойными отложениями. После того как язва высыхает, появляются плотные струпные образования. Под ними скрываются воспаленные лимфатические сосуды с вторичными язвами-лейшманиомами.
Угасание инфекционных процессов проходит по-разному. Все зависит от состояния иммунной системы человека. Образовавшаяся на месте проникновения паразитического возбудителя язва при высыхании навсегда оставляет на кожных покровах след в виде рубца. В организме человека формируется иммунитет к данному виду паразита. Однако это не гарантия защиты других разновидностей этого вида опасного паразита.
В отличие от зоонозного течения болезни длительность антропонозного типа инфекции гораздо больше. Часто заболевание носит бессимптомный характер. До момента появления первых сигналов, свидетельствующих о нарушениях в организме человека, может пройти несколько лет.
Кожная слизистая форма заболевания относится к редким, но очень тяжелым видам недуга. Поражая слизистую дыхательных путей, возбудитель вмешивается в работу дыхательной системы организма, вызывая необратимые последствия в легких.
Симптомы
При поражении данной инфекцией возникает множество тяжелых симптомов, при этом они не являются характерными. Чтобы поставить верный диагноз, нужно собрать анамнез, взять необходимые анализы, которые не позволят спутать данное заболевание с какими-либо другими бактериальными или вирусными инфекциями.
Какие органы поражаются при висцеральном лейшманиозе? В первую очередь инфекция атакует спинной мозг и нервную систему, однако проявления обычно возникают со стороны некоторых органов пищеварительного тракта. Также влияет лейшманиоз на состояние печени и селезенки.
Обычно между разными видами поражения нет особой разницы в развитии симптомов. Инкубационный период данного заболевания обычно составляет от 10 дней до нескольких месяцев в зависимости от состояния здоровья человека в целом. Инвазионная стадия может быть достаточно длительной, поэтому не всегда сразу получается установить точную причину развития данного состояния и возникновения инфекции. Висцеральный лейшманиоз развивается по следующему пути:
- Сначала возникает сильная слабость, пропадает аппетит, начинает увеличиваться селезенка. Первый этап заболевания может длиться достаточно долго, при этом во время его течения могут возникать периоды повышения температуры до 40 градусов по Цельсию и сильной лихорадки, которые потом проходят.
- Затем селезенка продолжает увеличиваться в размерах, при этом возникает уплотнение печени, увеличиваются лимфатические узлы. Этот период может наступить лишь через несколько месяцев после начала развития самого заболевания.
- Несмотря на увеличение и уплотнение некоторых органов, пальпация все время сохраняется безболезненной. Затем у больных лейшманиозом возникает бледность кожных покровов – она связана с проявлениями выраженной анемии на фоне паразитарной инфекции. Цвет кожи буквально становится фарфоровым. Также возникают отеки, нарушения функции пищеварительного тракта, нередко присутствует асцит.
- Происходят кровоизлияния на слизистую, кровотечения из носа, некроз миндалин и слизистых оболочек рта, кровоточивость десен.
- Из-за увеличения селезенки и печени в размерах, происходит смещение сердечной мышцы. Из-за этого возникают нарушения работы сердца, понижается артериальное давление, возрастает сердечный ритм. Возможны различные заболевания легких. Понижается мышечный тонус, истончается кожа, при осмотре обычно заметны проступающие сквозь брюшную стенку увеличенные внутренние органы.
Это основные симптомы лейшманиоза. Подобная симптоматика может появляться при других инфекциях и прочих заболеваниях, поэтому при выявлении данных признаков нужно обратиться к врачу и пройти необходимое обследование.
Как лечить лейшманиоз?
При лечении больных висцеральным лейшманиозом нужно проводить постоянный контроль за эффективностью тактики. Следует изолировать больных от других пациентов, которые могли бы стать причиной возникновения вторичных дополнительных инфекций у больных лейшманиозом. Необходимо полноценное питание с достаточным количеством белков и витаминов, так как больные нередко кахектичны.
В Украине единственным зарегистрированным антилейшманиозным препаратом является амфотерицин В. В других странах мира его рекомендуют применять при отсутствии эффекта от препаратов стибиума или при наличии тяжелого течения заболевания.
Амфотерицин В назначают из расчета 0,00025-0,001 г/кг массы тела; препарат вводят медленно внутривенно, разводя в 5%-м растворе глюкозы, ежедневно или через день. Курс лечения длится до достижения курсовой дозы 0,02 г / кг.
Во всем мире этиотропное лечение любых форм висцерального лейшманиоза проводят с помощью препаратов пятивалентного стибиума (натрия стибоглюконат или меглумин антимонит); их вводят медленно, в течение 5-10 минут. Возможно разведение суточной дозы 50-100 мл 5%-й глюкозы или декстрозы для капельного введения. Суточная доза в среднем составляет 0,002 г/кг (из расчета по стибиуму). Инъекции осуществляют ежедневно, курс лечения — до 30 дней.
В случае рецидива заболевания курс повторяют через 14 дней. Солюсурмин — натриевая соль комплексного соединения пятивалентного стибиума и глюкуроновой кислоты — также является препаратом первого звена. Его выпускают в ампулах по 10 мл 20% раствора, назначают в суточных дозах 0,1-0,15 г/кг массы тела в зависимости от возраста и состояния больного. Суточную дозу солюсурмина вводят по 2 раза — утром и вечером. Введение препарата начинают с доз, примерно в 3 раза меньших, чем максимальные (оптимальные) терапевтические дозы. Затем дозу ежедневно увеличивают на 0,01 г/кг массы тела, достигая терапевтической дозы на 6-10 день лечения. Взрослым препарат можно вводить внутривенно в виде 20%-го раствора. Возможно разведение суточной дозы в 50-100 мл 5%-й глюкозы или декстрозы. Курс лечения составляет 20 дней, иногда его приходится удлинять до 30 дней; при раннем клиническом выздоровлении курс может быть сокращен до 15 дней.
Если после выписки из стационара состояние больного начинает ухудшаться (рецидив), в частности появляются лейкопения, анемия, то лечение лейшманиоза повторяют через 14 дней.
Для лечения висцерального лейшманиоза как препараты второго звена применяют: пентамидина изотионат, паромомицин, аминозидин, милтефозин.
В качестве лекарств первого звена. ВОЗ считает целесообразным использование милтефозина во всех высокоэндемических странах. Кроме специфических средств необходимы патогенетическая терапия и профилактика присоединения бактериальной инфекции. Следует назначать общеукрепляющую терапию, препараты железа и фосфора (для приема внутрь), витамин В12, полноценное питание, обогащенное животным белком и витаминами.
При выраженной анемии проводят переливание крови или эритроцитной массы; при кровотечении — гемостатическую терапию; при возникновении или угрозе бактериальных осложнений — антибиотикотерапию.
Лейшмании неустойчивы к высокой и низкой температурам, поэтому определенную эффективность при кожном лейшманиозе имеет местное прогревание кожи (до 40-41 °С) в виде горячих ванн в течение многих месяцев. При неосложненных единичных кожных поражениях проводят криотерапию сеансами по 15-20 секунд в течение 1-2 недель. Хирургическое лечение очагов в период разгара не рекомендуется, однако после специфического лечения иногда возникает необходимость в проведении корректирующего хирургического вмешательства (косметические, пластические операции).
Геномика
Геномы трёх видов (L. major, L. infantum и L. braziliensis) были отсеквенированы, при этом было выявлено более 8300 генов белков и 900 генов РНК. Почти 40 % белок-кодирующих генов были распределены по 662 семействам, содержащим от 2 до 500 генов. Небольшие семейства в основном представлены генами, образующими тандемные повторы в различных локусах по всему геному. Каждая из 35 или 36 хромосом организована в небольшое число кластеров из 10—100 генов, расположенных на одной цепи ДНК. Эти кластеры могут быть расположены «голова к голове» (расходящиеся) или хвост к хвосту (сходящиеся). В последнем случае они могут быть разделены генами рРНК, тРНК или мяРНК. Транскрипция белок-кодирущих генов начинается в области расхождения кластеров и продолжается полицистронно до области переключения цепей между сходящимися кластерами.
Теломеры лейшманий обычно относительно короткие и состоят из нескольких типов повторяющихся последовательностей.
В 2009 году было показано, что в организме насекомого у лейшманий происходит процесс обмена генетической информацией, предполагающий мейоз.
К каким докторам обращаться, если у Вас лейшманиоз
- Инфекционист
- Паразитолог
- Семейный доктор
Клинические критерии диагностики висцерального лейшманиоза:
- пребывания в эндемической зоне;
- длительная волнообразная, неправильная лихорадка, не поддающаяся лечению антибактериальными препаратами;
- генерализированный лимфаденит;
- спленогепатомегалия;
- умеренная интоксикация;
- темная окраска кожи, часто — петехиальная сыпь, кровотечения;
- склонность к хроническому течению с рецидивами и обострениями;
- прогрессивная кахексия;
- формирование лейшманоида.
В гемограмме определяют значительное уменьшение количества эритроцитов, содержания гемоглобина, цветового показателя. Характерны пойкилоцитоз, анизоцитоз, анизохромия. Также выявляют значительную лейкопению, нейтропению при относительном лимфоцитозе. Постоянным признаком является анэозинофилия. Лейкопения сопровождается тромбоцитопенией. Свертываемость крови и резистентность эритроцитов снижены. СОЭ резко увеличивается до очень высоких цифр.
Висцеральный лейшманиоз подтверждают в ходе лабораторной диагностики. Лейшмании обнаруживают в крови (мазок, толстая капля). Надежным методом является изучение пунктатов костного мозга, селезенки или печени, где лейшмании легко обнаружить (окраска по Романовскому-Гимзе или Браун-Хоппсу). Проводят также заем пунктата для получения культуры возбудителя. Иногда прибегают к трепанобиопсии подвздошной кости, биопсии лимфатических узлов. Эффективны такие методы: РГФ, ИФА, РСК, РЛА с антигеном из культуры лейшманий, биологическая проба (заражения хомяков).
Надо иметь в виду, что почти у половины больных ВИЧ-инфекцией и висцеральным лейшманиозом результаты серологических тестов бывают отрицательными. На данный момент все чаще для диагностики лейшманиоза применяют ПЦР. Большое значение в установлении диагноза в эндемических очагах имеет простейшая реакция на выявление гипергаммаглобулинемии, имеющейся у больных висцеральным лейшманиозом (появление белой окраски сыворотки, содержащей повышенную концентрацию бета-глобулина).
Кожный тест Монтенегро не имеет особого диагностического значения для определения остроты процесса, ведь он может быть положительным или отрицательным при наличии дермального лейшманоида. Этот тест использует действие ретроспективной диагностики, так как он становится положительным не ранее чем через 6 месяцев после выздоровления.
При кожном и кожно-слизистом лейшманиозе к клиническим критериям относятся:
- факт пребывания на эндемической территории;
- характерные специфические поражения кожи и слизистых оболочек (динамика развития, отсутствие боли, лихорадки, интоксикации, выраженных гематологических расстройств, поражений внутренних органов).
Материал для микроскопического исследования в рамках специфической диагностики следует брать с края участка поражения или инфильтрата. Элементы ткани и серозную жидкость используют для приготовления мазка, окрашивая по Романовскому-Гимзе или Браун-Хоппсу. В некоторых случаях лейшмании можно высеять из крови, пунктата костного мозга при отсутствии поражения внутренних органов. Если лейшмании обнаружить не удается, вспомогательным методом служат серологические реакции — РСК, РИФ, ИФА, РЛА, кожный тест (через 3 месяца от начала болезни).
Патогенез
Патогенетические звенья кожного лейшманиоза:
- Укус москита,
- Проникновение паразита в кожный покров,
- Фформирование в месте внедрения лейшманиозной гранулемы, состоящей из ретикулоэндотелиальных клеток,
- Увеличение бугорка до 8-12 мм с отеком кожи и зоной инфильтрации вокруг,
- Его рассасывание или прогрессирование в язву,
- Проникновение лейшманий в системный кровоток и лимфу,
- Фагоцитоз паразитов полиморфоядерными нейтрофилами,
- Апоптоз нейтрофилов и проникновение лейшманий в макрофаги,
- Образование внутри клеток «паразитифорных вакуолей»,
- Потеря жгутиков в макрофагах,
- Активное размножение паразитов бинарным делением,
- Разрыв клеток-макрофагов,
- Поражение регионарных лимфоузлов,
- Образование лейшманиом вдоль лимфатических сосудов,
- Распад специфических язв с образованием некротических масс.
При висцеральном лейшманиозе гранулема рассасывается, и язва не образуются. Возбудитель инфекции рассеивается по всему организму и проникает в паренхиматозные органы. В крайне редких случаях поражается стенка кишечника и надпочечники. Кожно-слизистые формы сопровождаются воспалением и деструкцией слизистой оболочки ротоглотки, носоглотки, гортаноглотки. Органы дыхания деформируются, в них появляются полипы.
У лиц с полноценной работой иммунной системы заболевание протекает бессимптомно или латентно, с маловыраженными клиническими проявлениями. При иммунодефиците и снижении общей резистентности организма лейшманиоз быстро прогрессирует. У больных возникают симптомы тяжелой интоксикации — лихорадка, озноб, ломота и сильная слабость.
- При поражении печени гепатоциты замещаются соединительнотканными волокнами, функция органа нарушается.
- В селезенке развиваются атрофические процессы с очагами ишемии и некроза.
- Результатом внедрения паразитов в костный мозг является подавление гемопоэза и анемия.
Клинические формы
Основные статьи: Кожный лейшманиоз, Висцеральный лейшманиоз
Различают кожную, слизисто-кожную и висцеральную формы инфекции.
Кожная (локализованная или диффузная) форма в Старом Свете вызывается в основном видами L. major, L. tropica и L. aethiopica (реже — L. donovani и L. infantum), а в Новом — L. mexicana и L. (Viannia) braziliensis. Около 90 % случаев кожного лейшманиоза регистрируется в Афганистане, Бразилии, Иране, Перу, Саудовской Аравии и Сирии.
Слизисто-кожная инфекция начинается как реакция на укус, в осложнённых случаях может распространяться на слизистые оболочки, вызывая сильные деформации (особенно лица). В редких случаях, при вовлечении в процесс дыхательных путей, может приводить к смерти. Виды, вызывающие её, распространены лишь в Новом Свете: L. amazonensis, L. (Viannia) braziliensis.
Висцеральные инфекции известны под различными местными названиями, например кала-азар. Признаками висцеральной инфекции являются лихорадка, увеличение печени и селезёнки, а также анемия. Вызывается в Старом Свете L. donovani и L. infantum, в Новом — L. chagasi (infantum). Около 90 % случаев висцерального лейшманиоза регистрируется в Индии, Бангладеш, Непале, Судане, Эфиопии и Бразилии.
Лечебный процесс
Лечение лейшманиоза зависит от формы патологии и тяжести процесса, вторичного бактериального инфицирования, общего состояния больного, наличия осложнений. В настоящее время разработаны эффективные и безопасные медикаменты для ликвидации инфекции.
- Этиотропная терапия висцерального лейшманиоза – применение препаратов пятивалентной сурьмы: “Солюсурьмина”, “Глюкантима”, “Неостибазона”. Их вводят внутривенно с постепенным нарастанием дозировки. Действие лекарства основано на подавлении энергообмена у безжгутиковой формы паразитов – нарушаются процессы окисления глюкозы, что препятствует образованию АТФ. Этот препарат прекращает деление лейшманий и останавливает дальнейшее развитие образовавшихся паразитов. Пятивалентная сурьма практически нетоксична. Для лечения людей применяют высокие концентрации лекарственного средства.
- При отсутствии ожидаемого эффекта лечение дополняют «Амфотерицином”. Некоторые аминогликозиды оказывают противопротозойное действие. Осложненные формы требуют проведения антибиотикотерапии «Эритромицином», “Тетрациклином», сульфаниламидными препаратами.
- Папулы обрабатывают “Мономицином” или “Уротропином”. В лейшманиомы вводят препараты сурьмы, кортикостероиды, “Мепакрин”. При наличии язв назначают внутримышечные инъекции «Мирамистина». На них накладывают повязки с мазью Вишневского, «Риванолом”, «Фурацилином”, «Акрихином». Лазерная терапия ускоряет процесс рубцевания язвенных дефектов.
- Иммуномодулирующим действием обладает человеческий рекомбинантный гамма-интерферон. Его назначают вместе с иммунотропными лекарствами, активизирующими функции Т-лимфоцитов. «Тактивин”, “Тималин», «Глутоксим» повышают синтез интерферона и усиливают дифференцировку клеток Т-ряда.
При необходимости удаляют селезенку, папулы обрабатывают жидким азотом или иссекают диатермокоагулятором.
Симптомы висцерального лейшманиоза
В зависимости от вида заболевания клиническая картина лейшманиоза может немного различаться, однако есть и общие черты. Инкубационный период при висцеральном лейшманиозе может продолжаться от 20 дней до 10 месяцев, но в среднем — 3-5 месяцев. Иногда, особенно у детей, на месте укуса москита может образоваться первичный аффект в виде папулы. На первых этапах заболевания возникает патологическая слабость и потеря аппетита. Затем, спустя некоторое время, постепенно развивается перемежающаяся лихорадка с подъемом температуры до 40 градусов. У некоторых больных могут наблюдаться скачки температуры два раза в день
Также важным характерным симптомом висцерального лейшманиоза является спленомегалия (то есть увеличение селезенки). В первые 3-6 месяцев заболевания селезенка увеличивается очень быстро, затем — медленнее. Возможно также увеличение печени. Кроме того, висцеральный лейшманиоз поражает костный мозг, что приводит к резкому развитию анемии. Кожа бледнеет, иногда приобретая фарфоровый вид. При данном заболевании происходит быстрая потеря веса. Возможно возникновение периферических отеков и диареи.
При висцеральном лейшманиозе часто возникает геморрагический синдром (с внутрикожными кровоизлияниями), носовые кровотечения, некроз миндалин и слизистой оболочки рта, а в некоторых случаях — кровотечение в желудочно-кишечном тракте.
При сильном увеличении селезенки и, как следствие высокого положения диафрагмы, происходит смещение сердца вправо. Присутствует постоянная тахикардия и периодическое снижение артериального давления. Очень часто к висцеральному лейшманиозу присоединяется пневмония, вызванная вторичной инфекцией. На терминальной стадии висцерального лейшманиоза снижается тонус мышц, происходит истончение кожи и развивается кахексия. Контуры увеличенной селезенки нередко проступают через брюшную стенку.
У людей с ослабленным иммунитетом, при отсутствии лечения, заболевание прогрессирует, нарастает истощение и наступает смерть. При субклиническом, малосимптомном течении висцерального лейшманиоза и нормальном иммунитете может наступить либо самоизлечение, либо (после успешного лечения) развивается невосприимчивость к дальнейшим заражениям. Однако (спустя годы после первичной инфекции) возможно развитие рецидива .
Лечение лейшманиоза
Проявления лейшманиоза не имеют такой специфичности, которые позволили бы исключить другие болезни, но для диагностики существует разработанный ВОЗ стандарт определения каждого случая инфекции.
Амастиготные формы лейшманий хорошо визуализируются под микроскопом, для исследования используют аспираты селезенки и костного мозга, лимфоузлов и печени. Обнаружение возбудителя в цитоплазме клеток-макрофагов – достоверный критерий для диагностики висцерального лейшманиоза. Более точная диагностика лейшманиоза – полимеразная цепная реакция, но метод пока доступен специализированным клиникам и центрам, тогда как лейшманиоз – это инфекция экономически отсталых регионов. Серологические тесты более доступны, гораздо дешевле, не менее точны и быстры в постановке, поэтому все шире используются на периферическом уровне.
При кожных формах диагностика лейшманиоза включает дифференцировку с проказой, микозами, опухолевыми процессами и осложненными экзопаразитарными инфекциями. Эталонный стандарт – обнаружение лейшманий в соскобах и отпечатках из язв при микроскопии, а также их культивирования.
Для лечения висцерального лейшманиоза ВОЗ рекомендует липосомальный Амфотерицин-В, препараты пятивалентной сурьмы, Амфотерицин-В дезоксихолат. Висцеральный лейшманиоз при своевременности терапии излечивается, применение рекомендованных лекарственных средств существенно снижает вероятность рецидивов.
Кожный лейшманиоз не относится к угрожающим жизни инфекциям, поэтому применение терапевтических средств должно учитывать не только эффект от применения, но и степень риска медикаментозного вмешательства. В связи с этим предпочтение отдается местному лечению с обязательной обработкой изъязвлений. Но при этом имеются критерии, допускающие только локальную терапию: на кожных покровах пациента не более четырех язвенных поражений, их размер не превышает 5 см, есть возможность регулярного наблюдения за процессом лечения. Если же язвенные проявления выходят за эти пределы, то кожный лейшманиоз нужно лечить одним из пятивалентных препаратов сурьмы.