Миокардиодистрофия. причины, симптомы, признаки, диагностика и лечение патологии
Содержание:
- Диагностика
- Виды миокардиодистрофии
- Дистрофия миокарда
- При беременности
- Что провоцирует / Причины Миокардиодистрофии у детей:
- Симптомы миокардиодистрофии
- Описание
- Медицинские программы
- Несколько советов по режиму дня
- Симптомы Миокардиодистрофии у детей:
- Разновидности патологического состояния
- Лечение и профилактика
Диагностика
Выявлением заболевания занимаются врачи-терапевты, кардиологи, эндокринологи, гастроэнтерологи, ревматологи.
Клиническая диагностика
Из клинических методов исследования применяется перкуссия (простукивание отдельных участков тела), при которой возможно обнаружение сдвига границ сердца влево, но на начальных стадиях миокардиодистрофии никаких изменений не выявляется. При аускультации (выслушивании при помощи фонендоскопа) возможны следующие находки:
- ослабление I тона;
- нерегулярный пульс;
- систолический шум на верхушке;
- приглушение тонов сердца;
- экстрасистолии — один из видов нарушений ритма, ощущаемый пациентами как приступы кратковременной остановки сердца.
Инструментальные методы
Из инструментальных видов исследования в настоящее время возможно применение:
- обзорной рентгенографии органов грудной клетки. Изменения будут проявляться на последних стадиях миокардиодистрофии. Характерны: увеличение тени сердца, расширение его полостей, застойные явления в нижних отделах лёгких;
- электрокардиографии (ЭКГ). Возможны следующие изменения: снижение вольтажа всех зубцов (особенно комплекса QRS) из-за снижения сократительной функции сердечной мышцы; при плохом сокращении желудочков уплощение зубца Т; различные нарушения ритма — синусовая брадикардия или тахикардия (снижение или увеличение частоты сердечных сокращений), экстрасистолы и неполные блокады ножек пучка Гиса — наиболее часто диагностируемые виды аритмий. В некоторых случаях для дифференциальной диагностики проводят фармакологические пробы с калием хлоридом (при подозрении на дефицит калия) и Обзиданом, Анаприлином (при избыточном влиянии на сердце катехоламинов — адреналина и норадреналина);
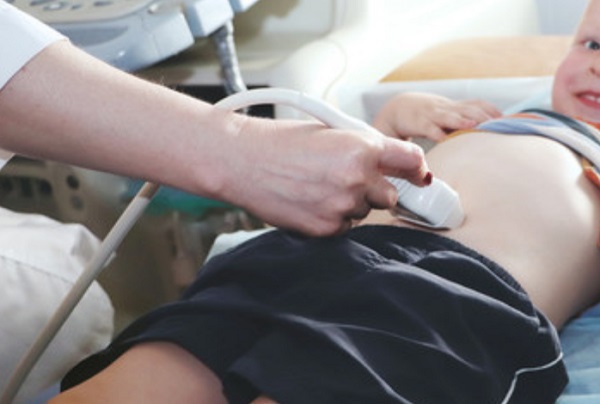
- ультразвукового исследования сердца. Позволяет определить: нарушение сократительной способности сердечной мышцы; отёк миокарда при гипотиреозе; утолщение стенок желудочков симметричного характера; расширение полостей сердца; нарушение систолической и диастолической функции желудочков; снижение фракции выброса ниже 40% (свидетельствует о том, что в аорту — главный артериальный сосуд, поступает недостаточный объём крови); чрезмерное утолщение межжелудочковой перегородки;
- доплер-эхокардиографии. С её помощью можно выявить: снижение давления в сосудах и камерах сердца; при тиреотоксикозе — увеличение объёма и скорости циркулирующей крови; при нарушении работы клапанных структур — регургитация крови (обратный ток) из желудочков в предсердия; различные пороки сердца — митральную, аортальную или трикуспидальную недостаточность или стеноз (сужение отверстия);
- сцинтиграфии. Суть метода: в организм вводят меченый изотоп таллия, который распределяется только в пределах здоровых тканей сердечной мышцы. Производят специальный снимок, на котором в клетках миокарда подсвечивается таллий. С помощью сцинтиграфии можно определить: дисфункцию желудочков в систолу и диастолу, дефект их кровенаполнения, расширение полостей сердца, жизнеспособные участки миокарда;
- магнитно-резонансной томографии. Высокоточный метод диагностики, позволяющий определить даже малейшие изменения сердца и его мышечной оболочки. Применяется редко ввиду дороговизны исследования;
- коронарографии и нагрузочных проб (велоэргометрии). Проводят с целью дифференциальной диагностики миокардиодистрофии от ишемической болезни сердца.
Из дополнительных методов исследования в части случаев важно проведение биохимических методов исследования. Среди них:
- определение уровня гормонов щитовидной железы, адреналина и норадреналина, глюкозы крови, гликозилированного гемоглобина (позволяет оценить уровень сахара за предыдущие 3 месяца), аланинаминотрансферазы, аспартатаминотрансферазы и билирубина (для оценки состояния печени), калия, кальция, натрия, хлора, железа, магния, витаминов, липидов — липопротеидов низкой и высокой плотности, триглицеридов, общего холестерина.
- Если при проведении стандартных методов исследования установить диагноз и причину развития миокардиодистрофии не удаётся, возможно проведение биопсии миокарда, заключающейся во взятии нескольких кусочков сердечной мышцы с дальнейшим изучением её микроскопическим способом.
Виды миокардиодистрофии
- Дисгормональная (метаболическая) МКД связана с нарушениями обменных процессов и изменением уровня гормонов. Чаще всего болеют женщины старше 45 лет, что связано с нарушением выработки эстрогена и тестостерона во время менопаузы. Проявления дисгормональной формы зависят от основного заболевания и уровня гормонов.
- При климаксе – приступы тахикардии, сопровождающиеся «приливами», повышенной потливостью. При этом возникают продолжительные тупые или колющие боли в грудной клетке, обычно они не связаны с физической нагрузкой.
- При гипертиреозе и тиреотоксикозе – поражается преимущественно правый желудочек, что приводит к отекам конечностей, увеличению печени, болям в сердце, аритмиям (синусовая и пароксизмальная тахикардия, мерцательная аритмия).
- Гипотиреоз – вызывает замедление обменных процессов в миокарде и вызывает задержку жидкости в кардиомиоцитах. Симптомы: постоянные боли в сердце, замедленное сердцебиение, блокады (предсердная, желудочковая).
- Тонзилогенная МКД – часто развивается при хроническом тонзиллите или после перенесенной ангины. Поражает преимущественно молодых людей. Повреждение миокарда связано с атакой компонентов иммунитета на клетки сердца. Антитела видят в них сходство со стрептококками. Проявляется интенсивной тахикардией, одышкой при физической нагрузке, периодами ухудшения общего состояния, особенно во второй половине суток.
- Анемическая МКД – возникает на фоне крупной кровопотери, железодефицитной или гемолитической анемии. В этом случае организм страдает от дефицита кислорода, из-за чего развиваются изменения в миокарде. Болезнь проявляется бледностью кожи, учащенным сердцебиением, одышкой, усиленной пульсацией сонных артерий. При прослушивании: тоны сердца громче, чем в норме, шумы в сердце, шум в шейных сосудах.
- Алкогольная (токсическая) МКД диагностируется у больных алкоголизмом. Ее появление связывают с повреждением токсинами мембран клеток и других структур. Эта форма сопровождается нарушениями со стороны нервной системы (дрожь в руках, суетливость, повышенная потливость, чувство нехватки воздуха). Со стороны сердца – нарушения ритма в виде мерцательной аритмии, снижение пульсового давления (пульс слабого наполнения), увеличение поперечных размеров сердца, отеки конечностей, приступы сердечной астмы.
- МКД физического напряжения – обнаруживается у людей, активно занимающихся спортом. У спортсменов боли возникают после продолжительных нагрузок, в ходе интенсивной подготовки к соревнованиям. Особенность: сердцебиение, покалывание в сердце, быстрая утомляемость, которые развиваются на фоне низкого кровяного давления и замедленного сердцебиения.
Дистрофия миокарда
Заболевание, связанное с поражением сердечной мышцы. Дистрофия миокарда – вторичное поражение сердечной мышцы. Часто причина болезни в осложнении сердечных заболеваний.
Кровь недостаточно поддается к миокарду. В результате этого процесса сердечная мышца не получает нужное количество кислорода.
Это ведет к нарушению функционирования сердечной мышцы. Что впоследствии приводит к отмиранию ткани миокарда.
Однако процесс заболевания обратимый. При условии своевременного лечения болезнь можно приостановить. А именно – восстановить нормальное функционирование мышцы сердца.
Провоцирующие факторы, вызывающие дистрофию миокарда можно разделить на следующие группы:
- сердечные нарушения;
- внешние воздействия
Сердечные нарушения касаются преимущественно сердечнососудистой системы. К ним можно отнести:
- снижение подачи кислорода;
- повышенный уровень кальция;
- болезнетворные бактерии;
- поражение мышцы жировыми клетками;
- сокращение работоспособных клеток в сердце
Это наиболее распространенные причины, связанные с патологией сердечной мышцы. Помимо перечисленных причин существуют внешние воздействия.
Их подразделяют на следующие факторы:
- воздействие гормонов;
- отравления организма;
- облучение;
- физическая нагрузка;
- неправильное питание;
- стрессы
Эти воздействия способствуют возникновению нарушений в сердечной деятельности. Облучение и стрессы наиболее способствуют таким нарушениям.
Неправильное питание также воздействует на сердце. Сердце работает, когда мы трапезничаем. Переедание или же наоборот недоедание может напрямую сказаться на работе сердца.
Отравление организма вызывает общую интоксикацию. Клетки крови получает недостаточное количество питательных веществ. Соответственно сердечная система также страдает.
Клинические признаки заболевания характеризуются различными патологическими изменениями.
При этом больной может не обращать внимания на такие признаки только в молодом возрасте. Затем симптомы более явно выраженные.
К наиболее распространенным симптомам заболевания относят:
- стенокардия;
- гипертония;
- чувство страха;
- нарушение ритма сердца;
- отеки;
- снижение трудоспособности;
- снижение массы тела;
- раздражительность;
- одышка
Стенокардия может проявляться приступами. Приступы могут быть кратковременными. Или же продолжаться довольно длительно.
Приступ стенокардии проявляться одышкой, болью за грудиной. Больной начинает задыхаться. Чувствует острую боль в груди. И если не предпринять определенные меры, то человек может умереть.
Гипертония проявляется повышением давления. Повышенное давление также связано с недостатком воздуха сердечной мышцы.
Чувство страха касается также работы сердца. А также тревожность, раздражительность является проявлением нарушений функционирования сердца.
Отеки преимущественно распространяются на нижние конечности. Ряд симптомов определенно оказывают неблагоприятное влияние на работоспособность человека.
Больной ощущает не только внешнюю обеспокоенность, но и физические проявления. Например, одышка и снижение массы тела.
Нарушения касаются и центральной нервной системы. Больного беспокоит нарушение сна. А также повышенное потоотделение. Левая сторона тела сопровождается болевыми ощущениями. Боль локализуется в левой стороне тела. Больного мучает повышенная утомляемость. Он не может выполнять даже самую элементарную работу.
При беременности
Чаще всего среди заболеваний миокарда у беременных встречается именно миокардиодистрофия.
Гинекологам довольно часто приходится сталкиваться с этим диагнозом в повседневной практике, хотя он не всегда обоснован. Если отойти от всех случаев, где миокардиодистрофия граничит с другими органическими заболеваниями сердца (клапанные пороки, миокардит и т.д.), то к дистрофии сердечной мышцы можно будет отнести лишь те патологические изменения, которые возникают при анемии, авитаминозе, интоксикации, переутомлении у беременных.
Для беременных, которые страдают миокардиодистрофией, по данным Института акушерства и гинекологии АМН характерно: присоединение позднего токсикоза (35%), преждевременное отхождение вод (28%), слабость родовой деятельности (12%), перинатальная смертность (6%).
Терапия беременных с миокардиодистрофией заключается в устранении основного заболевания, повлекшего данную патологию, компенсацию сердечной деятельности и ликвидации осложнений беременности. Прерывание беременности не требуется в большинстве случаев.
Что провоцирует / Причины Миокардиодистрофии у детей:
Основа развития миокардиодистрофии любой природы – это острая или хроническая гипоксия миокарда. Под гипоксией понимают пониженное содержание кислорода.
Причин развития данного отклонения множество:
- экстракардиальные заболевания (хронический тонзиллит, анемия, тиреотоксикоз, различные отравления, хронические соматические заболевания, гипотиреоз)
- болезни миокарда (кардиомиопатия, миокардит)
- физическое перенапряжение у спортсменов
В следствие этих причину нарушается энергетический, белковый, электролитный обмены в кардиомиоцитах, накапливаются патологические метаболиты. Потому и возникают соответствующие симптомы: нарушения ритма сердца, сердечные боли и пр.
Миокардиодистрофия у детей – это вторичный процесс, базирующийся на дисметаболических, вегетативных, ферментативных, нейрогуморальных, электролитных нарушениях.
Вероятные причины дистрофии миокарда у ребенка могут быть такими:
- перинатальная энцефалопатия и синдромы дезадаптации
- перенесенные внутриутробные инфекции
- анемии различного происхождения
- частые простудные заболевания
- заболевания крови
- хроническая носоглоточная инфекции
- гиподинамия
- эндокринная патология
- ожирение
- ксенобиотики различного происхождения
- целый ряд лекарственных средств (цитостатические иммунодепрессанты, гормональные препараты, транквилизаторы, некоторые из антибиотиков)
- физические перегрузки
Симптомы миокардиодистрофии
 Быстрая утомляемость — один из ранних симптомов миокардиодистрофии.
Быстрая утомляемость — один из ранних симптомов миокардиодистрофии.
На ранних стадиях миокардиодистрофии жалобы на сердце могут отсутствовать. Быстрая утомляемость, снижение работоспособности, плохая переносимость физических нагрузок могут быть расценены как проявления основного заболевания.
В дальнейшем пациенты наиболее часто отмечают боли (кардиалгии), локализующиеся в области верхушки сердца (5 межреберье слева, примерно на уровне середины ключицы). Эти боли длительные, не имеющие четкой непосредственной связи с физической нагрузкой. Однако они могут появляться через какое-то определенное время после предшествующих длительных физических или психоэмоциональных нагрузок. Эти ощущения способны уменьшаться или проходить после приема успокаивающих средств, корвалола, валидола и т. п.
Нитроглицерин не оказывает на них быстрого эффективного действия. Часто боли в области сердца беспричинные, колющие.
Многих пациентов беспокоит чувство нехватки воздуха, одышка. Явление вначале появляется при физической нагрузке, а затем возникает и в покое. Больные также жалуются на частое сердцебиение. Одышка и сердцебиение – признаки развившейся сердечной недостаточности.
При выраженной миокардиодистрофии появляются отеки на ногах, усиливающиеся к вечеру. Могут возникнуть нарушения ритма и проводимости, что ведет к ощущениям перебоев в работе сердца и неритмичного сердцебиения, головокружению, обморокам.
При прогрессировании заболевания усиливаются признаки сердечной недостаточности. Одышка появляется в положении лежа, вынуждая больного спать в полусидячем положении. Может появиться увеличение живота за счет накопления жидкости в брюшной полости.
Описание
Дистрофия миокарда в современной кардиологии получила название «Миокардиодистрофия». Данное заболевание имеет хроническую форму, а выражается нарушением метаболических процессов в сердечной мышце. Самостоятельно такой патологический процесс прогрессировать не может, зато на фоне других поражений сердечно-сосудистой системы продуктивно прогрессирует. Несмотря на то, что в медицине имеются случаи полностью излеченной миокардиодистрофии, медики уверены, что болезнь излечена лишь частично.
Преобладание этого сердечного недуга влечет за собой аномальный спад тонуса мышечной системы сердца, в результате чего формируются все предпосылки для развития сердечной недостаточности с ее осложнениями
Чтобы этого избежать, важно не только пить таблетки, но и понять причину патологического процесса
Этиология миокардиодистрофии классическая, то есть свойственна и другим заболеваниям миокарда и сосудистой системы
Среди располагающих факторов важно оговорить кислородное голодание, низкий уровень углеводов, белков, микроэлементов и витаминов
Кроме того, обострение может возникнуть на фоне преобладания в организме таких патогенных процессов, как инфекционные заболевания, алкоголизм, курение, героиновая зависимость, проблемы эндокринной системы, физическая нагрузка, превышающая потенциальные возможности миокарда. А вот стресс и эмоциональная нестабильность способствуют обострению основного заболевания из области кардиологии, в результате чего прогрессирует миокардиодистрофия.
Каждый пациент, лично столкнувшийся с данным диагнозом, должен понимать, что на ранней стадии заболевания все изменения и нарушения еще обратимы, но только при адекватно подобранной схеме лечения. В более запущенных клинических картинах стремительно прогрессирует атрофия волокон миокарда и сердечная недостаточность, заметно сокращая качество и продолжительность жизни пациента.
Согласно статистике, болезнь формируется в любом возрасте, но особенно она опасна в случае поражения детских организмов и беременных женщин.
Медицинские программы
Заказать программу
Личный врач
42 500 Р
Заказать программу
Здоровье (кардио) Plus КАСКАД
347 200 Р
Заказать программу
Кардиофон
76 300 Р
Заказать программу
Диагностика сосудов сердца
43 600 Р
Заказать программу
Кардиообследование за 2 дня
от 30 500 Р
Заказать программу
Здоровье (Кардиолог)
118 800 Р
Заказать программу
Личный врач Кардиолог
67 600 Р
Заказать программу
Кардиопрофи — идеальное
45 200 Р
Заказать программу
Кардионорм — достаточное
34 700 Р
Заказать программу
Кардиоконтроль
27 300 Р
Заказать программу
Ранняя диагностика атеросклероза
23 800 Р
Заказать программу
Профилактика инсульта
от 17 800 Р
Заказать программу
Кардио-мини
10 200 Р
Несколько советов по режиму дня
Человеку, которому была диагностирована дисметаболическая миокардиодистрофия, стоит придерживаться следующих правил в повседневной жизни:
Засыпать и просыпаться по режиму, в определенное время. спать нужно не меньше 9 часов ночью и 2 часов днем.
Совершать ежедневные тренировки, длящиеся не дольше получаса. Стоит следить за тем, чтобы организм сильно не уставал, что может спровоцировать диффузно – дистрофические изменения в миокарде. Если состояние пациента резко ухудшается, то врач рекомендует полупостельный режим.
Регулярно заниматься лечебной физкультурой, дыхательной гимнастикой, плаванием, ходьбой, катанием на велосипеде. Следует исключить подъем тяжести и различные соревнования по видам спорта.
Наблюдать за организмом во время выполнения физических упражнений – стоит не допускать появления одышки. Если возникли диффузно – дистрофические признаки, то обязательно прервать тренировку и немного отдохнуть.
Нельзя перегреваться или переохлаждаться.
Не игнорировать физиопроцедуры
Очень полезен душ, ванны с хвоей и морской солью.
Несколько раз в год проходить курс массажа, который уменьшает отечность.
Очень важно не переутомляться психически. При повышении эмоциональности стоит пить валериану или пустырник, иначе появится лишняя стимуляция сердечной мышцы нервной системой.
Рекомендуется полностью исключить употребление алкоголя и курение табака
Вредные привычки приводят к гипертонии и сильной нагрузке на сердце.
Все описанные действия улучшают процесс кровообращения и ускоряют лечение миокардиодистрофии. Кроме того, активная жизненная позиция нормализует обмен веществ и считается гарантией избежания тромбов.
Стоит не забывать о том, что именно миокардиодистрофия сложного генеза приводит к необратимым последствиям. Это говорит о том, что патологию нужно своевременно лечить. Помимо этого, пациент должен иметь положительное настроение и изменить свой образ жизни в лучшую сторону. Дисгормональная миокардиодистрофия не смертельна при правильной терапии.
Симптомы Миокардиодистрофии у детей:
- сердечная боль
- одышка при физических нагрузках
- слабость
- сердцебиение
- перебои в сердце
Совсем маленькие дети не могут идентифицировать эти симптомы и пожаловаться на них. Чаще всего в совсем раннем возрасте рассматриваемое нарушение обнаруживается при осмотре у педиатра.
МКД при анемии
При анемии любого развития уменьшается гемоглобин и число эритроцитов. Развитие гемической гипоксии приводит к энергетическому дефициту в миокарде. В начале анемии умеренный энергетический дефицит приводит к адаптивной стимуляции кровообращения и усиление функции сердца. При этом проявляется циркуляторно-гипоксический синдром (который бывает при анемиях): тахикардия, одышка, систолические шумы над сердцем и сосудами, громкие тоны сердца.
Если анемия долгое время не лечится (что сохраняет тканевую гипоксию), усугубляется энергетический дефицит, а это провоцирует развитие дистрофических изменений в миокарде и угнетение его функциональности. На ЭКГ становятся видны изменения: предсердная или желудочковая экстрасистолия, уплощенный или отрицательный зубец Г и т. д. При нехватке адекватного лечения может развиться сердечная недостаточность у ребенка.
Лечение МКД с анемией начинается с излечения анемии в зависимости от ее природы (применяются витамины, препараты железа, возможно – глюкокортикостероиды). Лечение самой миокардиодистрофии не отличается от такового без анемии.
МКД при хроническом тонзиллите
Тонзилогенная миокардиодистрофия у детей проявляется болями в области сердца, которые имеют ноющий, колющий, длительный характер. Иногда боль очень интенсивная. Чаще всего обнаруживают нарушения ритма сердца: миграция источника ритма, нерегулярный синусовый ритм, экстрасистолия, внутрипредсердная и внутрижелудочковые блокады.
МКД постмиокардитическая
После того, как ребенок переболел острым миокардитом, могут сохраняться дистрофические изменения в миокарде на протяжении полугода, года и дольше. Изменения видны в основном благодаря ЭКГ. Во многих случаях бывает снижение процессов реполяризации в левых грудных отведениях и пр. Могут быть стойкие эктопические нарушения ритма в виде экстрасистолии, парасистолии, реже — мерцательной аритмии.
Разновидности патологического состояния
Диффузная дистрофия мышечного слоя сердца может по-разному проявляться, в связи с чем, выделяют несколько разновидностей данного состояния.
Жировая дистрофия миокарда подразумевает скопление капелек жира в некоторых клетках мышечного слоя. Их размеры увеличиваются, замещая собой цитоплазму, а составляющие клеток – метахондрии – разрушаются.
Исследования показывают, что полости растянуты, а мышечный слой имеет дряблый вид и глинисто-желтый оттенок. Главной причиной такого состояния является питание кислородом в недостаточных количествах, а также патологическое состояние обменных процессов из-за перенесенных инфекционных заболеваний. Негативно сказывается и потребление витаминов и белков в малых количествах.
Часто дистрофия среднего мышечного слоя сердца развивается у спортсменов. Когда они выполняют физические упражнения, то ЧСС возрастает, достигая 200 ударов в минуту. В таком режиме мышца не имеет возможности полностью расслабиться, что говорит об отсутствии диастолы. Это провоцирует внутреннее напряжение и его нарастание. Кровь циркулирует плохо и снижение уровня содержания кислорода внутри организма неизбежно. Далее начинается анаэробный гликолиз, молочная кислота образуется, а митохондрии и другие органеллы наоборот.
Название дисгормональной дистрофии говорит само за себя, т.е. миокард поражается в результате дисбаланса гормонов, выделяемых щитовидной железой. Биологически активные вещества воздействуют на обменные процессы белков и электролитов, с чьей помощью возрастает уровень меди, глюкозы и железа в крови. Таким образом, активизируется синтез жирных кислот, и начинают откладываться энергетические запасы, необходимые мышечным клеткам.
Недостаточное питание внутренних органов и тканей кислородом может вызвать нарушение клеточного метаболизма миокарда ишемического характера. УЗИ показывает, что при таких обстоятельствах мышечный слой имеет дряблое состояние, области, которым не хватает кислорода, отличаются бледностью и отечностью. Причем, в некоторых артериях прослеживаются тромбы. Клиническая картина болезненного состояния такова: остро чувствуется нехватка воздуха, болевой синдром с левой стороны в области груди, повышенное артериальное давление и преследуемое чувство страха.
Очаговая дистрофия — одна из форм поражения миокарда. Является средним этапом между болями за грудиной и инфарктом миокрада. Как и в аналогичных ситуациях, провоцирующим фактором является нарушение процессов кровообращения. Патология больше характерна у пожилых людей. Изначально боль появляется только при нагрузках, но со временем мучает больного даже в состоянии покоя.
Дистрофией мышечного слоя левого желудочка называется состояние, когда он уменьшается в толщине. Подобное состояние может отразиться на функциях и других внутренних органов.
Осторожно! При отсутствии адекватного лечения патология можетпривести к сердечной недостаточности, и как следствие — к смерти. Ярко выражает себя еще зернистая дистрофия, проявляющаяся в виде мутного набухания миокарда
При данном виде патологии нарушаются коллоидные свойства внутренней среды клетки, и там начинают проявляться белки (зерна)
Ярко выражает себя еще зернистая дистрофия, проявляющаяся в виде мутного набухания миокарда. При данном виде патологии нарушаются коллоидные свойства внутренней среды клетки, и там начинают проявляться белки (зерна).
Лечение и профилактика
Лекарственная терапия при данной проблеме должна быть направлена на устранение первопричины дегенерации мышцы сердца, то есть, основного заболевания. Так, если дистрофия миокарда возникла вследствие нарушений обмена белка, необходимо восполнить дефицит этого компонента в рационе (оптимальное количество — 80–140 г в сутки).

В ситуации, когда к развитию миокардиодистрофии привели эндокринные изменения в организме, связанные с дисфункцией щитовидки, пациенту назначают корректирующую гормональную терапию. Как правило, после окончания такого медикаментозного лечения признаки дегенерации сердечной мышцы полностью исчезают.
При ярко выраженной симптоматике пациентам с миокардиодистрофией назначают гликозиды, витамины группы В, препараты калия и магния. Лечение заболевания непременно должно сопровождаться полным психическим и физическим покоем больного.
После перенесенной болезни нарушения питания сердечной мышцы могут давать о себе знать еще в течение нескольких лет. В этот период пациенту показаны кардиотропные медикаментозные средства:
- Витамины группы С, В.
- Панангин, Магнерот (препараты магния и калия).
- Фолиевая кислота.
Если больного продолжают беспокоить боли в сердце психоэмоционального происхождения, врач должен назначить ему успокаивающие лекарственные препараты — Корвалол, Валидол, настойки пустырника и валерианы.
Основные профилактические мероприятия:
- полноценный рацион с достаточным количеством необходимых для здоровья сердца минералов и витаминов;
- регулярные физические нагрузки средней интенсивности;
- своевременная диагностика, лечение и профилактика хронических системных заболеваний;
- отказ от вредных привычек.
При отсутствии надлежащего лечения миокардиодистрофия может привести к сердечной недостаточности. В случае своевременной диагностики заболевания и правильно подобранной медикаментозной терапии основного недуга пациенты с миокардиодистрофией полностью выздоравливают.
Итак, дистрофические изменения в сердечной мышце всегда вторичны. Они возникают на фоне гормонального дисбаланса, метаболических нарушений либо являются логическим продолжением хронических патологий миокарда.
Любые формы дегенерации мышцы сердца могут протекать бессимптомно либо сопровождаться болями в груди, одышкой, «скачками» давления и нарушениями сердечного ритма.
Медикаментозная терапия при наличии данной проблемы должна быть направлена на устранение заболевания, следствием которого стали симптомы миокардиодистрофии. При своевременной диагностике и правильно подобранном лечении пациенты, у которых был выявлен такой недуг, полностью выздоравливают.
- Боль в сердце
- Боль по всей левой стороне тела
- Нарушение сердечного ритма
- Нарушение сна
- Нехватка воздуха
- Одышка
- Отечность нижних конечностей
- Повышенная утомляемость
- Потеря веса
- Потливость
- Раздражительность
- Снижение работоспособности
- Увеличение размеров сердца
- Чувство незащищенности
- Чувство страха
Дистрофия миокарда – понятие, обозначающее вторичное поражение или различные нарушения патологического характера в сердечной мышце. Зачастую это заболевание является осложнением сердечных болезней, сопровождаемых нарушением питания миокарда. Дистрофия несёт за собой снижение тонуса мышц, что может стать благоприятной почвой для формирования сердечной недостаточности. Возникает она из-за недостаточной подачи крови к миокарду, отчего его клетки не получают достаточного количества воздуха для своего нормального функционирования. Это приводит к атрофии или полному отмиранию тканей миокарда.
Изменения в работе сердца при дистрофии миокарда носят обратимый характер. А своевременная диагностика и лечение навсегда избавят больного от расстройства работы сердца. Болезнь подтверждается только в случае доказательства нарушения обменных процессов, из-за чего и происходит разрушение мышцы. В группе риска находятся люди старше сорока лет. Но в последнее время наблюдается понижение нижнего возрастного порога.