Корь. причины, симптомы и лечение кори
Содержание:
Клиническая картина типичной кори
Пятна Бельского—Филатова—Коплика на внутренней поверхности щеки
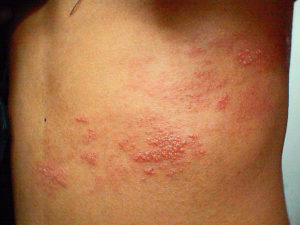
Инкубационный период 8-14 дней (редко до 17 дней). Острое начало — подъём температуры до 38-40 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головная боль, отёк век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек в области моляров появляются мелкие белёсые пятнышки, окруженные узкой красной каймой — пятна Бельского-Филатова-Коплика — патогномоничные для кори. Коревая сыпь (экзантема) появляется на 4-5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Лечение кори
Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
1. Постельный режим
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
2. Симптоматическое лечение (лекарства при кори)
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
Лекарственные средства при кори
При боли и повышенной температуре назначаются жаропонижающие препараты — «Диклофенак», «Ибупрофен», «Парацетамол».
Детям, вместо лекарственных препаратов лучше применять холодные компрессы на лоб, шею, запястья и подмышки.
Не рекомендуется также давать детям «Аспирин», т.к. он может спровоцировать ряд осложнений, включая синдром Рея.
При сильном кашле назначают отхаркивающие препараты и муколитики — «Амброксол», «АЦЦ», «Бромгексин», «Лазолван», «Мукалтин», «Корень алтея».
Важно! Муколитические средства давать детям, возрастом до 2х лет запрещено!
При аллергических реакциях, высыпаниях на коже и зуде назначается прием антигистаминных препаратов — «Диазолин», «Кларитин», «Супрастин».
При сильном зуде кожи рекомендуется ежедневно омывать кожу водой с порошком «Деласкин».
Против тошноты и рвоты назначают — «Мотилиум», «Пипольфен», «Церукал».
Для полоскания ротоглотки применяют отвар из ромашки аптечной, или же раствор хлоргексидина.
При покраснении глаз, назначается их промывание крепким чаем.
При развитии конъюнктивита, в зависимости от его типа, глаза обрабатываются антибиотиками (при бактериальном конъюнктивите) – «Левомицитин» (0,25 %), «Альбуцид» (20 %), «Ципрофлоксацин», противовирусными средствами (при вирусном конъюнктивите) — «Интерферон», «Керецид», «Лаферон».
Для профилактики осложнений, глаза закапывают противовоспалительными каплями – «Сульфацил».
Антибиотики. При сопутствующем инфицировании организма бактериальной инфекцией, назначается курс антибактериальных препаратов (антибиотиков). Антибиотики назначаются на основе диагностики и зависят от конкретного вида бактерий.
3. Дезинтоксикационная терапия
Вирусная и бактериальная инфекция, а также продукты их жизнедеятельности, накапливаясь в организме вызывает симптомы интоксикации (отравления) организма, которая проявляется в виде тошноты, приступов рвоты, отсутствия аппетита, повышенной температуры тела и других проявлений.
Для выведения токсинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
- обильное питье — до 2-3 л жидкости в сутки, желательно добавляя в питье витамин С;
- прием детоксикационных препаратов: «Атоксил», «Альбумин».
4. Укрепление иммунной системы
Для укрепления иммунитета назначается дополнительные дозы витаминов, особенно при кори показана большая доза витамина А (ретинол), которая минимизирует риск смертности, а также повышенную дозу витамина С (аскорбиновая кислота).
Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Способы лечения
При митигированной форме кори лечение носит симптоматический характер.
Больной должен соблюдать постельный режим. Помещение, в котором он находится, необходимо регулярно проветривать.
Питание должно подаваться или в жидком, или в полужидком виде. Блюда должны быть полноценными, но легкоусвояемыми. Рекомендовано давать протертые пюре из овощей или курятины, фруктовые кисели, кефир. Когда состояние больного улучшится, в рацион можно включить рыбу и нежирное мясо. Рекомендуется пить как можно больше жидкости.
Необходимо ежедневно менять нательное и постельное белье, осуществлять водные процедуры, чистить зубы. По мере необходимости следует освобождать носовые ходы от слизи и засохших корок, промывать глаза.
Так как митигированная корь – это облегченный вариант болезни, то используются только симптоматические лекарственные средства – это:
- обезболивающие препараты для подавления головных болей – Анальгин, Баралгин,
- жаропонижающие средства – Аспирин, ацетилсалициловая кислота,
- средства местного действия с сосудосужающим эффектом, что актуально при сильном насморке – Нафтизин, Санорин,
- комплексы с содержанием витаминов В и С.
Если наблюдаются интоксикации и катаральные явления, спровоцированные осложнениями, назначают внутривенное вливание глюкозы, физиотерапевтические процедуры.
При угрозе присоединения бактериальной инфекции либо присутствии симптомов развивающейся пневмонии назначают курс антибактериальных препаратов широкого спектра действия.
Также в ходе терапии могут применяться народные средства, но только после консультации со специалистом. Такие способы направлены на борьбу с симптомами кори.

К народным рецептам от кори, протекающей в легкой форме, можно отнести следующие:
- настой на основе петрушки. Для приготовления нужно взять столовую ложку измельченных или свежих корней петрушки, залить их стаканом кипятка. Настаивать средство нужно в течение 8 часов. Принимать настой по столовой ложке за полчаса до еды 3-4 раза в день,
- состав из малины и меда. Взять 2 столовые ложки сухих ягод и залить стаканом кипятка, затем дать средству настояться в течение часа. В готовый настой добавить чайную ложку натурального меда. Принимать состав вместо чая несколько раз в день,
- отвар на цветках липы. Нужно подготовить 2 столовые ложки сухого сырья и залить двумя стаканами горячей воды, прокипятить в течение 10 минут. Пить перед сном по 1 стакану.
Симптомы заболевания
Типичная корь у детей имеет характерную симптоматику. Она начинается остро.
Этап 1
Появляются признаки интоксикации и катарального воспаления. К начальным симптомам относятся сухой надоедливый кашель, заложенность носа, иногда с умеренными слизистыми выделениями.
Температура повышается в рамках субфебрильных показателей. В первый день болезни местные проявления будут скудные: незначительное покраснение и разрыхленность слизистой ротоглотки.
Этап 2
На вторые–третьи сутки катарального периода признаки кори становятся более выраженными. Кашель усиливается, может быть резким, грубым. Начинает проявляться конъюнктивит. Наблюдается отек век, гиперемия, светобоязнь. На мягком небе видны довольно крупные пятна темно-красного окраса. Слизистая щек отечная, гиперемированная, рыхлая.
Этап 3
За 1–2 дня до начала высыпания можно увидеть пятна Бельского – Филатова – Коплика. Этот симптом специфичен для кори. Если ребенок откроет рот, то в области малых коренных зубов, на щеках, деснах и внутренней поверхности губ будут выявляться характерные маленькие белесые точки, окаймленные венчиком красного цвета.
Эти пятнышки не сливаются. Они похожи на прыщики и представляют собой участки погибшего эпителия. Часто их появление сопровождает сероватый налет на деснах и языке. Может развиваться дисфункция ЖКТ — из-за внедрения вируса в слизистую оболочку кишечника.
Этап 4
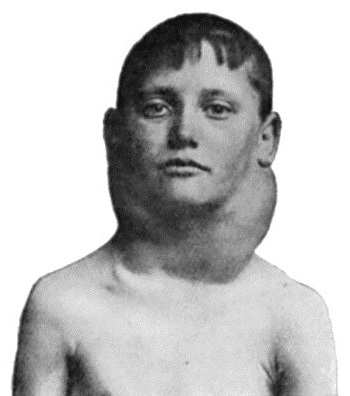
Симптомы интоксикации в катаральную фазу будут выражаться умеренно или слабо. Температура тела поднимается не выше 38°C, реже — 39°C. Больной ребенок испытывает недомогание, слабость, снижение аппетита, головные боли. При развитии ранних осложнений самочувствие малыша будет значительно хуже. К концу катарального периода ребенок имеет характерный внешний вид: одутловатое лицо, опухшие веки, на глазах слезы, из носа текут сопли.
Этап 5
На четвертый–пятый день болезни начинается сыпь. Изменения в ротовой полости сохраняются. Больного беспокоит насморк. Кашель становится более частым, иногда мучительным. Горло становится воспаленным. Может появиться осиплость голоса из-за поражения гортани. У детей младшей возрастной группы, особенно у грудничков, возможны диспепсические расстройства.
Нарастает интоксикация. Термометр показывает высокие значения (от 38,5 до 40°C). Может быть выраженная головная боль, бред, рвота, учащение пульса, снижение артериального давления и другие симптомы. Наблюдается лимфаденопатия.
Экзантема будет высыпать 3–4 дня, строго поэтапно. Таким же последовательным будет преобразование в пигментацию. Первые элементы сыпи возникают за ушными раковинами и на носу. Затем они распространяются на подбородок, шею, верхнюю часть плечевого пояса. На вторые сутки экзантема покрывает кожу туловища, на третьи — верхние и нижние конечности. Высыпания вначале пятнистые, потом они растут, сливаются и становятся пятнисто-папулезными.
Этап 6
Через 2–3 дня от появления первых элементов сыпи начинается период пигментации. Пигментированные участки возникают в той же последовательности: голова, тело, конечности. Можно наблюдать следующую картину: на лице и верхней части туловища видна пигментация, на руках и ногах — яркая сыпь. Эта отличительная особенность высыпаний помогает при проведении дифференциального диагноза.
Этап 7
При гладком течении болезни пигментированные элементы постепенно будут проходить.
К седьмому–девятому дню исчезнет клиника катаральных явлений. При тяжелых формах и присоединении вторичной инфекции длительность болезни увеличится. Это будет негладкое течение кори. Характер симптомов будет зависеть от локализации и этиологии осложнений.
Online-консультации врачей
| Консультация гастроэнтеролога детского |
| Консультация пластического хирурга |
| Консультация массажиста |
| Консультация неонатолога |
| Консультация стоматолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация офтальмолога (окулиста) |
| Консультация детского психолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация сексолога |
| Консультация специалиста банка пуповинной крови |
| Консультация эндокринолога |
| Консультация пульмонолога |
| Консультация эндоскописта |
| Консультация онколога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Краткое описание болезней
Корь
Корь у детей (лат. Morbilli) — это острая инфекция, которая передается от заболевшего другим людям воздушно-капельным путем. Инфекционным агентом является РНК-вирус (миксовирус). Восприимчивость к заболеванию практически стопроцентная. В холодное время вспышки кори у детей фиксируются в детских садах чаще.
Инкубационный период продолжается в среднем две недели. Болезнь развивается быстро. Вначале появляются признаки катарального воспаления совместно с интоксикацией. Температура тела поднимается до 38°C, реже — 39°C. Ребенка беспокоит общее недомогание, ринит, конъюнктивит, продолжительный сухой кашель.
Постепенно симптомы нарастают, и на 3–4-й день болезни проявляется специфическая сыпь на коже и слизистых. Вначале видны пятна различной формы, которые могут расти и сливаться, возвышаясь над эпидермисом, образуя узелки. Через пару суток яркие высыпания сменяются бледной пигментацией. Элементы сыпи на теле возникают поэтапно (сверху вниз).
Если течение болезни гладкое и нет осложнений, то выздоровление наступает к 7–9-му дню.
При атипичных вариантах патологии или вовлечении в процесс микробной флоры сроки изменяются. Так как коревой вирус приводит к угнетению местного и общего иммунитета, вторичные инфекции протекают тяжело и могут привести к трагичному финалу. В 2017 году ВОЗ зарегистрировала 92 тысячи смертельных случаев от кори у детей до 5 лет.
Лечение нацелено на подавление симптомов болезни. Профилактические меры включают вакцинацию, введение иммуноглобулинов и неспецифические мероприятия. Прививка от кори внесена в национальный прививочный календарь. Все дети, если они не имеют медотвода, подлежат обязательной вакцинации.
Краснуха
Краснуха (лат. Rubeolla) — это антропонозная инфекция, которую порождает РНК-вирус (род рубивирусов). Механизм передачи чаще аэрозольный, реже контактный или парентеральный. Если женщина заражается во время беременности, то возбудитель передается плоду (врожденная краснуха). Приобретенная форма болезни чаще возникает у детей от 2 до 9 лет.
Инкубационный период не превышает 2–3 недель. Продромальная стадия наблюдается не всегда, и ее продолжительность варьируется от пары часов до нескольких дней.
Ее проявления: субфебрильная температура, плохое самочувствие, умеренные катаральные явления (заложенность носа, дискомфорт в горле, покраснение глаз и ротоглотки), лимфаденит затылочных и шейных узлов.
Затем начинается этап высыпаний, длящийся 3–4 дня. Сыпь в большинстве случаев бледно-розовая, мелкая, с ровными контурами. Она появляется одномоментно на лице, туловище и конечностях.
Иногда визуально картинка может напоминать сыпь при кори. Экзантема проходит бесследно к 4-м суткам от начала высыпаний.
Полиаденит является типичным признаком болезни. Чаще увеличиваются задние шейные и затылочные лимфатические узлы, реже — подчелюстные, околоушные, подмышечные и подколенные. Внутренние органы, как правило, не поражаются. Возможны воспалительные процессы в суставах. Самым опасным последствием инфекции считается воспаление головного мозга. Летальные исходы практически не наблюдаются.
Для врожденной краснухи характерна патологическая триада: порок сердца, катаракта и потеря слуха. Однако при попадании вируса в кровоток плода он способен привести к развитию аномалий в любой системе организма. Поражаются сразу несколько органов.
В нашей стране от краснухи прививают всех детей, если нет противопоказаний. Первая инъекция делается в год, вторая в 6 лет. В ответ на вакцинацию вырабатывается стойкий иммунитет.
Этиология
Вирус кори РНК содержащий вирус семейства Paramyxoviridae, рода Morbillivirus. Морфология вируса типична для парамиксовирусов: вирионы сферической формы с липопротеидной оболочкой и спиральным нуклеокапсидом, представленным одной молекулой однонитчатой минус РНК, главным белком нуклеокапсида N фосфопротеидом Р и РНК-зависимой РНК-полимеразой.
Наружная поверхность оболочки вируса состоит из липидов мембран клеток-мишеней и гликопротеидов (Н и F) вируса, выступающих на ней в виде “шипов”.
Гликопротеид Н — гемагглютинин, ответственен за прикрепление (адсорбцию) вируса к поверхности клетки-мишени. Клеточным рецептором для вируса кори является кофактор комплемента — трансмембранный протеин CD46, обнаруживаемый только на человеческих и обезьяньих клетках. Он представлен, прежде всего, на эпителиальных клетках слизистых оболочек, кожи, нейроглии, что определяет эпителиотропность вируса кори.
Гликопротеид F — обеспечивает слияние липидной оболочки вируса с липидами стенки клетки-мишени с образованием поры (мостика), необходимой для проникновения нуклеокапсида вируса. Кроме того, способен вызывать слияние поражённых клеток с множеством интактных. В результате образуются симпласты — гигантские многоядерные нежизнеспособные клетки, в которых происходит дальнейшее накопление вируса. Благодаря механизму симпластообразования вирусы не попадают в межклеточное пространство, избегая тем самым воздействия на них вируснейтрализующих антител.
К внутренней поверхности оболочки вируса прилегает матриксный или мембранный белок, которые называют матриксом вириона (М). Гемагглютинин Н, белок слияния F, мембранный белок М и нуклеокапсидный протеин NP различны по степени иммуногенности. Наиболее иммуногенен гемагглютинин Н, наименее — мембранный белок М.
Вирионы проникают в клетку-мишень без образования эндосом. РНК-полимераза вносится в клетку вместе с нуклекапсидом вируса. Транскрипция, синтез белка и репликация генома происходит в цитоплазме. Геном транскрибируется с помощью РНК-зависимой РНК полимеразы в отдельные иРНК и полноценную плюс матрицу для геномной вирусной РНК. Вновь синтезированные геномы взаимодействуют с основными белками вируса, образуя нуклеокапсиды, которые связываются с М-белком и окружаются оболочкой из модифицированной плазмолеммы клетки-мишени. Вирионы выходят из клетки процессом почкования.
Инфицирование Т- и В-лимфоцитов позволяет с одной стороны объяснить развитие “иммунной коревой анергии”, с другой — возможность в ряде случаев проникновения инфекции через гематоэнцефалический барьер с последующей репликацией вируса в ЦНС с развитием острого энцефалита, менингоэнцефалита.
Вирус кори
Репликация мутантных штаммов вируса кори с дефектом М-протеина сопровождается накоплением вирусных нуклеокапсидов в инфицированных нейронах и глиальных клетках без образования симпластов. Это приводит к длительной персистенции вируса в ЦНС и может проявиться развитием подострого склерозирующего панэнцефалита через 5-10 лет после перенесенной кори с частотой 1 на 300 тысяч случаев.
Вирус кори нестоек в окружающей среде, гибнет от солнечного света и ультрафиолетовых лучей в течение 8-10 минут. При комнатной температуре инактивируется через 3-4 часа и быстро погибает при высыхании, при температуре 56 градусов погибает через 30 минут. Вирус хорошо переносит низкие температуры на протяжении нескольких недель. Чувствителен к воздействию детергентов, дезинфектантов.
Вирус кори культивируют на первично-трипсинизированных культурах клеток почек обезьян и человека. Он подавляет митотическую активность клеточных структур, а также может оказывать мутагенное действие на хромосомы.
Возбудитель кори — что известно о вирусе?
Вирус кори представляет собой одну нитку РНК, свернутую в спираль. Ее окружает оболочка (капсид) из белков и липидов. А сверху этот организм покрыт еще одной защитной оболочкой с выростами, похожими на шипы. Вирус имеет правильную круглую форму и небольшие размеры 120-230 нм.
Свойства вируса кори:
- Гемагглютинирующая активность вируса (склеивает эритроциты в хлопья) помогает лаборантам определить вирус кори в крови.
- Гемолитическая активность вируса (вызывает разрушение эритроцитов в крови и сопровождается выделением в кровь гемоглобина) также используется в лабораторной диагностике.
- Вирус вызывает образование многоядерных гигантских клеток. Они появляются в результате слияния соседних клеток в небных миндалинах, лимфатических узлах, слизистой оболочке дыхательных путей. Их функция – производить новые вирусы.
- Возбудитель кори повышает проницаемость капилляров. Через их стенку выходит жидкая составляющая крови, что вызывает насморк, влажный кашель, конъюнктивит, отек на поверхностных участках кожи.
- Поражает в основном клетки эпителия верхних дыхательных путей, что проявляется в воспалении конъюнктивы, горла, гортани, трахеи. Также корью поражаются клетки нервной системы. С этим связывают сильную интоксикацию, иногда судороги и потерю сознания, воспаление оболочек мозга (менингит). Страдает и слизистая оболочка кишечника, что вызывает расстройство пищеварения.
- Белковые частички оболочки вируса вызывают аллергическую реакцию, которая лежит в основе большинства симптомов болезни: пятна Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, сыпь на коже и слизистой неба.
- Снижение иммунитета, связывают с тем, что вирус поражает лимфоидную ткань и структуры мозга, которые отвечают за иммунные реакции.
- Вирус снижает активность макрофагов, которые считаются пожирателями бактерий и обеспечивают защиту от инфекций. В связи с этим 30% случаев заканчиваются бактериальными осложнениями (пневмониями, отитами, энцефалитами).
- Полнокровие сосудов и повреждение вирусом их стенок, вызывает кровоизлияния на коже и в глазах.
- Проникая в клетку, вирус кори перестраивает ее таким образом, что она превращается в фабрику по производству новых вирусов. В клетке производятся спирали РНК и белковые оболочки для капсидов.
- Когда вирус попадает в окружающую среду, то гибнет довольно быстро. Он плохо переносит солнечный свет, УФ-облучение, высокие температуры, и любые кислоты и дезрастворы. Самостоятельно погибает через 2-3 часа, поэтому дезинфекцию при кори можно не проводить.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний. То есть человек остается опасным для окружающих 7-10 дней. Вирус кори передается по воздуху воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Профилактика
Корь оставляет пожизненный иммунитет. Профилактические мероприятия среди переболевших или привитых живой коревой вакциной лиц (в случае их контакта с больным корью) не проводятся. Разобщение контактных неиммунных лиц осуществляется с 7-го по 17-й день с момента контакта с больным корью. Лица, получившие с профилактической целью противокоревой иммуноглобулин, подлежат разобщению с 7-го по 21-й день от момента контакта.
Больной корью изолируется от окружающих до 5-го дня, считая с момента появления сыпи, при осложнениях — до 10-го дня. Контактным неиммунным лицам в качестве пассивной иммунизации возможно введение противокоревого иммуноглобулина в дозе 1,5 — 3 мл не позднее 5-го дня от момента контакта (более позднее введение противокоревого иммуноглобулина — не эффективно). Пассивный иммунитет сохраняется до 2-х недель.