Лечение перелома мыщелков плеча
Содержание:
Причины и провоцирующие факторы
Частая причина эпикондилита плечевого сустава — постоянное присутствие травмирующего фактора. В группу риска входят массажисты, строители, штукатуры, маляры. По роду службы они в течение дня производят монотонные движения рукой с различной амплитудой. При перегрузке мышц предплечья целостность волокон сухожилия нарушается. Полученная микротравма незначительна, не способна понизить функциональную активность сустава. Но создается предпосылка для повреждения расположенных поблизости тканей. Постепенно травмируется все большее количество волокон, что приводит к развитию воспаления плечевого сустава.
Среди спортсменов патология диагностируется у теннисистов и гольфистов, повреждающих мышечные и сухожильные ткани в результате интенсивных тренировок. Эпикондилит может развиться и из-за травмирования суставных структур при подъеме или (и) переносе тяжелых предметов. Он выявляется у грузчиков, штангистов, метателей молота, ядра. Заболевание чаще поражает мужчин, чем женщин, обнаруживается обычно после 35-40 лет. Исключение — профессиональные спортсмены, у которых эпикондилит диагностируется независимо от возраста или половой принадлежности.
Травматический эпикондилит
Наиболее часто встречается травматический эпикондилит, локализующийся в местах крепления мышц и сухожилий к костным основаниям. Он может развиться даже при отсутствии значительного повреждения тканей в результате воздействия следующих провоцирующих факторов:
- деформирующего артроза локтевого или плечевого сустава;
- патологических состояний нервов, иннервирующих локоть или плечо;
- остеохондроза шейного отдела позвоночника.
Предрасполагающим фактором также является постепенное старение организма человека. Если постоянно выполняется однотипная работа с одинаковыми нагрузками, вероятность травматизации все равно повышается. С возрастом скорость регенерационных процессов снижается, поэтому поврежденные волокна мышц и сухожилий восстанавливаются медленнее.
Посттравматический эпикондилит
Такая форма эпикондилита обнаруживается у пациентов редко. Причиной развития патологии становится предшествующая травма: внутрисуставной перелом, вывих, ушиб, надрыв связок, мышц, сухожилий или их полный отрыв от костного основания. Повреждения сочленений любой степени тяжести редко не провоцируют осложнений даже при проведении полноценного адекватного лечения. Некоторые суставные структуры (например, хрящи) могут полностью не восстанавливаться. В итоге снижается функциональная активность плеча или локтя, что не может не отразиться на работе связочно-сухожильного аппарата. Риск возникновения воспалительно-дегенеративной патологии повышается в следующих случаях:
- врожденная слабость связок и сухожилий, сопутствующая гипермобильности суставов, выработке особого, сверхрастяжимого коллагена;
- несоблюдение врачебных рекомендаций в реабилитационный период.
Нередко после снятия ортеза или гипсовой лангетки человек начинает сразу интенсивно разрабатывать сустав, ткани которого еще окончательно не восстановились. В результате на связки и сухожилия воздействуют нагрузки, существенно превышающие предел прочности их волокон. Развивается посттравматический эпикондилит — тяжелое осложнение вывиха или перелома.
Функции костей плечевого пояса
Роль лопатки в составе пояса верхних конечностей важная, в первую очередь она обеспечивает подвижность руки, соединяя плечевую кость и ключицу.

Кости плечевого пояса вместе со связками и мышцами позволяют совершать различные движения руками
Другие функции лопатки:
- защитная;
- связывающая;
- стабилизирующая;
- двигательная.
Вместе с мышцами лопатка обеспечивает подвижность верхней конечности:
- вращение;
- отведение в сторону, назад, вперед;
- поднятие вверх.
Справка. Чтобы определить функциональное состояние плечевого пояса в области суставов, измеряют объем активных (движения, которые выполняет человек) и пассивных (движения, которые выполняет врач) движений. Измерения записывают в градусах. Например, физиологические движения в плечевом суставе: сгибание – около 90°, разгибание – до 45°, отведение – не более 90°, отвод с участием лопатки может достигать 180°.
Функции ключицы:
- Опорная. К ключичной кости прикреплена лопатка и рука. Кроме того, эта кость соединяет верхнюю конечность с остальным скелетом.
- Передает от верхней конечности к осевому скелету физический импульс.
- Обеспечивает защиту нервам, кровеносным, лимфатическим сосудам, которые размещены на участке между шеей и рукой.
Плечевая кость – это своеобразный рычаг, благодаря которому увеличивается амплитуда движений рукой. К тому же, она помогает поддерживать равновесие, когда смещается центр тяжести во время движения.
Разновидности патологии
На локтевом конце плечевой кости выделяют наружный и внутренний надмыщелки, располагающиеся по обе стороны локтя:
- Наружный эпикондилит диагностируется в десятки раз чаще, чем внутренний. Воспаление в нем появляется при сильных нагрузках и поражает мышцу-разгибатель кисти. При этом патология чаще встречается у мужского пола в виду склонности к физической деятельности.
- Внутренний эпикондилит – это относительно редкое явление, связанное с воспалением мышцы-сгибателя кисти. Болезнь развивается из-за малоамплитудного ручного труда, а потому наблюдается в основном у женщин.
Стоит отметить, что плечевой эпикондилит может поражать как одну руку, так и обе. Однако чаще воспаление наблюдается на ведущей (рабочей) руке: правой (в 87% случаев) или левой (в 12%). Один процент пациентов приходится на амбидекстеров – людей с одинаково развитой правой и левой руками.
Механизм развития заболевания и его причины
Латеральный надмыщелок имеет форму маленького бугорка, локализованного на внешней поверхности кости плеча над локтевым суставом. К нему крепятся сразу несколько мышц, формирующих общее сухожилие. Это короткий лучевой и локтевой разгибатели кисти, разгибатель мизинца и разгибатель пальцев. Частые монотонные движения становятся причиной повышенной нагрузки на сухожилие, волокна которого начинают рваться. Нарушение целостности тканей приводит к развитию воспалительного процесса, замещению ранее функционально активных тканей грубыми соединительными. Пораженное сухожилие медленно перерождается, увеличивается в размере, а любая физическая нагрузка провоцирует его дальнейшее повреждение. Для развития эпикондилита достаточно одного травмирующего движения рукой:
- попытки поднять значительную тяжесть вытянутой рукой;
- бросок тяжелого предмета на дальнее расстояние.
В момент травмирования возникает резкая, сильная, пронзающая боль. Длится она недолго и нередко принимается человеком за мышечное растяжение. Клинически патология начинает проявляться спустя несколько часов или дней.
Распространенное название этого заболевания — «локоть теннисиста». У людей, активно занимающихся этим видом спорта, нередко диагностируется латеральный эпикондилит. Его развитие связано с неправильной техникой удара, занятиями без контроля опытного тренера. Причиной патологии может стать и профессиональная деятельность человека, если по роду службы он постоянно повторяет движения прямой рукой или приподнимает что-нибудь на распрямленной ладони. В группе риска находятся автослесари, мастера отделочных работ, мясники, разделывающие туши.

Патологии лопатки
При травмах лопатки снижается качество жизни, люди не способны обслуживать себя самостоятельно или выполнять физическую работу. Повредить лопатки можно при падении на спину, плечо или руку, прямом ударе, аварии, травме на производстве.
Существует вероятность перелома кости в следующих областях: шейка, суставная впадина, ость, клювовидный отросток, акромион, верхний или нижний угол. И также возможны продольные, поперечные или многооскольчатые повреждения.
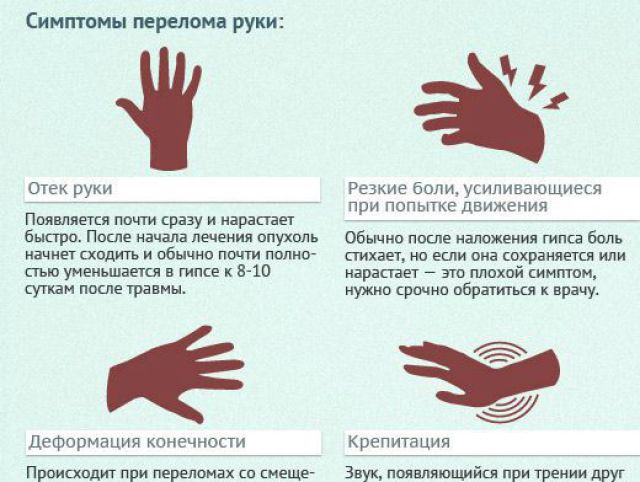
При переломе появляется «треугольник Комолли» — это припухлость в форме треугольника. При пальпации боль на поврежденном участке усиливается. Перелом со смещением сопровождается хрустом от обломков кости. При внутрисуставной травме плечо и рука поднимается. В полости костного соединения скапливается кровь, поэтому размер плеча увеличивается. При повреждении шейки плечо немного опускается, акромиона – выступает вперед, клювовидного отростка – уходит немного назад. При открытом переломе появляется рана, через которую видно отломки костей.
Вывих лопатки – это редкое явление. Травма возникает, если человек делает сильный рывок рукой или плечом, как следствие, кость смещается. После вывиха клювовидный отросток лопатки выпирает сквозь кожу, появляется резкая боль, которая усиливается при движении.
Бурсит – это воспаление синовиальных (околосуствных) сумок плечевого сочленения. Как правило, болезнь развивается на фоне инфекции, травмы или аутоиммунного заболевания. При бурсите возникает боль, поврежденный участок краснеет, отекает, появляется чувство онемения, пострадавшему тяжело двигать рукой.
Многосрезовая компьютерная томография поможет обнаружить патологии лопатки.
При обычных переломах на руку с поврежденной стороны накладывают специальную шину, которую нужно носить 4 недели. Потом назначают физиотерапию, массаж, пациент должен разрабатывать конечность с помощью специальных упражнений. При внутрисуставных травмах показана операция.
Лечение бурсита проводится с применением НПВС, стероидных гормонов, антибактериальных средств, анальгетиков, хондропротекторов, витаминно-минеральных комплексов.
Диагностические процедуры
Для того чтобы установить точную причину болей в верхней конечности, врач собирает анамнез жалоб и историю сопутствующих болезней, а также ранее перенесенных травм. Далее проводится внешний осмотр и функциональные пробы, что способствуют определению отклонений от нормальной подвижности плеча. Для выявления воспалительного процесса применяют термографию, которая устанавливает повышение местной температуры в месте поражения. Рентгенография применяется при хроническом течении патологии и определяет существенные изменения в виде косных наростов и разрушения тканевых структур.
Лечение
Эпикондилит локтевого сустава – серьезное заболевание, и если вовремя не начать лечить локтевую зону, то можно остаться инвалидом.
Во время осмотра врач внимательно осматривает места, где возникает боль, ощупывает их, разгибает и сгибает руку, просит сжать кисть руки в кулак. При подозрении на эпикондилит назначается сдача рентгенологического анализа для исследования состояния локтевого сустава, компьютерная томограмма. После подтверждения диагноза врач назначает лечение.
Узнайте также, почему болит локоть при сгибании и разгибании.
Лечить эпикондилит начинают незамедлительно, определив степень боли и заболевания. Лечение состоит из нескольких этапов:
- Снятие воспалительного процесса. В таких случаях применяются нестероидные противовоспалительные препараты (Ортофен, Диклофенак, Ибупрофен, Найз, Индометацин) в таблетках. Если воспаление сильно выражено, то к таблетированной форме добавляются уколы, которые назначает врач.
- Снятие болевого синдрома в локтевом сочленении. Болевой синдром снимается путем применения анальгезирующих препаратов и мазей, кремов, гелей на основе диклофенака или ибупрофена.
- Ударно-волновая терапия, физиотерапия, иглоукалывание, парафиновое обертывание, электрофорез. Метод назначается после снятия воспаления и боли, через 7-14 дней. Терапия подразумевает воздействие на очаги поражения путем применения тока, игл, парафина и других вспомогательных средств.
- Лечебный массаж. Назначается после купирования основных симптомов болезни, производится опытными массажистами путем массирования локтевого соединения, плеча и предплечья, лопатки.
- Лечебная физкультура. Подразумевает упражнения, направленные на расслабление травмированной мышцы, снятие ощущения скованности и боли.
- Профилактика рецидива. Этап состоит из комплекса действий, направленных на устранение симптомов и их дальнейшее возникновение.
Для профилактики эпикондилита рекомендуется отказ от чрезмерных физических нагрузок на плечи, локтевые соединения и шею, также следует отказаться от вредных привычек, занятия плаванием и лечебной физкультурой, соблюдение режима труда и отдыха
Спортсменам следует обратить внимание на соответствие спортивного инвентаря основным техническим требованиям, при растяжениях мышц следует носить эластичные бинты и напульсники
Лечить заболевание можно народными средствами в домашних условиях, применяя мази и выполняя определенные упражнения.
Лечение эпикондилита народными средствами в домашних условиях
В домашних условиях широко применяют лечение болезней локтевых суставов народными средствами.
- Например, применяют корень и листья окопника, из которого готовят мазь. Для этого берут корни и листья растения в пропорции 1 к 1, измельчаются, к массе добавляется мед с подсолнечным маслом (также в равных количествах) и тщательно перемешивают до того момента, пока листья и корни не перетрутся в пыль. Мазью пропитывают хлопчатобумажную ткань и оборачивают ей на сутки больной сустав, сверху повязывают целлофановый пакет, потом наматывают еще один слой теплой ткани. Курс лечения – один месяц.
- Валдайская голубая глина – еще одно средство избавления от болей в локте. Растворенную глину в горячей воде наносят на марлю, которой обматывают локоть. Сверху фиксируют бинтом, утепляют мягкой тканью на 30 минут.
- Остатки зеленого чая в заварном чайнике – прекрасное средство для снятия воспаления локтевого сустава и расслабления мышцы при наружном эпикондилите. Для приготовления чайного компресса использованную заварку замораживают в морозильной камере и полученными кусочками льда водят по локтевому суставу круговыми движениями.
Статья по теме: Лечение эпикондилита локтевого сустава народными средствами
Симптомы эпикондилита народными средствами лучше снимать тогда, когда пройдено основное лечение, воспаление снято, а врач разрешил.
Лечебная физкультура при эпикондилите
Специальные упражнения также хорошо помогают справляться с болью, устраняя симптомы заболевания. Для этого нужно делать два раза в день (утром и вечером) зарядку, включающую следующие упражнения:
- Медленные круговые движения рукой в области мышц в одну, затем в другую сторону.
- Круговые движения кистью руки сначала в одну, а затем в другую сторону.
- Поглаживания и пощипывания локтевого сустава.
Диагностика
Постановка диагноза начинается с определения уровня активности, наличия профессиональных вредностей, участия в спортивных мероприятиях, приема лекарственных препаратов и других медицинских проблем. Во время физикального осмотра врач должен чувствовать структуры, формирующие локтевой сустав и другие суставы. Также необходимо обследовать мышцы, кости, кожу и нервы
Очень важно понимать – какие виды активностей вызывают те или иные симптомы и как они проявляются
Исследования
При
явной боли в боковой области локтя исследования проводятся достаточно редко. Однако
в случаях продолжительного заболевания обычная рентгенограмма (в передне-задней
и боковой проекциях) может помочь обнаружить рассекающий остеохандрит,
дегенеративные изменения в суставе или указать на гетеротипическую
кальцификацию.
Еще одним полезным инструментом в процессе диагностики является УЗИ, которое может показать степень повреждения сухожилия, а также состояние бурсы локтевого отростка.
- Рентгенограмма: используется, чтобы исключить артрит локтевого сустава.
- МРТ: назначается, если симптомы связаны с проблемами в шейном отделе. МРТ может показать наличие межпозвонковой грыжи или симптомы артрита – оба этих заболевания дают боль в руке.
- Электромиография: нужна, чтобы исключить компрессию нерва. В области локтевого сустава проходят много нервов и при их компрессии могут возникнуть симптомы как при «локте теннисиста».
Обследование
Обоснованием для диагноза «латеральный эпикондилит» служит болезненность над областью, где начинается короткий лучевой разгибатель запястья и другие мышцы-разгибатели кисти. Врач или физический терапевт, проводящий осмотр, должны воспроизвести типичный болевой синдром, используя следующие методы:
- Динамометр и Patient-rated Tennis Elbow Evaluation Questionnaire (PrTEEQ) – специальный опросник, где пациент сам оценивает состояние своего локтя. Эти инструменты помогают определить степень тяжести латерального эпикондилита. С помощью динамометра можно измерить силу сжатия. PrTEEQ — анкета с 15-ю вопросами, которая помогает оценить боль в предплечье и двигательные нарушения у пациентов с латеральным эпикондилитом. В анкете две шкалы – болевая и функциональная. Пациенту предлагается оценить уровень боли по шкале от 0 до 10, где 0 – отсутствие боли и 10 — худшее из возможных вариантов. В функциональной шкале 0 ставится, если движение дается без труда, и 10 – если выполнить его невозможно.
- Тест Козена (Cozen’s test): Текст Козена также известен как тест на разгибание запястья с преодолением сопротивления. Его проводят следующим образом: локоть стабилизируется в положении сгибания под углом 90 градусов. Одной рукой врач пальпирует латеральный надмыщелок, а другой – приводит кисть пациента в положение радиальной девиации, а предплечье – в пронацию. После этого пациента просят оказывать сопротивление при разгибании запястья. Тест считается положительным, если при этом пациент испытывает внезапную, острую и сильную боль над латеральным надмыщелком.
- Тест со стулом: пациент находится позади стула и берется за его спинку. Его задача – поднять стул тремя пальцами – большим, указательным и средним, при этом локоть должен быть полностью разогнут. Тест считается положительным, когда боль возникает в области латерального надмыщелка.
- Тест Милла (Mill’s Test): Пациент сидит, исследуемая рука расслаблена, локоть разогнут. Врач пассивно пронирует предплечье, одновременно сгибая кисть в лучезапястном суставе. Тест считается положительным для латерального эпикондилита, если у пациента возникает боль в области латерального надмышелка или проксимальнее – в области мышечно-сухожильного соединения мышц-разгибателей кисти.
- Тест «кофейной кружки»: (Авторы – Coonrad и Hooper) – Пациента просят оценить боль по шкале от 0 до 10 при выполнении определенного действия, например – когда он берет в руку полную чашку кофе или бутылку с молоком.
Устранение боли
Для снятия болей назначают таблетки: анальгин, кетанов, ренальгин. Также проводится лечение местное, применяют уколы глюкокортикоидов, таких как Дипроспан, Бетаметазон.
Назначаются противовоспалительные препараты в виде таблеток или мази, в составе которых есть Индометацин, Диклофенак, Ибупрофен. Применяют компрессы с Димексидом.
Для обезболивания, улучшения местной трофики тканей делают блокады в месте крепления кисти и пальцев лидокаином или новокаином в сочетании с гидрокортизоном.
Достаточно будет 4 блокад с интервалом в два дня. Назначаются инъекции витаминов группы В.
Перелом надмыщелка плечевой кости со смещением
Переломы нижней трети плечевой кости, по данным различных исследований, встречаются в 1-3% от числа переломов костей скелета, а среди переломов плечевой кости их количество колеблется от 14 до 19%. При правильном лечении срастание места повреждения происходит в 94-99% случаев. Чем ближе повреждение к локтевому суставу, тем частота несращений выше.
Переломы плечевой кости
рис.1
Все переломы плечевой кости делятся на перелом верхней трети, тела и нижней трети плечевой кости (рис. 1). Последние, в свою очередь, подразделяются на надмыщелковые и внутрисуставные повреждения.
Переломы надмыщелков относятся к повреждениям в месте образования локтевого сустава.
Согласно анатомическому строению, в дистальном отделе плечевой кости различают мыщелок (он один!) и два надмыщелка (рис. 2).
Медиальной называется структура, которая располагается ближе к телу. Латеральной — то образование, которое находится дальше от тела (рис. 3).
По МКБ-10 переломы надмыщелков называются переломами дистального отдела плечевой кости, их код — S42.4.
Необходимо различать дистальный и проксимальный отделы плечевой кости.
Дистальный — это дальний, тот, что находится дальше от головы человека. Соответственно, у плечевой кости это место образования локтевого сустава.
Проксимальный, напротив, ближний, то есть в случае с плечевой костью это место образования плечевого сустава.
Перелом медиального надмыщелка плечевой кости
рис. 2
Переломы медиального надмыщелка плечевой кости составляют примерно 12-20% от всех внутрисуставных переломов локтевого отдела и распространены у детей в возрасте от 9 до 14 лет. Эти переломы в четыре раза чаще встречаются у мальчиков, чем у девочек.
https://youtube.com/watch?v=AwkG-OcZXT8
Повреждение со смещением костных отломков относительно друг друга отмечается у 50% детей, а отрыв фрагмента в локтевом суставе происходит у 15-18% (рис. 4).
Такая распространенность связана не только с повышенной активностью детей указанной возрастной группы, но и с некоторыми особенностями развития. В процессе внутриутробного роста в костях закладываются так называемые точки окостенения.
Из этих точек происходит замена мягкой соединительной ткани на плотную, костную. К моменту рождения дистальный отдел плечевой кости не успевает полностью окостенеть, так как центр оссификации здесь формируется только в 5-7 лет.
рис. 3
Заканчивается процесс окостенения в 15-20 лет. Из-за этого при чрезмерной нагрузке возможно образование микротрещин и разрывов костной ткани в местах ее наименьшей плотности.
По механизму перелом медиального надмыщелка возникает при прямом воздействии повреждающего фактора (например, удар, падение на отведенную руку и др.).
Возможно также возникновение отрывного перелома. Это происходит из-за сильного перенапряжения мышц, которые крепятся к медиальному надмыщелку.
Справка. К внутреннему надмыщелку крепятся сухожилия поверхностных мышц — сгибателей предплечья, сгибателей кисти и пальцев.
В результате избыточной тяги происходит надрыв тканей надмыщелка. Как правило, такой перелом возникает внутри капсулы локтевого сустава, что определяет клиническую картину.
Однако в более старшем возрасте (18-20 лет), когда процесс окостенения плечевой кости почти завершен, отрыв может проходить по самому краю надмыщелка.
Тогда повреждение не затрагивает локтевой сустав, что создает определенные трудности в диагностике.
Перелом латерального надмыщелка
рис. 4
Этот вид травмы встречается реже, чем предыдущий, что напрямую связано с механизмом его возникновения.
Так же, как перелом медиального надмыщелка, перелом латерального надмыщелка формируется из-за прямого удара, при падении на локоть или на приведенную к телу руку.
Возможно формирование отрывного перелома. Он возникает за счет перенапряжения мышц, сухожилия которых крепятся к этому костному образованию.
Перелом латерального надмыщелка происходит во время ДТП, падения на прижатую к телу руку, при выполнении спортивных упражнений с тяжелым весом. Поэтому ограничение физических нагрузок в спортивных залах и при занятиях профессиональным спортом у детей и подростков не случайно.
Справка. К латеральному надмыщелку крепятся мышцы — разгибатели предплечья, кисти и пальцев.
Симптомы
Основным симптомом латерального эпикондилита является болевой синдром. Он может локализоваться в области предплечья и поверхности плеча. Причем возникать он может как при сильных нагрузках, так и слабых, например, при поднятии чашки с чаем или пожатии чьей-то руки. Иными словами, спровоцировать появление боли могут даже незначительные движения.
На первичных стадиях развития патологии больной может ощущать слабую боль, которая очень быстро проходит и сочетается со жжением. А в дальнейшем болевой синдром усиливается и становится постоянным, отдавая с локтя в предплечье. Это приводит к большим трудностям в выполнении служебных или бытовых обязанностей.
Нестерпимую боль могут вызывать любые движения. Но нужно отметить, что при этом заболевании она практически моментально проходит, стоит только разогнуть локоть. Лишь в некоторых случаях, когда наблюдаются серьезные травмы, болезненные ощущения сохраняются вне зависимости от положения руки.
Латеральный эпикондилит провоцирует снижение силы мышц-разгибателей кисти и пальцев. При визуальном осмотре никаких видимых изменений (отеков, покраснений) не наблюдается. А вот при пальпации пораженного участка у больного возникает острая боль. Еще один важный момент – при этом заболевании никаких патологических изменений в области надмыщелка не отмечается.
При пальпации воспаленной области отмечаются уплотнения с одновременным усилением боли
Стоит отметить, что сначала болезненные ощущения незначительные. Они быстро проходят при разгибании руки и человек просто не придает им никакого значения. Поэтому довольно часто наблюдаются случаи, когда с момента развития патологии и до начала ее лечения проходит несколько месяцев. К сожалению, при таких ситуациях избавить пациента от болезни уже не удается, так как отмечается практически полное перерождение сухожилия и нарушение двигательных функций.
Как разрабатывать руку после перелома локтевого сустава
Болевой синдром
Боль в локте и предплечье – это единственный признак развития латерального эпикондилита. Но в отличие от других суставных заболеваний, она имеет ряд особенностей. При развитии острых процессов болезненные ощущения возникают в основном в области надмыщелковой кости плеча. Они имеют выраженный характер и постоянны. В данном случае человеку становится проблематично удерживать руку в разогнутом положении, неприятные симптомы появляются при каждой попытке сжать кисть.
При возникновении подострого типа болезни у человека наблюдается тупая боль. Возникает она в основном при нажатии на надмыщелок. Также она появляется при физических нагрузках. А при состоянии покоя или движениях, при которых локтевой сустав постоянно сгибается и разгибается, неприятные ощущения отсутствуют.
Воспалительный процесс
Латеральный эпикондилит характеризуется возникновением воспалительного процесса в области крепления мышечных соединений локтя к кости предплечья. Степень его выраженности зависит от нескольких факторов:
- формы протекания болезни;
- причины, спровоцировавшей развитие заболевания;
- места локализации патологических процессов.
Несмотря на то что этот недуг считается профессиональной болезнью, он все чаще диагностируется у людей, страдающих от заболеваний, поражающий опорно-двигательный аппарат. В силу того, что патология развивается медленно и имеет скудную симптоматику, ее не всегда удается обнаружить вовремя.
На начальных этапах развития воспалительные реакции, протекающие в сухожилии, провоцируют появление легкого дискомфорта. Но спустя некоторое время боли становятся ноющими и острыми, приобретают постоянный характер. Усиление воспалительных реакций происходит при увеличении физических нагрузок на пораженную конечность, что провоцирует еще большее увеличение болевого синдрома.
Эпикондилит имеет схожие симптомы с другими суставными заболеваниями, поэтому, чтобы назначить правильное лечение, пациенту нужно в обязательном порядке пройти комплексное обследование
Эпикондилит может протекать в скрытой форме. Его опасность заключается в том, что никаких неприятных симптомов он не вызывает. Человек не подозревает о наличии у себя проблем со здоровьем, следовательно, не спешит за помощью к врачу. Протекать скрыто болезнь может 2–3 месяца, приобретая хроническую форму. В этом случае, к сожалению, консервативное лечение не применяется. Проводится хирургическое вмешательство, за которым следует длительная реабилитация.
Вывих ключицы (акромиального конца)
Код по МКБ-10
S43.1. Вывих акромиально-ключичного сустава.
Анатомия
С наружной стороны ключицу удерживают акромиально-ключичная и клювовидно-ключичная связки.
Классификация вывиха ключицы (акромиального конца)
В зависимости от того, разрыв какой связки произошёл, различают полные и неполные вывихи. При разрыве одной акромиально-ключичной связки вывих считают неполным, при разрыве обеих — полным.
Симптомы вывиха ключицы (акромиального конца)
Жалобы на боли в зоне акромиального сочленения, умеренно ограничивающие движения в плечевом суставе.
Диагностика вывиха ключицы (акромиального конца)
Характерный механизм травмы в анамнезе. В месте повреждения отмечают отёк и деформацию. Её выраженность зависит от того, с каким вывихом: полным или неполным — имеем мы дело. При полных вывихах акромиальный конец выстоит значительно, наружная его поверхность прощупывается под кожей, а при движении лопаткой ключица остаётся неподвижной. При неполных вывихах ключица сохраняет связь с лопаткой через клювовидно-ключичную связку и движется вместе с лопаткой; наружный конец ключицы прощупать не удаётся. Пальпация во всех случаях болезненна.
При надавливании на ключицу вывих довольно легко устраняется, но стоит прекратить давление — возникает вновь. Это так называемый «симптом клавиши» — достоверный признак разрыва акромиально-ключичного сочленения.
Лабораторные и инструментальные исследования
Рентгенография облегчает постановку диагноза
При чтении рентгенограмм следует обращать внимание не столько на ширину суставной щели (величина её вариабельна, особенно при неправильных укладках), сколько на положение нижнего края ключицы и акромиального отростка. Если они стоят на одном уровне, значит, связочный аппарат цел и вывиха нет, а смещение ключицы кверху — признак патологии
Лечение вывиха ключицы (акромиального конца)
Различают консервативные и оперативные способы лечения вывиха ключицы (акромиального конца).
Консервативное лечение вывиха ключицы (акромиального конца)
Вправление вывихнутого акромиального конца ключицы не представляет трудностей, однако удержать его в нужном положении консервативными методами довольно сложно. Для фиксации используют разнообразные повязки, шины и аппараты, дополненные пелотом, давящим на акромиальное сочленение. Рассмотрим некоторые из них.
Повязка Волковига. После анестезии места повреждения 20-30 мл 1% раствора прокаина вправляют ключицу. На область акромиально-ключичного сочленения накладывают ватно-марлевый пелот, фиксируют его полоской липкого пластыря от акромиального отростка через надплечье кзади и книзу, затем по задней поверхности плеча, вокруг локтевого сустава и возвращаются по передней поверхности плеча к исходной точке. Повязку накладывают при отведённом кнаружи и кзади плече. В подмышечную область вкладывают небольшой валик, руку опускают, фиксируют косынкой.
Другим способом фиксации пелота служит наложение пластырной повязки при отведённом плече от надплечья до нижней трети плеча по наружной поверхности. Фиксацию подкрепляют второй полоской, идущей перпендикулярно первой (крестообразно). Руку опускают, что усиливает натяжение пластыря и удержание ключицы. И ту и другую пластырные повязки целесообразно подкрепить наложением повязки Дезо.
Гипсовая повязка служит наиболее частым способом фиксации. Применяют различные модификации торакобрахиальных повязок, гипсовую повязку Дезо и другие, но с обязательным использованием пелотов.
Срок иммобилизации при всех консервативных способах составляет 4-6 нед. В последующем показано реабилитационное лечение.
Хирургическое лечение вывиха ключицы (акромиального конца)
При безуспешности консервативного лечения и при застарелых вывихах больных следует направить в стационар для оперативного лечения.
Суть его заключается в создании акромиально-ключичной и клювовидно-ключичной связок из аутотканей, аллотканей или синтетических материалов (шёлк, капрон, лавсан). Наиболее часто применяют операции по способу Бома, Беннеля, Уоткинса-Каплана.
После хирургического вмешательства накладывают гипсовую торакобрахиальную повязку сроком на 6 нед.
Подкупающие по простоте операции восстановления акромиально-ключичного сочленения спицами, шурупами, путём сшивания и другими подобными способами без пластики клювовидно-ключичной связки выполнять не следует из-за большого количества рецидивов. Клювовидно-ключичная связка — основная связка, отвечающая за удержание ключицы.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 6-8 нед.
[], [], [], [], [], [], [], [], [], [], [], []