Особенности острого панкреатита у детей
Содержание:
Профилактика
Меры, необходимые для первичной профилактики:
- Адекватное питание, соответствующее возрасту ребенка;
- Профилактика болезней ЖКТ;
- Предупреждение появления различных инфекций и глистных инвазий;
- Строгое соблюдение рекомендаций врача, отсутствие самолечения;
Вторичная профилактика основана на предупреждении рецидивов заболевания.Чтобы «не запустить» панкреатит у ребенка, симптомы и лечение должен знать каждый родитель. Для того чтобы избежать обострения болезни и сохранить здоровье, необходимо:
- Наблюдение у гастроэнтеролога;
- Регулярная курсовая терапия;
- Периодическое санаторно-курортное лечение.
Виды
Методы лечения и общий подход к проблеме во многом зависят от того, с каким видом панкреатита имеют дело: хроническим, реактивным или острым.
Хронический панкреатит
Хроническую форму воспаления поджелудочной железы можно встретить у ребенка после 6-7 лет. Это или незалеченный острый панкреатит грудничка, или редкое генетическое отклонение. Основные признаки патологических процессов кроются в следующих проявлениях:
- в периодических болях в правом подреберье;
- в стабильной потере веса;
- в отсутствии аппетита и тошноте после приемов пищи.
Ребенка часто мучают запоры, но иногда случаются необъяснимые поносы и рвота желчью с небольшим повышением температуры тела.

Детей с подозрением на хроническое воспаление поджелудочной железы амбулаторно наблюдают у гастроэнтерологов. Постоянное нарушение панкреатической ферментации способно привести к серьезным необратимым изменениям в тканях внутреннего органа.
Реактивный панкреатит
Самый распространенный вид панкреатита у маленьких детей – это реактивный. Организм ребенка активно возмущается на внешние раздражители:
- аллергены;
- сильные медикаменты;
- слишком жирную или острую пищу;
- бактерии и инфекции.
Маленький ребенок «сигналит» о проблеме яркими симптомами:
- жаром с холодным потом;
- не стихающими рвотой и диареей;
- пожелтением глазных склер;
- резкими болями в области живота и правого подреберья.

Груднички и очень маленькие детки не в состоянии описать свой болевой синдром. Они то дергают ножками, то поджимают их к груди.
При любых подозрениях на острое воспаление поджелудочной железы вызывают скорую помощь и ни в коем случае не занимаются самолечением.
Острый панкреатит
Клиническая картина острого панкреатита практически не отличается от реактивного. Для детей в возрасте с 11 до 18 лет эта форма воспаления поджелудочной железы похожа на обострение хронического панкреатита у взрослого:
- присутствуют сильные боли;
- может подняться высокая температура, но чаще она держится в районе 37-37,5 градусов;
- мучают невыносимая тошнота и постоянные рвотные позывы.
Разница между детьми и взрослыми пациентами в том, что молодой организм довольно быстро восстанавливается после подобных приступов. Ребенку нужно гораздо меньше времени, чтобы с помощью медицинской помощи и последующей диеты привести поджелудочную железу в норму. У сформировавшихся же мужчин и женщин каждый новый острый приступ усиливает побочные патологии и сталкивает недуг в постоянное хроническое течение.
Панкреатит у детей
Панкреатит угрожает детям в любом возрасте, хотя чаще все же диагностируется после 4 лет. Среди малышей с патологиями ЖКТ (желудочно-кишечного тракта) до 25% страдают этим заболеванием, поэтому раннее обнаружение симптомов и быстрое лечение – крайне актуальная для медиков задача.
Острый панкреатит угрожает в основном детям от 10–12 лет и характеризуется резкой болью в верхнем отделе живота, расстройством пищеварения и повышенной температурой тела. При переходе в хроническую стадию наблюдается ухудшение аппетита и потеря веса, проблемы со стулом и нарушения в работе периферической нервной системы. Хронический панкреатит встречается у детей с 6 лет, но чаще всего фиксируется после 10 лет.
панкреатит до 3 лет
Распознать заболевание у самых маленьких деток, примерно до 3 лет, очень сложно – они еще не могут толком сказать, где у них болит. При этом у грудничков симптомы похожи на приступ обычных колик. У детей 5 лет и примерно до 8 лет симптомы также выражаются слабо. Однако когда есть подозрение, что у ребенка болит живот, и к этому присоединяются такие проявления, как рвота, диарея или повышенная температура, обращайтесь к врачу.
Совсем маленьким детям воспаленная поджелудочная железа, как правило, не причиняет сильного беспокойства. У старших ребят и подростков клиническая картина панкреатита уже выражена достаточно ясно. Однако это заболевание из-за его неспецифических симптомов легко перепутать с гастритом, дисбактериозом или ротавирусной инфекцией. Поэтому рекомендуется комплексная диагностика:
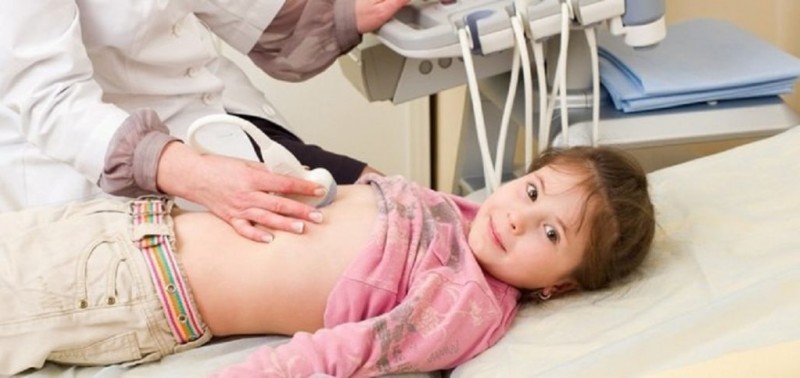
- ультразвуковое исследование брюшной полости;
- анализ крови на активность ферментов ПЖ, скорость оседания эритроцитов и уровень лейкоцитов;
- магнитно – резонансная томография (МРТ) для определения аномалий ПЖ;
- компьютерная томография (КТ) для выявления возможных повреждений железы;
- эндоскопическая ретроградная холангиопанкреатография для контроля состояния ЖКТ в целом;
- генетические исследования для определения наследственной предрасположенности к заболеванию.
Диагностировать панкреатит самостоятельно родители не смогут. Поэтому при появлении у ребенка признаков заболевания обращайтесь к гастроэнтерологу или педиатру.
Первые действия родителей и врачей
Если у ребёнка появились признаки реактивного панкреатита, то нужно сразу же вызвать врача. До его приезда малышу следует обеспечить полный покой. Прибывший специалист осмотрит больного, выслушает его жалобы или попросит родителей рассказать о состоянии юного пациента. Также проводятся следующие исследования:
- общий анализ крови для подтверждения наличия воспалительного процесса;
- биохимический анализ крови для определения уровня ферментов поджелудочной железы;
- УЗИ (ультразвуковое исследование) или КТ (компьютерная томография) органов, расположенных в брюшной полости для обнаружения уплотнённых участков поджелудочной железы, замещённых соединительной тканью;
- лапароскопия для уточнения формы и вида заболевания.
Ребёнка в тяжёлом состоянии с диагнозом «панкреатит» обязательно госпитализируют. Лечение осуществляется консервативно. Хирургическое вмешательство не требуется. К основным принципам лечения реактивного панкреатита можно отнести устранение причин возникновения заболевания и применение медикаментов, позволяющих избавиться от имеющихся симптомов: болей, рвоты и др.
Юному пациенту врач назначит лекарственные средства:
- Пирензепин или другие медикаменты с аналогичным действием (препараты, которые уменьшают объём вырабатываемого желудочного сока и тормозят работу поджелудочной железы);
- Фестал, Панкреатин — средства, снижающие болевые ощущения и улучшающие пищеварение;
- Но-шпа, Платифиллин (спазмолитические препараты, устраняющие боль и улучшающие отток сока поджелудочной железы);
- раствор глюкозы (для пополнения организма легкоусвояемым питательным материалом).
Нередко специалист назначает и другие медикаменты. Выбор препаратов для лечения реактивного панкреатита у детей зависит от конкретной ситуации.
Диета при воспалении поджелудочной железы
При возникновении у ребёнка заболевания родителям стоит обратить внимание на его питание. Малышу придётся соблюдать диету
Вот главные правила питания при реактивном панкреатите:
- Обеспечение поджелудочной железе функционального покоя. Из рациона ребёнка в первую очередь нужно исключить раздражители. Пищу, сваренную или приготовленную на пару, нужно подавать в измельчённом и теплом виде. Даже во время ремиссий маленьким детям (до 3 лет) нужно перетирать пищу, ведь в этом возрасте они плохо её пережёвывают.
- Сохранение энергетической и пищевой ценности рациона. При диагностировании у ребёнка реактивного панкреатита родителям не стоит давать своему чаду только те продукты, в которых содержится много белков. В рационе должна присутствовать и другая еда, содержащая необходимое количество углеводов и жиров. Нужно лишь в качестве источников этих компонентов использовать наиболее подходящие продукты.
- Дробное питание. При реактивном панкреатите нужно принимать пищу не по обычной схеме (завтрак, обед и ужин), а небольшими порциями не менее 5–6 раз в день. Промежуток между приёмами пищи не должен превышать 4 часов.
Особенности питания при реактивном панкреатите
| День лечения | Разрешённые продукты | Запрещённые продукты |
| 1-й день | тёплое питье (минеральная вода без газа) |
|
| 2-й день | ||
| 3-й день | чай без сахара с сухариками из несдобного теста без приправ, овсяная и гречневая протёртые каши | |
| 4-й день | кисломолочные продукты (йогурт, ряженка, кефир, творог, простокваша), кисель и вчерашний белый хлеб | |
| 5-й день | овощные пюре или супы | |
| 6-й день | ||
| 7-й день | ||
| Следующая неделя | разрешено дополнить диету рыбой, отварным мясом нежирных сортов (телятина, курица), паровыми котлетами, а немного позже можно ввести в рацион свежие фрукты, овощи и ягоды |
Обострений реактивного панкреатита у детей можно избежать при условии, что даже во время ремиссий запрещённые продукты не будут включаться в рацион. Любые эксперименты с едой могут привести к новому приступу и необходимости соблюдать строгую диету.
Виды и симптомы панкреатита у детей
поджелудочная железа симптомы у ребенка
Острый панкреатит
Острый характер течения заболевания, как правило, обусловлен выраженным воспалительным отеком паренхимы. В основном этот отек бывает спровоцирован контактом с пищевыми и лекарственными аллергенами. При отсутствии должного лечения есть риск формирования панкреонекроза: преждевременная активация ферментов приводит к самоперевариванию железы.
Воспаление поджелудочной железы у ребенка может проявляться в форме следующих синдромов:
Болевой. Дети младшего возраста жалуются на разлитую боль по всему животу, либо вокруг пупка. Нередко она возникает через некоторое время после приема жирной пищи. Старшая возрастная группа указывает на неприятные ощущения в эпигастральной области. Сложнее с дело обстроит с грудничками: наличие боли они сигнализируют только беспокойством и плачем.
Диспепсический. Проявляется в виде тошноты и рвоты, не приносящей облегчение (одно из основных отличий от гастрита и язвенной болезни желудка). На этом симптомы панкреатита у детей не заканчиваются: беспокоит многократная диарея, ребенок жалуется на сухость во рту и часто просит пить
При осмотре обращает на себя внимание наличие белого налета на языке.
Астеновегетативный. Проявляется в виде слабости, вялости, потливости
Дети младшего возраста становятся плаксивыми, раздражительными.
Гипертермия. Обычно температура тела едва достигет 37°С. Высокие показатели наблюдаются при гнойно-некротической форме острого панкреатита.
Лечение реактивного панкреатита у детей
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Важным условием лечения реактивного панкреатита у детей является диета. Принципы питания при болезни подразумевают:
- исключение из детского рациона всех возможных раздражителей с целью обеспечения функциональной разгрузки поджелудочной железы;
- введение приготовленных на пару или сваренных продуктов – их рекомендуется принимать в теплом и перетертом виде;
- поддержание энергетической ценности рациона – необходимо снизить содержание белков в пользу жиров и углеводов;
- дробное и частое питание – трехкратный прием пищи при реактивном панкреатите противопоказан. Вместо него следует придерживаться схемы 5-6-разового питания с промежутками не более 4 часов.
Первые сутки лечения врач может рекомендовать провести на лечебном голодании, которое допускает употребление лишь минеральной воды без газа. И уже на следующий день можно вводить легкий куриный или кроличий бульон, каши, отварные измельченные овощи (исключая капусту, бобовые, редьку и редис), нежирный творог, омлет.
Медикаментозное лечение у детей реактивного панкреатита направлено на:
- устранение боли;
- улучшение деятельности ЖКТ;
- дезинтоксикацию;
- при необходимости — снятие проявлений аллергии;
- повышение сопротивляемости организма (витаминотерапия).
Важным этапом в лечении реактивного панкреатита является нормализация процесса пищеварения. Для этой цели применяется современный ферментный препарат Креон. Он восполняет дефицит ферментов поджелудочной железы и способствует комфортному усвоению пищи. Благодаря высокому профилю безопасности Креон может назначаться детям с рождения, однако делать это можно только в соответствии с рекомендациями педиатра.
Главное условие профилактики реактивного панкреатита — соблюдение принципов здорового питания. Родителям необходимо планомерно, но настойчиво менять гастрономические вкусы ребенка, понимая, что вкусно и опасно — это шаг к патологии поджелудочной железы и хроническим заболеваниям.
Материал разработан при поддержке компании Эбботт в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу
RUCRE172469 от 13.07.2017
1. Клинические лекции по гастроэнтерологии и гепатологии. / Под редакцией Калинина A.B., Хазанова А.И. М.: Типография ГВГК им. Н.И. Бурденко. — 2002.
2. Логинов A.C., Садоков В.М., Винокурова Л.В. и др. Лечение сандостати-ном больных хроническим панкреатитом. // Росс. Журн. Гастроэнтреол. Гепатол. 1994. — №3.
3. Пеннин В.А. Писаревский Г.Н. Проблемы диагностики острого панкреатита. // Хирургия. 1993. — №12.
4. Тарасенко B.C., Назаров A.M., Чевычалова Е.В. и др. Анализ лечения и причин летальности больных с различными формами панкреатита // Сборник трудов II научно-практической конференции врачей Приволжско-Уральского военного округа «Актуальные вопросы военной и практической медицины». — Оренбург, 2001. — С 85-88.
5. Асташкин В.А. Панкреатит у детей.//Хирургия. 1975. — № 10.
6. Богер М.М. Методы исследования поджелудочной железы. -Новосибирск. 1982.
7. Величенко В.М. Острый панкреатит в эксперименте и клинике. Минск: Беларусь. 1971.
8. Инструкция по медицинскому применению препарата Креон 10000 от 03.05.2017
Суть заболевания
Организм у ребенка гораздо более активный, чем у взрослого. Соответственно, ребенок реагирует на любые инфекционные, вирусные и аллергические воздействия сбоем работы всех систем. Особенно часто и резко реагирует поджелудочная железа.
Панкреатит – такое поражение поджелудочной железы, при котором сама железа воспаляется из-за активации собственных панкреатических ферментов. Помимо инфекций, аллергии и вирусов, поджелудочная железаостро реагирует на неправильное питание, не соответствующее возрасту и потребностям малыша.
Проявляется заболевание болями в животе и, в зависимости от вида, тошнотой, рвотой, расстройствами в работе ЖКТ, небольшим повышением температуры. Не оставляйте без внимания лечение панкреатита.
Методы лечения панкреатита
В зависимости от тяжести проявлений и характера осложнений, возникающих у детей, проводится медикаментозное или хирургическое лечение. При остром заболевании пациент обязательно госпитализируется, так как в случае осложнений ему может понадобиться немедленная медицинская помощь.
Медикаментозная терапия
В течение 1-2 суток полностью отменяется прием пищи. Производится отсасывание желудочного сока, провоцирующего выработку ферментов поджелудочной железы. Через капельницу внутривенно вводятся плазма, Гемодез, солевой раствор для поддержания жизненных сил. Вводятся также обезболивающие препараты (спазмолитики и анальгетики).
При лечении панкреатита назначаются такие препараты, как Трасилол, Контрикал, облегчающие переваривание белковой пищи. Применяются препараты для подавления выработки ферментов поджелудочной железы (Пирензепин, Фамотидин) и снижения ее активности. Назначаются средства, улучшающие кровоснабжение тканей железы (например, Дипиридамол – сосудорасширяющего действия, препятствует тромбообразованию).
В ходе лечения детей используются препараты противовоспалительного, иммуностимулирующего действия, такие как Пентоксил.
Хирургическое лечение
Оно проводится в случае кровотечений, обнаружения некроза тканей, образования свищей, скопления гноя в железе, развития абсцессов. В зависимости от характера патологии проводится частичное удаление поврежденных тканей (резекция железы, некрэктомия), дренирование (освобождение органа от скопления гноя). При необходимости удаляется желчный пузырь (проводится холецистэктомия).
В случае тотального некроза тканей производится полное удаление поджелудочной железы. При этом детям приходится пожизненно принимать препараты, содержащие синтетические ферменты (Панкреатин и его аналоги).
После лечения панкреатита участковый педиатр или детский гастроэнтеролог ведут периодическое наблюдение за состоянием детей для предупреждения обострения болезни и возникновения отдаленных последствий.
Народные средства лечения панкреатита
Существуют средства народной медицины, которые способствуют улучшению пищеварения, снимают воспаление и оказывают обезболивающее действие. Панкреатит у детей лечат обычно с помощью целебных растений. Эффективно их сочетание с медицинскими препаратами.
Рецепт 1
Настой кукурузных рыльцев, мяты, ромашки и календулы. Сухие компоненты берут примерно в равных количествах. Заваривают 1 ч. л. сбора 1 л кипятка, выдерживают 15 минут на водяной бане, а затем настаивают еще 40 минут. Больному надо давать по ½ стакана настоя перед каждым приемом пищи.
Рецепт 2
Лекарство готовят из корней одуванчика и аира (берут по 50 г), а также листьев хмеля, чабреца и корня крапивы (по 25 г каждого компонента). Все компоненты берут в сушеном виде, растирают в порошок. Смешивают его с 200 г меда. Средство дают ребенку по 1 ч. л. утром и вечером.
Предупреждение: У многих детей существует аллергия на растительные и другие компоненты подобных средств. Поэтому, прежде чем давать их ребенку, необходимо посоветоваться с педиатром. Возможно существование и других факторов (например, сопутствующих заболеваний), при которых самостоятельное лечение детей народными средствами принесет только вред.
Для облегчения состояния при панкреатите также применяются отвары льняного семени, коры барбариса, настои зверобоя, шалфея, пустырника, бессмертника, укропного семени и других растений.
Панкреатит у детей
Детские гастроэнтерологи отмечают, что действительно серьезные проблемы с поджелудочной железой возникают лишь в 90 из 100 заявленных родителями случаев.
Это объясняется тем, что симптомы панкреатита у ребенка сильно напоминают простое расстройство желудка. Такие признаки у детей, как тошнота, рвота и вздутие живота могут указывать на банальное пищевое отравление (например, ребенок съел несвежую пищу или просроченный продукт).
Настоящее воспаление поджелудочной железы вызывается запущенными болезнями ЖКТ и систематическими нарушениями в режиме или в качестве питания:
- Нездоровое меню беременной или кормящей грудью женщины может привести к сбою в работе поджелудочной железы у грудничка.
- Разрешая ребенку фаст-фуд, кока-колу и малоподвижный образ жизни перед телевизором или компьютером, родители провоцируют дисбаланс в ферментации детской поджелудочной. Особенно опасно это явление у подростков, когда панкреатический сбой усиливается гормональным сдвигом.
Конечно, существуют причины детского панкреатита от нас независящие. Есть наследственные патологии, при которых неправильная выработка поджелудочного сока – генетическая проблема (например, при муковисцидозе). Но такие случаи – единицы.
Симптомы болезни
Признаки панкреатита у детей раннего возраста тяжело определить из-за невозможности ребенка описать свои ощущения и из-за схожести с реакциями ЖКТ на неправильную пищу (вздутие животика и отрыжка у грудничков, беспокойное поведение ночью и т. д.).
Острое воспаление поджелудочной железы у маленьких детей часто сопровождается высокой температурой и острой болью, о чем ребенок пытается поведать непрерывным плачем
Можно осторожно нажать пальцем в области правого подреберья, чтобы определить основную локализацию болевого синдрома. Но лучше сразу вызвать врача или скорую помощь
К общим симптомам воспаления поджелудочной железы относят сочетание болевого синдрома с диспепсическими расстройствами:
- жидкий блестящий слизистый стул;
- рвота желчью, без облегчения общего состояния;
- сухость и горечь во рту, желтый налет на языке.
Хронический панкреатит у подростков проявляется в дополнительных признаках:
- постоянное чувство слабости и частые головокружения;
- сонливость, но плохой сон по ночам;
- головные боли;
- очень низкое артериальное давление и тахикардия после незначительных физических усилий;
- частое чувство «полного живота» даже при малопорционном питании.

Перечисленные выше признаки свойственны детям 12–16 лет, в их пубертатный период. Но сочетание подобных симптомов с периодическими болями в животе, тошнотой по утрам и нерегулярным стулом явно свидетельствует о том, что нужно обследоваться у детского гастроэнтеролога.
Особенности заболевания
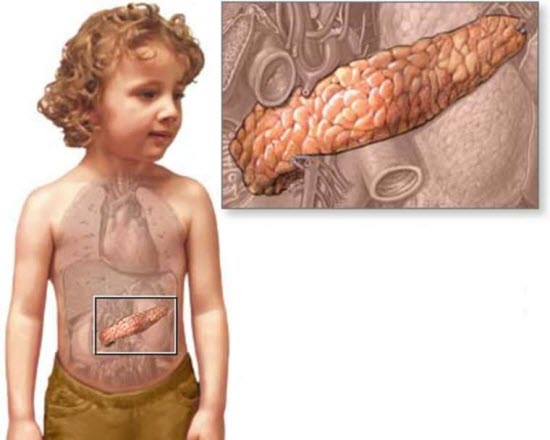
Поджелудочная железа располагается позади желудка, если человек стоит или сидит, а когда он лежит, то она оказывается под желудком. Отсюда и произошло ее название. Функцией данной эндокринной железы является выработка пищеварительных ферментов, а также инсулина – гормона, участвующего в расщеплении глюкозы и осуществлении энергетического обмена в организме.
Пищеварительные ферменты через особые протоки поступают из поджелудочной железы в тонкую кишку, где происходит расщепление пищи и всасывание полезных веществ. Частичное или полное перекрывание протоков (из-за их сужения или забрасывания в них содержимого толстой кишки) приводит к тому, что внутри железы скапливается жидкость, содержащая ферменты. Эти вещества начинают перерабатывать ткани самого органа (происходит самопереваривание), что приводит к воспалительному процессу в стенках и протоках железы.
Если не начать лечение панкреатита на ранней стадии, воспаление постепенно распространяется на большую площадь, токсины попадают в кровь, что может привести к поражению других органов (мозга, сердца, почек, печени, легких). В группе риска заболевания находятся дети 10-14 лет, но оно встречается и у малышей. На ранней стадии панкреатит лечится достаточно легко. Как правило, родители маленького ребенка обращаются к врачу уже при появлении у него первых жалоб на характерное недомогание, поэтому болезнь удается устранить без последствий.
Лечение
Терапия направлена на борьбу с процессами интоксикации, на устранение болей, снижение выработки секрета поджелудочной железы и замещение ферментов, которые больной орган временно не может вырабатывать. Чаще всего на период лечения детей помещают в больницу, где они могут получать не только необходимые медикаменты, но и диетическое питание.
Диета
Изменение рациона малыша становится залогом быстрого выздоровления. При составлении меню необходимо придерживать следующих правил:
- питание должно быть дробным. Чтобы нагрузка на поджелудочную железу не была большой, детям следует принимать пищу небольшими порциями не менее 5-6 раз в день. Временной промежуток между приемами пищи не может превышать 4 часов;
- больному органу необходимо обеспечить функциональный покой. Из меню нужно убрать все раздражающие пищеварительный тракт продукты: острые, копченые, маринованные, жареные блюда, соусы. Детям, страдающим реактивным панкреатитом, не подходят продукты с высоким содержание компонентов искусственного происхождения (красителей, ароматизаторов). Запрещены газированные напитки, даже минеральная вода с газом;
- рацион при реактивном панкреатите должен оставаться сбалансированным. Не следует полностью отказываться от мяса и рыбы и переходить на овощные бульоны. Значение имеет способ приготовления блюда: больному рекомендованы отварные или приготовленные на пару продукты. Мясо и рыба должны быть нежирных сортов;
- при реактивном панкреатите сладкие блюда не рекомендованы, но и не запрещены полностью. Стоит отказаться от промышленной выпечки — тортов, пирожных, булочек. Конфеты также не подходят из-за большого количества ненатуральных ингредиентов. При уменьшении симптомов заболевания разрешены нежирный йогурт и домашняя выпечка в ограниченных количествах.
При уменьшении симптомов заболевания ребенку можно употреблять нежирный йогурт.
Врач-гастроэнтеролог может назначить энтеральные смеси, заменяющие привычные продукты. Смеси становятся основой или частью ежедневного рациона больного. Придерживаться диетического питания необходимо не только в период лечения, но и в течение двух недель после исчезновения симптомов заболевания. Возвращаться к прежнему рациону следует постепенно.
Народные средства
Вылечить воспалительный процесс поджелудочной железы только с помощью нетрадиционной медицины невозможно. В качестве дополнительной терапии для детей можно использовать:
- цветки календулы. 1 ч. л. сырья необходимо заварить 1 стаканом кипятка. Напиток нужно настаивать 15 минут. Готовое лекарственное средство делят на 3 порции и принимают трижды в день;
- смесь корня солодки, листьев одуванчика и репейника. Корень необходимо измельчить до порошкообразного состояния, остальные ингредиенты — мелко нарезать. Нужно взять по 1 ст. л. каждого растения и залить смесь 250-300 г кипятка. Напиток должен остыть. Затем его процеживают и дают больному несколько раз в день по 5-6 ч. л.;
- листья черники. 2 ст. л. растения заливают 0,5 л кипятка. После того как напиток остынет, его дают больному по полстакана несколько раз в день.
В качестве дополнительной терапии при панкреатите ребенку можно давать отвар цветков календулы.
Медикаменты
Не следует давать детям препараты без назначения врача. Медикаментозная терапия подбирается индивидуально и назначается после проведения диагностики с учетом возраста и состояния здоровья больного. Среди препаратов, применяемых для лечения детей:
- Ферментативные средства. Такие препараты необходимо принимать во время еды или после приема пищи. Дозировка устанавливается из расчета массы тела пациента. Ферментативные средства используются как при острой, так и при хронической форме заболевания. Некоторым пациентам лекарство назначается пожизненно с целью поддержания поджелудочной железы. Примером ферментативного средства служит препарат Панкреатин;
- Спазмолитические средства. Лекарства назначаются для снятия спазмов мускулатуры кишечника. Пациенту могут быть назначены: Атропин, Папаверин и другие препараты;
- Анальгетические средства. Препараты необходимы для снятия болевых ощущений, более характерных для острой, чем для хронической формы патологии. Больному назначают Баралгин, Пентазоцин и т. д.;
- Антацидные средства. Действие лекарств направлено на нейтрализацию соляной кислоты. Чаще других при лечении реактивного панкреатита применяется Алмагель;
- Антибиотики. Препараты этой группы могут быть назначены детям при повышении температуры тела и длительном рвотном рефлексе.
Панкреатин — это ферментное лекарственное средство, которое используют при острой и хронической форме панкреатита у детей.
Прогноз и профилактика панкреатита у детей
Соблюдение диеты и рекомендаций врача поможет ребенку легко и быстро пережить острый приступ. В противном случае, рецидивы дадут толчок к развитию дополнительных осложнений: сахарному диабету, хроническому дисбактериозу и панкреонекрозу поджелудочной.
Чтобы не дать ни одного шанса болезни возобновиться, нужно:
- оставаться на учете у детского гастроэнтеролога;
- строго соблюдать предписания диетологов;
- проводить противорецидивные курсы (по предписанию врача);
- отказаться от самолечения ферментами и другими препаратами.
Очень хорошо оздоравливать ребенка в санаторных заведениях специализированного на восстановлении ЖКТ.