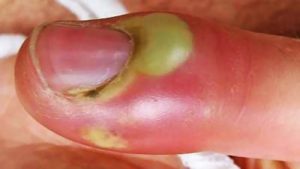
Паронихия — воспаление вокруг ногтя: как убрать покраснение?
Содержание:
- Диагностика
- Паронихия пальца на руке – лечение
- Лечение патологии
- Лечение
- Лечение паронихии
- Причины возникновения
- Симптомы
- Медикаментозное лечение паронихии
- Что такое паронихий пальца
- Лечение народными средствами
- Профилактика
- Лечение паронихия
- Общие сведения
- Почему появляется паронихия
- Лечение и прогноз паронихии (взрослому и ребенку)
Диагностика
Обычно диагностика паронихия не вызывает затруднений в силу очевидности симптомов. Течение болезни характеризуется значительным отеком ногтевой фаланг пальца и болезненностью. В случае осложнения гнойным процессом, боль носит пульсирующий характер.
Для определения точки наибольшей болезненности (зоны поражения), часто используется пуговчатый зонд. Это бывает необходимо в случае сильной отечности, которая мешает диагностике
Для этого осторожно дотрагиваются зондом до различных участков пораженной фаланги пальца, тем самым определяя точки наибольшей болезненности
Уровень гиперемии (переполнения кровью) напрямую зависит от зоны локализации воспаления. Чем более поверхностно расположен воспалительный процесс, тем более выражена гиперемия.
Паронихия пальца на руке – лечение
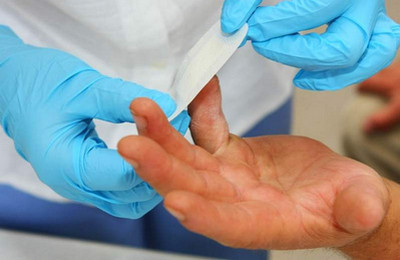 Лечение паронихия пальца должно назначаться хирургом. При гнойном воспалении показано вскрытие гнойника с промыванием полости антибактериальными и антисептическими растворами.
Лечение паронихия пальца должно назначаться хирургом. При гнойном воспалении показано вскрытие гнойника с промыванием полости антибактериальными и антисептическими растворами.
Самостоятельное вскрытие гнойника запрещено. Подобный метод лечения чреват высоким риском занесения дополнительной инфекции и распространения воспаления на связки, другие пальцы и кисть.
Справочно.
Медикаментозное лечение паронихия включает в себя назначение системных антибактериальных препаратов и мазей с антибиотиками. Также могут применяться ванночки и компрессы с антисептическими или антибактериальными растворами.
Для системной антибактериальной терапии при паронихии могут назначаться препараты:
- макролидов (эритромицин, азитромицин, олеандомицин и т.д.) – как правило, назначаются при нетяжелом воспалительном процессе или при аллергии на другие антибактериальные средства;
- цефалоспоринов (цефалексин, цефтриаксон);
- тетрациклинов (тетрациклин, доксициклин);
- сульфаниламидов (ко-тримоксазол);
- пенициллинов (ингибиторозащищенные препараты – амоксициллин+клавулановая кислота);
- линкозамидов (клиндамицин);
- фторхинолонов (ципрофлоксацин) –при синегнойной паронихии.
При грибковой этиологии воспалительного процесса назначают противогрибковые препараты (флуконазол). Также показана обработка ногтевой пластины и околоногтевого валика при грибковомпаронихии мазями с противогрибковыми средствами (клотримазолом, нистатином, натамицином).
При необходимости, антибактериальную терапию комбинируют с противогрибковой.
Внимание. Также показана обработка ногтевого валика растворами антисептиков (мирамистином, хлоргексидином) и анилиновыми красителями (раствором фукарцина, бриллиантовой зелени)
Также показана обработка ногтевого валика растворами антисептиков (мирамистином, хлоргексидином) и анилиновыми красителями (раствором фукарцина, бриллиантовой зелени).
Лечение патологии
Для лечения данного недуга надо обязательно обратиться за помощью к врачу, который на основании этиологии заболевания сможет правильно назначить схему лечения. В случае, если развития паронихии спровоцировано в результате прогрессирования какой-либо болезни, то комплексное лечение должно быть направлено на устранение первопричины, стимулировании обменных процессов, микроциркуляции крови. Также назначаются медикаментозные средства локального применения.
Если паронихия вызвана в результате жизнедеятельности патогенных грибов в терапевтический комплекс включается приме антимикотических препаратов, обладающих фунгицидным и фунгистатическим действием. В данном случае требуется прием системных препаратов и использование лекарств местного назначения.
Если заболевание выявлено на ранних стадиях, то убрать характерную симптоматику можно путем систематического распаривания рук либо ног в теплых ванночках с содо-солевым либо марганцовым раствором, либо применении горячих компрессов на основе фитосредства спиртовой настойки эвкалипта с ноготками. Такие манипуляции существенно повысят интенсивность кровотока, что улучшить защитные функции организм при борьбе с данным недугом.
В случае если паронихия имеет тяжелую степень развития и клиническая картина заболевания демонстрирует наличие большого нагноения либо даже абсцесса, то в таком случае назначается хирургическое вмешательство. Путем проведения операции вскрывается очаг инфицирования, ставится дренаж, что обеспечивает полное очищение гнойного кармана. Далее для предотвращения распространения инфекции назначается прием курса антибиотиков, как системного, так и местного использования.
При наличии первых признаков заболевания необходимо незамедлительно приступать к лечению данной патологии. Только стоит отметить, что самостоятельное лечение данного недуга может спровоцировать развитие осложнений, которые в дальнейшем придется устранять хирургическим путем.
https://youtube.com/watch?v=-2PR_WJwGFM
Лечение
Паронихии обычно лечат с помощью разреза и дренажа или антибиотиков. Если есть воспаление без явного абсцесса, лечение может включать теплые ванны с водой или антисептическими растворами (хлоргексидин, повидон-йод) и антибиотиками. Теплое замачивание должно продолжаться от 10 до 15 минут несколько раз в день. Нет убедительных доказательств того, что местные антибиотики рекомендуются по сравнению с пероральными, и это может зависеть от врача на основе опыта. Используемый антибиотик должен иметь стафилококковое покрытие. В качестве местных антибиотиков могут использоваться мазь с тройным антибиотиком, бацитрацин или мупироцин.
Пациентам, не получившим эффекта от местного лечения или в более тяжелых случаях, можно назначить пероральные антибиотики; диклоксациллин (250 мг четыре раза в день) или цефалексин (500 мг три-четыре раза в день). Показания к применению антибиотиков с анаэробным покрытием включают пациентов, которым необходима пероральная вакцинация; для этого потребуется добавление клиндамицина или амоксициллина-клавуланата. Если у пациента есть факторы риска метициллинрезистентного золотистого стафилококка (включая, но не ограничиваясь: недавняя госпитализация, недавняя операция, ВИЧ/СПИД, человек находится на в медицинском учреждении на длительном уходе), выбирается антибиотик с соответствующим покрытием. Варианты включают триметоприм/сульфаметоксазол (1-2 таблетки два раза в день), клиндамицин (от 300 до 450 мг четыре раза в день) или доксициклин (100 мг два раза в день).
Если есть абсцесс, инфекция потребует дренирования. Разрез и дренаж обычно выполняются скальпелем №11, а лезвие вводится под эпонихиальную складку (боковую ногтевую складку) до тех пор, пока гной не начнет стекать. Местная анестезия обычно помогает обеспечить комфорт и полный дренаж. Абсцесс требует промывания физиологическим раствором, и если абсцесс и место разреза большие, врач может наложить на него марлю для продолжения дренирования. Если абсцесс распространяется на ногтевое ложе или связан с вросшим ногтем, может потребоваться частичное удаление ногтевой пластины. Если абсцесс присутствует и не дренирован, он может распространиться под ногтем на другую сторону и привести к сквозному абсцессу. В этом случае может потребоваться полное удаление ногтя, чтобы обеспечить адекватный дренаж и лечение. После разреза и дренажа проводятся теплые замачивания, чтобы способствовать дальнейшему дренированию, сохраняя рану открытой и предотвращая вторичную инфекцию. Пациенту следует проконсультироваться с врачом в течение следующих 24-48 часов, чтобы убедиться в дренировании и поиске признаков обострения инфекции. Обычно адекватным лечением острой паронихии является разрез и дренирование; однако, если есть значительное распространение целлюлита, могут быть назначены пероральные антибиотики, как указано выше.
При хронической паронихии пациенту необходимо как можно больше избегать травм рук. Работникам физического труда рекомендуется надевать перчатки. Лечение хронической паронихии должно указывать на грибковую этиологию. Противогрибковые препараты местного и системного действия, такие как итраконазол и тербинафин, являются вариантами, поскольку этиологический фактор при хроническом типе заболевания — это в основном виды Candida. Также необходимо лечить другие воспалительные заболевания пальцев, такие как вросшие ногти, псориаз и т. д. Если хроническая паронихия трудно поддается лечению, необходимо изучить другие причины, например злокачественные новообразования.
Лечение паронихии
Прежде всего, лечение такого дефекта зависит от причины его появления. Если данный недуг был спровоцирован грибковой инфекцией, то курс лечебной терапии будет включать в себя таблетки и противогрибковые мази наружного применения.
Если у человека была выявлена инфекционная паронихия, то лечение проводится с помощью спиртовых компрессов. Стоит отметить, что такой способ возможен только в том случае, когда процедуры начаты в первые сутки проявления симптомов. При этом если данный недуг развился вследствие какого-либо заболевания, то сначала избавляются от провокатора, который вызвал нарыв на пальце руки.
Если данный недуг возник вследствие травмы или высоких температур, то больному следует ограничить контакты с провокаторами, прежде чем приступить к лечению. Затем специалист назначит лекарственные средства, которые улучшат микроциркуляцию крови и нормализуют обмен веществ.
Если болит палец, нужно как можно скорее посетить врача.
При несвоевременном обращении за помощью данный недуг может поразить весь ногтевой валик и клетчатку, расположенную под ним. В таком случае оперативного вмешательства не избежать. Как правило, в ходе данной манипуляции вскрывают угол ногтевой пластины и удаляют скопившийся гной и все омертвелые ткани. Стоит отметить, что при проведении данной манипуляции есть риск повреждения ногтевого ложе и валика, и если это произойдет, ногтевая пластина будет расти деформированной.
Причины возникновения
На поверхности кожи человека может находиться большое количество вредоносных бактерий. При определенных условиях они поражают верхние слои эпидермиса и тем самым вызывают воспаление. Чаще всего панариций пальца провоцируют стрептококки и стафилококки. Они проникают к мягким тканям через порезы, проколы, заусенцы, занозы или другие повреждения кожи.
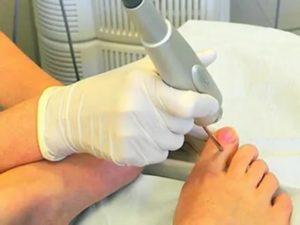
Важно помнить, что очень часто заболевание возникает в результате неаккуратно проведенного педикюра. Поэтому обязательно нужно тщательно дезинфицировать все инструменты, которые используются во время процедуры(последствия видны на фото)
Кроме основных причин, существуют факторы, значительно повышающие риск заражения недугом. К ним можно отнести:
- снижение защитных свойств иммунной системы – возникает в результате сопутствующих хронических или острых заболеваний;
- авитаминоз или недостаток любых микроэлементов в организме;
- нарушенное кровообращение;
- сахарный диабет;
- беременность.
Симптомы
Кожный панариций
- Паронихий характеризуется нарывом кутикулы, образованием возле ногтя четко ограниченного участка воспаления. На коже появляется пузырек, наполненный мутной жидкостью белого или желтоватого цвета. Кожа вокруг пузырька красная, при прикосновении болезненная. Характерен так называемый симптом первой бессонной ночи, когда из-за пульсирующей боли невозможно заснуть.
- При подногтевом панариции нагноение развивается под ногтем. Чаще всего сначала возникает паронихий, и при отсутствии лечения нарыв распространяется под ноготь. Если нажать на ноготь, возникает боль, с течением времени, в зависимости от того, где расположено нагноение, ноготь может отслоиться частично или весь.
Подкожный панариций
Нарыв при этой форме проникает глубже и раздражает большее количество нервных окончаний, а значит, боль при нем сильнее. Движения пальца из-за боли ограничены. Пораженная фаланга опухает, становится красной, кожа над пораженным местом натягивается, блестит.
Сухожильный панариций
При поражении сухожильного аппарата двигать пальцем невозможно. Боли сильные, идут вдоль пораженных сухожилий. Палец опухает, краснеет, становится похожим на сосиску, на ощупь твердый, горячий. Воспаление сдавливает и проходящие вдоль сухожилия сосуды, из-за чего возникает выраженный отек, который может переходить с пальца на тыльную сторону кисти и на предплечье. Кожа над отекшей областью становится ярко-красной и даже багровой. Если отек распространяется на кисть и предплечье, движения в пораженной руке резко ограничиваются. Последствия могут быть тяжелыми, вплоть до инвалидизации.
Костный панариций
При поражении кости воспаление сопровождается резкой ноющей или пульсирующей болью. Палец опухает, его невозможно согнуть или разогнуть, он постоянно полусогнут. На ощупь палец кажется горячим. Характерно образование свищей – отверстий в коже, через которые гной прорывается наружу.
Суставной панариций
Этот вид по течению напоминает костный, но воспаление в этом случае изначально сосредоточено вокруг сустава. Опухший сустав горячий, болезнен при прикосновении. Резко выражен отек вокруг сустава, движения в пальце невозможны. Иногда гной прорывается наружу через свищи. Воспаление быстро охватывает весь палец. Боли сильные, иногда нестерпимые.
Пандактилит
При пандактилите наряду с симптомами воспаления пальца – болью, резко выраженным отеком пораженного пальца с переходом на кисть и предплечье, краснотой, нарушением подвижности возникают и симптомы общего характера: температура, плохое самочувствие, озноб. Это заболевание тяжелое, требующее сложного и долгого лечения, ведь воспаление захватывает не только мягкие ткани, но и кости, суставы, сухожилия. Если заболевание не лечить или лечить неправильно, может развиться сепсис – грозное осложнение, вызванное попаданием возбудителя в кровь.
Внимание! Если вы страдаете сахарным диабетом, то при появлении нарыва возле ногтя, а также при возникновении лихорадки, сильной боли, повышении температуры тела нужно срочно обратиться к врачу, чтобы избежать осложнений, которые при диабете возникают очень часто. Если вы видите, что у вас опух большой палец, и воспаление имеет выраженный острый характер, сопровождается сильной болью, а размер пораженного участка увеличивается и распространяется вдоль пальца, это должно стать поводом для безотлагательного визита к врачу
Запущенная инфекция и абсцесс – это опасное состояние, чреватое серьезными осложнениями:
Если вы видите, что у вас опух большой палец, и воспаление имеет выраженный острый характер, сопровождается сильной болью, а размер пораженного участка увеличивается и распространяется вдоль пальца, это должно стать поводом для безотлагательного визита к врачу. Запущенная инфекция и абсцесс – это опасное состояние, чреватое серьезными осложнениями:
- заражение крови;
- остеомиелит (инфекция костной ткани);
- деформация и потеря ногтя;
- некроз мягких тканей пальца.
При неблагоприятном стечении обстоятельств, а также при отсутствии должного лечения острая паронихия может привести к тяжелым осложнениям, вплоть до ампутации пальца и кисти рук. Не игнорируйте тревожные симптомы: выделение гноя, изменение цвета кожи вокруг ногтя. Ярко выраженный болевой синдром и невозможность шевелить пальцем, боль в суставе пораженного пальца свидетельствует, что инфекция распространяется на здоровые ткани.
Медикаментозное лечение паронихии
Лечение во многом зависит от этиологии и формы патологического процесса, наличия и отсутствия инфекционного агента, грибковой инфекции. В терапии используют средства для внутреннего применения (таблетки), антисептические растворы, противовоспалительные лекарства, мази и кремы.
Антибиотики
Если диагностика показала, что причиной выступают бактерии, то без проведения антибактериальной терапии не обойтись.
Длительность курса варьируется от 7 до 14 суток.
Обычно используются антибиотические препараты с широким спектром антибактериальной активности.
Для лечения паронихии назначают антибиотики, представленные в таблице:
Название препарата
Активное вещество
Способ применения
Противопоказания
Эритромицин
Эритромицин
Взрослому человеку назначают 200-400 мг каждые шесть часов. При необходимости увеличивают до 4000 мг в сутки. Детям 40 мг на один кг веса.
Значительное снижение слуха, гиперчувствительность, беременность, аритмия, лактация
Осторожно при патологиях почек.
Цефалексин
Цефалексин
Средняя доза для взрослого человека 250-500 мг каждые шесть часов. Таблетки пьют за полчаса до приема пищи.
Непереносимость, беременность, недостаток сахаразы в организме
Осторожно на фоне почечной недостаточности.
Тетрациклин
Тетрациклина гидрохлорид
По 250-500 мг 4 раза в день или по 500-1000 мг два раза в сутки. Детям от 8 лет назначают в зависимости от веса и интервала между применениями.
Детский возраст до восьми лет, беременность, патологии почек и печени, лейкопения.
Местная обработка
Паронихия на ноге или руке обязательно лечится с применением местных средств. Назначают растворы антисептического действия. Кратность применения – до трех раз в сутки. Обрабатывают воспаленный валик препаратами – Фурацилин, Хлоргексидин, Мирамистин, зеленка.
Между манипуляциями можно наносить Ихтиоловую мазь. Кратность до 3 раз в сутки. Ее накладывают под повязку. Длительность лечения определяется индивидуально.
Лечение при грибке
При наличии запущенной формы грибка для излечения от паронихии используют таблетки противогрибкового свойства.
Противогрибковые таблетки:
- Интраконазол. В составе вещество с одноименным названием в дозировке 100 мг. Форма выпуска – капсулы. Средство обладает противогрибковым эффектом. Дозировка зависит от вида возбудителя, клиники. Лечение длится от нескольких недель до пары месяцев.
- Флуконазол. Дозировка составляет 250 мг в неделю. Прием длится в течение нескольких месяцев.
Дополнительно используются в лечебном курсе местные средства – крем Клотримазол, Акридерм, Миконазол, Микостоп. Наносят на пораженную область 1-3 раза в день. Курс терапии варьируется от 2 до 4 недель.
Препараты для предупреждения вторичной инфекции
Схема медикаментозного лечения часто включает в себя лекарственные средства, предназначенные для предупреждения развития вторичной инфекции. Назначают местные медикаменты в виде крема, раствора, порошка и мазей:
- Левомеколь мазь наносят тонким слоем на пораженную область. Лечебный курс до десяти суток.
- Банеоцин (порошок). Накладывают под повязку до 4-х раз в сутки. Предельная суточная дозировка порошка для взрослого человека не более 1000 мг.
- Диоксидин (мазь). На ноготь и кожу наносят раз в день. Терапия длится 21 день.
Оперативное вмешательство
Когда консервативная терапия не дает результата, заболевание прогрессирует, то гнойник приходится вскрывать, чтобы предупредить осложнения. Чаще всего используется хирургическое вмешательство, называемое операцией Кеневела.
Суть вмешательства в том, что хирург обнажает угол ногтевой пластины, удаляет гнойные массы и патологические ткани, устанавливает дренаж. После операции остается рана. Для ускорения регенерационных процессов и предупреждения инфицирования назначают мази и растворы – антисептические, противовоспалительные и антибиотики (перечислены выше).
Операция требует аккуратности, поскольку повреждение ногтевого ложа ведет к тому, что в дальнейшем произойдет деформация ногтя.
Что такое паронихий пальца
Паронихия (paronychia), или панариций – это заболевание, во время которого происходит воспаление ногтевого валика. Характерным проявлением болезни является покраснение околоногтевого участка, отек, сопровождаемые болью или дискомфортными ощущениями. В отдельных случаях возможно нагноение пораженных областей пальца. Невзирая на свои небольшие размеры, и, на первый взгляд, безобидность для заболевшего, паронихия приносит гораздо больше неприятностей, чем могло бы показаться.
Кожа возле пальцев слабая и часто подвергается воздействию негативных факторов, среди которых: механическое поражение, влияние химических средств, грибковые заболевания и пр. При их значительном влиянии, может возникнуть панариций. Заболевание чаще встречается у женщин, но и мужчин не обходит стороной. Связано это с тем, что у женщин кожа на руках тоньше и чаще подвергается механическому воздействию (маникюр, бытовая химия и т.д.)
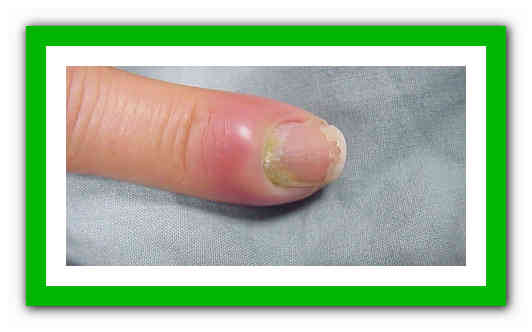
Воспаление околоногтевого валика может быть вызвано рядом причин, которые встречаются человеку как в быту, так и на производстве. Через трещины, травмы и раны возле ногтя возбудители заболевания проникают под кожу, далее инфекция начинает активно развиваться, приводя к панарицию. Основные причины паронихия пальцев:
Травмы околоногтевых валиков, например, откусывание заусенцев, попадание занозы, травма острыми предметами; частый фактор – травматизация во время маникюра или педикюра (неосторожное отодвигание кутикулы, использование плохо заточенного инструмента. «Тупые» ножницы способны вырывать кожу, а не срезать ее).
Контактирование с реагентами, щелочами или кислотами
Работа с химикатами, стирка некачественным порошком, попадание уксуса – все это может спровоцировать возникновение паронихия.
Контакт с горячей водой, работа при высоких температурах.
Грибковые заболевания. У детей основными из них являются стафилококки и стрептококки.
Несоблюдение гигиены, присутствие грязи провоцирует возникновение панариция.
Ношение неподходящей по размеру и тесной обуви.
Лечение народными средствами
Лечение панариция народными средствами будет эффективным, если применять их регулярно, с начальной стадии воспаления. Если, не смотря на все усилия, процесс прогрессирует, появляется сильная боль, отек, ухудшается самочувствие и поднимается температура тела, самолечение нужно прекратить и обратиться к хирургу.
Марганцовка. В начале воспаления можно делать тёплые ванночки для пальца с розовым раствором марганцовки. Палец держать в растворе до 30 минут. Также для ванночек можно использовать настойку эвкалипта или календулы. Для этого 1 ч. ложку настойки нужно добавить в стакан тёплой воды.
Водка (компресс). Намочить вату или марлю водкой, приложить к месту воспаления и забинтовать. По мере подсыхания – снова смачивать водкой. Повязку носить 10–12 часов. При необходимости повторять процедуру в течение трех дней до исчезновения симптомов панариция. В повязке не использовать компрессную бумагу и целлофан, чтобы не создать эффект согревающего компресса.
Парафин. Для лечения панариция на негнойной стадии нужно расплавить на водяной бане кусочек парафина в маленькой емкости
Затем осторожно окунуть воспаленный палец в парафин на одну секунду. Повторить процедуру несколько раз
В результате на пальце образуется достаточно толстый парафиновый напальчник. После полного застывания парафина напальчник можно снять, а палец смазать йодом или спиртом.
Пшеница или рожь. Приложить к пораженному месту жеваную пшеницу или рожь, накрыть сверху сырым капустным листом и перевязать. Менять повязку каждые 12 часов. Хорошо вытягивает гной.
Зеленка. Для облегчения болей при подногтевом панариции нужно хорошо распарить палец, затем залить поврежденное место зеленкой. Из кусочка ваты скрутить жгутик. Подложить под ноготь в том месте, где появилось воспаление. Ноготь не будет давить на кожу и боль уменьшится.
Медный купорос. Щепотку медного купороса растворить в 50 мл теплой воды. Держать больной палец в растворе в течение 15 минут. Панариций пройдет после нескольких процедур.
Алоэ. Срезать самый нижний лист алоэ (столетника) и промыть водой. Срезать колючки и разрезать лист вдоль. Обмотать одной из половинок воспаленный палец срезом вниз и забинтовать. Повязку держать 4 часа.
Лук. Для ускорения созревания панариция целиком запечь луковицу или сварить луковицу в молоке. Разрезать пополам и наложить на воспаленное место, зафиксировать повязкой. Менять повязку каждые 4 часа.
Гриб-дождевик. Разрезать гриб-дождевик, приложить внутренней мякотью к воспаленному месту. Припудривание созревшими спорами гриба действует так же, как и мякоть.
Мыло. Мелко натереть на терке хозяйственное мыло, добавить белок сырого яйца. Размешать до состояния кашицы. Готовую смесь приложить к месту повреждения толстым слоем (около 1 см) так, чтобы захватить еще 0,5 см неповрежденной кожи. Наложить повязку. Повязку держать до двух суток. Если рана не очистится, процедуру повторить.
Масло оливковое. Пропитать марлевую салфетку оливковым маслом. Собрать свежую живицу с сосны или кедра на эту салфетку. Прибинтовать к месту воспаления на всю ночь.
Грибковые заболевания кожи — симптомы и лечение
Профилактика
Профилактика паронихия подразумевает:
- предупреждение возникновения микротравм на коже;
- защита пальцев рук и ног;
- дезинфекция инструментов перед проведением маникюра и педикюра;
- ограничение вредного воздействия химических веществ и/или высоких температур.
Во избежание развития воспалительного процесса, сразу после повреждения пальцев следует смазать рану раствором йода и наложить стерильную марлевую повязку, после чего обратиться к специалисту. Паронихия начинается с незначительных ран и повреждений кожи, поэтому при первых признаках развития воспаления следует обратиться к врачу.
Лечение паронихия
Если диагностирована паронихия пальца, то можно выбрать метод лечения заболевания в домашних условиях, но не стоит забывать, что развивается болезнь быстро. Неверное и несвоевременное лечение может только навредить. Диагностировать воспаление околоногтевого валика просто — исходя из местонахождения поражения. При отсутствии гноя лечение можно проводить следующими способами:
· соблюдать покой пальца, оберегать его от травм и давления;
· проводить антибактериальную терапию, применяя антибиотики;
· обрабатывать антисептическими средствами;
· применять физиотерапевтические методы.
При наличии гноя следует обязательно обратиться к врачу, специалист очистит рану от гнойного скопления. Пренебрежение к лечению болезни может привести к осложнениям, среди которых выделяют: отслоение пластины ногтя, сепсис (массивное заражение), флегмоны кисти или лимфатических узлов, образование других гнойных очагов в организме.
Боль, покраснение околоногтевых валиков, выделение гноя говорит о таком заболевании, как паронихий. Недуг очень часто беспокоит женщин после неправильно сделанного маникюра или педикюра, но возникнуть недуг может и по другим причинам. Запущенная форма болезни вызывает изменения оттенка ногтя, а также его разрушение и деформацию. Возможно самостоятельно справиться с данной проблемой, однако лучше проконсультироваться со специалистом.
Общие сведения
Панариций (лат. Panaricium; народное — волосень/волос), представляет собой острое гнойное воспаление тканей пальца кисти или стопы. В современном понимании термин «панариций» обозначает не какую-либо отдельную нозологическую форму, а целую группу острых/хронических воспалительных заболеваний, развивающихся в различных анатомических структурах пальца. Панариций на пальце руки относится к одной из наиболее часто встречаемых в практике лечения гнойных патологий кисти, а удельный вес панарициев в структуре всех гнойно-воспалительных заболеваний кисти составляет около 40%. Код панариция по МКБ-10: L03.0. Флегмона пальцев кисти и стопы.
Особенности и развитие течения панариция в отличие от гнойных заболеваний кисти других локализаций, в значительной мере обусловлены особенностями анатомии пальца. Наличие большого количество важных анатомических образований, расположенных на относительно небольшом протяжении: суставы межфаланговые, фиброзные влагалища, синовиальные оболочки, сухожилия, ячеистость подкожной клетчатки, пронизанной фиброзными перемычками, обилие кровеносно-лимфатических сосудов, а также нервных окончаний, способствуют чрезвычайно быстрому распространению гнойно-воспалительного местного процесса.
В большинстве случаев воспалительно-гнойный процесс локализуется на указательном/среднем пальце правой руки, а на ноге — поражается большой палец ноги. Ниже приведено фото панариция пальца на руке и на ноге.
Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Развитие панариция на пальце руки или пальце ноги является одной из частых причин нетрудоспособности пациента, а позднее обращение к врачу/неадекватное лечение панариция сопровождаются риском генерализации воспалительного процесса.
Почему появляется паронихия
Природой задумано так, что кожа рук кистей и стоп крепче, чем кожа, покрывающая другие части тела. Это связано с тем, что эти части тела чаще всего в буквальном понимании соприкасаются с внешним миром: кисти хватают острое, горячее, колючее, химически агрессивное, а стопы тесно контактируют с обувью (непосредственно или опосредованно через носки и колготки).
Но в этом процессе задействована ладонная и подошвенная поверхности соответственно кистей и стоп, кожа которых в процессе эволюции и стала более выносливой. А вот кожные покровы тыльной стороны – в частности, кожица пальца возле ногтевой пластинки – не такие крепкие. Поэтому они и вынуждены терпеть негативное влияние агрессивных факторов. Если запас прочности маленький – может возникнуть паронихия.
Причины возникновения паронихии:
- регулярная механическая травматизация ногтевых валиков (например, натирание пальцев тесной обувью, сорванная заусеница, попадание занозы в околоногтевой валик);
- тесный контакт с химическими агентами – это не обязательно должны быть кислоты, щелочи или профессиональные химические реагенты, часто достаточно соприкосновения с некачественным стиральным порошком или попадания на микроранки ногтевого валика химически активных соединений, которые мы используем на собственной кухне – того же уксуса;
- воздействие высокой температуры – паронихии чаще подвержены женщины, практикующие ручную стирку в горячей воде;
- грибковые заболевания;
- грязные кисти и стопы.
В ряде случаев паронихия может выступать как профессиональное заболевание (то есть, связанное с выполнением профессиональных обязательств). В группе риска:
- хирурги, перед операцией или манипуляцией обрабатывающие кожу рук антисептиками, которые часто бывают достаточно агрессивными;
- сапожники, постоянно контактирующие с обувным клеем;
- работники химических лабораторий, которые подвержены риску попадания химреагентов на незащищенную кожу;
- няни, часто стирающие руками в горячей воде
и так далее.
Но чаще всего паронихия возникает из-за неправильно выполненной обработки околоногтевого валика во время маникюра и педикюра. В качестве непосредственных причин выступают:
- слишком грубое отодвигание маникюрным инструментарием ороговевшей кутикулы (края околоногтевого валика, который соседствует с ногтевой пластинкой);
- неаккуратность мастера, который может ранить околоногтевой валик при срезании кутикулы;
- удаление кутикулы без ее предварительного размягчения;
- плохо заточенные маникюрные ножницы, из-за чего кутикула не срезается, а вырывается с «мясом».
Практически во всех случаях паронихия протекает с вовлечением инфекционного агента. Асептическое воспалительное поражение околоногтевого валика способно развиться разве что в стерильных условиях, что на практике невозможно, ведь человек не живет в стерильном скафандре, а обработка его кистей в быту или во время выполнения служебных обязанностей никогда не сопровождается полным уничтожением любых микроорганизмов (даже у хирургов при обработке кистей антисептиками).
Чаще всего инфекционными возбудителями паронихии являются:
- грибки;
- гноеродные кокки;
- стрептококки;
- стафилококки.
У детей паронихия чаще всего развивается из-за стрептококков и стафилококков.
В своем развитии паронихия проходит следующие этапы:
- инфильтрация (воспалительный процесс, сопровождающийся уплотнением ткани);
- нагноение;
- разрешение (освобождение гноя из тканей наружу – требует хирургического вспоможения);
- очищение от гнойного содержимого (самостоятельно бывает довольно редко);
- заполнение полости бывшего гнойника тканями.
Чаще всего возникает паронихия в области кисти, нежели стопы.
Лечение и прогноз паронихии (взрослому и ребенку)
Лечение паронихия ногтя зависит от вида поражения. Чаще всего лечение заключается в антисептической обработке и наложении ихтиоловой мази. Если воспаление переходит в стадию образования гнойного содержимого, то возможно, потребуется помощь хирурга для вскрытия гнойника, очищения полости и ее дренирования.
Курс лечения для детей и взрослых практически одинаков. Паронихий пальца у ребенка проходит быстро, но только если регулярно моются руки и воспаление обрабатывается мазью. В любом случае, при появлении покраснения и припухлости на пальце малыша не стоит пускать воспалительный процесс на самотек. Лучше обратиться к врачу, который определит вид патологии и посоветует, каким способом можно быстро и без трудностей избавиться от такой эстетической проблемы, как панариций.
Прогноз после проведенного курса лечения благоприятный, то есть отек, покраснение и другие признаки полностью проходят и кожа приобретает свой естественный вид. Хроническое течение заболевание протекает с периодами обострения и ремиссии. Острая паронихия появляется при частом контакте с агрессивными химическими веществами, которые провоцируют развитие воспалительного процесса.
Медицинское лечение
Поверхностный панариций лечится местным применением лекарственных препаратов. В случае проникновения инфекции в глубокие слои кожи врач дополнительно назначает антибактериальную терапию, антибиотики и физиопроцедуры, например, ультрафиолетовое облучение места поражения.
Вот некоторые препараты для лечения паронихия пальца на руке:
- Димексид;
- Мазь ихтиоловая;
- Левомеколь;
- Мазь Вишневского;
- Фурациллин;
- Тетрациклиновая мазь при паронихии;
- Линкомицин.
В домашних условиях
Народная медицина располагает множеством довольно эффективных методов лечения паренхимы. Но выбор способа все-таки зависит от глубины поражения. Как правило, рецепты домашнего лечения используются только при поверхностных поражениях ногтевой фаланги. Самые популярные варианты избавления от панариция ногтя в условиях кухни таковы:
- Компрессы, в состав которых входят хозяйственное мыло, лук и барсучье сало.
- Аппликации с использованием алоэ, пчелиного воска, прополиса, мумие.
- Горячие ванночки с марганцовкой, солью, медом, содой, травами, которые обладают обеззараживающими и противовоспалительными свойствами.
- Обертывания с уксусом и спиртом.
В случае, если панариций перешел в стадию гнойных выделений и повреждения ногтя, обязательно нужно обратиться к врачу-дерматологу или хирургу. При наличии гнойника не рекомендуется применять согревающие ванночки и компрессы, так как данные процедуры способствуют дальнейшему распространению инфекции.