Первичная хирургическая обработка раны
Содержание:
- 38.Лечение гнойных ран в зависимости от фазы раневого процесса
- Классификация и особенности швов при ранах
- Методика
- Терміни проведення ПХО і її різновиди
- Хирургическая техника
- Инструменты для ПХО
- Каким должен быть набор инструментов
- Техника проведения ПХО ран мягких тканей головы
- Техника выполнения первичной хирургической обработки ран
- Виды и особенности швов
- Показания к первичной хирургической обработке
- Показання та протипоказання до ПХО
- Вторичная хирургическая обработка
- Разновидности первичной обработки раны
- Вторичная хирургическая обработка
38.Лечение гнойных ран в зависимости от фазы раневого процесса
1 фаза —
фаза воспаления; (а)стадия
сосудистых изменений б) период очищения
раны)
2
фаза — фаза регенерации;
3
фаза — фаза организации рубца и
эпителизации.
В первой
фазе
— воспаления — рана характеризуется
наличием гноя в
ране,
некроза тканей, развитием микробов,
отеком тканей, всасыванием
токсинов.
Задачи
лечения:
1.
Удаления гноя и некротических тканей;
2.
Уменьшение отека и экссудации;
3.
Борьба с микроорганизмами;
МЕТОДЫ:
Дренирование ран: пассивное, активное. .
Гиперт.р-ры:
Наиболее
часто применяется хирургами 10 % раствор
хлорида натрия
(так
называемый гипертонический раствор).Мази.
Энзимотерапия. Растворы антисептиков(фурацилин,
перекись водорода)Лечение
ран во второй фазе
регенерации раневого процесса.
1.
Противовоспалительное лечение
2.
Защита грануляций от повреждения
3.
Стимуляция регенерации
Этим
задачам отвечают:
а)
мази: метилурациловая, троксевазиновая
— для стимуляции реге-
нерации;
мази на жировой основе.
б) препараты
растительного происхождения — сок алоэ,
облепиховое
и
шиповниковое масло, каланхоэ.
в)
применение лазера — в этой фазе раневого
процесса используют
низкоэнергетические
(терапевтические) лазеры, обладающие
стимулирующим
действием.
Лечение
ран в 3-й фазе
(фазе эпителизации и рубцевания).
Задача:
ускорить процесс эпителизации и
рубцевания ран.
С
этой целью используют облепиховое и
шиповниковое масло, аэрозо-
ли,
троксевазин — желе, низкоэнергетическое
лазерное облучение.
При
обширных дефектах кожных покровов,
длительно незаживающих ра-
нах
и язвах во 2 и 3 фазах раневого процесса,
т.е. после очищения ран
от
гноя и появления грануляций, можно
проводить дермопластику:
а)
искусственной кожей
б)
расщепленным перемещенным лоскутом
в)
шагающим стеблем по Филатову
г)
аутодермопластика полнослойным
лоскутом
д)
свободная аутодермопластика тонкослойным
лоскутом
по Тиршу
39.Ушиб,
растяжение, разрыв мягких тканей.
Клиника. Лечение.
Ушиб–
это закрытое повреждение мягких тканей,
полученное в результате воздействия
механического фактора различной
интенсивности. Клиника:
боль и ограничение функции конечностей.
При этом выявляются вынужденное положение
конечности (часто полусогнутое),
ограничение активных и пассивных
движений в соответствующем суставе.
Гематомы.
Если
кровоизлияние не претерпевает таких
изменений, а становится багровым, то
это указывает на .присоединение инфекции.
Иногда при обширном кровоизлиянии
повышается температура тела.
В
порядке первой помощи надо обеспечить
покой: на место ушиба положить давящую
повязку, пузырь со льдом, холодный
компресс, придать конечности возвышенное
положение, чтобы ограничить кровоизлияние
и уменьшить боль. При большом ушибе
лучше наложить шину или гипсовую1
лонгету. Для ускорения рассасывания
обширных кровоизлияний можно через 3—4
дня попринимать теплые (не горячие!)
ванны, физиотерапевтические процедуры.
Растяжение и разрывмышц и сухожилий сопровождаются такими
симптомами, как боль, припухлость, отек,
нарушение функции. Отличие их заключается
в том, что разрыв сопровождается большей
выраженностью субъективных ощущений,
боль в момент разрыва крайне интенсивная,
отек и припухлость выражены непосредственно
над зоной повреждения, функция мышцы
или сухожилия полностью утрачена. Над
зоной повреждения может определяться
западение. При растяжении боль тупая и
значительно менее интенсивная, функция
конечности сохранена.Лечение при
неполном повреждении (растяжении)
консервативное, аналогично лечению при
ушибах (применение холода – местно,
методы физиотерапии – для ускорения
восстановления), лечение при разрывах
– хирургическое и заключается в сшивании
мышцы или сухожилия в максимально
щадящем положении конечности (чаще
всего – сгибании). В последующем
производят иммобилизацию конечности
в функционально выгодном положении до
полного восстановления целостности.
Для более полноценного восстановления
рекомендуется применять методы
физиотерапии, массаж и лечебную
физкультуру.
Классификация и особенности швов при ранах
Важным этапом ПХО является ушивание раны. Именно этот этап определяет, как будут заживать ткани, как долго пострадавший будет лежать в больнице и какие действия будут производиться после ПХО.
Выделяют следующие виды швов, накладываемых при различных повреждениях тканей:
- Первичный. Рану ушивают полностью сразу после обработки. Его при ПХО использую чаще всего.
- Первично-отсроченный. В этом случае рану сразу не закрывают, а ушивание проводят на 1-5 сутки. Используют для поздних ПХО.
- Отсроченный. Рана начинает заживать самостоятельно, а швы накладывают только после начала разрастания грануляционной ткани. Происходит это через 6 дней после ранения, но не позже 21 дня.
- Поздний. От момента ранения до ушивания проходит 21 день. Шов накладывают, если за это время рана не зажила самостоятельно.
В случае, если повреждение тканей не распространяется глубже эпителия, рана заживает самостоятельно без наложения швов.
Если даже поздний шов не дал результатов или наложить его невозможно, для закрытия раны проводят кожную пластику.
Это интересно! Существует два вида заживления раны: первичное и вторичное. В первом случае происходит эпителизация повреждения, края раны затягиваются бесследно. Возможно это, если от края до края раны расстояние менее 1 см. Вторичное натяжение проходит с образованием молодой соединительной ткани (грануляционной) в этом случае часто остаются шрамы и рубцы.
Методика
ПХО проводит врач-хирург. Небольшие неосложненные раны обрабатывают амбулаторно в условиях поликлиники или иного профильного медучреждения. Обширные осложненные повреждения обрабатывают в перевязочной или в операционной стационара.
В ходе обработки используется режущий, шовный и перевязочный материал (скальпель, зажимы, крючки, пинцеты, иглы с иглодержателями, нити, дренажи, бинты).
Хирургическая обработка раны предусматривает несколько этапов.
- Рассечение. В ходе рассечения врач визуально оценивает характер и распространенность повреждения, наличие осложнений.
- Ревизия раны. Удаление сгустков крови, обрывков одежды, и других инородных тел.
- Иссечение краев раны. Врач одномоментно иссекает поврежденные и инфицированные участки краев, стенок и дна раны в пределах здоровых тканей. Объем удаляемых тканей зависит от характера повреждения.
- Гемостаз. Остановка кровотечения, накладывание зажимов на поврежденные сосуды и их перевязка.
- Восстановление целостности поврежденных анатомических образований (нервов, сухожилий, костей, связок).
- Наложение швов.
При обработке раны врач должен соблюдать важное правило: тяжесть повреждений, полученных при ПХО, не должна превышать тяжести самой полученной травмы. В идеале все этапы ПХО осуществляются одномоментно, в результате чего любая рана превращается в резаную и асептическую, и заживает первичным натяжением, т.е., непосредственным сращением краев раны при их соединении
Но так происходит не всегда, как не всегда сразу же после обработки накладываются швы
В идеале все этапы ПХО осуществляются одномоментно, в результате чего любая рана превращается в резаную и асептическую, и заживает первичным натяжением, т.е., непосредственным сращением краев раны при их соединении. Но так происходит не всегда, как не всегда сразу же после обработки накладываются швы.
В зависимости от временного фактора ПХО бывает:
Ранняя
Проводится не позднее 1 сут. после получения травмы. Неосложненные раны фиксируют первичными швами, и они в последующем заживают первичным натяжением. При обширных раневых повреждениях с размозженными краями и наличием гематом рану дренируют, после чего накладывают первичные отсроченные швы.
Отсроченная
Проводится не позднее 2 сут. после получения травмы. В это время уже присоединяется инфекция, и появляются первые местные признаки воспаления в виде гиперемии (покраснения), экссудации (прозрачного отделяемого) и отека. Рану сразу зашивать нельзя – ее дренируют, оставляя открытой, а затем накладывают первично-отсроченные швы.
Поздняя
Проводится спустя 3 сут. и более. При запоздалой помощи в ране выражены все признаки гнойного инфекционного воспаления с отеками, гиперемией (покраснением кожи), местной и общей гипертермией (повышением температуры). При этом формируются гнойные очаги в виде затеков, карманов, нередко обнаруживаются гематомы, которые также нагнаиваются. Такие раны ушивать ни в коем случае нельзя, и даже иссечение ее краев может спровоцировать распространение гноеродной инфекции на соседние ткани.
Поэтому вначале осуществляют антисептическую обработку и дренирование ран до полной ликвидации гнойных очагов. Затем накладывают вторичные ранние швы. Рана заживает вторичным натяжением. Ее дно и края заполняются грануляциями – молодой соединительной тканью. В дальнейшем на месте грануляционной ткани формируется рубец.
Иногда с момента получения травмы и ПХО до начала заживления вторичным натяжением проходит более 3 нед. Этого времени достаточно для того чтобы по краям раны сформировался рубец. При появлении рубцовой ткани края раны свести трудно, и они не срастаются межу собой. Поэтому рубцы иссекают, и вновь образовавшиеся края фиксируют между собой вторичным поздними швами.
Параллельно с хирургическими мероприятиями и местным применением антисептиков проводят консервативную терапию. Назначаются антибиотики, противовоспалительные, обезболивающие средства, гемостатики (останавливающие кровь), противостолбнячные препараты.
При обработке ран должно быть обеспечено адекватное обезболивание. При небольших раневых дефектах утрата болевой чувствительности достигается проводниковой или инфильтрационной анестезией. Но при массивных осложненных повреждениях, когда пострадавший испытывает сильную боль, необходим наркоз. В ряде случаев, когда нужно добиться полной релаксации скелетных мышц, наркоз проводят с аппаратной ИВЛ (искусственной вентиляцией легких) и полным выключением самостоятельного дыхания пациента.
Терміни проведення ПХО і її різновиди
Термін проведення ПХО — надзвичайно важливий фактор, що впливає на швидкість загоєння і його результат. Чим раніше пацієнт потрапив до хірурга, тим менше ризик ускладнень, однак не завжди термінова хірургічна допомога надається доступною в перші години після поранення, тому часто постраждалі потрапляють до лікаря через добу і навіть більше. Прогнози при цьому оцінюються як досить серйозні.У той же час, деякі потенційні пацієнти і самі не поспішають до лікаря в надії, що все заживе сама собою. Через короткий час вони спостерігають приєднання інфекції, нагноєння, поява ознак інтоксикації, і тоді вже точно зрозуміло — без фахівця не обійтися.Залежно від терміну, протягом якого проведена ПХО, виділяють:
- Ранню ПХО — проводиться в межах 1-х діб після отримання травми, включає всі основні етапи обробки і завершується ушиванием з накладенням первинного шва;
Відстрочену — в найближчі дві доби, коли наростають запальні зміни, набряклість, з’являється запальна ексудація, що вимагають обов’язкового призначення антибактеріальних засобів і відкриття рани, трохи пізніше накладаються первинно-відстрочені шви;
Пізню — проводиться через 48 годин і більше, коли в наявності флегмонозное запалення, шви не накладаються, обов’язкові антибіотики і дезінтоксикаційні заходи.

Хирургическая техника
ПХО проводится в несколько этапов:
- Рассечение поверхности ранения линейным разрезом. Это необходимо, чтобы врач сумел провести все необходимые мероприятия. Длина разреза варьируется от размера раны. Разрез должен осуществиться с учетом анатомических особенностей строения человеческого организма – его проводят вдоль нервных волокон и сосудов, по кожным линиям Лангера. Кожные и тканевые слои рассекаются послойно для того, чтобы специалист мог оценить насколько глубоко поражение.
- Извлечение из полости раны инородных предметов. Если ранение огнестрельное – это может быть пуля, если рана осколочная – осколки стекла или метала и так далее. Более того, в полость любой раны может попасть земля или мелкие предметы, их тоже в обязательном порядке нужно удалить. Вместе с инородными предметами удалению подлежать части тканей, которые затронул процесс некроза, сгустки крови, обломки кости, кусочки одежды пострадавшего. Удаляется и все содержимое раны – ее промывают специальным устройством, которое выдает пульсирующую антисептическую струю.
- Иссечение омертвевших тканей. Помимо того, что удаляется вся область первичного омертвления, иссечению подлежат ткани, жизнеспособность которых сомнительна. Жизнеспособные ткани имеют яркий цвет и кровоточат, жизнеспособные мышечные волокна сокращаются при прикосновении к ним пинцетом.
- Оперативное вмешательство на ткани и поврежденных органах. К примеру, на магистральных сосудах, спинном мозге, головном мозге, органах брюшной полости, малого таза, грудной полости, на периферических нервах, сухожилиях или костях.
- Дренирование. Специалист создает условия для оттока раневого отделяемого. Как правило, устанавливается одна трубка, но в некоторых случаях целесообразно установить сразу несколько трубок для дренирования. При травмах с несколькими карманами, каждый карман должен дренироваться по-отдельности.
- Закрытие раны. Рана зашивается оптимальным в каждом конкретном случае швом, также нужно учитывать, что некоторые раны должны ушиваться сразу же, а другие можно шить только через какое-то время после проведения обработки.
Надо сказать и о вторичной хирургической обработке раны. Ее проводят в том случае, если рана нагноилась или после повреждения тканей прошло больше 3 суток. По сути вторичная обработка раны – это оперативное вмешательство, в ходе которого делаются широкие разрезы для выведения гноя, удаляется большое количество омертвевших тканей, устанавливаются различные виды дренажей.
На такие раны шов не накладывается до тех пор, пока из них не выйдет весь гной. Чаще всего в этом случае образуются различные тканевые дефекты – келоиды и рубцы.
ТЕХНИКА ВЫПОЛНЕНИЯ ПЕРВИЧНОЙ ХИРУРГИЧЕСКОЙ ОБРАБОТКИ РАНЫ 1. Уложить больного на кушетку, операционный стол.
2. Надеть стерильные перчатки. 3. Взять пинцет и тампоном, смоченным эфиром или нашатырным спиртом, очистить кожу вокруг раны от загрязнения. 4. Сухим тампоном или тампоном, смоченным перекисью водорода (фурацилином), удалить свободнолежащие в ране инородные тела и сгустки крови.
5. Тампоном, смоченным йодонатом (спиртовым раствором хлоргексидина), обработать операционное поле от центра к периферии.
6. Отграничить операционное поле стерильным бельем.
7. Тампоном, смоченным йодонатом (спиртовым раствором хлоргексидина), обработать операционное поле. 8. С помощью скальпеля рассечь рану на протяжении.
9. Иссечь, по возможности, края, стенки и дно раны, удалить все поврежденные, загрязненные, пропитанные кровью ткани.
10. Заменить перчатки. 11. Рану отграничить стерильной простыней. 12. Заменить инструментарий. 13. Тщательно перевязать кровоточащие сосуды, крупные – прошить. 14. Решить вопрос о наложении швов: а) наложить первичные швы (рану прошить нитками, края раны свести, нитки завязать);
16. Наложить сухую асептическую повязку. Выполнить перевязку чистой раны.
Инструменты для ПХО
Для проведения процедуры первичной обработки раны требуется минимум два экземпляра набора. Их меняют при проведении операции, а после проведения грязного этапа – утилизируют:
- зажим «Корнцанг» прямой, которым обрабатывается операционное поле;
- скальпель остроконечный, брюшистый;
- бельевые цапки используются для держания перевязочных и других материалов;
- зажимы Кохера, Бильрота и «москит», используются для остановки кровотечения, при проведении ПХО раны их используют в огромном количестве;
- ножницы, они бывают прямые, а также изогнутые по плоскости или ребру в нескольких экземплярах;
- зонды Кохера, желобоватые и пуговчатые;
- набор игл;
- иглодержатель;
- пинцеты;
- крючки (несколько пар).
Хирургический набор для этой процедуры так же включает в себя шовный материал, иглы для инъекций, шприцы, бинты, марлевые шарики, резиновые перчатки, всевозможные трубки и салфетки. Все предметы, которые понадобятся для проведения ПХО – шовный и перевязочный наборы, инструменты и лекарственные препараты, предназначенные для обработки ран – выкладываются на хирургический столик.
Каким должен быть набор инструментов
Любые медицинские мероприятия по оказанию первичной хирургической обработки раны проводят в условиях полной стерильности при наличии двух наборов врачебных инструментов. Используется одноразовые, подлежащие утилизации, приспособления.
Набор инструментов для ПХО:
- Прямой зажим.
- Скальпель.
- Держатели для перевязочных материалов.
- Прямые, изогнутые ножницы.
- Инструменты для остановки кровотечения – зажимы Кохера, Бильрота.
- Иглы, пинцеты, крючки.
- Перевязочный материал для наложения швов на рану – вата, марля, шарики.
- Резиновые одноразовые перчатки, маска.
Инструменты, медикаменты выкладывают на стерильный хирургический столик.
После оказания помощи пострадавшему весь набор утилизируется. Осуществление ПХО не может быть выполнено без применения лекарственных средств. Содержимое аптечки для ухода за раной: спирт, перекись водорода, Хлоргексидин или другой антисептик, физраствор, Новокаин.

Техника проведения ПХО ран мягких тканей головы
Подготовительные меры ПХО включают в себя общее антибактериальное лечение и прием средств против столбняка. Так как ранение может возникнуть вследствие укуса животного, то пациенту будет необходима вакцинация, направленная на профилактику бешенства.
Выбор метода обезболивания варьируется и зависит от обширности локализации раны. При незначительных поражениях мягких тканей головы достаточно одного местного обезболивания, а при глубоких ранах с гнойным воспалением требуется общий наркоз.
Важно соблюдать не только все этапы первичной хирургической обработки, но и создать условия, которые смогут обеспечить 100-% стерильность.
Этапы ПХО таковы:
- Иссечение кожных краев. Оно должно быть качественным и четким, при необходимости удаляют все пораженные и омертвелые ткани, ведь они не способны больше функционировать.
- Рассечение апоневроза. Для этого делают зигзагообразный разрез, после завершения операционного вмешательства он не будет сдавливать мягкие ткани.
- Удаление инородных тел из раны. Разводят края дефективной области и иссекают некротическую область, убирая все посторонние элементы, попавшие ранее в рану. Определить то, что ткань уже омертвела можно по кровоточивости, она буде отсутствовать, а также по функционированию мышечной системы. В некротических тканях нет сокращения мышц и надлежащей упругости. Продиагностировать состояние тканей при первичной хирургической обработке достаточно трудно, ведь невозможно самостоятельно проследить за изменениями клеточного уровня, а первое время они могут быть незаметными. Только отстроченная и поздняя ПХО способны определить уровень омертвения.
- Остановка кровотечения. Если на этом этапе были замечены нервные либо сосудистые стволы, то их оттесняют в сторону с помощью неострого крючка. Также некоторые случаи вынуждают осуществлять перевязку сосудов или дальнейшее накладывание швов.
- Осмотр днища раны. Этот этап крайне важен, так как кости черепа, в том числе, могут быть повреждены. Лучше всего перекрыть оголенную костную область неповрежденной мышечной тканью, фиксируя это сшиванием (редкие швы). Данное действие нельзя осуществить на всех мягких тканях, ведь мышцы скальпа находятся и на верхней части черепа. При подобных ранах кости черепа ограждают рядом находящимися краями сухожильного шлема.
- Орошение антибиотическими средствами. Распыляют их не только на всю поверхность раны, но и на ее стенки.
- Наложение швов и подшивание утраченного кожного лоскута. Если такой отсутствует, то используют лоскут из других участков тела больного, ведь при обширной локализации не произойдет полная регенерация тканей.
- Дренирование. Зачастую используют вакуумные устройства для аспирации раневого отделяемого и промывают рану антисептическим раствором.
Для определения масштабности и сложности работ необходимо тщательно проанализировать состояние раны. Размер и тип дефектной области влияет на специфику проведения ПХО, рассмотрим следующие нюансы:
- Большие раны не нуждаются в дополнительном рассечении, потому во время ПХО достаточно раздвинуть их края.
- Раны, полученные в результате ушиба, подвергаются как процедуре рассечения, так и иссечения.
- Раны колотого и резанного типа с гематомами и обильным кровотечением сперва рассекают, а после останавливают кровь. В большинстве случаев иссечение для них не проводится.
- При локальных ранениях и сложном строении раневого канала для начала рассекают рану, удаляют весь некротический материал, обеспечивая дополнительными разрезами доступ для дренирования.
Техника выполнения первичной хирургической обработки ран
ПХО проводится в несколько этапов:
- Рассечение поверхности ранения линейным разрезом. Это необходимо, чтобы врач сумел провести все необходимые мероприятия. Длина разреза варьируется от размера раны. Разрез должен осуществиться с учетом анатомических особенностей строения человеческого организма – его проводят вдоль нервных волокон и сосудов, по кожным линиям Лангера. Кожные и тканевые слои рассекаются послойно для того, чтобы специалист мог оценить насколько глубоко поражение.
- Извлечение из полости раны инородных предметов. Если ранение огнестрельное – это может быть пуля, если рана осколочная – осколки стекла или метала и так далее. Более того, в полость любой раны может попасть земля или мелкие предметы, их тоже в обязательном порядке нужно удалить. Вместе с инородными предметами удалению подлежать части тканей, которые затронул процесс некроза, сгустки крови, обломки кости, кусочки одежды пострадавшего. Удаляется и все содержимое раны – ее промывают специальным устройством, которое выдает пульсирующую антисептическую струю.
- Иссечение омертвевших тканей. Помимо того, что удаляется вся область первичного омертвления, иссечению подлежат ткани, жизнеспособность которых сомнительна. Жизнеспособные ткани имеют яркий цвет и кровоточат, жизнеспособные мышечные волокна сокращаются при прикосновении к ним пинцетом.
- Оперативное вмешательство на ткани и поврежденных органах. К примеру, на магистральных сосудах, спинном мозге, головном мозге, органах брюшной полости, малого таза, грудной полости, на периферических нервах, сухожилиях или костях.
- Дренирование. Специалист создает условия для оттока раневого отделяемого. Как правило, устанавливается одна трубка, но в некоторых случаях целесообразно установить сразу несколько трубок для дренирования. При травмах с несколькими карманами, каждый карман должен дренироваться по-отдельности.
- Закрытие раны. Рана зашивается оптимальным в каждом конкретном случае швом, также нужно учитывать, что некоторые раны должны ушиваться сразу же, а другие можно шить только через какое-то время после проведения обработки.
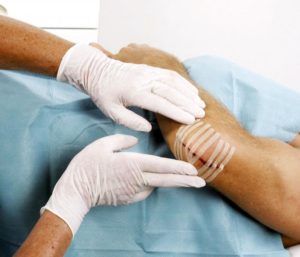
Надо сказать и о вторичной хирургической обработке раны. Ее проводят в том случае, если рана нагноилась или после повреждения тканей прошло больше 3 суток. По сути вторичная обработка раны – это оперативное вмешательство, в ходе которого делаются широкие разрезы для выведения гноя, удаляется большое количество омертвевших тканей, устанавливаются различные виды дренажей.
На такие раны шов не накладывается до тех пор, пока из них не выйдет весь гной. Чаще всего в этом случае образуются различные тканевые дефекты – келоиды и рубцы.
Виды и особенности швов
Швы при проведении обработки раны могут накладываться различными способами, при этом каждый вид имеет свои особенности:
Первичный хирургический шов. Его наложение происходит тогда, когда в раневой полости еще не начался процесс образования грануляции, то есть травма является свежей. Такие швы накладываются срезу же после завершения проводимой операции или после ПХО раннего типа. Наложение этого вида швов будет нецелесообразным при получении огнестрельной травмы или проведении первично обработки позднего типа.
Первичный отсроченный шов. Его наложение также осуществляется до того, как в ране начинает развиваться грануляция. Техника метода заключается в том, что срезу после окончания операции наложение швов не проводится, место повреждения оставляют открытым, чтобы иметь возможность контролировать процесс воспаления. Накладывают швы только после того, как воспалительный процесс пойдет на спад, что происходит в период от 1 до 5 суток.
Вторичный ранний шов. Накладывается на поврежденные ткани, на которых уже начался процесс грануляции, в том случае, если полученное ранение заживает вторичным натяжением. Накладывают такие швы в период с 6 по 21 день. К сроку 3-х недель после получения раны по ее краям начинается активное образование рубцовой ткани, но именно она и создает препятствие срастанию краев и их сближению
Важно наложить швы этого типа до того момента, когда по краям травмы начнет образовываться рубец. В этом случае для закрытия места ранения достаточно лишь свести края вместе путем натяжения нитей
Вторичный поздний шов. Его наложение проводится после того, когда от момента получения ранения до проведения операции прошло уже более 3-х недель. В этом случае для срастания места ранения проводится иссечение зарубцевавшихся краев, и только после этого накладываются швы.
Показания к первичной хирургической обработке
После ранения практически всегда в пораженное место попадают микроорганизмы, в данном случае речь не идет об асептических операционных ранах. Любое такое ранение должно пройти ПХО, исключениями лишь являются:
- неглубокие раны маленькой локализации;
- многочисленные резано-колотые раны, если вокруг них нет гематом.
Основные показания для первичной хирургической обработки таковы:
- Раны, отличающиеся длительным кровотечением и широкой площадью повреждения;
- Раны скальпированного типа;
- Рваные раны и ушибы, при которых произошло расслоение мягких тканей и образовалось скопление крови, а также обильно выделяется раневая жидкость и зарождается некротический процесс;
- Гнойные раны сильной степени инфицирования.
По некоторым причинам врачи считают нужным отложить ПХО на некоторый срок, если было принято такое решение, тогда больному приписывают прием сильнодействующих антибиотиков. Однако при прогрессирующих сильных болевых ощущениях, повышенной температуре и чрезмерной отечности срочно осуществляют позднюю ПХО.
Показання та протипоказання до ПХО
ПХО потрібна при будь-якому типі поранення, отриманого не більше ніж три доби тому, з размозжением, інфікуванням, крововиливами, диастазом тканин більш ніж на сантиметр або навіть без явних вторинних запальних змін. Виняток становлять невеликі осаднения, подряпини, маленькі ранки без травмування глубжележащих структур, колоті пошкодження з не зачепленим внутрішніми органами, інтактними судинно-нервовими пучками, іноді — наскрізні кульові рани, які здатні регенерувати самостійно.
Перешкоджати проведенню ПХО можуть лише важкий стан потерпілого (шоки, кома, агонія) і наростання флегмонозного запалення в самій рані. Це означає, що рана все одно буде оброблена, але дещо пізніше, після стабілізації стану хворого.Головні принципи при проведенні первинної хірургічної обробки рани — некректомія в межах здорової тканини, правильний вибір виду шва, заходи щодо попередження інфікування, адекватні дренування і зупинка кровотечі. 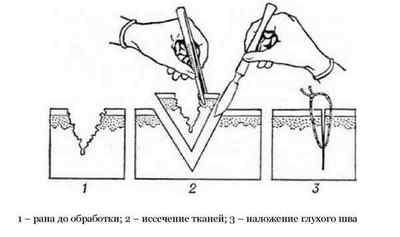 Найефективнішим вважається варіант, коли рана обробляється в найбільш ранні терміни, в умовах хірургічного відділення і одномоментно. З цієї причини, пошкодження тканин голови, мозку, вогнепальні рани з залученням костей не оперуються на первинних етапах допомоги у військово-польових умовах крім випадків, коли є загроза життю при кровотечі, забрудненні землею, отруйними речовинами.Краї шкіри січуть акуратними розрізами у вигляді полуовала, які лежать в межах здорових тканинних клаптів. Важливо правильно оцінити життєздатність тканини виходячи з її зовнішнього вигляду. Шкіра вважається життєздатною, якщо при її розрізі виявляється виражене кровотеча з капілярів. Навпаки, синюшність, витончення, сильний набряк або повнокров’я говорять про майбутній некрозі.Якщо в зону рани потрапляє м’яз, то зберегти її доцільно, коли вона має блискучу гладку поверхню, здатна до скорочення, кровоточить, рожевого кольору. Нежиттєздатні м’язи позбавлені кровотоку і зовні нагадують варене м’ясо.
Найефективнішим вважається варіант, коли рана обробляється в найбільш ранні терміни, в умовах хірургічного відділення і одномоментно. З цієї причини, пошкодження тканин голови, мозку, вогнепальні рани з залученням костей не оперуються на первинних етапах допомоги у військово-польових умовах крім випадків, коли є загроза життю при кровотечі, забрудненні землею, отруйними речовинами.Краї шкіри січуть акуратними розрізами у вигляді полуовала, які лежать в межах здорових тканинних клаптів. Важливо правильно оцінити життєздатність тканини виходячи з її зовнішнього вигляду. Шкіра вважається життєздатною, якщо при її розрізі виявляється виражене кровотеча з капілярів. Навпаки, синюшність, витончення, сильний набряк або повнокров’я говорять про майбутній некрозі.Якщо в зону рани потрапляє м’яз, то зберегти її доцільно, коли вона має блискучу гладку поверхню, здатна до скорочення, кровоточить, рожевого кольору. Нежиттєздатні м’язи позбавлені кровотоку і зовні нагадують варене м’ясо.
Вторичная хирургическая обработка
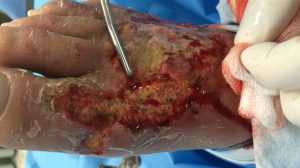
Проведение ВХО (вторичной обработки) требуется в тех случаях, когда в ране образуется гнойный очаг и серьезное воспаление. При этом выделяющаяся сукровица не отходит самостоятельно, а в ране начинают появляться гнойные затеки и участки некроза.
 При проведении вторичной обработки из полости раны первым делом удаляются скопления гнойного экссудата, а, затем, гематомы и сгустки крови. После этого проводится очищение поверхности поврежденного участка и окружающих ее покровов кожи.
При проведении вторичной обработки из полости раны первым делом удаляются скопления гнойного экссудата, а, затем, гематомы и сгустки крови. После этого проводится очищение поверхности поврежденного участка и окружающих ее покровов кожи.
ВХО проводится в несколько этапов:
- Иссекаются ткани, не имеющие признаков жизнеспособности.
- Удаляются сгустки крови, гематомы и прочие элементы, а также инородные тала при их наличии.
- Проводится вскрытие раневых карманов и образовавшихся затеков с целью их очищения.
- Проводится дренирование вторично очищенных ран.
Разница между первичной и вторичной обработкой заключается в том, что первичная проводится при получении любой раны, а также в ходе проведения операций.
Вторичная обработка проводится лишь в тех случаях, когда первичной оказалось недостаточно и в ране начался гнойно-воспалительный процесс. В этом случае вторичная обработка ранения необходима для предотвращения развития серьезных осложнений.
Разновидности первичной обработки раны
Проведение первичной хирургической обработки ран при наличии показаний к такой процедуре, проводится в любом случае, независимо от того, когда пострадавший поступил в отделение. Если по какой-либо причине провести обработку сразу после получения ранения не удалось, то пациенту вводят антибиотики, оптимальнее всего внутривенным способом.
Первичная хирургическая обработка раны в зависимости от
сроков проведения процедуры подразделяется на:
Конечно, идеальным вариантом является ситуация, когда ПХО раны проводится одномоментно сразу же после получения травмы и при этом является исчерпывающей обработкой, но такое возможно не всегда.
Вторичная хирургическая обработка
Проведение ВХО (вторичной обработки) требуется в тех случаях, когда в ране образуется гнойный очаг и серьезное воспаление. При этом выделяющаяся сукровица не отходит самостоятельно, а в ране начинают появляться гнойные затеки и участки некроза.
 При проведении вторичной обработки из полости раны первым делом удаляются скопления гнойного экссудата, а, затем, гематомы и сгустки крови. После этого проводится очищение поверхности поврежденного участка и окружающих ее покровов кожи.
При проведении вторичной обработки из полости раны первым делом удаляются скопления гнойного экссудата, а, затем, гематомы и сгустки крови. После этого проводится очищение поверхности поврежденного участка и окружающих ее покровов кожи.
ВХО проводится в несколько этапов:
- Иссекаются ткани, не имеющие признаков жизнеспособности.
- Удаляются сгустки крови, гематомы и прочие элементы, а также инородные тала при их наличии.
- Проводится вскрытие раневых карманов и образовавшихся затеков с целью их очищения.
- Проводится дренирование вторично очищенных ран.
Разница между первичной и вторичной обработкой заключается в том, что первичная проводится при получении любой раны, а также в ходе проведения операций.
Вторичная обработка проводится лишь в тех случаях, когда первичной оказалось недостаточно и в ране начался гнойно-воспалительный процесс. В этом случае вторичная обработка ранения необходима для предотвращения развития серьезных осложнений.