Тиреоидит щитовидной железы
Содержание:
- Наши медицинские центры
- Лечение подострого тиреоидита
- Лечение тиреоидитов
- Диагностирование
- Классификация аутоиммунных тиреоидитов
- Причины возникновения
- Как лечить подострый тиреоидит
- Принципы диагностики тиреоидита
- Что провоцирует / Причины Подострого тиреоидита (тиреоидита де Кервена):
- Симптомы Подострого тиреоидита (тиреоидита де Кервена):
- Другие виды тиреоидита
- Профилактика
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-ВС: с 8.00 до 22.00Call-центр: с 8.00 до 0.00
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00Call-центр: с 8.00 до 0.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 06.00Call-центр: с 8.00 до 0.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00Кабинет КТ: с 8.00 до 6.00Call-центр: с 8.00 до 0.00
МРТ и КТ
Лечение подострого тиреоидита
Схему терапии тиреоидита де Кервена расписывает эндокринолог. Выбор препаратов зависит от выраженности воспалительного процесса. Применяют медикаментозные методы и средства народной терапии.
Препараты
Курс медикаментозного лечения при подостром тиреоидите занимает не менее 1 месяца. Основное средство для устранения болевых ощущений и воспаления – препараты из группы нестероидных противовоспалительных (Нимесил, Нимид).
При нестерпимых болях быстро избавиться от них (через сутки-двое после начала приема препарата) помогает гормонотерапия. Больным тиреоидитом прописывают Преднизолон, Дексаметазон. Дозировку врач определяет индивидуально, количество гормона постепенно уменьшают.
На фоне симптомов гипертиреоза пациентам рекомендуют принимать β-блокаторы – Анаприлин, Атенолол, Метопролол. При длительном снижении уровня тиреоидных гормонов назначают заместительную терапию (Л-Тироксин, Эутирокс).
Народные рецепты
Нельзя проводить лечение подострого тиреоидита народными средствами без согласования с эндокринологом. Использование растений и сборов из них необходимо сочетать с медикаментозными средствами.
Лечить подострый тиреоидит травами, богатыми йодом, не рекомендуется. Для фитотерапии применяют:
- растения с противовоспалительной активностью (донник, лабазник, цвет бузины, шалфей, корень солодки, липовый цвет);
- богатые аскорбиновой кислотой (шиповник, черную смородину, калину, облепиху, траву крапивы жгучей) и рутином (руту душистую, арнику горную, софору японскую);
- обладающие противовирусными свойствами (копеечник альпийский или сибирский, адонис, аралию, бруснику, гранат, зверобой, коровяк, лапчатку, первоцвет).
 Народное лечение тиреоидита щитовидной железы длится от 3 месяцев до полугода.
Народное лечение тиреоидита щитовидной железы длится от 3 месяцев до полугода.
На протяжении этого времени используют 2-3 варианта сборов, которые чередуют. Между курсами делают перерывы в 10-15 дней.
Фитосбор №1
Равные части травы лабазника вязолистного, мелиссы лекарственной, почек тополя черного, цветков бузины черной смешивают. Сбор (1 ст. л.) насыпают в посуду емкостью 250 мл, заливают стаканом охлажденной кипяченой воды, настаивают 1 час, затем переставляют на водяную баню, томят 15 минут. Дают остыть 30 мин., процеживают и доливают кипяченой водой до объема 200 мл. В средство добавляют 3 мл настойки корней копеечника, элеутерококка либо аралии. Принимают по 1/3 стакана трижды в день за 40 минут до еды.
Фитосбор №2
Сбор готовят из равных частей травы донника лекарственного, корня лапчатки белой и солодки, коры ивы. Травяную смесь (1 ст. л.) заливают 200 мл кипятка, настаивают на водяной бане 40 минут. После средство выдерживают под крышкой еще 1 час. Процеженную жидкость пьют равными порциями перед едой (за полчаса) трижды в день.
Наружные средства
Унять сильную боль в области шеи при воспалении железы помогает окопник (живокост). Свежий, хорошо вымытый корень нарезают пластинками толщиной 2 мм, прикладывают к пораженному участку, закрывают компрессной бумагой или небольшим куском пищевой пленки. Фиксируют пластырем на 4-6 часов.
Их сухого корня живокоста при тиреоидите готовят обезболивающую и противовоспалительную мазь, смешивая:
- растопленный в духовке при 75 градусах ланолин (200 г);
- 40 г молотого порошка из корней.
Средство томят в духовом шкафу (75°С) в течение 2 часов, затем процеживают. Наносят при тиреоидите на шею 2 раза в сутки. Хранят мазь в стеклянной посуде под плотной крышкой при температуре не выше 10 градусов. Прекращают мазать щитовидную железу, как только исчезнет боль.
https://youtube.com/watch?v=kjpTvnSeeO8
Лечение тиреоидитов
Лечение легких форм тиреоидитов предусматривает динамическое наблюдение за пациентом, назначение симптоматической терапии и нестероидных противовоспалительных средств для купирования болевого синдрома. В случае развития выраженного диффузного воспаления показано назначение стероидных гормонов.
Острый гнойный тиреоидит является показанием к немедленной госпитализации в отделение хирургического стационара. Таким пациентам назначается курс антибиотикотерапии, антигистаминные препараты, витаминотерапия, инфузии большого количества дезинтоксикационных препаратов. Если произошло формирование абсцесса, пациенту проводится оперативное лечение, в процессе которого выполняется вскрытие и дренирование гнойника.
Лечение хронического и подострого тиреоидита подразумевает назначение гормонов щитовидной железы. При развитии осложнения в виде компрессионного синдрома, обращаются к оперативному вмешательству.
При отсутствии положительной реакции на лечение гормонами (заместительная терапия на протяжении 3-4 мес.) в условиях хронического аутоиммунного тиреоидита, пациенту назначают прием кортикостероидов на протяжении 2-3 мес. Далее следует динамическое наблюдение у эндокринолога.
Принцип лечения специфических тиреоидитов заключается в терапевтических мероприятиях, направленных на устранение основного заболевания.
Диагностирование
Обычно диагностика проводится комплексно.
Учитывается состояние пациента:
- Болевые ощущения в месте расположения щитовидки. Усиление боли при любых движениях головой, во время проглатывания, при кашле. Болевые ощущения отдаются к нижней челюсти, к ушам и в затылок.
- Тело пациента лихорадит, температура 39-40, присутствует озноб, сильная головная боль, увеличены лимфоузлы, наблюдаются все признаки инфекционного процесса.
- Увеличенные размеры щитовидки, во время прикосновения ощущается резкая боль. Во время пальпации порой можно обнаружить более мягкий участок со сформированным абсцессом.
После пальпации назначают ряд исследований для уточнения диагноза. При остром тиреоидите отклонений показателей ТТГ, Т3 и Т4 и антител к ТПО и ТГ нет. Обязательно нужны общие данные крови, которые являются свидетелями воспалительных процессов: лейкоцитозах, СОЭ.
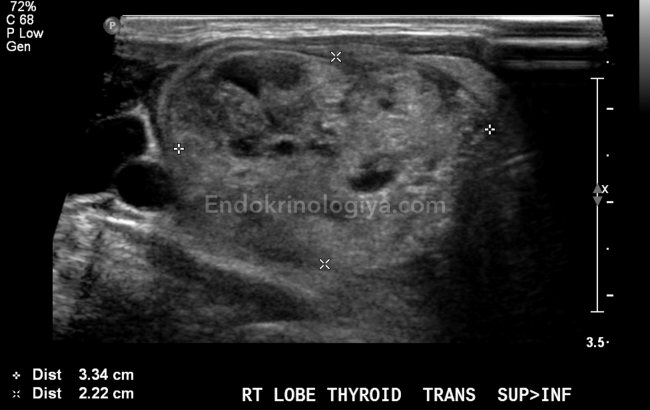
На УЗИ проводится обследование с целью изучить размеры, положение органа, структуру железы. УЗИ используется как информативный способ. Так , при гнойной форме можно точно определить размеры, то есть отклонения в сторону увеличения, какова однородность структуры.
При негнойном тиреоидите получают представления о том, каковы размеры: нормальные либо диффузно увеличены, очаги с пониженной эхогенностью, увеличение кровенаполнения.
МРТ и КТ. Эти два метода помогают оценить, в каком состоянии находится железа и соседние органы.
Если нужно, проводят гистологическое исследование тонкоигольной биопсией. Больше информации получают, производя цитологическое исследование. Забор материала для цитологии проходит во время взятия проб тонкоигольной биопсии. Цитология дает возможность исследовать под микроскопом состояние клеток. Это основной метод, который дает все основания утверждать диагноз.
При гнойной форме тиреоидита цитологический анализ исследует гной и его состав: нейтрофилы, некроз. Затем требуется проводить бактериологические исследования, то есть сделать посев на наличие микрофлоры, что позволит узнать вид бактерий-возбудителей и чувствительность их к антибиотикам.
Метод сцинтиграфии может точно определить место расположения железы, ее формы, гнойнички, аномалий развития.
Классификация аутоиммунных тиреоидитов
Аутоиммунный тиреоидит включает в себя группу заболеваний, имеющих одну природу.
1. Хронический аутоиммунный тиреоидит (лимфоматозный, лимфоцитарный тиреоидит, устар.- зоб Хашимото) развивается в результате прогрессирующей инфильтрации Т-лимфоцитов в паренхиму железы, увеличения количества антител к клеткам и приводит к постепенной деструкции щитовидной железы. В результате нарушения структуры и функции щитовидной железы возможно развитие первичного гипотериоза (снижения уровня гормонов щитовидной железы). Хронический АИТ имеет генетическую природу, может проявляться в виде семейных форм, комбинироваться с другими аутоиммунными нарушениями.
2. Послеродовый тиреоидит встречается чаще всего и наиболее изучен. Его причиной служит избыточная реактивация иммунной системы организма после ее естественного угнетения в период беременности. При имеющейся предрасположенности это может привести к развитию деструктивного аутоиммунного тиреоидита.
3. Безболевой (молчащий) тиреоидит является аналогом послеродового, но его возникновение не связано с беременностью, причины его неизвестны.
4. Цитокин-индуцированный тиреоидит может возникать в ходе лечения препаратами интерферона пациентов с гепатитом С и заболеваниями крови.
Такие варианты аутоиммунного тиреоидита, как послеродовый, безболевой и цитокин – индуцированный, похожи фазностью процессов, происходящих в щитовидной железе. На начальном этапе развивается деструктивный тиреотоксикоз, в последующем переходящий в транзиторный гипотериоз, в большинстве случаев заканчивающийся восстановлением функций щитовидной железы.
У всех аутоиммунных тиреоидитов можно выделить следующие фазы:
- Эутиреоидная фаза заболевания (без нарушения функции щитовидной железы). Может продолжаться в течение нескольких лет, десятилетий или всей жизни.
- Субклиническая фаза. В случае прогрессирования заболевания, массовая агрессия Т–лимфоцитов приводит к разрушению клеток щитовидной железы и снижению количества тиреоидных гормонов. За счет увеличения продукции тиреотропного гормона (ТТГ), который избыточно стимулирует щитовидную железу, организму удается сохранить в норме выработку Т4.
- Тиреотоксическая фаза. В результате нарастания агрессии Т-лимфоцитов и повреждения клеток щитовидной железы происходит освобождение в кровь имеющихся тиреоидных гормонов и развитие тиреотоксикоза. Кроме того, в кровяное русло попадает разрушенные части внутренних структур фолликулярных клеток, которые провоцируют дальнейшую выработку антител к клеткам щитовидной железы. Когда при дальнейшей деструкции щитовидной железы, число гормонопродуцирующих клеток падает ниже критического уровня, содержание в крови Т4 резко уменьшается, наступает фаза явного гипотериоза.
- Гипотиреоидная фаза. Продолжается около года, после чего обычно происходит восстановление функции щитовидной железы. Иногда гипотиреоз остается стойким.
Аутоиммунный тиреоидит может носить монофазный характер (иметь только тиреотоксическую, или только гипотиреоидную фазу).
По клиническим проявлениям и изменению размеров щитовидной железы аутоиммунные тиреоидиты подразделяют на формы:
- Латентную (имеются только иммунологические признаки, клинические симптомы отсутствуют). Железа обычного размера или немного увеличена (1-2 степени), без уплотнений, функции железы не нарушены, иногда могут наблюдаться умеренные симптомы тиреотоксикоза или гипотиреоза.
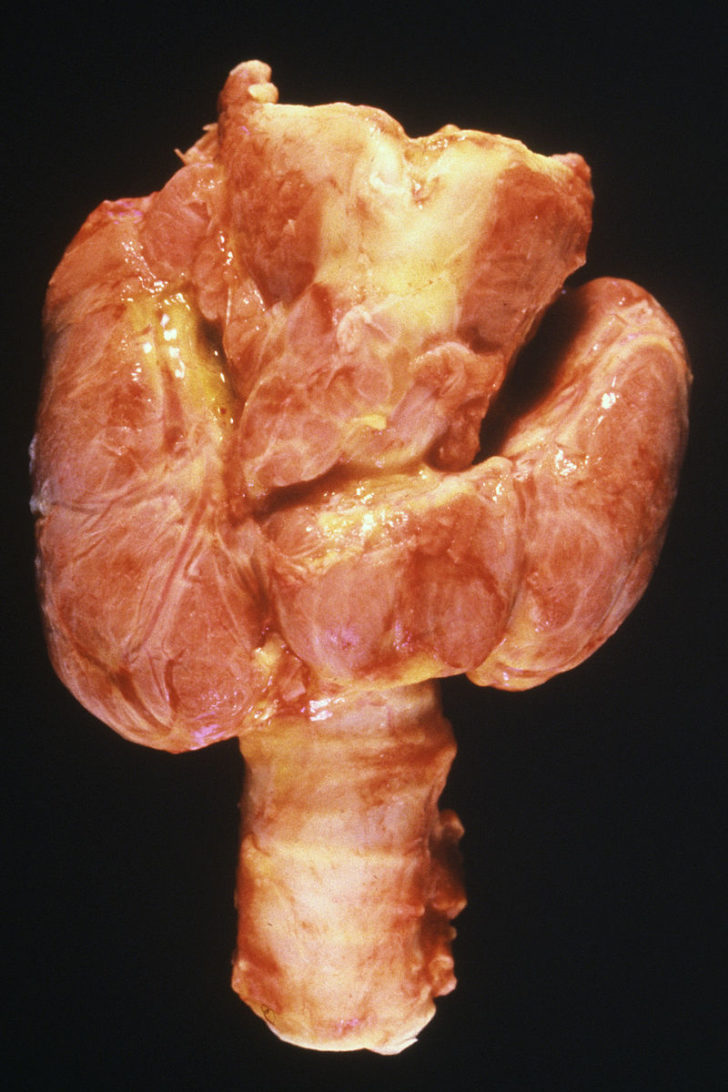
- Гипертрофическую (сопровождается увеличением размеров щитовидной железы (зобом), частые умеренные проявления гипотиреоза или тиреотоксикоза). Может быть равномерное увеличение щитовидной железы по всему объему (диффузная форма), или наблюдаться образование узлов (узловая форма), иногда сочетание диффузной и узловой форм. Гипертрофическая форма аутоиммунного тиреоидита может сопровождаться тиреотоксикозом в начальной стадии заболевания, но обычно функция щитовидной железы сохранена или снижена. Так как аутоиммунный процесс в ткани щитовидной железы прогрессирует, происходит ухудшение состояния, снижается функция щитовидной железы, и развивается гипотиреоз.
- Атрофическую (размер щитовидной железы в норме или уменьшен, по клиническим симптомам – гипотериоз). Чаще наблюдается в пожилом возрасте, а у молодых – в случае воздействия радиоактивного облучения. Наиболее тяжелая форма аутоиммунного тиреоидита, в связи с массовым разрушением тироцитов – функция щитовидной железы резко снижена.
Причины возникновения
Для каждой из форм тиреоидита существуют основные причины, которые приводят к развитию воспалительного процесса.
Для острых форм это могут быть:
- перенесённые острые или хронические инфекционные заболевания. К ним чаще всего относят такие процессы, как тонзиллит, пневмония или сепсис. Возбудитель заносится в ткань железы преимущественно за счёт того, что осуществляется гематогенный заброс содержимого из очага воспаления. Кроме того, это могут хронические вялотекущие воспалительные заболевания, например кариес, синусит или гайморит;
- при негнойной форме острого тиреоидита воспаление может развиваться на фоне: травматических воздействий;
- лучевых поражений;
- приема сильнодействующих лекарственных средств;
- спонтанного кровоизлияния в ткань;
причиной подострого тиреоидита является преимущественно вирусная природа. В качестве возбудителя могут быть выделены:
- аденовирусы;
вирус коревой краснухи;
ветряной оспы;
эпидемического паротита;
вирусы, вызывающие грипп.
Кроме того, следует учитывать и факторы риска, при наличии которых вероятность появления тиреоидита повышается. К ним относят:
- женский пол и возраст от 20 до 50 лет. Т.е. это группа репродуктивно активных женщин, у которых гормональный фон изменяется в зависимости от дня цикла;
- обратимые, преходящие нарушения функционирования ткани железы;
- аутоиммунный фактор, который наиболее характерен для подострого тиреоидита;
- наследственность;
- генетическая предрасположенность;
- хронический воспалительный процесс в организме, приводящий к угнетению иммунной системы.
Точной причины для развития фиброзного тиреоидита не выявлено. Не исключена роль инфекционного фактора и аутоиммунного поражения.
К предрасполагающим факторам развития фиброзного варианта выделяют:
- перенесённый случай тиреотоксикоза;
- оперативное вмешательство на ткани железы;
- наличие эндемического зоба;
- генетическая предрасположенность;
- наличие аутоиммунных и аллергических заболеваний;
- сахарный диабет в анамнезе.
Причин для развития аутоиммунного тиреоидита не существует. Большинство специалистов склоняются к генетическому дефекту тканей или гиперреактивности иммунной системы. Для активации данных процессов существуют предрасполагающие факторы, среди которых:
- наличие в анамнезе тяжелых вирусных заболеваний;
- воздействие неблагоприятных экологических факторов, как избыточное содержание хлора, йода, фтора в поступающих продуктами питания или внешними условиями;
- длительное употребление препараты содержащие йод или гормоны;
- воздействие радиационного облучения или длительной инсоляции;
- перенесённая острая психотравмирующая ситуация, связанный с потерей близкого человека, потерей работы, и т.д.
Также, послеродовой тиреоидит развивается при плохой функциональной активности щитовидной железы на фоне естественных гормональных процессов, угнетающих её активность после рождения ребенка.
Как лечить подострый тиреоидит
Чаще всего для лечения подострого тиреоидита используется медикаментозная терапия.
Чаще всего для лечения патологии используется медикаментозная терапия. В зависимости от стадии развития болезни доктор назначает пациенту разные лекарственные средства. При легком течении заболевания больной принимает нестероидные противовоспалительные препараты. При среднетяжелом и тяжелом течениях патологии назначаются глюкокортикостероиды. Чаще всего это Преднизолон. В лечении используются и антибиотики, но их принимают вместе с глюкокортикоидами, чтобы достичь наилучшего эффекта.
В борьбе с тиреоидитом де Кервена используется местное лечение. Данная методика предполагает применение аппликаций с мазями и гелями на основе диклофенака. Это лекарственное средство избавляет от воспалений, усиливает действия принимаемых таблеток.
Еще один метод лечения подострого тиреоидита – иммуномодулирующая терапия. Применение иммуномодуляторов показано в том случае, если болезнь имеет затяжной характер или рецидивирует.
При сильном поражении щитовидной железы используется оперативное лечение. Если орган увеличивается так, что сдавливает трахею или пищевод, то необходима хирургическая операция. При наличии крупных узлов или при переходе заболевания в хроническую стадию также показано оперативное вмешательство.
Народными средствами
В лечении подострого тиреоидита можно использовать рекомендации народных лекарей, но только после консультации с врачом. Среди рецептов народной медицины популярны следующие:
- Для повышения функций щитовидки приготовить настойку из цветков кроваво-красного боярышника: 2 ст. л. сухих цветов залить 200 мл водки, настоять в течение 21 дня. Принимать по 20 капель до 5 раз в день перед едой.
- Маточное молочко пчел (20 мг) необходимо принимать в течение длительного времени. Средство закладывается под язык, где полностью растворяется. Подобное лечение применяется до 3 раз в день.
- Свежевыжатый сок или плоды фейхоа можно принимать при любых заболеваниях щитовидной железы, в том числе и при тиреоидите де Кервена. Ежедневная доза – 50-100 г.
- Каждый день следует обтирать шею корой дуба. Если есть возможность, то используется свежая кора, но можно обойтись и размягченной сухой.
Гомеопатия
Врачи уверены, что гомеопатия при воспалительных заболеваниях щитовидной железы – пустая трата времени.
Однако гомеопаты считают свою методику самой эффективной. По их мнению, используя гомеопатические препараты, можно навсегда забыть о тиреоидите де Кервена.
Медикаментозное лечение
Лечение подострого тиреоидита проводится в домашних условиях, но под наблюдением эндокринолога. Если заболевание протекает тяжело, то больной лечится в стационаре.
Если болезнь находится на начальном этапе своего развития, то врач назначает максимальную дозу Мелоксикама, Нимесулида или другого нестероидного препарата. При снижении болевого синдрома и нормализации уровня СОЭ в крови доза постепенно уменьшается.
Если подострый тиреоидит протекает в более тяжелой форме, то вместе с противовоспалительными препаратами используются глюкокортикостероиды. Лечебный курс длится 2-3 месяца. Эндокринолог рассчитывает индивидуальную дозу для каждого больного, начиная с максимальной с последующим уменьшением.
Для устранения симптомов тиреотоксикоза назначается Пропранолол.
Для устранения симптомов тиреотоксикоза назначаются бета-блокаторы (например, Пропранолол). Если у больного начинает развиваться гипотиреоз, то назначается Левотироксин.
Особенности лечения у детей
Подострый тиреоидит у детей встречается редко. Развивается он после перенесенного ребенком заболевания, вызванного вирусной инфекцией. После этих болезней в детском организме вырабатываются антитела, разрушающие щитовидку.
Лечение тиреоидита де Кервена у детей проводится глюкокортикоидными препаратами и антибиотиками. Если у больного ребенка наблюдаются признаки гипертиреоза, то запрещается использовать лекарственные средства, способные подавить функции щитовидной железы. В этом случае повышение уровня гормонов происходит не из-за того, что щитовидка их вырабатывает, а потому, что ранее образовавшиеся гормоны высвобождаются из разрушенных тканей железы.
Принципы диагностики тиреоидита
В диагностике подострого тиреоидита выделяют следующие этапы:
- анализ жалоб пациента;
- анамнез заболевания;
- оценка состояния больного (осмотр, объективный статус), клиническая картина;
- лабораторная диагностика;
- аппаратная и инвазивная диагностика (ультразвуковое исследование и сцинтиграфия).
Жалобы
При подостром тиреоидите пациенты жалуются на боли в горле или шее (чаще односторонние, в запущенных случаях – двусторонние), слабость, повышенное потоотделение, повышение температуры тела, сильное сердцебиение, учащенный пульс, потерю массы тела и другие признаки заболевания, которые исчезают и появляются в зависимости от стадии болезни.
Анамнез заболевания
Важное значение имеет указание на перенесенную недавно вирусную инфекцию, а также сезонность (ранняя весна – поздняя осень)
Осмотр и объективное обследование пациента
Должны насторожить бледность кожных покровов и дефицит (или быстрая потеря) веса у больного
При пальпации (прощупывании) щитовидной железы внимание врача привлекает увеличенная в размере, плотная, болезненная доля щитовидки (изменения могут быть как локальными, так и диффузными), влажные липкие кожные покровы пациента, учащенный пульс. При аускультации (выслушивании) сердца обращает на себя внимание тахикардия (учащенное сердцебиение) при тиреотоксикозе; гипотиреоз же можно заподозрить по ослаблению и глухости тонов сердца
Лабораторная диагностика
Начинают обследование с общеклинического анализа крови, в котором отмечается значительное повышение скорости оседания эритроцитов (СОЭ) при отсутствии лейкоцитоза (большого количества лейкоцитов) и сдвига в лейкоцитарной формуле. Менее специфичные, но также часто отмечающиеся признаки: лимфоцитоз (увеличение количества лимфоцитов) и нормохромная анемия (снижение уровня гемоглобина при нормальном цветовом показателе).
При гормональных исследованиях крови наблюдаются следующие изменения:
- тиреотоксикоз отличается низким уровнем тиреотропина (ТТГ) и повышенным — тиреоидных гормонов (Т3 и Т4);
- при эутиреозе показатели балансируют в пределах нормы;
- при гипотиреозе уровень тиреоидных гормонов снижается, а тиреотропинов – повышается.
В первый месяц болезни в крови могут обнаруживаться антитела к тиреоглобулину, что также является важным диагностическим критерием. Но уже через пару месяцев они исчезают, что делает нецелесообразным назначение данного исследования на более поздних сроках.
Аппаратная и инвазивная диагностика
В исследовании подострого тиреоидита наиболее информативны следующие виды обследования:
- Ультразвуковое исследование (УЗИ) щитовидной железы.
- Сцинтиграфия (инвазивный метод, предполагающий введение в кровь пациента радиоконтрастного вещества).
Метод УЗИ позволяет обнаружить увеличение объема щитовидки (или ее части), а также характерные для тиреоидита гипоэхогенные (темные) участки в ее долях. Эти зоны можно сравнить с клубами пыли, они могут перемещаться по мере прогрессирования заболевания и вовлечения в процесс новых участков щитовидной железы.
https://youtube.com/watch?v=A54yisUYT54
Для сцинтиграфии используют радиоактивный йод, который вводится в организм пациента с целью оценки функциональных возможностей щитовидной железы. Этот метод позволяет выявить так называемые «холодные участки», клетки которых не захватывает радиофармацевтический препарат.
Еще один метод диагностики инфекционного воспаления щитовидной железы – тест Крайля. В его основе лежит назначение пациенту кортикостероидного гормона (преднизолона) в установленной дозировке. Значительное облегчение боли в области шеи, а также заметное снижение СОЭ в течение короткого времени позволяет подтвердить диагноз.
Дифференциальная диагностика вирусного тиреоидита
Некоторые другие заболевания могут иметь симптомы, характерные для подострого тиреоидита, поэтому врач должен уметь различать болезни с похожей клинической картиной, чтобы не ошибиться с диагнозом. От его профессионализма зависит прогноз для жизни и сроки выздоровления больного.
Тиреоидит де Кервена дифференцируют с:
- Гипертиреозом (диффузный токсический зоб);
- Острым тиреоидитом;
- Тиреоидитом Хашимото (аутоиммунным);
- злокачественными новообразованиями щитовидной железы;
- кровоизлиянием в щитовидный орган;
- воспалением пищевода и трахеи;
- Пародонтальным абсцессом;
- Флегмоной шеи.
В случае трудностей с диагностикой и невозможности верифицировать диагноз другими методами проводят упомянутый ранее тест Крайля.
Что провоцирует / Причины Подострого тиреоидита (тиреоидита де Кервена):
Считается, что подострый тиреоидит возникает после перенесенной вирусной инфекции. Обычно сначала возникает слабость, общее ухудшение самочувствия, боли в мышцах, повышение температуры тела, нарушение работы желудочно-кишечного тракта и у пациента протекает вирусная инфекция. Через несколько недель или месяцев после выздоровления возникает подострый тиреоидит. Это подтверждается еще и тем, что в периоды вспышек вирусных инфекций увеличивается и частота развития подострого тиреоидита. Вместе с тем, в настоящее время эта теория подвергается сомнению, но другой пока нет.
Для развития подострого тиреоидита имеют значение и наследственные генетические факторы, которые приобретают значение при действии неблагоприятных факторов внешней среды в виде той же вирусной инфекции. Щитовидная железа при подостром тиреоидите увеличена умеренно. Очаг воспалительных изменений обычно небольшой и не занимает всю долю. Под воздействием воспалительных изменений фолликулы щитовидной железы в очаге воспаления повреждаются и разрываются.
В этот момент происходит выброс гормонов щитовидной железы в кровь и возникает тиреотоксикоз. Степень тиреотоксикоза зависит от количества выброшенных гормонов, а количество выброшенных гормонов зависит от размеров очага воспаления. Затем постепенно происходит рубцевание пораженной зоны.
Симптомы Подострого тиреоидита (тиреоидита де Кервена):
Подострый тиреоидит может начинаться остро с подъема температуры тела до 38 градусов, болей в области шеи, усиливающихся при глотании, отдающих в ухо, нижнюю челюсть, слабости, ухудшения самочувствия. Но чаще болезнь начинается постепенно с легкого недомогания, неприятных ощущений в области шеи, щитовидной железы, неприятных ощущений при глотании. При наклонах головы и поворотах шеи возникают боли и неприятные ощущения. Могут появиться боли при жевании, особенно твердой пищи. Одна из долей щитовидной железы увеличена в размерах и болезненна при прощупывании. Обычно соседние лимфатические узлы не увеличены.
Боли в щитовидной железе почти у половины больных сопровождаются тиреотоксикозом. Тиреотоксикоз всегда бывает средней или легкой степени. Симптомы со стороны кожи, глаз, сердечно-сосудистой системы отсутствуют. Пациенты жалуются на потливость, учащение частоты сердечных сокращений, дрожание пальцев рук, бессонницу, боли в суставах. Вследствие избыточного количества в крови тиреоидных гормонов (тироксин, трийодтиронин) снижается выделение гипоталамусом гормона тиротропина, который оказывает стимулирующее действие на щитовидную железу. В условиях отсутствия тиротропина функция оставшейся большей части щитовидной железы снижается и во второй фазе болезни наступает гипотиреоз. То есть снижение количества гормонов щитовидной железы в организме. Обычно гипотиреоз не бывает выраженным и длительным. Постепенно нормальный уровень гормонов в крови сохраняется. Длительность заболевания составляет от 2 до 6 месяцев.
Стадии подострого тиреоидита
Начальная, или острая, стадия продолжается 4-8 недель и характеризуется болью в области щитовидной железы, ее болезненностью при пальпации, снижением поглощения радиоактивного йода щитовидной железой и в некоторых случаях тиреотоксикозом. Начальную стадию подострого гранулематозного тиреоидита также называют тиреотоксической.
Во время острой стадии запасы тиреоидных гормонов в щитовидной железе постепенно истощаются. Когда поступление гормонов из разрушенных фолликулов в кровь прекращается, начинается вторая, или эутиреоидная, стадия болезни.
У многих больных эутиреоз сохраняется, но при тяжелом течении заболевания из-за истощения запасов тиреоидных гормонов и снижения числа функционально активных тироцитов может наступить гипотиреоидная стадия. Она характеризуется биохимическими и в некоторых случаях клиническими признаками гипотиреоза. В начале гипотиреоидной стадии поглощение радиоактивного йода щитовидной железой снижено, но в середине или ближе к концу этой стадии (по мере восстановления структуры и функции железы) этот показатель постепенно возрастает
Гипотиреоидная стадия сменяется стадией выздоровления, в течение которой окончательно восстанавливается структура и секреторная функция щитовидной железы. На этой стадии уровни общего T3 и общего T4 нормальные, но поглощение радиоактивного йода щитовидной железой может временно возрастать из-за усиленного захвата йода регенерирующими фолликулами. Надо подчеркнуть, что исследование поглощения радиоактивного йода щитовидной железой необходимо только для подтверждения диагноза подострого гранулематозного тиреоидита; после установления диагноза проводить его необязательно.
Стойкий гипотиреоз после перенесенного подострого гранулематозного тиреоидита наблюдается очень редко; почти у всех больных функция щитовидной железы полностью восстанавливается (эутиреоз). Однако недавно появилось сообщение о повышении чувствительности щитовидной железы больных, ранее перенесших подострый гранулематозный тиреоидит, к ингибирующему действию йодсодержащих лекарственных средств. Таким образом, у больных, перенесших подострый гранулематозный тиреоидит, следует проверить функцию щитовидной железы перед назначением йодсодержащих препаратов.
Другие виды тиреоидита
Острый тиреоидит
Бывает очаговым или распространённым, с образованием гноя и без него. Острое воспаление гнойного характера развивается обычно из-за имеющегося очага бактериальной инфекции (аденоидит, тонзиллит, синусит, отит). Клиника будет яркой: лихорадка, озноб, головная боль, болезненность в передней части шеи с иррадиацией в обе челюсти, виски, уши, затылок. Боль обычно усиливается при наклонах головы, приёме пищи. При ощупывании определяется болезненная увеличенная железа (целиком или только с одной стороны), также увеличиваются регионарные лимфоузлы на шее. При формировании абсцесса боль становится очень сильной, в середине уплотнённого образования определяется зыбление (флюктуация) из-за скопления жидкого гноя.
В анализе крови выявляются признаки бактериального воспаления: уровень лейкоцитов значительно выше нормы, высокая СОЭ. При проведении изотопного сканирования видна «зона холода» в ткани ЩЖ, не поглощающая молекулы йода, в месте расположения воспалительного очага.
При негнойном тиреоидите клиника менее яркая. Он может развиться после повреждения, инфаркта ЩЖ, облучения. Протекает обычно по типу немикробного (стерильного) воспаления.
Терапия при остром гнойном процессе заключается в назначении антибиотиков, по показаниям используются жаропонижающие, обезболивающие, седативные средства. При абсцессах лечение только хирургическое (вскрытие и дренирование очага).
Тиреоидит де Кервена (подострое воспаление)
Клиническая картина: болезненность в области расположения ЩЖ, недомогание, боль в голове, возможно повышение температуры. В общем анализе крови может не быть существенных изменений. В острой стадии выявляются симптомы тиреотоксикоза: ощущение жара в теле, учащение сердцебиения, излишняя раздражительность, гипергидроз, дрожание рук. Это связано с утечкой гормонов из повреждённых вирусом тироцитов. В ОАК определяется высокая СОЭ, повышены Т3 и Т4, при изотопном сканировании – понижено поступление йода в щитовидную железу.
Состояние гипертиреоза является преходящим, поскольку после выздоровления клетки восстанавливаются. При затяжном течении могут появиться симптомы гипотиреоза: заторможенное состояние, озноб, сонливость, зябкость, отёчность, гипотония. При пальпации обнаруживается увеличение одной доли или всей железы (реже). Консистенция органа плотная, но подвижная, чувствительная на ощупь. В крови в этой стадии понижено содержание Т4, а ТТГ высокий. После выздоровления все показатели возвращаются к норме. При частых вирусных инфекциях и продолжительном переохлаждении болезнь может рецидивировать.
Лечение заключается в назначении препаратов противовоспалительного действия, при тяжёлом течении применяют кортикостероидные гормональные средства (Дексаметазон, Преднизолон) с медленным снижением дозы после получения положительного результата.
При гипертиреозе возможно назначение бета-адреноблокаторов, при гипотиреозе – минимальные дозы левотироксина на короткое время.
Редкие варианты тиреоидита
Почти так же часто, как подострый, встречается бессимптомный тиреоидит, при котором признаки воспаления органа отсутствуют. Нет боли, отёка ткани, увеличения объёма ЩЖ. У пациента при этом развивается клиника, схожая с гипертиреозом (болезнь Грейвса или токсический диффузный зоб), которая потом сменяется гипотиреозом. У родильниц (недавно родивших женщин) иногда также развивается тиреоидит послеродового периода, особенно у тех из них, кто имеет в анамнезе проблемы ЩЖ. Эти два вида тиреоидита во многом похожи на аутоиммунные воспалительные процессы. В отличие от них, железа обычно восстанавливается, а лечение тиреоидными гормонами проводится не более нескольких недель.
Все виды тиреоидитов являются серьёзными заболеваниями, поэтому требуют врачебной помощи.
С целью профилактики заболевания необходимо беречься от переохлаждений, не злоупотреблять пребыванием на открытом солнце в летний сезон, своевременно лечить вирусные заболевания, санировать все очаги хронической инфекции в организме.
Профилактика
Сложно предотвратить развитие подострого тиреоидита, но некоторые меры предосторожности соблюдать все-таки необходимо:
- закаливание;
- прием витаминов;
- своевременное лечение зубов и инфекций носоглотки.
Внимательное отношение к своему здоровью и выполнение рекомендаций врача снизят риск рецидива болезни.
Диета
Больной почувствует себя намного лучше, если будет принимать пищу через каждые 3 часа. Суточная калорийность — 1200 ккал.
В рацион следует вводить овощи и фрукты с большим содержанием клетчатки, которая выводит шлаки. Проблемы с щитовидной железой нарушают обменные процессы, что приводит к зашлакованности организма.
Больному необходимо употреблять жирные ненасыщенные кислоты (рыбий жир), углеводы (каши, макароны, хлеб). При тиреоидите также следует употреблять мясо, молоко, яйца.

Необходимо пить больше жидкости, полезен сок из моркови.
Необходимо пить больше жидкости. Полезны соки из моркови и свеклы, отвары боярышника и шиповника.