Воспаление поджелудочной, как снять в домашних условиях
Содержание:
- Острый панкреатит симптомы и лечение диета
- Симптоматическая картина при приступе панкреатита
- Профилактика
- Симптомы
- Что делать, если возник приступ?
- Виды панкреатита
- Причины
- Особенности лечения
- Опасность отказа от госпитализации
- Причины
- Специфика болезни и причины приступа в поджелудочной железе
- Что такое панкреатит
- Почему возникает заболевание
- Что делают в больнице?
- Возможные последствия и осложнения
- Лечение и профилактика
- Причины воспаления поджелудочной железы
- Приступ панкреатита у детей
Острый панкреатит симптомы и лечение диета
В основы лечения входит, прежде всего, соблюдение диеты. В пищу не должны включаться жареные, соленые, острые, жирные продукты. Исключаются свежие овощи, употребление их возможно только в вареном виде. Ограничивается сладкое, мучное, шоколад, сахар. Больному необходимо полностью отказаться от алкоголя, курения. Но в первые дни заболевания рекомендуется голод. Также регулируется время принятия пищи и ее количество. Желательно питаться частыми малыми порциями с интервалом в три часа. Из напитков ограничить чай и кофе, полезно пить кисели и простую воду без газа.
Кроме диеты, в стационаре проводится медикаментозное лечение. Это вливание физ. раствора внутривенно, витаминотерапия. При болях назначают анальгетики, спазмолитики. Если панкреатит носит гнойный характер, применяют антибиотики. В самых тяжелых случаях, если есть подозрение на перитонит, производят операцию, чаще всего лапараскопическим методом.
Острая форма при неадекватном лечении может перейти в хроническую. В этом случае меняется структура органа. При хронической форме человек болеет годами и не обращает на это особого внимания. Его беспокоят боли различного характера, которые то появляются, то затихают. Чаще всего это бывает опять же после перееданий и злоупотребления алкоголем. Иногда люди помогают себе, приняв таблетку анальгина или «Мезима». После облегчения состояния пациенты забывают о своем здоровье и продолжают также вредить организму, в то время как болезнь неумолимо прогрессирует. Кроме боли, возникают те же расстройства, что и при остром панкреатите, — понос или запоры, рвота, тошнота, желтушность кожных покровов. Очень часто у людей, страдающих воспалением поджелудочной железы, встречается пожелтение склер глаз. Их глаза кажутся мутными и нездоровыми. Если не обращаться за помощью к врачам, постепенно хронический панкреатит может вызвать сахарный диабет, так как ткани железы атрофируются. Еще одним осложнением заболевания может стать рак. Поэтому намного правильнее вовремя лечиться и не забывать о профилактике.
Симптоматическая картина при приступе панкреатита
Как только возник приступ поджелудочной железы, симптомы и лечение нужно определять как можно скорее. Характерным признаком аномалии считается болевой синдром. Он проявляется интенсивно и не дает покоя пациенту в течение длительного времени. Возникает в левой части живота под ребрами. Болезненные ощущения бывают опоясывающими, тупыми, режущими. Иногда отдают в спину, поясницу или лопатку.
Приступ боли поджелудочной железы обуславливается тем, что этот орган имеет много нервных окончаний. Поэтому при развитии воспалительного процесса они все вовлекаются в симптоматическую терапию. Порой у пациента возникает болевой шок. Чтобы этого избежать, нужно знать, что делать при таком состоянии.
При деструктивном панкреатите наблюдаются острые боли. Их интенсивность настолько сильная, что напоминает возжжение кинжала.
Если в воспалительный процесс вовлекается брюшина, то, кроме болезненных ощущений, появляются симптомы раздражения. Их усиление происходит при поглаживании живота или легком надавливании.
Профилактика
Профилактические меры при любом виде панкреатита несложные. Чтобы предупредить возникновение воспаления, нужно придерживаться следующих правил:
- Избавиться от вредных привычек. Свести к минимуму или вовсе отказаться от употребления спиртных напитков, курения.
- Вести активный образ жизни, заниматься легкими видами спорта (к примеру, дыхательной гимнастикой).
- Любителям кофе разрешают пить не больше 1 чашки в день. Предпочтение стоит отдавать натуральным продуктам.
- Соблюдать режим дня, не есть ночью и перед сном.
- Стоит ограничить употребление в пищу фастфуда, жирных, копченых, острых, жареных блюд.
- В умеренном количестве употреблять сахаросодержащие блюда.
- Питаться нужно дробно, небольшими порциями, есть свежеприготовленные блюда.
- Перед застольем необходимо принимать ферментные лекарства (Панкреатин, Мезим, Фестал).
Симптомы
Когда возникает обострение в поджелудочной железе – приносит больному массу дискомфорта и боли. Но, в некоторых случаях, признаки обострения могут и не проявляться. Общие клинические проявления:
- У больного в период, когда происходит обострение поджелудочной, возникает тупая или резкая боль в области подреберья. Часто болевой синдром отдает в спину.
- Появляются проблемы со стулом. Кал в период обострения приобретает жирный блеск, в каловых массах обнаруживаются остатки непереваренной пищи.
- Симптомы обострения панкреатита всегда сопровождаются горечью в ротовой полости, урчит живот, возникает сильная тошнота и рвота. Помимо этого, на языке при таком течении болезни отмечается белый налет.
- Снижается масса тела, так как у больного отсутствует аппетит.
К дополнительным симптомам при обострении болезни можно отнести:
- Болевой синдром в области брюшины может отдавать в спину или в поясничный отдел. Достаточно редко возникает у больного боль под лопатками. В этом случае характер болевого синдрома тупой. Признаки боли возникают на фоне большого количества нервных окончаний, которые также вовлечены в патологический воспалительный процесс.
- При тяжелом течении недуга возникает болевой шок.
- При рвотном рефлексе также возникает боль. В рвотных массах отмечается изначальная еда, после рвет желчью.
- В период, когда обострение панкреатита – симптомы такие, как отрыжка, сухость в ротовой полости.
- Одышка или озноб.
- В редких случаях поднимается температура.
Также читайте: Симптомы панкреатита
При тяжелом течении отмечается на кожном покрове признаки авитаминоза, снижается артериальное давление.
Что делать, если возник приступ?
Что делать и как быть при возникновении приступа поджелудочной, должен знать каждый человек, так как от панкреатита никто не застрахован. Проявлять себя он может совершенно внезапно и в любое время суток.
Если у человека появились первые симптомы приступа (открылась рвота, возникли боли в верхней части живота и т.д.), нужно сразу же вызывать бригаду врачей. Помните, что самостоятельно предпринимать попытки по снятию болевого приступа не стоит, так как это только способствует ухудшению состояния больного. Но первая помощь до приезда врача все равно должна быть оказана. А заключается она в следующем:
- запретить человеку принимать ферментные препараты (в данном случае они усилят болевой синдром);
- сделать больному внутримышечную инъекцию Но-шпы или Папаверина (они снимут спазмы в протоках железы и улучшать проходимость панкреатического сока, тем самым уменьшив проявления боли);
- приложить к области поджелудочной холодный компресс на 10-15 минут (это также поможет облегчить состояние больного);
- при сильной рвоте и диарее необходимо каждые 10-15 минут давать человеку пить воду в количестве ¼ стакана (такие мероприятия помогут предотвратить обезвоживание организма);
- усадить человека на стул или кресло, приподняв его ноги к животу и наклонив немного вперед его туловище (такое положение позволит улучшить отток желчи и панкреатического сока).
Больше ничего делать не надо! Дальнейшее снятие приступа будет осуществляться уже в условиях стационара при помощи специальных лекарственных препаратов.
При возникновении приступа поджелудочной нужно сразу же вызывать бригаду скорой помощи
Любое промедление в данном случае может привести к печальным последствиям
Важно! Помните, что приступ панкреатита возникает по причине острого воспаления и отека поджелудочной, из-за чего в ней начинает застаиваться панкреатический сок. И в этот период принимать лекарства в форме таблеток, тем более содержащие в себе ферменты, ни в коем случае нельзя
Таблетки проникают в желудок, тем самым давая поджелудочной команду по активизации синтеза пищеварительных ферментов, что только увеличивает количество панкреатического сока и ускоряет процессы самопереваривания.
Виды панкреатита
В зависимости от особенностей воспалительного процесса данное заболевание подразделяется на несколько видов. Лечение назначается с учетом формы недуга и прочих факторов. Специалисты выделяю 3 основные типы панкреатита:
- Острый – опасный вид патологии, способные привести к летальному исходу, при отсутствии необходимого лечения.
- Хронический панкреатит сопровождает пациента всю жизнь. Для него характерна смена ремиссий обострениями.
- Реактивный – вид заболевания, выраженный слабо. Эта форма панкреатита способна перерасти в более серьезную, если больной откажется от наблюдения у врача.
Причины
Приступы панкреатита могут начаться совершенно внезапно для человека. А причинами этого могут стать различные факторы.
Буквально несколько десятилетий назад панкреатит считался заболеванием, которое характерно для людей, увлекающихся спиртными напитками. Однако уже сегодня панкреатит встречается и у людей, которые негативно относятся к алкоголю. А всему виной неправильное питание, которое состоит по большей части из пищи с высоким содержанием жиров и углеводов, а также переедание.
Дело все в том, что в процессе пищеварения поджелудочная железа имеет важную роль. Она является второй по размерам железой, которая отвечает за расщепление жиров, беков и углеводов. Именно она вырабатывает ферменты, которые подвергают пищу процессу окисления и быстрому перевариванию.
Но при переедании нагрузка, осуществляемая на орган, увеличивается в несколько раз и он не может нормально осуществлять свои функции. При этом железа увеличивается в размерах (происходит ее отек), а сосуды, по которым передвигаются ферменты для переваривания пищи, подвергаются спазмам.
На фоне этого происходит застой ферментов в сосудах, что приводит к запусканию процесса пищеварения в самой железе, а так как пищи в этом органе нет, перевариваться начинают ее ткани. Все это сопровождается повреждением поджелудочной железы и возникает болевой приступ. Поэтому достаточно всего один раз плотно покушать и запить алкоголем, чтобы потом попасть в больницу.

Но острый приступ панкреатита может возникнуть не только по этим причинам. Это заболевание могут спровоцировать и другие факторы:
- длительный прием антибиотиков;
- курение табака и употребление алкоголя;
- инфекционные заболевания;
- заболевания сердечно-сосудистой системы;
- стрессы;
- воспаление желчного пузыря;
- нарушения работы печени и многое другое.
Сахарный диабет – это еще одно заболевание, которое связано с работой поджелудочной железы. Однако, оно не вызывает панкреатит, а наоборот, именно нарушения в работе этого органа и приводят к повышению уровня сахара в крови. Так как только поджелудочная производит выработку инсулина, который производит контроль за сахаром в крови.
Особенности лечения
Хронический панкреатит может протекать почти бессимптомно, но большинство больных все же испытывают периодически тошноту и дискомфорт. Определить, что началось обострение, можно по резкому ухудшению состояния. Больной испытывает боли в верхней части брюшной полости, иногда они настолько сильные, что облегчение наступает только в положении, когда колени прижаты к животу. Кроме того, усиливается тошнота, иногда она заканчивается рвотой, наблюдается расстройство стула и метеоризм.
Чаще всего лечение обострения панкреатита можно проводить в домашних условиях. Только 20% больных нуждаются в госпитализации и немедленной медицинской помощи. Но все равно рекомендуется вызвать врача. Ведь только специалист может отличить обычное обострение от более серьезных состояний. Как можно скорее обратиться к врачу нужно при повышении температуры, падении давления, сильных болях, которые не проходят от приема спазмолитиков.
Ведь подобные симптомы могут сопровождать обычное обострение хронического панкреатита или же будут указывать на более серьезные осложнения. Ведь даже если заболевание протекает безболезненно, работа поджелудочной железы все равно нарушена. При хронической форме патологии может медленно проходить процесс разрушение клеток органа. Это может привести к таким последствиям, как некроз, гнойное воспаление, появление опухоли, закупорка протоков железы. Все эти состояния требуют немедленной медицинской помощи. лечиться в домашних условиях при этом недопустимо.
Но обычное обострение легкой или средней степени тяжести вполне можно снимать самостоятельно. Обычно приступ проходит за 1–2 недели, но если через 3–5 дней больной не чувствует облегчения, необходимо все же обратиться к врачу.
Опасность отказа от госпитализации
Так как приступ панкреатита обычно сопровождается серьезным повреждением тканей поджелудочной железы, лечение желательно проводить в условиях стационара. Врач назначит правильную терапию, которая будет способствовать восстановлению органа без разрушительных последствий. После такого лечения пациенту достаточно будет придерживаться некоторых правил, чтобы избежать нового приступа.
После госпитализации больному обычно назначают капельницы, которые в домашних условиях делать проблематично. К тому же у доктора есть возможность ежедневно наблюдать динамику развития заболевания и при необходимости предотвратить кризис.
В условиях стационара появляется возможность провести полное, тщательное обследование всего организма и выявить сопутствующие патологии, которые влияют на здоровье поджелудочной железы. Это поможет выяснить первопричину приступа и не допустить повторного.
Чаще всего больной отказывается ложиться в больницу, когда после врачебной помощи на дому ему резко становится лучше. Но опасность хронического панкреатита в том, что после краткосрочного улучшения самочувствия может последовать рецидив, который нередко приводит к смертельному исходу. Поэтому врачи обычно настаивают на лечении в стационаре.
Лечение острого приступа панкреатита в домашних условиях может быть опасным для жизни больного. Врачи не рекомендуют людям самостоятельно принимать какие-либо лекарственные препараты. Народные средства также лучше отложить на то время, когда кризис пройдет и состояние немного стабилизируется. При обострении пациент должен строго следовать указаниям врача, не употреблять алкоголь и придерживаться особой диеты.
https://youtube.com/watch?v=5eFcGVwLo58
Причины
Медики выделяют более 200 факторов, которые способны вызвать острое или хроническое воспаление поджелудочной железы. Причем приступ нередко появляется не только как самостоятельное явление, но и на фоне других болезней. Нередко панкреатиту сопутствуют заболевания желчного пузыря, нарушения в работе сердечно-сосудистой системы.
Провоцирует возникновение панкреатита прежде всего неправильное питание. Преобладание в рационе жирной и жареной, излишне калорийной пищи с большим содержанием соли и сахара приводит к возникновению излишней ферментации и нарушениям в работе поджелудочной железы. Кроме этого, к панкреатическому приступу могут привести:
- злоупотребление алкогольными напитками (особенно крепкими);
- длительное воздействие лекарственных препаратов (антидепрессантов, антибиотиков, кортикостероидов);
- инфекционное поражение организма;
- нарушение гормонального баланса;
- неблагоприятная наследственность;
- механическая травма;
- патологические изменения желудочно-кишечного тракта;
- хроническая усталость и стресс.
Панкреатические приступы нередко возникают у беременных женщин вследствие гормональной перестройки организма.
Специфика болезни и причины приступа в поджелудочной железе
Если проток забивается, то ферменты начинают воздействовать внутри ферментативной полости. Такой процесс ведет к неизбежному воспалению. Если вовремя не принять меры, то железа начинает разрушаться.
Прежде чем понять, как снять приступ поджелудочной железы, нужно определить причину заболевания. Медики считают, что главной из них является регулярное употребление спиртосодержащих напитков. Этанол неблагоприятно сказывается на всем организме в целом, на фоне чего страдают внутренние органы человека.
Кроме этого, симптомы приступа поджелудочной железы возникают в результате:
- нервного истощения и регулярных стрессовых ситуаций;
- интоксикации организма на фоне применения медикаментов, наркотических веществ, работы на вредном производстве;
- травмирования внутренних органов;
- голодания, монодиеты, нерационального питания;
- наличия инфекции в организме.
Предотвратить проявление панкреатита можно, если постоянно вести здоровый образ жизни, избегать стрессовых ситуаций, правильно питаться.
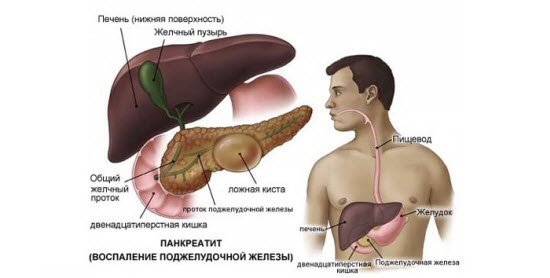
Что такое панкреатит
Поджелудочная железа выполняет экзокринную (внешнюю) и эндокринную (внутреннюю) функции. Первая заключается в том, что орган выделяет панкреатический сок, который содержит ферменты, необходимые для полноценного пищеварения. Эндокринная функция поджелудочной железы состоит в синтезе гормонов и регуляции углеводного, белкового, жирового обменных процессов.
Нарушение оттока пищеварительных соков чревато отечностью, раздражением тканей органа с последующим развитием клиники воспалительного процесса – панкреатита. Заболевание может протекать в острой либо хронической форме. Длительное воспаление приводит к замещению железистой ткани соединительной и нарушениям анатомической структуры, функций органа. При остром приступе больной нуждается в госпитализации.
Почему возникает заболевание
В основе патологии лежит преждевременная выработка поджелудочной железой ферментов, которые в норме находятся в неактивном состоянии. Это трипсин, фосфолипаза и липаза. Они негативно влияют на состояние сосудов, приводят к повреждению клеток и окислительному процессу в организме. Железа под воздействием этих ферментов начинает перерабатывать саму себя. Возникает внутренний воспалительный очаг, который разрастается, и приводит к общей интоксикации организма.
Что же является спусковым моментом? Почему вдруг «спящие» вещества начинают вырабатываться и разрушать поджелудочную железу? Главная причина — негативное воздействие токсичных веществ, например, алкоголя.
К другим причинам относят:
- Функциональные и воспалительные болезни желчного пузыря и желчных протоков.
- Травмы железы, а также ее повреждения в процессе операций.
- Сосудистые патологии.
- Патологии эндокринной системы.
- Инфекционные заболевания, которые влияют на поджелудочную железу и ее деятельность.
Также к нарушениям выработки ферментов приводит систематическое переедание, частое употребление жирной пищи. Ожирение и алкоголь держат пальму первенства среди всех возможных причин развития болезни.
Что делают в больнице?
Главное – на время исключить поджелудочную железу из процесса пищеварения – это главная первая помощь. Для этого больному назначают «лечебное голодание». Срок его может варьироваться от 3 суток до недели, это зависит от протекания болезни, состояние пациента и степени нарушения функционирования пораженного органа. По истечение этого срока рацион начинает расширяется, проводится диетотерапия.
После подавления основного приступа врачи приступают к очищению организма. Воспаление «поджелудки» дает сильную интоксикацию, возможно начало развития гнойных процессов, плеврита, а также повышением в крови уровня ферментов до недопустимых показателей. Одновременно с этим ликвидируются последствия обезвоживания организма, восполняются потерянные микроэлементы и прочих жизненно важных веществ
Также на этом этапе врачи осторожно дают больному ферменты поджелудочной железы: креон, панкреатин
Обычно все мероприятия длятся около 14 дней, а перед выпиской врач разъясняет пациенту дальнейшее поведение:
- особенности диеты;
- режим дня;
- чего следует избегать.
Также дополнительно разъясняется, какая первая помощь может быть оказана при повторном обострении. Если человек выполнит эти рекомендации, а также будет стабильно обследоваться в больнице, то повторных приступов если и не получится избежать, то снизить их интенсивность удастся точно.
Возможные последствия и осложнения
Панкреатит – это серьезное заболевание, при котором поражаются клетки поджелудочной железы. При возникновении приступа они погибают и более не восстанавливаются, что влечет за собой нарушение работы не только железы, но и других органов, так как работа всех внутренних органов и систем человека взаимосвязана.
При воспалении поджелудочной нарушается функционирование кишечника, печени, желчного пузыря, почек и сосудистой системы. А если панкреатит затрагивает экзокринные клетки железы, то это также приводит к развитию сахарного диабета, так как при гибели этих клеток нарушается выработка инсулина, который является ответственным за расщепление и усвоение глюкозы в организме.
Более того, если острый панкреатит проявляется повышением температуры до 38 градусов и выше, то это уже свидетельствует о развитии в поджелудочной гнойных процессов, которые могут стать причиной возникновения сепсиса или абсцесса.
Также нужно отметить, что из-за многочисленной гибели клеток в поджелудочной начинает развиваться некроз, приводящий к полной дисфункции органа и сильной интоксикации организма. А это тоже может повлечь за собой летальный исход.
Поэтому ни в коем случае нельзя шутить с панкреатитом. Если он был диагностирован, необходимо заниматься его лечением незамедлительно. Это позволит снизить частоту приступов и риски возникновения на их фоне серьезных осложнений.
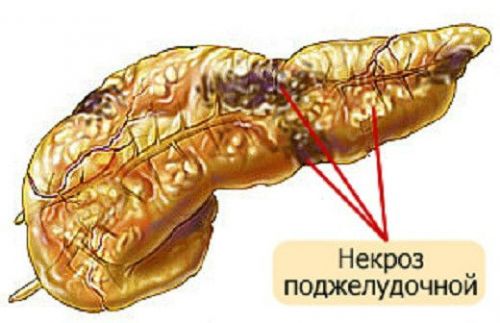 Некроз поджелудочной – распространенное осложнение приступов панкреатита, последствия которых признано считать необратимыми
Некроз поджелудочной – распространенное осложнение приступов панкреатита, последствия которых признано считать необратимыми
Лечение и профилактика
Методику лечения выбирает врач после получения анализов диагностики органов пищеварения пациента. При тяжелой симптоматике в домашних условиях лечить больного нельзя. Во время лечения поджелудочной железы в течение нескольких дней можно придерживаться голодания, чтобы снять острые симптомы заболевания. Принимается только чистая вода без газа. В остальном все питательные вещества будут попадать в организм при помощи капельницы. Так как сделать капельницу могут только в больнице, то лечение в домашних условиях противопоказано при таком недуге.
Обычно методику лечения назначают в индивидуальном порядке, поскольку при этом учитывается состояние больного, тяжесть симптомов. Наиболее распространенная группа препаратов при лечении панкреатита – спазмолитики. Такие средства помогут снять спазмы с поджелудочной железы. Ферментативные лекарственные препараты оказывают больному помощь, снимая болевые ощущения.
Во время лечения на стационаре больному могут делать инъекции с антигомотоксикологическими препаратами, которые направленно воздействуют на клеточном уровне, активируя защитные силы организма. Также делают капельницы с лекарствами, которые устраняют интоксикацию организма. Это оказывает помощь при инфекционных заболеваниях.
На протяжении нескольких месяцев больной должен придерживаться строгой диеты, исключив из питания вредные продукты, вызывающие повышенную ферментацию. Соблюдение диетического питания является основным методом при лечении поджелудочной железы, а также эффективно в качестве профилактических мер. Больному необходимо больше гулять и дышать свежим воздухом, во время реабилитационного периода не рекомендуется оказывать физическое напряжение на мышцы брюшной полости.
Причины воспаления поджелудочной железы
Перечень факторов риска, способных дать стартовый импульс для возникновения приступа панкреатита достаточно обширный. Наиболее серьезными считаются следующие:
1. Чрезмерное увлечение любыми спиртными напитками.
2. Болезнь холецистит, заболевания желчевыводящих путей.
3. Сосудистые неприятности, например, атеросклероз сосудов.
4. Побочное воздействие некоторых лекарственных препаратов.
5. Инфекции
6. Регулярное нарушение здорового рациона питания, злоупотребление жирной, острой пищей.
7. Наконец беременность — состояние, при котором также часто провоцируется приступ.
Предлагаю подробней остановиться на первом и последнем пунктах этого списка.
Каждая капля ядовита
Дать сильнейший толчок к возникновению приступа может даже небольшая доза алкогольных напитков.
Объясняется данное обстоятельство таким образом.
Основной задачей поджелудочной железы является создание соединений, расщепляющих основные составляющие пищевых продуктов (белки, жиры, углеводы).
Принятие алкоголя активизирует создание организмом таких ферментов, результатом чего, является нарушение баланса внутренних сил организма, а избыточные ферменты губительно действуют на клетки, сосуды поджелудочной, разрушая ее ткань.
Для определения уточненного диагноза следует обязательным порядком провести исследование с помощью ультразвука.
Различные формы данного обследования способны выявить ту или иную проблему с поджелудочной железой.
- По статистике, тепловидение способно обнаружить острый панкреатит в семидесяти процентах случаях. Оно может зафиксировать наличие опухолей (злокачественных, доброкачественных), определить границы опухолевого процесса.
- В свою очередь гастроскопия способна диагностировать отеки, эрозии слизистой оболочки, очаги образования слизи в полости желудка, смещение задней стенки желудка.
- Возможное увеличение размеров поджелудочной, области уплотнения, разрежения, камни — все это можно выявить при помощи компьютерной томографии.
Форма алкогольного поражения панкреатитом находит свое отражение в нарушениях работы различных органов, тем самым значительно подрывая здоровье организма. «Алкогольный стаж» порядка десяти лет говорит о высокой вероятности наличия у человека проблем с поджелудочной железой.
Когда алкоголизмом страдают порядка пятнадцати лет, то к имеющемся неприятностям присоединяются снижение веса, понос, ухудшение состояния кожного покрова.
Еще по прошествии ряда лет усиливается процесс снижения массы тела, проявляется сыпь, гнойнички. Ну, и наконец, после приблизительно четверти века страданий поджелудочной железы от систематического принятия алкогольных напитков, наступает стадия тяжелого отравления, которая нередко заканчивается летальным исходом.
Беременность при панкреатите
Обострение хронической, развитие острой формы недуга нередко находит свое развитие во время протекания беременности. Это может быть вызвано различными причинами: чрезмерное увлечение медикаментозными лекарствами, заболевания инфекционного характера, виды ожирения, нарушение функционала печени.
Симптоматика болезни стандартная: периодические позывы к тошноте, рвоте, наличие длительных, причем острых болей в верхней области живота.
Терапия при беременности проводится в обычном порядке. При правильной постановке диагноза, верно выбранном курсе лечения, продолжительность приступа панкреатита может ограничиться неделей. На данный период прием пищи, лекарственных препаратов должен строго контролироваться врачом.
Снятие ограничения происходит при возобновлении деятельности желудочно-кишечного тракта (газы отходят нормально, перистальтика восстанавливается, «стул» принимает законченную форму).
Приступ панкреатита у детей
Дети, которые часто и длительно принимают какие-либо медицинские препараты, тоже подвержены панкреатическим приступам. Ответственность за быстрое купирование синдрома полностью ложится на плечи родителей, т. к. малыш еще не может полностью описать те болезненные симптомы, которые испытывает. Поэтому если у ребенка началась рвота и понос, он жалуется на боль в животе, лучше перестраховаться и немедленно обратиться к врачу. Чем быстрее малышу будет поставлен диагноз, тем больше шансов на его скорое выздоровление.
 Дети, которые часто и длительно принимают какие-либо медицинские препараты, тоже подвержены панкреатическим приступам.
Дети, которые часто и длительно принимают какие-либо медицинские препараты, тоже подвержены панкреатическим приступам.