Мышцы живота
Содержание:
- Апоневроз живота – все о заболевании
- Лечение грыж передней брюшной стенки в ЦЭЛТ
- Что выявляется при УЗИ мягких тканей брюшной стенки
- Ход операции грыжесечения
- Диагностика
- Общая информация и классификация
- Методы лечения
- Пальпация
- Послойное строение диафрагмы сверху вниз:
- Послойное строение диафрагмы сверху вниз:
- Классификация опухолей брюшины
- Удк 617.5
- Послойное строение диафрагмы сверху вниз:
- Желчный пузырь
Апоневроз живота – все о заболевании
Прежде чем приступить к рассмотрению темы апоневроза мышц живота, стоит иметь представление об их строении в целом. Мускулатура живота участвует в формировании осанки у детей и взрослых. Кроме того эта группа мышц помогает удерживать внутренние органы в физиологически правильном положении. Выполняет защитную функцию, формирует брюшную стенку.
Мышцы пресса представлены следующими:
- прямая,
- косая – подразделяющаяся на наружную и внутреннюю,
- поперечная.
Для удобства дополнительно данные мускулы разделяют на группы:
- передняя,
- боковая,
- задняя.
Разделение происходит в соответствии с анатомическим расположением мышечных волокон.
Что такое апоневроз
Слово апоневроз имеет древнегреческое происхождение. Дословный перевод звучит сложно и запутанно, по факту это обширная пластина, состоящая из коллагеновых волокон, по структуре напоминающих сухожилия.
Особенность данной ткани в том, что она практически не имеет кровеносных сосудов, нервных окончаний. Апоневроз белой линии живота можно определить даже визуально. Причина такой яркой визуализации в цвете.
Мышечная ткань окрашена красным, большие нагрузки требуют хорошего питания, питание обеспечивается кровеносными сосудами. Часть мышц живота, называемая апоневрозом белого цвета.
Основной функцией структуры является крепление мускул. Апоневроз это не просто продолжение мышц, в сложном биомеханизме нашего организма все взаимосвязано. Каждый отдел взаимодействует. Сложная апоневротическая сетка обволакивает мускулатуру брюшины, наслаивается, переплетается, тем самым обеспечивая надежный мышечный каркас области.
Мускулатура тканей брюшной полости в норме безболезненна, изменение в структуре тканей, патологии трофики становятся причиной болей в области живота, паха.
Диагностировать патологию сложно, требуются консультации врачей разного профиля. Консервативное лечение в большинстве случаев малоэффективно.
Справиться с ситуацией помогает применение хирургических методов лечения. Также существует и подошвенный апоневроз.
Внутренняя косая мышца
Собственная мышца живота относится к группе широких мышц брюшной стенки. Участвует в наклонах корпуса в стороны, выполнении вращательных движений, напряжении (сжатии) живота, приводит грудную клетку в движение по направлении к низу.
Патологии, слабое развитие зоны приводит к:
- ограничению подвижности корпуса,
- проблемам с осанкой,
- снижению дыхательных функций (поверхностное дыхание, в дальнейшем провоцирующее кислородное голодание тканей и органов),
- проблемам с пищеварением, стулом.
Мышца начинается от лона, продолжаясь до внутренней реберной дуги. Направление волокон происходит снизу от области подвздошного гребня. Расположение структур напоминает веер. Внутренний апоневроз соединяется с таким же с противоположной стороны, образуя надежное фиксирующее плетение.
Апоневроз внутренней косой мышцы вплетается в белую линию живота. Патологические изменения клеточной структуры коллагеновых волокон становятся причиной образования грыж на этом участке. Интересно почитать паховые связки.
Наружная косая мышца
Наружная мышца направлена сверху вниз. Верхний край крепится в районе 5-12 ребер, нижний у подвздошного гребня, белой линии, лобкового симфиза. Это еще один представитель группы широких собственных мышц живота. Является продолжением наружных межреберных мышц, направление волокон – косое. Сухожилия и апоневроз наружной косой мышцы живота участвуют в образовании белой линии.
Белую линию живота образуют сухожильные волокна и апоневрозы широких мышц брюшины. К ним относятся:
- наружная косая,
- внутренняя косая,
- поперечные.
Ширина линии не постоянна, колеблется в размере от 0,2 до 2,5 см. В центре, в районе пупка расположено отверстие – пупочное кольцо. Малую подвижность кожи в районе пупка обеспечивают соединительнотканные перемычки – фасции, берущие начало от сухожилий, апоневроза белой линии.
Дефект, врожденный или приобретенный, апоневроза передней брюшной стенки, ведет к образованию грыж. Защемление участков кишечника, других жизненно важных органов в грыжевом кольце требует немедленного врачебного вмешательства. В 98% случаев требуется операция.
В современной хирургической практике отказались от коррекции методом натяжения тканей, дефект устраняют специально разработанными медицинскими сетками, своеобразными заплатками.
Лечение грыж передней брюшной стенки в ЦЭЛТ
Перед тем, как приступить к лечению грыжи, наши специалисты проводят комплексную диагностику, позволяющую точно определить, какие анатомические структуры вовлечены в патологический процесс. Для этого помимо физикального осмотра проводят контрастную рентгенографию, , УЗ-исследование, .
Поскольку консервативных методик лечения грыж не существует, хирурги ЦЭЛТ прибегают к оперативному вмешательству. Оно направлено на выделение и вскрытие грыжевого мешка и удаление его части. В процессе обязательно нужно устранить растяжение прямых мышц живота. В зависимости от индивидуальных показаний пациента применяется герниопластика грыжи с задействованием местных тканей или синтетических сетчатых протезов.
| Вид герниопластики грыжи | Чем отличается? |
|---|---|
| Натяжная | Предусматривает использование собственных тканей: в процессе сшивают листки аноневроза или ушивают дефект специальными швами. Характеризуется высоким риском развития рецидива. |
| Ненатяжная | Направлена на укрепление грыжевых ворот изнутри за счёт использования полипропиленовой сетки, которую вшивают внутрь брюшной полости, либо размещают над апоневрозом, либо устанавливают между его листками. Со временем родные ткани прорастают в клетку, за счёт чего исключается риск выпячивания и рецидива. |
В нашей клинике применяются лапароскопические методики, имеющие ряд преимуществ:
- Минимальная травматичность;
- Сведение к минимуму болевого эффекта;
- Минимизация риска развития осложнений;
- Отличный косметический эффект, исключение швов;
- Быстрое восстановление.
Операцию по удалению грыжи проводят врачи высшей категории с десятилетиями опыта практической работы. Вы может узнать цену на наши услуги в соответствующей вкладке. Она может меняться, поэтому во избежание недоразумений уточняйте цифры у наших операторов или записавшись на консультацию в Москве: +7 (495) 788-33-88.
- Доброкачественные опухоли желудка
- Кисты печени, почек, забрюшинного пространства
Что выявляется при УЗИ мягких тканей брюшной стенки
Мягкие ткани, составляющие переднюю стенку живота, представлены несколькими слоями:
- Поверхностный слой: кожа с подкожно-жировой клетчаткой, наружная фасция.
- Средний – это мускулатура, образованная несколькими пластами внутренних, наружных косых и прямых мышц живота, заключенных в фасциальные футляры.
- Глубокий слой составляет поперечная фасция, предбрюшинная клетчатка и брюшина.
На животе находятся, так называемые, «слабые» участки, которые не выдерживают повышенного внутрибрюшного давления, что приводит к формированию грыжевых отверстий. Это паховый канал, белая линия живота, образованная срастанием мышечных апоневрозов, пупочное кольцо.
При проведении УЗИ брюшной стенки живота обнаруживают следующие патологические образования:
Гематомы возникают при воздействии на живот тупой травмы, при которой повреждаются мягкие ткани и кровеносные сосуды, а кровь скапливается между мышечными волокнами или в подкожно-жировой клетчатке.
Воспалительные процессы в тканях живота: абсцессы, флегмоны.
Грыжи – это состояния, при которых содержимое брюшной полости выходит через патологические отверстия на стенке живота под кожу. Местом образования грыж являются участки, где мышечный каркас брюшной стенки ослаблен в результате различных причин.
Опухоли брюшной стенки бывают как доброкачественными, так и злокачественными: невусы (родинки), гемангиомы, липомы, фибромы, лимфангиомы, нейрофибромы и другие.
Злокачественные опухоли наблюдаются редко и, как правило, являются результатом малигнизации пигментных пятен.
Гемангиомы – врожденные доброкачественные образования, развивающиеся из клеток эндотелия сосудов. Обладают инфильтрационным ростом, поэтому при небольших видимых размерах на коже могут иметь большой объем в глубоко лежащих тканях.
Липомы, образующиеся из жировой ткани, относятся к доброкачественным опухолям. При небольших размерах не доставляют пациенту дискомфорта. В редких случаях наблюдается трансформация липомы в злокачественную опухоль – липосаркому.
Ход операции грыжесечения
Оперативное вмешательство, производимое по поводу грыжи называется грыжесечение или герниопластика. Оно заключается в удалении грыжевого мешка, вправлении внутренностей в брюшную полость и укреплении слабого участка брюшной стенки в области грыжевых ворот.
К настоящему времени существует огромное количество модификаций и усовершенствований традиционной герниопластики, поскольку во все времена при этой патологии была велика частота рецидивов — 10% при простых, 30% и более — при сложных видах грыж.
С середины 80-х годов прошлого века предпочтение отдается «ненатяжной» пластике или пластике грыжевого мешка с минимальным использованием собственных тканей. При ненатяжной пластике для закрытия грыжевого дефекта не производится сшивание с натяжением разнородных тканей, а используются синтетические имплантаты. Рецидивов при ненатяжной пластике несравнимо меньше, меньше выражен болевой синдром в послеоперационном периоде, пациент получает возможность выписаться из стационара спустя 2-3 дня после проведенной операции.
При операции герниопластики, проводимой из обычного (открытого) грыжевого доступа, дно грыжевого канала формируется c помощью синтетической сетки. Эта операция технически гораздо проще, чем эндоскопическая, позволяет быстро вернуться к нормальной жизни, обеспечивает значительно менее болезненный и менее продолжительный, чем традиционные операции послеоперационный период. Всего срок послеоперационной реабилитации – 4-5 суток.
Лапароскопическая трансабдоминальная преперитонеальная герниопластика на сегодняшний день признана наиболее обоснованным и малотравматичным вмешательством при паховых и бедренных грыжах.
- Выполняется из лапароскопического доступа без рассечения покровных тканей.
- Через 3 небольших прокола (диаметром 10 мм и меньше) при помощи специальной аппаратуры в месте формирования грыжи фиксируется синтетическая (чаще полипропиленовая или тефлоновая) сетка.
- Этот способ сложнее технически и дороже, но он предпочтителен при лечении рецидивных, двухсторонних грыж, а также в тех случаях, когда необходимо достичь хорошего косметического эффекта.
- Активизация больного начинается непосредственно после операции.
- При использовании лапароскопического метода обеспечивается кратчайший и практически безболезненный послеоперационный период, раннее восстановление трудоспособности.
Хирурги Европейской клиники проводят герниопластику с использованием сетчатых имплантатов по поводу паховых, бедренных, пупочных, послеоперационных вентральных грыж. Согласно европейской статистике методики хирургического лечения грыж передней брюшной стенки, применяемые в нашей клинике, позволяют сократить число рецидивов грыжи до 1-2%.
Простая и вместе с тем эффективная методика герниопластики с использованием синтетических материалов обеспечивает пациенту отсутствие болей в послеоперационном периоде, быстрое возвращение к активной жизни, хороший косметический эффект и высокое ее качество в отдаленном послеоперационном периоде.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Диагностика
Диагностика опухолей брюшины включает в себя классический опрос и осмотр больного, ультразвуковое исследование брюшной полости, компьютерную, магнитно-резонансную и позитронно-эмитронную томографию. Также используются рентгенконтрастные исследования, сцинтиграфия. В ряде случаев приходится прибегать в диагностической лапароскопии (осмотру брюшной полости через небольшие разрезы в передней брюшной стенке с помощью специального оборудования). Постановке диагноза способствуют биопсия и анализ асцитической жидкости. Иные лабораторные методы (в частности биохимический и клинический анализы крови) носят вспомогательное значение, т.к. не являются специфичными.
Общая информация и классификация
Отверстие, через которое выпячивается часть внутреннего органа, называется грыжевыми воротами. Ими могут стать:
- пупочное кольцо;
- паховый канал (анатомическое образование, в котором проходят сосуды и нервы, у женщин — круглая связка матки, у мужчин — семенной канатик);
- бедренный канал;
- рубец после операции на брюшной стенке.
Участок брюшины, прошедший сквозь грыжевые ворота, называется грыжевым мешком. Органы (или части органов), которые в него попали, — это грыжевое содержимое. Им могут быть петли кишечника, аппендикс, у женщин — яичник или отрезок маточной трубы.
Исходя из того, какое анатомическое образование поражено грыжей, она может быть:
- паховой — около 75%;
- бедренной — 10%;
- пупочной — 5-7%;
- послеоперационной — 8-10 %,
- поясничной, седалищной, промежностной и др.
По состоянию грыжевого мешка:
- свободная (грыжу можно легко «вправить» рукой);
- хронически осложненная (невправимая);
- остро осложненная (ущемление грыжи, кишечная непроходимость из-за копростаза, воспаление грыжевых оболочек).
По количеству грыжи могут быть одинокими и множественными.
Методы лечения
В первую очередь нужно ограничить себя в приеме пищи. На одну порцию ее должно быть малое количество. Разработайте для себя меню, увеличьте частоту приема пищи, при этом сократите порции.
На время лечения придется отказаться или свести до минимума жареные, жирные, соленые блюда, кофе и спиртное.
Но данная терапия, включая диету и медикаменты, принесет временное облегчение. Как только пациент прекращает лечить заболевание, все симптомы возвращаются. Поэтому в некоторых случаях проводится хирургическое вмешательство. Суть операции состоит в придании желудку его нормального анатомического положения.
Показаниями к операции желудка могут послужить:
- Отсутствие эффекта от медикаментозного лечения.
- Если грыжа дала осложнения, например, в виде язвы, эрозии, эзофагита, анемии или кровотечения.
- Большие размеры грыжи.
- Дисплазия слизистой оболочки.
1 Строгая диета. Она заключается в принципе дробного и правильного питания.
3 Отказ от вредных привычек, курения, употребления алкогольных напитков, неправильной еды.
Чаще всего для операции используют метод лапароскопии. При таком способе, операция проходит быстро и менее травматично. К противопоказаниям хирургического вмешательства можно отнести беременность, сахарный диабет, раковые опухоли, заболевания сердечно-сосудистой системы.
Наружная грыжа характеризуется выхождением органов брюшной полости и брюшины через ослабленные участки диафрагмы. Внутреннюю грыжу можно охарактеризовать следующим образом: происходят расширение в области пищеводного отверстия диафрагмы, растяжение связок желудка и пищевода.
Итогом этого растяжения является выпадение части желудка в полость груди. Таким образом, изменяется работа нижнего сфинктера пищевода.
https://youtube.com/watch?v=x6QYvMjBgIc
Правильное лечение грыжи: рекомендации
Многие люди задумываются над тем, как лечить грыжу желудка. Часто пациенты интересуются лечением желудка народными средствами. Прежде чем осуществлять лечение народными средствами, необходимо ознакомиться с важными правилами:
- Нужно ограничить употребление пищи. Следует есть часто, но небольшими порциями. В сутки человек должен есть не менее шести раз. Прием пищи перед сном запрещен.
- Рекомендуется пересмотреть свою диету. Потребуется убрать из рациона острую, жирную, жареную, соленую пищу. Следует сократить до минимума употребление кофе и алкоголя, поскольку эти пищевые продукты влияют на кислотность желудка.
- Рекомендуется употреблять в пищу только легко усваиваемые продукты. Исключить газированные напитки. Во время приема пищи не пить жидкости.
- Следует постараться исключить появление запоров и повышенного газообразования.
- Рекомендуются регулярные занятия гимнастикой. Они даже ускоряют лечение грыжи живота народными средствами.
- Проводить лечение народными методами рекомендуется под контролем врача. Врач обязан знать, что больной применяет лечение народными способами.
Опасные симптомы заболевания
Чаще всего грыжа белой линии живота встречается у молодых мужчин 18-35 лет.
Предбрюшинная липома довольно редкое заболевание, не проявляющееся на начальных стадиях.
Лечение стоит начинать сразу после постановки диагноза.
В течение болезни отмечается три этапа, на каждом из которых подбирается эффективный метод излечения.
Хирургические методы
Грыжа белой линии живота представляет собой липому. которая в большинстве случаев появляется у мужчин с выраженным ожирением. Рассмотрим, можно ли избавиться от доброкачественного образования без хирургического вмешательства.
Когда показано лечение грыжи белой линии живота без операции?
Терапевтическое лечение грыжи живота без операции малоэффективно, если патологическое образование уже полностью сформировалось. Но на ранней стадии развития новообразования применяют препараты, способные снять болезненные ощущения и затормозить рост опухоли.
Пальпация
20. Как необходимо проводить пальпацию живота?
(В отечественной практике поверхностную пальпацию живота начинают с левой повздошной области, если нет каких-либо причин, требующих изменений этой последовательности. — Прим. ред.)
Пальпацию живота необходимо проводить по направлению часовой стрелки, начиная с правого верхнего квадранта и постепенно переходя к левому верхнему квадранту, а затем вниз к нижним левому и правому квадрантам
В конце пальпируется околопупочная область, где особое внимание нужно уделить пальпации аорты. Сначала осуществляется поверхностная, а затем глубокая пальпация
Болезненные зоны должны пальпироваться в конце исследования. Напряжение мышц передней брюшной стенки можно ослабить, попросив пациента согнуть ноги в коленях.
21. В чем заключается техника поверхностной и глубокой пальпации?
- При поверхностной пальпации ладонь исследователя мягко касается брюшной стенки, а пальцы надавливают на нее, погружаясь на глубину 1 см.
- Глубокая пальпация аналогична поверхностной, за исключением того, что пальцы погружаются в живот на глубину более 1 см. Эта методика обычно сводится к усиленной пальпации, когда на пальцы пальпирующей ладони надавливают пальцами другой руки (В нашей стране традиционно используется более методичная и тщательная пальпация различных отделов кишечника и желудка по В.П.Образцову и Н.Д.Стражеско. — Прим. ред.).
22. Как отдифференцировать образования брюшной полости от образований брюшной стенки?
При пальпации какого-либо объемного образования необходимо попросить пациента оторвать голову от подушки. Подъем головы вызывает напряжение мышц передней брюшной стенки, которые отодвигают внутриполостные образования внутрь, не меняя положения интрамуральных образований (т. е. образований брюшной стенки).
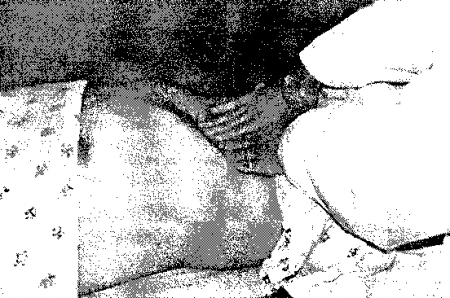
Рис. 15.8. Техника глубокой пальпации
Послойное строение диафрагмы сверху вниз:
-
диафрагмальная
плевра: правая и левая, между ними по
средине – диафрагмальный листок
перикарда; -
подплевральная
клетчатка и верхняя диафрагмальная
фасция (часть внутригрудной фасции); -
мышца
диафрагмы и ее сухожильное растяжение; -
нижняя
диафрагмальная фасция – часть
внутрибрюшной фасции; -
подбрюшинная
клетчатка и диафрагмальная брюшина.
В
диафрагме различают три части по началу
мышцы от костей:
-
грудинную
– узкую, отходящую от задней поверхности
мечевидного отростка и прилежащей к
нему части тела грудины; -
реберную
– широкую, плоскую, с началом в виде
уступов от 6-7 нижних ребер, между уступами
прикрепляются пучки поперечной мышцы
живота; -
поясничную
– в
виде правой и левой ножек, начинающихся
от тел поясничных позвонков и дугообразных
связок: медиальной и латеральной; -
в
каждой ножке различают медиальный,
промежуточный и латеральный пучки,
между которыми находятся отверстия и
щели для прохождения органов, сосудов,
нервов.
Все
три части в середине диафрагмы сходятся,
образуя фиброзное растяжение –
сухожильный центр, который со стороны
грудной полости имеет в середине
перикардиальное поле с правосторонним
положением отверстия для нижней полой
вены и правого диафрагмального нерва.
Между
тремя частями в местах прикрепления
диафрагмы к костям находятся промежутки,
в которых мышечные пучки отсутствуют,
но они заполнены фасциями и клетчаткой
– это грудино-реберные и пояснично-реберные
треугольники, считающиеся слабыми
местами, так как
через них, особенно задние, могут выходить
диафрагмальные грыжи. Передние
грудино-реберные промежутки используют
для пункции полости перикарда.
Отверстия
и щели поясничной части (правой и левой
ножек) диафрагмы.
-
Аортальное
и пищеводное находятся между медиальными
пучками ножек, которые восьмиобразно
перекрещиваются и образуют у тел
позвонков щель для аорты и грудного
лимфатического протока, ограниченную
срединной дугообразной связкой. Кпереди
от аортальноой щели лежит отверстие
для пищевода и вагальных стволов
блуждающих нервов. Через обе щели могут
проходить диафрагмальные грыжи. -
Щель
для большого внутренностного нерва и
непарной вены в правой ножке и щель для
полунепарной вены и большого
внутренностного нерва в левой ножке
находятся между медиальным и промежуточным
пучками. -
Щель
для симпатического ствола справа и
слева располагается между промежуточным
и латеральным пучком ножек.
Диафрагма
работает как главная дыхательная мышца:
при сокращении ее купол уплощается, три
ее части удаляются от грудных стенок,
что увеличивает объем грудной полости
и уменьшает объем брюшной – это
обеспечивает вдох и помогает току крови
в полых венах и их притоках, движению
лимфы в грудном протоке.
Кровоснабжение
диафрагмы осуществляют артерии: верхние
и нижние диафрагмальные, задние нижние
межреберные и подреберные из нисходящей
аорты, – ветви внутренней грудной
артерии: мышечно-диафрагмальные и
перикардо-диафрагмальные. Они образуют
много межсистемных анастомозов.
Иннервируется
– диафрагмальными нервами шейного
сплетения и нижними межреберными
нервами.
Послойное строение диафрагмы сверху вниз:
-
диафрагмальная
плевра: правая и левая, между ними по
средине – диафрагмальный листок
перикарда; -
подплевральная
клетчатка и верхняя диафрагмальная
фасция (часть внутригрудной фасции); -
мышца
диафрагмы и ее сухожильное растяжение; -
нижняя
диафрагмальная фасция – часть
внутрибрюшной фасции; -
подбрюшинная
клетчатка и диафрагмальная брюшина.
В
диафрагме различают три части по началу
мышцы от костей:
-
грудинную
– узкую, отходящую от задней поверхности
мечевидного отростка и прилежащей к
нему части тела грудины; -
реберную
– широкую, плоскую, с началом в виде
уступов от 6-7 нижних ребер, между уступами
прикрепляются пучки поперечной мышцы
живота; -
поясничную
– в
виде правой и левой ножек, начинающихся
от тел поясничных позвонков и дугообразных
связок: медиальной и латеральной; -
в
каждой ножке различают медиальный,
промежуточный и латеральный пучки,
между которыми находятся отверстия и
щели для прохождения органов, сосудов,
нервов.
Все
три части в середине диафрагмы сходятся,
образуя фиброзное растяжение –
сухожильный центр, который со стороны
грудной полости имеет в середине
перикардиальное поле с правосторонним
положением отверстия для нижней полой
вены и правого диафрагмального нерва.
Между
тремя частями в местах прикрепления
диафрагмы к костям находятся промежутки,
в которых мышечные пучки отсутствуют,
но они заполнены фасциями и клетчаткой
– это грудино-реберные и пояснично-реберные
треугольники, считающиеся слабыми
местами, так как
через них, особенно задние, могут выходить
диафрагмальные грыжи. Передние
грудино-реберные промежутки используют
для пункции полости перикарда.
Отверстия
и щели поясничной части (правой и левой
ножек) диафрагмы.
-
Аортальное
и пищеводное находятся между медиальными
пучками ножек, которые восьмиобразно
перекрещиваются и образуют у тел
позвонков щель для аорты и грудного
лимфатического протока, ограниченную
срединной дугообразной связкой. Кпереди
от аортальноой щели лежит отверстие
для пищевода и вагальных стволов
блуждающих нервов. Через обе щели могут
проходить диафрагмальные грыжи. -
Щель
для большого внутренностного нерва и
непарной вены в правой ножке и щель для
полунепарной вены и большого
внутренностного нерва в левой ножке
находятся между медиальным и промежуточным
пучками. -
Щель
для симпатического ствола справа и
слева располагается между промежуточным
и латеральным пучком ножек.
Диафрагма
работает как главная дыхательная мышца:
при сокращении ее купол уплощается, три
ее части удаляются от грудных стенок,
что увеличивает объем грудной полости
и уменьшает объем брюшной – это
обеспечивает вдох и помогает току крови
в полых венах и их притоках, движению
лимфы в грудном протоке.
Кровоснабжение
диафрагмы осуществляют артерии: верхние
и нижние диафрагмальные, задние нижние
межреберные и подреберные из нисходящей
аорты, – ветви внутренней грудной
артерии: мышечно-диафрагмальные и
перикардо-диафрагмальные. Они образуют
много межсистемных анастомозов.
Иннервируется
– диафрагмальными нервами шейного
сплетения и нижними межреберными
нервами.
Классификация опухолей брюшины
Опухоли брюшины делятся на злокачественные и доброкачественные. Доброкачественные встречаются крайне редко, при больших размерах могут сдавливать органы брюшной полости, вследствие чего в ряде случаев нуждаются в удалении.
Злокачественные опухоли подразделяются на первичные и вторичные. Первичные опухоли брюшины происходят из клеток серозной оболочки и по гистологическому строению являются мезотелиомами. Вторичные, в свою очередь, подразделяются на опухоли, проросшие в брюшину из располагающихся в брюшной полости органов, и на канцероматоз брюшины (поражение брюшины опухолевыми клетками иных органов, метастазировавшими в нее).
Удк 617.5
Грыжи
брюшной стенки
Учебное пособие / Составители: Мялин
А.Н.,
Мозеров С.А., Анаскин С.Г, Теричев
А.Е. – Обнинск. 2011. – 66 с.
Содержится
описание строения стенок живота, его
слабые места, знание которых необходимо
в медицинской практике, на основе
обобщения литературных данных.
Рассматривается анатомия наружных грыж
живота и методы оперативного вмешательства.
Работа подготовлена на кафедре хирургии
и предназначена для студентов медицинского
института и врачей-интернов.
Рецензенты:доцент кафедры хирургии
Пензенского государственного
университета, к.м.н. Баулин А.В.
доцент
кафедры нормальной физиологии
ИАТЭ НИЯУ МИФИ, д.м.н. Сипров А.В.
Одобрено и рекомендовано к изданию
методическим советом ИАТЭ НИЯУ МИФИ
Послойное строение диафрагмы сверху вниз:
-
диафрагмальная
плевра:
правая и левая, между ними по средине
– диафрагмальный листок перикарда; -
подплевральная
клетчатка
и верхняя
диафрагмальная фасция
(часть внутригрудной фасции); -
мышца
диафрагмы
и ее сухожильное растяжение; -
нижняя
диафрагмальная фасция
– часть внутрибрюшной фасции; -
подбрюшинная
клетчатка
и диафрагмальная
брюшина.
В
диафрагме различают три
части по началу мышцы от костей:
-
грудинную
– узкую, отходящую от задней поверхности
мечевидного отростка и прилежащей к
нему части тела грудины; -
реберную
– широкую, плоскую, с началом в виде
уступов от 6-7 нижних ребер, между уступами
прикрепляются пучки поперечной мышцы
живота; -
поясничную
– в
виде правой и левой ножек, начинающихся
от тел поясничных позвонков и дугообразных
связок: медиальной и латеральной; -
в
каждой ножке различают медиальный,
промежуточный и латеральный
пучки, между которыми находятся отверстия
и щели для прохождения органов, сосудов,
нервов.
Все
три части в середине диафрагмы сходятся,
образуя фиброзное растяжение –
сухожильный центр, который со стороны
грудной полости имеет в середине
перикардиальное поле с правосторонним
положением отверстия для нижней полой
вены и правого диафрагмального нерва.
Между
тремя частями в местах прикрепления
диафрагмы к костям находятся промежутки,
в которых мышечные пучки отсутствуют,
но они заполнены фасциями и клетчаткой
– это грудино-реберные и пояснично-реберные
треугольники, считающиеся слабыми
местами, так как
через них, особенно задние, могут выходить
диафрагмальные грыжи. Передние
грудино-реберные промежутки используют
для пункции полости перикарда.
Отверстия
и щели
поясничной части (правой и левой ножек)
диафрагмы.
-
Аортальное
и пищеводное
находятся между медиальными пучками
ножек, которые восьмиобразно
перекрещиваются и образуют у тел
позвонков щель для аорты и грудного
лимфатического протока, ограниченную
срединной дугообразной связкой. Кпереди
от аортальноой щели лежит отверстие
для пищевода и вагальных стволов
блуждающих нервов. Через обе щели могут
проходить диафрагмальные грыжи. -
Щель
для большого внутренностного нерва и
непарной вены в правой ножке и щель
для полунепарной вены и большого
внутренностного нерва в левой ножке
находятся между медиальным и промежуточным
пучками. -
Щель
для симпатического ствола справа и
слева располагается между промежуточным
и латеральным пучком ножек.
Диафрагма
работает как главная дыхательная мышца:
при сокращении ее купол уплощается, три
ее части удаляются от грудных стенок,
что увеличивает объем грудной полости
и уменьшает объем брюшной – это
обеспечивает вдох и помогает току крови
в полых венах и их притоках, движению
лимфы в грудном протоке.
Кровоснабжение
диафрагмы осуществляют артерии: верхние
и нижние диафрагмальные, задние нижние
межреберные и подреберные из нисходящей
аорты, – ветви внутренней грудной
артерии: мышечно-диафрагмальные и
перикардо-диафрагмальные. Они образуют
много межсистемных анастомозов.
Иннервируется
– диафрагмальными нервами шейного
сплетения и нижними межреберными
нервами.
Желчный пузырь
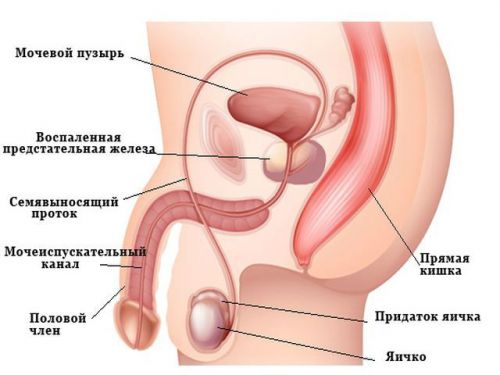
56. Что такое симптом Мерфи?
Это задержка дыхания, вызванная болью при пальпации края воспаленного желчного пузыря. Для исследования симптома Мерфи больной должен лежать на спине и глубоко дышать. В это время врач пальпирует точку под нижним краем правой реберной дуги по СКЛ (точку проекции желчного пузыря). Соприкосновение кончиков пальцев врача с воспаленным краем желчного пузыря вызывает боль и рефлекторную остановку дыхания.
57. Что такое признаки Мерфи?
В дополнение к симптому Мерфи существуют некоторые методики, также носящие имя Мерфи. Две из них применяются и в настоящее время. Доктор Мерфи считал их своим наиболее ценным вкладом в медицину в области хирургической диагностики. Одна из них (перкуссия реберно-позвоночного угла для выявления патологии почек) давно потеряла связь с именем Мерфи, хотя до сих пор привычно выполняется во время физикальных исследований. Двумя другими методами являются глубокая пальпация желчного пузыря (истинный симптом Мерфи) и перкуссия желчного пузыря по типу ударов молотком. Мерфи пользовался последним методом у тучных больных и считал его наилучшим. Суть метода сводится к следующему:
Доктор Мерфи применял глубокую пальпацию при обследовании больных с подозрением на патологию желчных путей, хотя даже сам не считал ее таким же хорошим методом, как перпендикулярная пальцевая перкуссия (перкуссия по типу ударов молотком). Сам доктор Мерфи описал технику глубокой пальпации желчного пузыря в 1903 году:
58. Кто такой Мерфи?
Джон Б. Мерфи (1857-1916), родом из Чикаго, был признанным лидером Американской хирургии. Он считается величайшим клиницистом и педагогом своего времени в области хирургии. Имя Мерфи связано с несколькими методиками диагностики острого живота .
59. Насколько точен симптом Мерфи в диагностике холецистита?
Это весьма специфический, по не очень чувствительный признак, который выявляется у 27% больных холециститом .