Где находится и как болит тонкий кишечник
Содержание:
- Прочие функции тонкого кишечника
- Рак тонкого кишечника
- Может ли быть температура при воспалении кишечника?
- Функциональное назначение
- Что это за орган?
- Лечение Рака тонкого кишечника:
- Симптомы и причины болезни
- Структура тонкокишечной стенки
- Диагностика заболеваний
- Медикаментозная терапия — последняя надежда
- Симптомы заболеваний
- Общие признаки заболеваний кишечника
- Симптомы больного кишечника и желудка
- Толстая кишка
- Диагностика заворота кишечника
- Тонкий кишечник
- Что представляет собой кишечная диспепсия (недостаточность полостного пищеварения)
- Отделы и длина кишечника
Прочие функции тонкого кишечника
Тонкая кишка выполняет и другие функции:
Моторную – вся полость канала представлена кольцевыми мышцами, в ходе сокращения которых обеспечивается продвижение пищи.
Эндокринную – за это отвечают особые клетки, синтезирующие определенный вид гормонов, благодаря которым обеспечивается работа кишечного аппарата. Гормоны могут оказывать влияние и на другие системы организма, будь это сердечно-сосудистая, кровеносная, нервная или любая другая
Большая часть этих клеток располагается в двенадцатиперстной кишке, поэтому эту часть можно считать самой важной среди прочих отделов тонкой кишки. И если здесь нарушается работа, состояние человека начинает ухудшаться, причем сильно.
Секреторную – вырабатывание кишечного сока, который содержит в своем составе разные составляющие для переработки и всасывания микроэлементов, извлекаемых из пищи.
Ко всему прочему, все вместе (толстая, прямая, тонкая кишка и все остальные ее части) обеспечивают защитную функцию за счет лимфоцитов. Они могут располагаться поодиночке, либо образовывать скопления в районе Пейеровых бляшек. Как результат – иммунитет укрепляется, а попавшие патогенные микроорганизмы нейтрализуются.
Рак тонкого кишечника
Рак тонкого кишечника признаки и симптомы можно выявить только при тщательном обследовании. Но, к сожалению, во многих случаях выявляют его только на поздних стадиях (3 или 4), когда оперативное вмешательство уже бессильно. Причина этого сложность инструментального обследования слизистой тонкой кишки, а также отсутствие симптомов, что приводит к позднему обращению к специалистам.
Именно поэтому прогноз при раке тонкой кишки может быть не утешительным. Для того чтобы выявить опухоль на ранних стадиях и вовремя устранить онкологию необходимо провести ряд исследований.
Также сегодня ученые нашли способ, как определить рак тонкой кишки на более ранних стадиях и это онкомаркер. Онкомаркеры представляют собой специфические вещества, образующиеся в результате жизнедеятельности активных раковых клеток. Их можно обнаружить в крови или моче человека с подозрением на онкологию и вовремя начать терапию.
Онкомаркеры бывают двух видов:
- высокоспецифичные, которые появляются при конкретном виде опухоли;
- появляются при онкоболезнях различной локализации.
Благодаря современным диагностическим методам исследования можно обнаружить повышение маркеров даже при небольших опухолях на 1 стадии развития заболевания.
Онкомаркеры позволяют:
- определить локализацию опухоли с высоким процентным уровнем;
- оценить результативность лечения;
- предвидеть возможное возникновение рецидивов;
- определить лиц, которые относятся к группе риска.
Может ли быть температура при воспалении кишечника?
Если воспаление острое, которое спровоцировала кишечная инфекция, сопровождается рвотой и поносом, температура может повышаться до 38-39 градусов. Она обычно снижается на второй-третий день заболевания, после очищения организма от патогенов. При использовании антибактериальных препаратов понижение температуры и улучшение самочувствия наступает быстрее. Другая статья на эту тему: Симптомы и лечение рефлюкса эзофагита
Повышение температуры возникает также при аппендиците (боль локализуется в правой части живота).
Хронические болезни кишечника могут протекать вовсе без повышения температуры или на фоне повышения ее до субфебрильных значений.
Функциональное назначение
Какова бы ни была длина толстой и тонкой кишки, функциональность всего пищеварительного тракта не зависит от его протяженности. Основная задача, которая ложится на тонкий кишечник, заключается именно в расщеплении и всасывании пищи. Под воздействием ферментов, поступаемых от поджелудочной железы и желчи, белки, жиры, углеводы распадаются на более мелкие составляющие.
В то же время в таком состоянии они пока еще не усваиваются организмом – необходимо расщепить их на еще более мелке фрагменты. Как мы знаем, поверхность тонкого кишечника покрыта ворсинками, которые имеют свои микроворсинки, а между ними располагаются микроскопические отверстия.
Именно через них происходит всасывание питательных веществ. А за счет того, что размеры этих микропор очень малы, это закрывает доступ болезнетворным микроорганизмам. Им остается находиться лишь в полости кишечного канала.
Что это за орган?
Тощая кишка расположена в тонком кишечнике. Ограничена с двух сторон двенадцатиперстной кишкой и подвздошной. Ее длина может достигать 3-х метров. Лежит она петлей: слева от средней части живота к пупочной области и к подвздошной ямке слева. Положение обычно горизонтальное, но может быть и косым, а у подвздошной – вертикальное.
Начало тощей кишки имеет малую подвижность. В этом месте она крепится брыжейкой к двенадцатиперстному изгибу. Тощую и подвздошную кишку различают по характерным признакам:
- у первой диаметр больше (от 4 до 6 см, а у подвздошной – от 3 до 3,5 см);
- путая имеет более толстую стенку и более красный цвет;
- ее слизистая содержит большее количество складок и ворсинок.
Пустая тощая кишка имеет стенку из 4-х составляющих:
- Слизистая оболочка. Состоит из эпителия цилиндрического или призматического типа в один слой. В ее основе находится подслизистая и пластина из мышц. Поверхность данной оболочки бархатистая. На ней имеются складки в форме кругов и кишечные ворсинки. Всего в тонком кишечнике около 700 складок, длина каждой около 5 см, а высота в пределах 8 см. Продольную складку имеет двенадцатиперстная кишка, что помогает отличить ее от пустой кишки при хирургическом вмешательстве.
- Кишечные ворсинки. Представляют выпячивания слизистой в форме пальцев. Подслизистой основы они не имеют. Всего в тонком кишечнике их около 5 миллионов. С их помощью происходит всасывание некоторых веществ при приеме пищи (например, белков и жиров). В тощей кишке таких ворсинок около 35 на 1 квадратный мм. Каждая из них содержит в своем составе сосуды – кровеносные и лимфатические. С их помощью образуются сетки из сосудов и нервы. За их работой следит гормон вилликинин. Цилиндрический эпителий в один слой покрывает каждую ворсинку. Его клетки – эпителиоциты, энтероциты и энтероэндокринные. К функциональным обязанностям ворсинок относятся еще расщепление и всасывание пищи за счет содержания ферментов.
- Подслизистая основа. Она общая для двенадцатиперстной кишки и начала тощей. Имеет множество желез, производящих сок кишечника и слизь.
- Оболочка из мышц. Состоит она из мышечных волокон – продольных и круговых. Ее задачей является перемешивание попавшей внутрь еды и дальнейшее ее перемещение.
Имеется еще одна оболочка – серозная. Это листок брюшины, служащий укрытием для пустой кишки и соседней подвздошной. Образует брыжейку – складка, посредством которой тонкий кишечник крепится к стенке живота сзади.
Лечение Рака тонкого кишечника:
Лечение рака тонкой кишки зависит от стадии заболевания и вида опухоли. В 2/3 случаев прибегают к хирургическому удалению онкологического новообразования, что нередко приводит как к снижению симптоматики, так и способствует увеличению продолжительности жизни.
В некоторых случаях операция носит паллиативный характер, то есть осуществляется только с целью облегчения страданий больного.
В случаях неоперабельности или при наличии опухоли, чувствительной к химиотерапевтическим средствам, применяют терапию с использованием препаратов, подавляющих рост и препятствующих развитию опухолевых клеток.
Симптомы и причины болезни
Общие симптомы
Самый главный симптом заболеваний тонкой кишки: боли в области живота, усиливающиеся в вечернее и ночное время. Характер боли может быть умеренным или сильным, без чёткого определения места возникновения.

- Неустойчивый стул, выражающийся в чередовании поносов и запоров, урчание в животе.
- Остаточная тяжесть в животе после дефекации, жирные светлые каловые массы, кровь в испражнениях.
Общие причины
- Хронические заболевания внутренних органов, дефицит витаминов и микроэлементов, приём антибиотиков.
- Курение, употребление алкоголя.
- Неправильный распорядок питания.
- Отсутствие подвижности.
- Наследственность.
- Стресс, психологическое перенапряжение.
После опроса пациента врачом ставится точный диагноз заболевания.
Структура тонкокишечной стенки
На срезе стенка кишки состоит из 4 различных по гистологическому строению оболочек (из просвета наружу):
- Слизистой;
- Подслизистой;
- Мышечной;
- Серозной.
Слизистая оболочка
Слизистая оболочка тонкой кишки имеет циркулярно расположенные складки, выступающие в просвет кишечной трубки, с ворсинками и кишечными железами. Функциональной единицей кишки является ворсинка, которая представляет собой пальцевидный вырост слизистой оболочки с небольшим участком подслизистой. Количество и размеры их различны на разных сегментах кишки: в 12 ПК – до 40 единиц на 1 миллиметр квадратный и высотой до 0,2 мм. А в подвздошной кишке количество ворсин уменьшается до 20-30 на 1 квадратный миллиметр, а высота возрастает до 1,5 мм.
В слизистой оболочке под микроскопом можно различить ряд клеточных структур: каемчатые, стволовые, бокаловидные, энтероэндокринные клетки, клетки Панета и другие макрофагальные клеточные элементы. Каемчатые клетки (энтероциты) имеют щеточную каемку (микроворсинки), на уровне которой происходит пристеночное пищеварение и за счет количества ворсинок которой в 20 раз увеличивается поверхность контакта пищи с площадью внутренней оболочки кишки. Также увеличению в 600 раз в целом всасывающей поверхности способствует наличие складок и ворсинок. Итого рабочая площадь кишки составляет до 17 квадратных метров у взрослого человека.
На уровне каемчатых клеток идет расщепление белков, жиров и углеводов на простейшие составляющие. Бокаловидные клетки вырабатывают слизистый секрет для облегчения продвижения пищевого химуса по кишке и предотвращения «самопереваривания». Клетки Панета выделяют защитный фактор – лизоцим. Макрофаги участвуют в защите клеток и организма от проникновения бактерий и вирусов с пищевыми массами в ткани.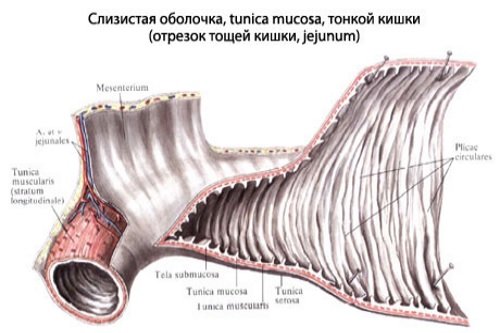
Подслизистая оболочка
В подслизистом слое обильно располагаются нервные окончания, кровеносные, лимфатические сосуды, Пейеровы бляшки (лимфатические узлы).
Мышечная оболочка
Мышечная пластинка представлена гладкомышечными циркулярными волокнами, обеспечивающими движение ворсинок и моторику кишечной трубки.
Диагностика заболеваний
Существует несколько методов, позволяющих выявить проблемы кишечного тракта. Их можно поделить на две большие группы.
Лабораторные тесты:
- Общий анализ крови позволяет подтвердить наличие воспаления, кровотечения, опухолей.
- Копрограмма формирует полную картину о протекающих в тракте патологий. Она показывает наличие яиц глистов, мышечных волокон, соединительных тканей.
- Общий анализ мочи определяет причину длительной рвоты и поносов.
Инструментальные способы обследования обеспечивают возможность увидеть тяжесть процесса, оценить его интенсивность, подтвердить наличие опасных осложнений, сделать забор ткани и даже удалить новообразование.
- Колоноскопия. Проходит с использованием зонта, на конце которого прикреплена камера. Она выводит изображение на монитор, поэтому врач имеет возможность визуально исследовать внутренний просвет кишки на протяжении двух метров.
- Компьютерная томография. Результат процедуры – получение трёхмерной модели толстого кишечника, на которой видны все патологические изменения. Такой вариант обследования позволяет ставить точные диагнозы и разрабатывать эффективные схемы лечения.
- Ректороманоскопия. Процедура, при помощи которой можно обследовать толстую кишку на расстоянии 30 см от анального отверстия.
- Баллонная энтероскопия. Сложная болезненная процедура, предполагающая введение через ротовую полость эндоскопа. Назначается при подозрениях на наличие опухолей, кровотечений и болезни Крона.
- Капсульная эндоскопия. Используется для изучения тонкой кишки. Пациент глотает капсулу с миниатюрной видеокамерой. Она движется по всему кишечному тракту, записывает информацию и передаёт её на специальный носитель.
Выбор инструментальной методики зависит от предполагаемого диагноза и от состояния пациента.
Медикаментозная терапия — последняя надежда
— Какие существуют эффективные методы лечения болезни Крона и язвенного колита?
Лекарственная терапия при болезни Крона и язвенном колите содержит аминосалицилаты, цитостатики и антицитокиновые препараты
, которые блокируют воспалительный очаг заболевания и помогают заживлению слизистой. В итоге так можно остановить рецидивы заболевания.
Недавно в России зарегистрировали новый, но очень эффективный препарат «Ведолизумаб» («Энтивио»). Пока для лечения детей он не предусмотрен, так как препарат ещё не полностью проверен, но ведется исследование по его применению. Но не всё так безнадежно: в Норвегии и Канаде уже был использован этот препарат на детях, и он показал хорошие результаты.
– Знаете ли вы детей, которые нуждаются в этом препарате?
– Да. Мы имеем два очень тяжелых пациента. У них обоих ещё до конца не поставили диагноз, и они нуждаются в серьезной терапии. Девочка пережила многое: у нее сначала просто болел живот, спустя некоторое время у нее нашли тяжелое поражение кишечника, опасное для жизни.
Что у мальчика, что у девочки есть поражение ротовой полости и высокой воспалительной активностью в крови. Мы пристально наблюдаем за их состоянием, так как предугадать течение болезни Крона у них невозможно, так как это редкие случаи.
Мы опасаемся того, что заболевание обретет более поражающий характер, сужению кишки. В этом случае незамедлительно потребуется хирургическое вмешательство, дети станут инвалидами, а заболевание может прогрессировать дальше.
Мы советуемся с иностранными клиниками и их опытом, так как думаем о применении препарата «Ведолизумаб», который может спасти детей. Если ничего не получится, будем рассматривать вариант трансплантации костного мозга.
– И к какому решению, как вы думаете, придете?
– Безусловно, первый вариант, а именно принятие нового препарата, является более безопасным вариантом для детей и сохранения их здоровья. Трансплантация костного мозга может иметь серьезные последствия и осложнения
.
Государство пока закупает препарат исключительно для взрослых, но есть возможность использования его для детей по особо важным показаниям. Мы уверены, что мы сможем довести детей до ремиссии и минимизировать риск осложнений. Мы очень надеемся, что все получится и в дальнейшем все регионы страны смогут использовать этот препарат.
Видео: «Неспецифический язвенный колит: причины и симптомы»
– Насколько возможна полноценная жизнь у ребенка при таком заболевании и в состоянии ремиссии?
– Чтобы показать это, у меня есть папка с рисунками больных, где они изображали то, как они видели свою жизнь до терапии специальными препаратами и после неё. Невооруженным глазом заметна разница. На рисунках до проведения терапии преобладал черный и серый цвет, чувствовалась тревога и уныние.
После — уже более позитивная картина, некоторые рисуют солнце, цветы, радугу, некоторые семью, свои цели, мечты, желания.
Именно на сравнение этих картин мимолетно осознаешь, как же меняется жизнь пациентов после терапии. Несомненно, применение новых препаратов — это как глоток спасительного воздуха для пациентов.
Наша основная задача после терапии — адаптировать ребенка к новой жизни
, научить его жить с болезнью Крона, язвенным колитом, ведь иногда болезнь может обостриться.
Можно научиться жить полноценно, даже несмотря на такую страшную болезнь. Нужно соблюдать правильную диету, умеренную нагрузку и позитивный настрой, и именно тогда все получится! Мы желаем всем нашим пациентам безграничного здоровья и терпения в преодолении такой сложной болезни.
Терапевт, Гастроэнтеролог, Пульмонолог
Занимается функциональными органическими патологиями желудочно-кишечного тракта у детей с 0 лет, воспалительными заболеваниями толстой кишки: болезнь Крона, НЯК, гастродуоденит, гастрит, гастроэнтерологическими формами пищевой аллергии, первичным и вторичным синдромом мальабсорбции.
Болезнь Крона (БК) или регионарно-терминальный илеит (РТИ) – хроническое аутоиммунное заболевание кишечника. РТИ может появляться в любой части пищеварительного тракта: от ротовой полости до ануса. Однако чаще поражается конец тонкого кишечника (подвздошной кишки) или верхняя часть толстой кишки. В статье мы разберем причины, симптомы и лечение болезни Крона в детском возрасте.
Симптомы заболеваний
Главным симптомом, сопровождающим боли в кишечнике, служит отсутствие связи с приемом пищи (кроме поражения поперечно-ободочной кишки). В остальных случаях причиной может стать нарушение деятельности поджелудочной железы, желчного пузыря, печени.
Часто боль в кишечнике сопровождается симптомами:
- колики (боль, имеющая спазматический характер из-за резкого сокращения гладкой мускулатуры, наблюдается при энтеробиозе, энтерите, отравлении, колите);
- тянущая боль, при изменении положения тела, физической нагрузке, опорожнении кишечника усиливающаяся (возникает при образовании спаек в кишечнике);
- ноющая боль, носящая постоянный характер, усиливается во время чихания, кашля, при резком выдохе (наблюдается при метеоризме, воспалительных процессах, непроходимости кишечника, новообразованиях).
По месту расположения боли можно предполагать, какое заболевание её вызывает:
- при энтероколите боль диффузная, распространена по всему животу;
- при энтерите боль в области пупка;
- при сигмоидите боль внизу живота слева;
- при аппендиците боль справа внизу.
Несколько типов, по которым может протекать боль:
- при неспецифическом язвенном колите, аппендиците беспокоит острая боль различной интенсивности;
- при хронических воспалительных процессах кишечника боль тупая ноющего характера;
- при спазмах кишечной стенки, рефлекторном действии токсинов, механических раздражениях слизистой кишечника боль отличается схваткообразным характером.
По длительности:
- при синдроме раздраженной кишки, дисбиозе, неспецифическом язвенном колите боль сохраняется долгое время;
- при кишечной инфекции, отравлении, аппендиците боль непродолжительная по времени, острая;
- при недостаточном синтезе пищеварительных ферментов боль возникает после приема пищи.
Общие признаки заболеваний кишечника
При поражении кишечника, симптомы и признаки заболевания имеют различный характер и присутствуют не зависимо от природы их происхождения. Симптомы больного кишечника имеют разный характер:
- аллергический;
- иммунными;
- двигательный;
- опухолевый;
- инфекционный.
Признаки кишечных заболеваний:
- боль, различной локации в области живота;
- понос;
- запоры;
- метеоризм (вздутие живота);
- патологические примеси (слизь, кровь) в кале;
- потеря аппетита;
- резкое снижение веса;
- болезненные и ложные позывы на опорожнение;
- тошнота и каловая рвота.
Боль в животе
Боли в животе, могут быть по своей природе локализованные или интенсивные. Зависят они от проявления боли во время принятия пищи и опорожнение кишечника.
Например: При заболевании тонкого кишечника, у больного возникают боли в области пупка. Отличаются эти боли тянущим и ноющим характером, а при возникновении спазм, у наблюдается кишечная колика.
Распирающие, не острые боли характерны для возникшего заболевания в толстом кишечнике. Связь болей с приемом пищи практически не наблюдается. Боли ослабевают при стуле и после отхождения газов.
Диарея
Диарею (понос) считают, патологическим заболеванием и принято считать ее симптомом, когда стул становится частым, превышает более 3-х раз в сутки. Фекалии жидкие (водянистые), сопровождаются болями, возможно анальное недержание и частые позывы в туалет. Диарею делят на два вида: острую и хроническую.
Диарея считается острой, если ее длительность превышает две недели. После истёкшего срока ее квалифицируют, как продолжительную и переводят в разряд хронической.
Запор
Запор затрудненное, недостаточное, очень медленное опорожнение кишечника. Запор считается серьезно проблемой, как в медицине так в социальных сферах.
Пожилые люди страдают запорами в пять раз чаще, чем молодые. В цивилизованных странах, запоры встречаются от 30-50% у взрослого населения и до 20% у детей.
Нормальной считается дефекация до трех раз в сутки и не менее трех раз в неделю, все отступы от этих данных, проявление симптомов запора.
Метеоризм
Метеоризм наблюдается у людей, при образовании избыточного количества газов в кишечнике. Характеризуется метеоризм икотой, отрыжкой воздухом, чувством «взрывного» и распирающего характера. При метеоризме диарея может сменяться запором. Повышенное и непроизвольное отхождения газов, говорит о нарушении пищеварительной системы.
Патологические примеси в кале
Обнаружение в кале примесей в виде крови и слизи, свидетельствует о наличии острой или хронической патологии кишечника. При дефекации, у человека без патологии кишечника, фекалии имеют однородную консистенцию в виде цилиндрической формы. Цвет от светло-коричневого до темного.
Примесями считают наличие в кале, непереваренные остатки пищи, слизь, кровь, обрывки тканей кишечника.Следует отметить, что в небольшом количестве присутствие слизи в кале допускается.
Обменные нарушения
Резкая потеря массы тела, малокровие (анемия), потеря аппетита, заеды в уголках губ, вялость и сухость кожи – признаки свидетельствующие о наличии патологии в тонком кишечнике. При нарушении метаболизма в организме ухудшается всасывание, что приводит к различным серьезным заболеваниям.
Расстройство менструального цикла, в некоторых случаях свидетельствует о наличии симптомов заболевания кишечника у женщин.
Болезненные и ложные позывы на опорожнение
Ложные позывы на опорожнение (тенезмы), сопровождаются постоянными острыми, режущими, сильными болями в прямой кишке, без акта дефекации. Встречается при раздражении толстого кишечника. Тенезмы существенно осложняет и вносит свои коррективы в жизнь человека.
При возникновении кишечной непроходимости или образования свища между ободочной кишкой и желудком, у человека наблюдаются такие симптомы, как постоянная тошнота и каловая рвота. Начинается проявление симптомов в течении нескольких суток после начала заболевания и все указывает на серьезную патологию ЖКТ.
Симптомы больного кишечника и желудка
Интенсивность и выраженность симптомов заболеваний кишечного отдела зависит от степени болезни, от участка кишечника (толстый или тонкий). Практически все болезни ЖКТ сопровождаются болевыми ощущениями. Боль может быть постоянной ноющей, эпизодической, резкой.
При расстройстве тонкого кишечника часто присутствует боль в области пупка, если страдает толстая кишка, то боль локализуется в области паха слева или справа. Перед дефекацией боль может отдавать в позвоночник или крестец.
Помимо разнообразных приступов боли существуют другие признаки больного кишечника:
- метеоризм (избыточное накопление газов в желудке и кишечнике) — ощущение распирания живота, чувство тяжести и вздутия, после выхода лишнего воздуха наступает облегчение;
- запор — отсутствие дефекации более чем 48 часов, кал при этом твердый и сухой, к запорам относится и ежедневное опорожнение, но в малом количестве;
- изжога — жжение за грудиной, которое поднимается вверх по всей длине пищевода (вместо жжения возможно ощущение комка, тепла, давления, часто встречается при повышенной кислотности);
- вздутие и урчание в желудке;
- понос — учащение опорожнения до 6 раз в день при поражении тонкой кишки, при расстройстве толстого кишечника еще чаще;
- тошнота, отрыжка.

Острая или хроническая форма больного кишечника сопровождается анемией, расстройством глотания (дисфагией), болью в заднем проходе, наличием в кале крови, слизи, гноя. Наиболее часто больным с вышеперечисленными симптомами диагностируют:
- острый или хронический энтерит;
- функциональный запор;
- синдром раздраженного кишечника;
- язвенный колит;
- геморрой, воспаление толстого или тонкого кишечника;
- дисбактериоз, кишечные инфекции.
Иногда патология кишечника развивается бессимптомно и обнаруживается только во время инструментальной диагностики.
Более подробную информацию о синдроме раздраженного кишечника узнайте из видео.
https://youtube.com/watch?v=jaiYO2zCkrI
Толстая кишка
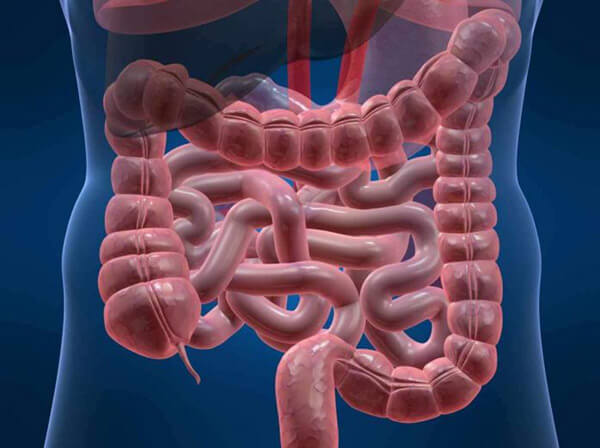
Нижний участок пищеварительного канала выполняет функцию накопления остатков пищи, в основном растительной клетчатки. Переход пищевых масс из тонкой в толстую кишку регулируется специальным сфинктером. В нижнем отделе ЖКТ непереваренные остатки продуктов питания находятся продолжительное время, необходимое для всасывания из содержимого остатков воды с минеральными веществами, формирования каловых масс.
Для внешнего строения толстой кишки характерны продольные мышечные ленты и внешние выпячивания. Одна из особенностей внутреннего строения заключается в наличии углублений. Первая часть толстого кишечника внешне напоминает мешок. В него с левой стороны открывается тонкая кишка. Также в этом месте имеется узкий, полый, слепой отросток — аппендикс. Он является придатком слепой кишки.
Аппендикс у большинства людей располагается в правой нижней части брюшной полости в направлении малого таза. Есть такие типы строения тела, при которых отмечаются аномалии в расположении червеобразного отростка. Ранее считалось, что аппендикс — рудиментарный орган, утративший свое значение в процессе эволюционного развития человека. Последующие исследования привели к другому выводу. Червеобразный отросток участвует в перистальтических движениях, устранении патогенной микрофлоры.
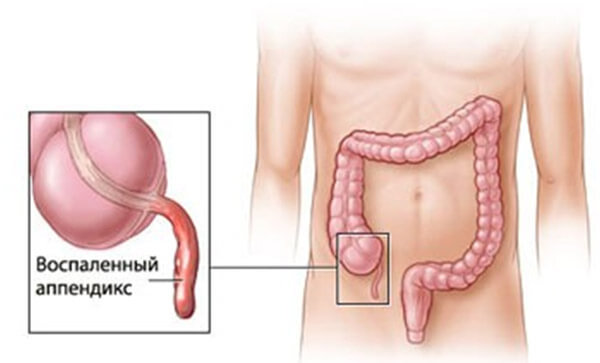
В составе ободочной кишки различают восходящую, поперечную, нисходящую и сигмовидную части. Затем каловые массы попадают в конечный отдел пищеварительного канала — прямую кишку, где накапливаются перед выведением. Длина этого отдела составляет 15 см. Направленная вниз часть прямой кишки, ее заднепроходный канал, заканчивается анусом.
Функциональные особенности толстого кишечника:
- способствует перемещению непереваренных остатков пищи;
- происходит всасывание 95% воды, электролитов;
- выделяются наружу непереваренные остатки пищи;
- служит местом обитания полезной и патогенной микрофлоры.
Внутренние стенки не имеют ворсинок, всасывание происходит менее интенсивно, по сравнению с тонкой кишкой. После всасывания воды формируются каловые массы. Они продвигаются благодаря перистальтике — волнообразным движениям кишки, слизи на ее стенках.
Каловые массы достигают прямой кишки и выводятся естественным путем наружу. Задний проход снабжен сфинктерами, которые открываются при дефекации. В норме работа этих мышечных колец регулируется нервной системой. Исследование толстой кишки проводятся, в том числе, посредством введения эндоскопа в прямую кишку.
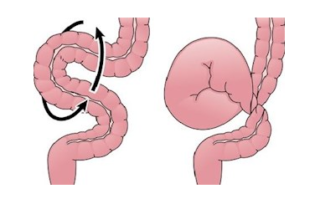
Диагностика заворота кишечника
В диагностике заворота кишок применяется:
- опрос больного;
- осмотр и обследование;
- рентгенография брюшной полости;
- общий анализ крови.
Опрос больного
Для уточнения диагноза врач может спросить:
- Как давно началось заболевание?
- Где локализуются боли?
- Каков характер болей (острые, колющие, постоянные или схваткообразные боли)?
- Была ли рвота? Если была – то сколько раз? Приносила ли она облегчение пациенту?
- Каков характер рвотных масс (рвота недавно съеденной пищей, желчью или каловыми массами с неприятным запахом)?
- Был ли у пациента стул после начала заболевания?
- Как и чем питался пациент накануне перед появлением болей?
- Переносил ли пациент хирургические вмешательства на органах брюшной полости? Если да, то когда и какие именно?
- Предшествовала ли началу заболевания травма живота или выраженная физическая нагрузка?
Клиническое обследование
Клиническое обследование пациента включает:
- осмотр;
- пальпацию (прощупывание) живота;
- перкуссию (простукивание – палец левой руки врач прижимает к определенной области передней брюшной стенки, а пальцем другой постукивает по нему);
- выслушивание кишечной перистальтики.
При осмотре врач может обнаружить:
- Асимметрию живота.
- Вздутие живота в околопупочной области – при завороте тонкой или слепой кишки.
- Вздутие верхних отделов справа – при завороте сигмовидной кишки.
- Симптомы общей интоксикации – бледность кожных покровов пациента, сухость языка и так далее.
При пальпации живота врач может выявить:
- Уплотнение по средней линии живота выше пупка – при завороте поперечной ободочной кишки.
- Симптом «волейбольного мяча» – на месте завернувшейся кишки определяется округлое, плотное образование (данный симптом наиболее характерен для заворота слепой кишки).
- Усиленную перистальтику – может определяться на всей поверхности живота (при завороте сигмовидной кишки) либо только в верхних отделах (при завороте тонкой или слепой кишки).
При перкуссии врач может выявить:
- Коробочный (тимпанический) перкуторный звук. Появляется в том случае, если пространство под местом постукивания заполнено газом. Так как при завороте кишок нарушается выделение газов, они скапливаются перед местом заворота, раздувая петли кишечника. При завороте тонкой и слепой кишки тимпанит будет определяться в верхних отделах живота (выше пупка), в то время как при завороте сигмовидной кишки может обнаруживаться над всей поверхностью живота (в результате переполнения газами всех отделов ободочной кишки).
- Притупление перкуторного звука. В результате усиленной перистальтики формирующиеся каловые массы продвигаются к месту заворота, однако дальше пройти не могут. Место их скопления может быть определено по тупому перкуторному звуку, что позволяет приблизительно определить локализацию заворота.
При аускультации врач может выявить:
- Усиленную перистальтику выше заворота – характерно для начала заболевания.
- Отсутствие перистальтики – характерно для поздних стадий заболевания, после развития перитонита.
- «Шум плеска» – характерный булькающий звук, выслушиваемый в области кишечных петель, в которых одновременно находится большое количество жидкости и газов.
Рентгенография брюшной полости
Обзорная рентгенограмма органов брюшной полости позволяет выявить:
- При завороте тонкого кишечника – наличие уровня жидкости и газа в его петлях выше места заворота.
- При завороте слепой кишки – она определяется как увеличенное, шаровидное образование, располагающееся в правых отделах живота.
- При завороте сигмовидной кишки – скопление газа в ободочной кишке, что проявляется увеличением рентгенологических границ всех ее отделов, а также смещением вверх органов брюшной полости и диафрагмы.
Общий анализ крови
При завороте кишок общий анализ крови может выявить:
- увеличение количества лейкоцитов более 9,0 х 109/л;
- увеличение скорости оседания эритроцитов (СОЭ);
- уменьшение количества эритроцитов (красных клеток крови) и гемоглобина (дыхательного пигмента, находящегося в эритроцитах).
Увеличение количества лейкоцитов(защитной)бактерии9Увеличение скорости оседания эритроцитов(плазма)(в том числе при завороте кишок)Уменьшение количества эритроцитов и гемоглобина(однако ценность данного симптома незначительна, так как при завороте кишок кал может не выделяться)Кишечное кровотечение можно заподозрить:
- При уменьшении количества эритроцитов – менее 4 х 1012/л у мужчин и менее 3,5 х 1012/л у женщин.
- При уменьшении концентрации гемоглобина – менее 130 г/л у мужчин и менее 120 г/л у женщин.
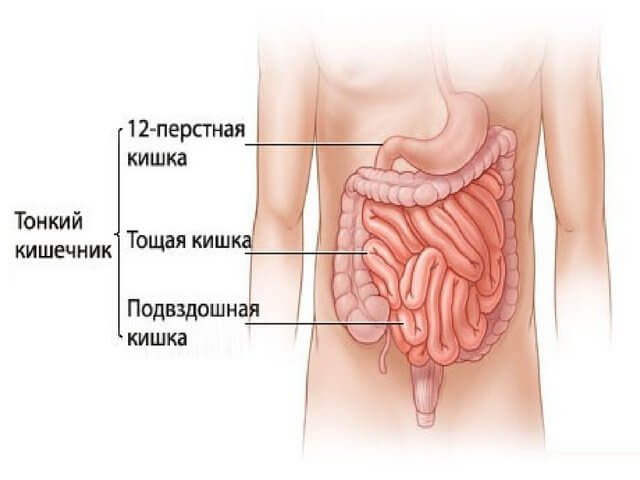
Тонкий кишечник
На латыни звучит как intestinum tenue. Этот канал берет свое начало непосредственно от сфинктера (привратника) желудка, соединенного с двенадцатиперстной кишкой. А заканчивается тонкий отдел подвздошной частью. Причем от толстого кишечника она отделена илеоцекальным клапаном, который еще именуется Баугиниевой заслонкой. Кровоснабжение осуществляется верхнебрыжеечной артерией и ее ветвями. Венозная жидкость, собираясь мелкими сосудами, направляется к печени по портальной вене.
Из всей длины толстой и тонкой кишки протяженность последней составляет 2-4,5 метра. Внутренняя его полость представлена несколькими слоями:
- слизистым;
- внешним мышечным;
- внутренним мышечным;
- подслизистым;
- фолликулярной бляшкой.
Причем слизистая оболочка, в свою очередь, также состоит из эпителиального слоя, кишечной крипты и мышечной прослойки. Таким образом, видно, что тонкий кишечник довольно многослоен.
Что представляет собой кишечная диспепсия (недостаточность полостного пищеварения)
Диспепсия связана с нарушением секреторной функциональности желудка и органов, которые расположены рядом (печень, поджелудочная железа, желчный пузырь). Большую роль в возникновении полостной недостаточности играет нарушение двигательных функций кишечника и застоя или ускоренного прохождения его содержимого. Проявляется заболевание после:
- кишечных инфекций. Они влияют на количественный и качественный состав микрофлоры;
- регулярного несбалансированного питания. Возникает от переизбытка углеводов, жиров и недостаточного количества витаминов;
- психологических и эмоциональных потрясений. Они угнетают секрецию пищеварительных желез;
- хронических воспалительных процессов
Кишечная диспепсия, как правило, характеризуется наличием вздутия, а также урчания и переливания в кишечнике и газов. Наблюдаются проблемы со стулом, проявляющиеся диареей. При этом каловые массы имеют гнилостный или кислый запах.
Отделы и длина кишечника
Тонкая кишка является самым длинным отделом всего кишечника, в некоторых случаях длина кишки составляет около 5-6 метров. Строение тонкого кишечника имеет несколько важных отделов, каждый из которых будет отвечать за свою работу:
- тощий;
- подвздошный;
- двенадцатиперстный отдел.
Длина двенадцатиперстной кишки — около двенадцати пальцев, если сложить их поперек. Находится она где—то на уровне пупка человека. Длину подвздошной и тощей кишок совмещают, в совокупности она составляет около 3 метров. Так как четкой границы между подвздошной и тощей кишками нет, то их разделяют только условно. Местонахождение — на уровне малого таза.
Тонкая кишка состоит из нескольких слоев: наружный, мышечный, подслизистый, слизистый. Несколько отличается строение двенадцатиперстной кишки: эпителий имеет длинные ворсинки, в наличии имеются специальные железы, которых нет в остальных отделах кишечника.