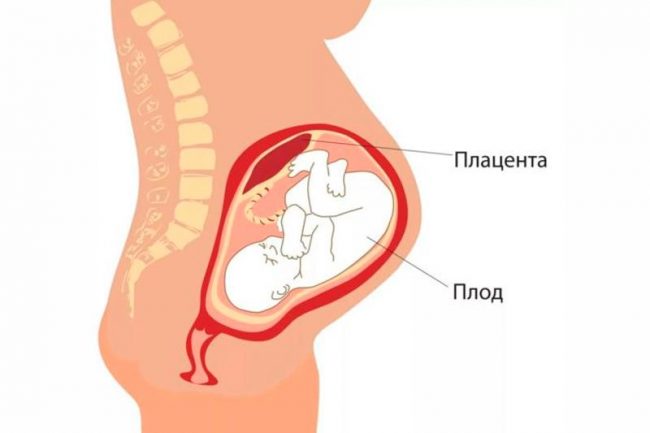
Внутриутробная смерть
Содержание:
- Иммунные и аутоиммунные факторы
- Последствия патологии для будущей матери и ребенка
- Антенатальная гибель плода: рассказ молодой мамы – видео
- Факторы, провоцирующие патологию
- Симптоматика патологии
- Факторы, способствующие антенатальной гибели ребенка
- Причины антенатальной гибели плода
- Восстановление организма
- Этиология
- Как проводят диагностику
- Гибель одного плода при многоплодной беременности
- Реабилитация
- Методы диагностики
- Причины антенатальной гибели плода
- Рентгенодиагностика
Иммунные и аутоиммунные факторы
В последнее время все более распространенным становится иммунологический фактор. Так как плодное яйцо наполовину состоит из генетической информации отца, организм будущей матери может воспринимать его как чужеродное тело. Это провоцирует выработку антител, препятствующих развитию плода. Другими словами, происходит отторжение эмбриона иммунной системой женщины.
Большое число антител к фосфолипидам, находящимся в плазме крови, вызывает появление аутоиммунных нарушений. Первое место среди них принадлежит антифосфолипидном синдрому. Практически 5% случаев замирания плода происходят вследствие присутствия данной патологии. При следующих беременностях этот показатель возрастает до 42%. Главная причина появления данного синдрома – наследственность. Патология провоцирует образование тромбов и значительно усложняет ситуацию с течением беременности.
Последствия патологии для будущей матери и ребенка
Риск развития негативных последствий в данной ситуации зависит от своевременности принятия лечебных мер. В случае незамедлительного обращения за медицинской помощью какое-либо отрицательное влияние на физическое здоровье женщины отсутствует. При этом данная патология неизбежно отражается на ее психоэмоциональном состоянии.
В тяжелых ситуациях на фоне пережитого стресса развиваются серьезные нарушения психики, которые могут выражаться в попытках нанесения себе и окружающим увечий или сведения счетов с жизнью. Это состояние не должно оставаться без внимания. Таким пациенткам назначается курс психотерапии.
Практически все женщины, пережившие подобную трагедию, впоследствии рожают здоровых детей, при этом беременность и родовая деятельность протекают без каких-либо осложнений. Это происходит при условии, что после искусственного родоразрешения до повторного зачатия прошло не менее полугода.
Если при обнаружении признаков смерти ребенка в утробе матери женщина слишком поздно обратилась к врачу, или для устранения этой проблемы была выбрана неправильная лечебная тактика, могут развиться следующие осложнения:
- инфицирование;
- сепсис;
- летальный исход.
Антенатальная гибель плода: рассказ молодой мамы – видео
На этом видеоролике молодая мама (именно так, вторая беременность девушки прошла успешно) делится личным опытом пережитого. Если вы находитесь в похожей ситуации – обязательно посмотрите этот ролик. Она смогла, значит, и вы сможете.
Нет ничего ужаснее радоваться тому, что вас уже двое, а затем понимать, что ваше второе сердце уже не бьется. Эмоции в этом состоянии понять человеку, не прошедшему через такой кошмар, не дано
Но важно помнить, что вы женщина, что вы мать, что вы сможете выносить и родить здорового малыша. Важно понимать, что если доктор установил диагноз антенатальной гибели, затягивать с лечением нельзя
Да, это невозможно, отнестись к малышу внутри вас, как к плоду, убивающему ваш организм. Но это так
Важно вовремя собрать мысли в кулак и все сделать правильно, не надеясь на авось
Факторы, провоцирующие патологию
Причин и факторов, которые могут привести к гибели эмбриона, существует немало, и часто они имеют комплексный характер. Именно поэтому иногда установить точную причину сложно.
Достаточно редко пуповина обматывается вокруг шеи малыша, тем самым перекрывая поступление в его организм питательных веществ. В тех случаях, когда ситуация не прекращается, повышается риск удушья.
Также причиной антенатальной гибели бывают патологии в развитии плаценты, неправильное расположение плода, травма живота, гематомы и др.
Кроме этого, к наиболее распространенным причинам можно отнести такие:
- токсикоз на поздних сроках ;
- невынашивание и выкидыши в анамнезе;
- маловодие/многоводие;
- хроническая плацентарная недостаточность;
- воспаление половых органов;
- нездоровый образ жизни, вредные привычки;
- прием лекарственных препаратов без предварительной консультации доктора, злоупотребление ними;
- нарушение гормонального фона;
- стрессы, нервные срывы.
Многие из факторов совершенно не зависят от женщины и ее образа жизни, поэтому ни в коем случае нельзя обвинять ее в случившемся.
Сегодня медицина также выделяет некоторые иммунные/аутоиммунные и инфекционные заболевания, в результате которые беременная женщина может потерять ребенка.
Иммунные и аутоиммунные факторы
Одна из самых распространенных причин гибели ребенка в утробе — резус-конфликт. В таких случаях организм беременной женщины воспринимает плод как потенциальную угрозу и пытается «избавится» от нее, вырабатывая антитела, препятствующие развитию плода и способствующие его отторжению.
При АФС поражаются как мелкие капилляры, так и крупные вены и артерии, поэтому симптоматика при данном заболевание может отличаться, в зависимости от сложности ситуации и локализации тромбов.
Инфекционные заболевания
Большую угрозу жизни младенца несут инфекционные заболевания. Чаще всего случаи внутриутробной смерти фиксировались при наличии у беременной женщины хламидиоза, герпеса, микоплазмоза и др.
Инфекции могут быть обнаружены и ранее, но во время беременности организм женщины ослабевает, из-за чего любая болезнь имеет более острую симптоматику и переноситься в разы сложнее.
Заражение вирусом у взрослых происходит при половых контактах, через слюну и кровь. Если ребенок заразился, находясь еще в утробе матери, это может стать причиной развития цитомегаловирусной инфекции, что в последствие приводит к расстройствам ЦНС (отставание умственного развития, тугоухость), а также, в некоторых случаях к летальному исходу.
Симптоматика патологии
Некоторые признаки того, что произошла антенатальная гибель плода, беременная женщина способна обнаружить самостоятельно:
- отсутствие шевелений плода;
- упадок сил;
- тяжесть, тянущая боль внизу живота;
- полное прекращение маточных сокращений;
- резкое уменьшение груди, ее дряблость.
Другие явные, выраженные признаки смерти плода при беременности способен определить только врач после проведения серии диагностических исследований:
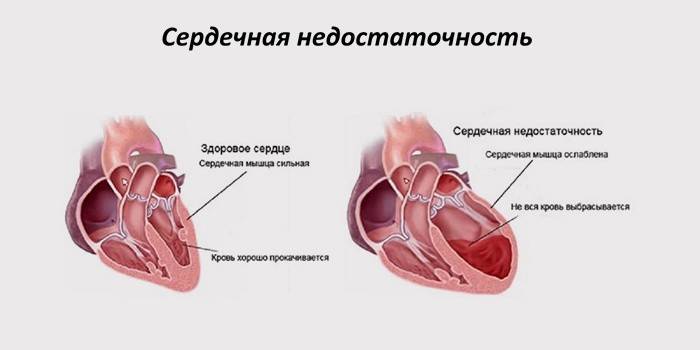
- отсутствие сердцебиения;
- прекращение роста матки;
- понижение уровня эстрадиола и прогестерона;
- образование газа в сердце и крупных сосудах;
- нарушение симметричности костей скелета, разрушение их структуры.
Согласно статистике, при несвоевременном обращении женщины с рядом симптомов, перечисленных выше, антенатальную гибель плода подтверждают в преобладающем большинстве ситуаций.

Диагностика патологии при беременности
При появлении первой симптоматики антенатальной гибели плода женщина в срочном порядке госпитализируется, ей назначают серию анализов и обследований:
- УЗИ, благодаря которому удается установить наличие сердцебиения, определить контуры тела плода, оценить состояние амниотической жидкости;
- ЭКГ или ФКГ – дают возможность диагностировать сердечные импульсы у плода, но на более поздних сроках;
- исследование на уровень гормонов;
- рентгенография – фиксирует наличие газов.
Факторы, способствующие антенатальной гибели ребенка
Существует множество причин данного вида перинатальной смертности. В ряде ситуаций невозможно точно установить фактор, спровоцировавший смерть плода. К внутриутробной гибели ребенка могут привести как неправильные действия самой женщины, так и различные патологические процессы. Причины развития данной патологии делятся на эндогенные (также называются внутренними) и экзогенные (внешние). К первому виду относятся:
- инфекционные патологии (грипп, воспаление легких, корь, краснуха, гепатит);
- недостаточное поступление полезных элементов в организм;
- соматические заболевания (врожденные пороки сердца, сердечно-сосудистая недостаточность, тяжелые поражения печени и почек, малокровие);
- сахарный диабет;
- нарушения работы эндокринной системы;
- воспалительные процессы в половой сфере;
- гестоз;
- неправильное развитие плода;
- конфликт резус-факторов и групп крови матери и ребенка;
- избыточный или недостаточный объем амниотической жидкости;
- нарушения гормонального фона и маточно-плацентарного кровотока;
- истинный узел пуповины;
- обвитие пуповины вокруг шеи малыша;
- сбой свертывающей функции крови;
- высокое артериальное давление;
- аутоиммунные заболевания.

Вторую группу причин антенатальной гибели плода составляют:
- злоупотребление будущей матерью табакокурением, спиртными напитками, наркотическими средствами;
- использование определенных лекарственных препаратов;
- острая и хроническая интоксикация бытовыми и промышленными химическими веществами;
- радиоактивное облучение;
- травмирование живота;
- чрезмерное эмоциональное перенапряжение.
Причины антенатальной гибели плода
Существует несколько причин возникновения замирания беременности, они отличаются, в зависимости от срока.
На ранних сроках
К ранним срокам беременности относятся период с 9 до 21 недели. Антенатальная гибель плода на этой стадии развития эмбриона может произойти по следующим причинам:
- обнаружение у беременной женщины заболевания, передающегося половым путем;
- порок развития эмбриона, несовместимый с дальнейшим развитием;
- резус-конфликт;
- сильный стресс или длительное перенапряжение;
- чрезмерное злоупотребление вредными привычками: алкоголизм или никотиновая зависимость;
- перенесение беременной женщиной заболеваний, несовместимых с беременностью, к таковым относится краснуха или ветряная оспа;
- развитие внутриутробной гипоксии плода.
На протяжении всего первого триместра организм плода еще только начинает формироваться. Поэтому, любое негативное вмешательство способствует нарушению этого процесса.
На поздних сроках
К поздним срокам относится 2 половина беременности (с 21 до 42 недели). К причинам замирания беременности на этом этапе относятся:
- образование воспалительного процесса в половых органах у женщины;
- поздний токсикоз;
- обвитие плода пуповиной вокруг шеи;
- падение матери или сильный удар в область живота;
- отслойка плаценты;
- контакт беременной женщины с токсическими веществами;
- прием медикаментозных препаратов, несовместимых с беременностью;
- маловодие;
- многоводие.
Независимо от срока беременности, причинами антенатальной гибели плода может стать падение матери, нарушения гормонального фона, острые пищевые отравления и прием лекарственных препаратов, не совместимый с беременностью.
Восстановление организма
В первые недели после родов у вас будут кровянистые выделения, которые называются , и боли в нижней части живота, похожие на менструальные. Если вы замечаете усиление выделений или боли, не откладывайте визит к гинекологу. Также немедленно обратитесь к врачу при появлении выделений с резким неприятным запахом.
В вашей груди появилось молоко. Это доставляет дискомфорт и очень расстраивает, постоянно напоминая о потере ребенка. Существуют препараты, подавляющие лактацию. Тем не менее, медицинские исследования показывают, что после окончания курса приема препаратов, вы можете снова начать испытывать дискомфорт. Поэтому некоторые женщины предпочитают подождать естественного прекращения выработки грудного молока. Если вы решили не принимать препараты, попросите врача дать вам необходимые рекомендации по завершению лактации.
Через шесть недель после родов вам предстоит осмотр у гинеколога. Во время приема вы можете задать вопросы о предположительных причинах потери ребенка, а также о том, что необходимо учесть при возможной последующей беременности. Вы также сможете обсудить с врачом результаты вскрытия, если они будут доступны к этому моменту.
Через некоторое время ваше тело вернет прежнюю форму. Физические упражнения помогут восстановить силы и укрепить мышцы. Принимайте эмоциональную поддержку и практическую помощь от друзей и членов семьи, если вы в этом нуждаетесь.
Узнайте о своих материнских правах и не спешите выходить на работу, пока не восстановитесь.
Этиология
Изучение причин интранатальной гибели плода позволяет врачам разрабатывать новые, эффективные методы профилактики. В антенатальной фазе плод может погибнуть от десятков разных проблем. Сюда относится токсикоз второй половины беременности, иммунологическая несовместимость между организмом матери и плода. Как видите, чтобы предусмотреть все, женщину нужно держать в стационаре и проводить полное, всестороннее обследование. Добавьте сюда то, что довольно сложно спрогнозировать, предлежание плаценты, дородовое отхождение вод и другие патологические процессы.
Чтобы отделить антенатальную гибель от интранатальной, при поступлении в роддом женщину подключают к аппарату КТГ, прослушивают сердцебиение. Если состояние плода не вызывает опасений, то в карточке отмечается, что на момент начала родовой деятельности в матке находится живой плод. Теперь совместная задача матери и врачей — сохранить его до появления на свет.
Как проводят диагностику
Если у специалиста имеются причины подозревать антенатальную гибель, женщину немедленно госпитализируют и проводят ряд исследований и анализов.
Обязательно в таких случаях УЗИ. Исследование дает возможность увидеть наиболее точную картину и поставить достоверный диагноз. Таким образом доктор констатирует отсутствие у эмбриона сердцебиения и дыхания.
Состояние эмбриона и околоплодных вод оценивают при помощи амниоскопии. В первые сутки после замирания околоплодные воды могут иметь зеленоватый оттенок. Позднее цвет стает менее интенсивным и появляется примесь крови. Такого же оттенка приобретает кожа младенца.
Реже проводится рентген. Иногда такое исследование необходимо для определения нарушений в состоянии малыша.
Например:
- размер его тела не соответствует сроку гестации;
- нетипичное расположение членов тела;
- отвисшая челюсть;
- искривление позвоночника;
- кости черепицеобразно наложены друг на друга;
- декальцинация скелета и пр.
Гибель одного плода при многоплодной беременности
Частота гибели одного из плодов при беременности двойней составляет 1:1000. Причины смерти в таком случае бывают разными:
- патология плода при беременности;
- неправильное кровообращение;
- нарушение развития плаценты или пуповины;
- влияние механических факторов (критическая нехватка кислорода в общей плаценте или плодном мешке).
Это очень сильно влияет на состояние здоровья второго ребенка, вплоть до смертельного исхода. При смерти одного из детей в первом триместре беременности вероятность того, что второй останется жив, составляет 90%. Если развитие плода остановилось до третьей недели, замерший эмбрион рассасывается или размягчается. После этого следует его высыхание. При этом женщина может не ощущать абсолютно никаких симптомов. А выявить патологию помогает только УЗИ.
На более поздних строках смерть одного из двойни способна спровоцировать патология плода при беременности, связанная с развитием тяжелых поражений центральной нервной системы второго. Вследствие этого могут также возникнуть разнообразные патологии внутренних органов, и даже смерть.
Реабилитация
Очень важное значение имеет реабилитация женщины после замершей беременности на поздних сроках, как лечебная, так и психологическая. В лечебную входит:
- Применение гормональных контрацептивов на протяжении 3 месяцев и более (способствует быстрейшему восстановлению органов половой системы, нормализации гормонального фона);
- Применение поливитаминных препаратов для повышения сопротивляемости организма в целом;
- Назначение седативных средств, способствующих нормализации работы нервной системы;
- Лечение сопутствующей патологии (сахарный диабет, гормональные нарушения, сердечно-сосудистые заболевания и другие);
- Контрольное УЗИ органов малого таза через 7-10 дней после прерывания беременности.
Психологическая реабилитация не менее важна, так как душевные травмы намного сильнее телесных. Необходимо обратиться за психологической поддержкой, и хорошо, если вы это сделаете вместе с мужем.
дополнительно
Планировать последующую беременность можно не ранее, чем через 6 месяцев. За это время необходимо обследоваться на инфекции, передающиеся половым путем, добиться ремиссии при наличии сопутствующих заболеваний, обследовать эндокринную систему.
Методы диагностики
Для подтверждения данного диагноза и выяснения причин, из-за которых развилась эта патология, применяются определенные диагностические процедуры. Составление развернутого протокола исследования – это обязательный этап диагностирования. С помощью этого документа врач-клиницист дает пациентке подробные разъяснения относительно того, что могло вызвать гибель малыша, можно ли было предотвратить его смерть, может ли впоследствии повториться такая ситуация, и как она повлияла на здоровье женщины. В таблице представлена информация о том, какие способы диагностики применяются в данном случае.
| Метод диагностики | Описание диагностического метода | Цель процедуры |
| Сбор анамнеза | Анализ жалоб пациентки | Постановка предварительного диагноза, разработка плана дальнейшего обследования |
| Физикальное обследование | Прощупывание живота, аускультация (проводится после 18-й недели гестации) | Определение наличия или отсутствия сердцебиения у ребенка |
| Лабораторные исследования | Анализ крови | Определение уровня эстриола, прогестерона, плацентарного лактогена |
| Инструментальная диагностика | УЗИ – на 9-10 неделе | Проверка функционирования сердца плода |
| ФКГ или ЭКГ – на 13-15 неделе | ||
| Амниоскопия | Анализ состояния плодного яйца и амниотической жидкости | |
| Рентгенография (применяется в исключительных случаях и только по медицинским показаниям) | Определение наличия или отсутствия газа в подкожной жировой клетчатке, сердце и крупных сосудах ребенка |
Причины антенатальной гибели плода
Жизнь несправедлива. Об это знают все, многие рассуждают на эту тему философски. Но есть люди, которые столкнулись с этой несправедливостью лицом к лицу. Речь пойдет о женщинах, перенесших одну из самых страшных в эмоциональном плане патологий беременности – антенатальной гибели плода.
Именно эти женщины чувствуют несправедливость больше всего. Большинство из них месяцами, годами пытаются забеременеть, а вследствие патологии оказываются едва ли не в одном кабинете с теми, кто беременеет без проблем, а пришел на аборт. Замирание плода между 9 и 42 неделями – это страшно, больно, это парализует и загоняет в длительную депрессию.
Почему так происходит? Как понять, что это произошло? Какие мероприятия проводятся в случае антенатальной гибели малыша? Почему важно провести их как можно скорее и что необходимо сделать, чтобы не повторить печальный опыт? Мы рассмотрим данную патологию с медицинской точки зрения, потому что человеческая стона вопроса слишком интимна. Никто не может понять того, что чувствует мама с таким диагнозом
Итак, антенатальной гибель плода называют, если она произошла между 9-й и 42-й неделями вынашивания. Это потому, что до 9-й недели жизнь внутри женщины называется эмбрионом, а после 42-й недели беременности – это уже новорожденный малыш.

Причины антенатальной гибели плода и на ранних, и на поздних сроках по сути одни и те же:
- Интоксикация. Любая. Курите, выпиваете, употребляете наркотики, дышите ядовитыми парами химикатов дома или в разрезе работы, бесконтрольно принимаете лекарства – не суть. Все это может стать причиной —замирания беременности—.
- Облучение. Любой природы и характера, будь то химиотерапия, будь то прогулка у ядерного реактора.
- Травмы. Упали, ударились, вас избили, на что-то накололись – не пускайте любые травмы на самотек, они приводят к гибели ребенка, которую вы за общим самочувствием можете не ощутить.
- Инфекции. Любое инфекционное поражение организма мамы от гриппа до менингита может негативно сказаться на беременности.
- Соматика. Пороки сердца, анемии, патологии почек – все это ведет к накоплению токсинов в организме, что негативно сказывается на малыше.
- Эндокринология. Если в этой отрасли есть проблемы со здоровьем, ваш иммунитет может убить плод, как инородное тело.
Патологии беременности
Кроме таких общих причин есть и ряд вполне конкретных, связанных не только с организмом мамы, но и с самой беременностью:
Поздний токсикоз (гестоз);
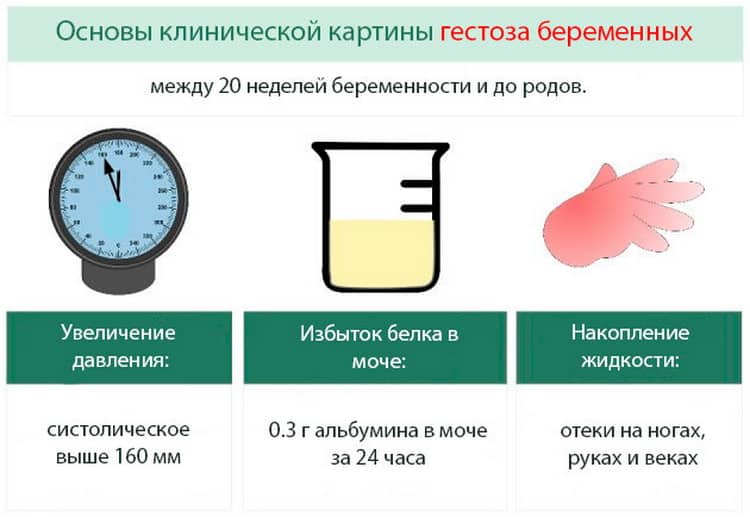
- Нарушения в развитии плода;
- Резус-конфликт плода с матерью;
- —Маловодие при беременности—;
- Многоводие;
- Фетоплацентарная недостаточность;
- —Отслойка плаценты—;
- Любые патологии в кровотоке плаценты;
- Воспалительные процессы репродуктивных органов.
Отдельной причиной врачи рассматривают возможные генетические аномалии, никак не связанные со здоровьем мамы и протеканием беременности. Но не всегда специалистам удается выяснить причину конкретной антенатальной гибели, что порождает множество домыслов со стороны мам и пап.
Рентгенодиагностика
В условиях клиники рентгенодиагностика В. с. проводится при исследовании беременной женщины в предродовом периоде, а также при суд.-мед. экспертизе трупа новорожденного перед его вскрытием. Рентгенологические признаки В.с. при исследовании беременной женщины: характерное состояние костного скелета плода; присутствие газа в полостях его сердца, а иногда и в крупных сосудах; отсутствие контрастирования почек плода при внутривенной урографин беременной женщины, что может быть обнаружено уже в первые сутки после смерти плода.
Рис. 1. Резкое смещение теменной кости вниз и вперед (указано стрелкой) при внутриутробной смерти плода; рентгенограмма.
Костный скелет плода при В. с. характеризуется изменившимся по сравнению с нормой положением отдельных частей скелета и неправильными взаимоотношениями костей черепа, позвоночника и конечностей; в костях черепа происходят такие изменения, как черепицеобразное захождение краев костей друг за друга (рис. 1), уменьшение вследствие этого размеров черепа, расхождение костей со ступенчатым смещением одной кости по отношению к соседним, деформация черепа (уплощение свода или мешкообразная вытянутость формы). Изредка наблюдается резко выраженная поротичность костей и отвисание нижней челюсти. Изменение соотношений черепа с позвоночником может проявиться в ненормальном отклонении головки. В позвоночнике наблюдается выпрямление его продольной оси, а иногда чрезмерный лордоз или, наоборот, угловой кифоз. Признаком В.с. служит также необычное, беспорядочное расположение конечностей, не соответствующее так наз. утробному положению плода.
Рис. 2. Гнилостный газ (указан стрелками) в подкожной клетчатке левого плечевого пояса, в сердце и в желудочно-кишечном тракте мертворожденного, образовавшийся внутриутробно; рентгенограмма
Выявление газа в полостях сердца плода всегда затруднительно из-за наличия газов в кишечнике матери, но газ без труда обнаруживается при рентгенографии мертворожденного. Присутствие газовых скоплений в сердце и крупных сосудах объясняют посмертным внеутробным гниением в том случае, если уже имеются значительно выраженные наружные признаки трупного разложения, когда газы скапливаются и в подкожной клетчатке (рис. 2). В противном случае обнаруживаемое изолированное скопление газа в полостях сердца имеет внутриутробное происхождение
При этом важно не только установить наличие газа, но и объяснить его источник. Помимо протеолиза элементов крови, газ может развиться и при внутриутробном инфицировании плода без наружных признаков гниения
Газ внутриутробного происхождения вместе с другими признаками — безвоздушностью легких и пищеварительного тракта — является характерным признаком В. с. плода. Вместе с тем нужно учитывать, что умеренное развертывание легочной ткани и распространение воздуха по пищеварительному тракту (до двенадцатиперстной кишки включительно) не исключает В. с. Рентгенологически распознается также петрификация плода и его околоплодной оболочки.
Профилактика — мероприятия, предупреждающие возникновение различных видов антенатальной патологии и правильное ведение родов (см. Антенатальная охрана плода).
Библиография: Амбодик H. М. Искусство повивания или наука о бабичьем деле, ч. 2, Спб., 1784; Беккер С. М. Патология беременности, с. 330, Л., 1975; Демидкин П. Н. Рентгенодиагностика в акушерстве, с. 116, М., 1969, библиогр.; Д ы б а н А. П. Очерки патологической эмбриологии человека, Л., 1959, библиогр.; П а н т у с П. М. Доношенная брюшная беременность (лито-педион) 11-летней давности, Акуш, и гинек., № 6, с. 74, 1956; Петров-Мас-лаков М. А. иКлимецИ. И. Перинатальная смертность, Л., 1965, библиогр.; Пути снижения перинатальной смертности, под ред. В. И. Бодяжиной и Л. К. Скорняковой, М., 1964; Смоличeва Е. П. О кровоизлияниях в мозг у мертворожденных, Арх. патол., т. 21, № 3, с. 56, 1959; она же, К вопросу об аспирации у мертворожденных плодов, там же, т. 22, № 9, с. 29, 1960; Gruber F. H. Gas in the umbilical vessels as a sign of fetal death, Radiology, v. 89, p. 881, 1967; Morison J. E. Foetal and neonatal pathology, L.—N. Y., 1970; Samuel E. a. G u n n K. Gas embolus as a roentgen sign of fetal death, Amer. J. Roentgenol., v. 73, p. 974, 1955; T h a 1-hammer O. Pranatale Erkrankungen des Menschen, Stuttgart, 1967, Bibliogr.