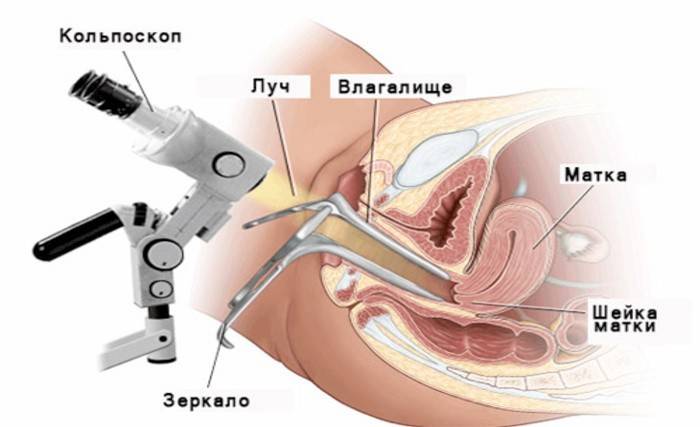
Радиоволновая эксцизия шейки матки
Содержание:
- Конизация шейки матки — современная методика диагностики и лечения гинекологических заболеваний
- Строение шейки матки
- Результаты кольпоскопии
- Подготовка и способы проведения
- Принцип метода
- Лечение синдрома Ашермана – хирургическое и медикаментозное
- Как проводится процедура
- Что чувствует женщина при Синдроме Ашермана – признаки и симптомы при сращении матки
- Результаты (расшифровка)
- Причины возникновения опухолей шейки матки
- Состояние зоны трансформации
- Как проходит операция?
- Показания и противопоказания к операции
- Лечение опухолей шейки матки
- Возможные осложнения
Конизация шейки матки — современная методика диагностики и лечения гинекологических заболеваний
“У меня после родов обнаружили глубокую эрозию шейки матки. Врач назначил прижигание при помощи лазера или жидкого азота. Я проверила диагноз у другого гинеколога. Он подтвердил, но назначил “конизацию шейки матки”. Я совсем растерялась. Подскажите, какой способ лучше использовать для лечения эрозии?” Кристина М.
В отличие от поверхностного прижигания, конизация удаляет эрозию полностью. По всей видимости, более опытный доктор обнаружил глубокое поражение тканей, поэтому и избрал такой метод лечения. Конизация также предпочтительна при множественных полипах и дисплазии шейки.
Женщин иногда пугает перспектива травматичного хирургического вмешательства, ведь когда речь идет о глубоком иссечении, первое, что представляется, — скальпель. На деле же современная медицина при проведении конизации все чаще отказывается от скальпеля в пользу малотравматичных аппаратных методик удаления тканей. В Университетской клинике с этой целью применяется лазерная методика конизации и удаление пораженного участка при помощи радиоволнового ножа.
Преимущества этих способов — возможность воздействовать только на пораженные клетки, не затрагивая здоровые участки тканей, бескровность и быстрое заживление. Основываясь на этих особенностях процедуры, гинекологи рекомендуют отдать предпочтение конизации шейки матки.
Конизация
“У меня были тяжелые роды с множественными разрывами шейки матки, и на месте разрывов образовались грубые рубцы. Гинеколог порекомендовал удалить образования, чтобы не испытывать проблем при зачатии и беременности в будущем и снизить риск онкологии. Для удаления посоветовали выбрать методику конизации. Стоит ли соглашаться на операцию, ведь я никаких симптомов не замечаю? Еще я боюсь боли. Что в моем случае посоветуют гинекологи?” Виктория В.
Конизацию нельзя воспринимать как операцию в привычном понимании, ведь процедура проходит без полостных разрезов и швов. Кроме того, эта методика безболезненна — врач использует безопасную местную анестезию. В тканях шейки матки нет нервных окончаний, поэтому такого обезболивания достаточно. Кроме этого, наркоз расслабляет кольцо цервикального канала, что облегчает введение микрохирургических инструментов в полость матки. Конизация занимает 15-20 минут, после чего женщина возвращается к привычному образу жизни.
В случае Виктории согласиться на конизацию следует не только из-за вероятности бесплодия, но и для проведения гистологического анализа удаленных тканей. Это позволит исключить риск злокачественного перерождения клеток.
“В связи с третьей стадией дисплазии шейки матки мне предстоит конизация. При этом в клинике, где я наблюдаюсь, выполняется только хирургическое иссечение тканей. Я наслышана о преимуществах радиоволнового способа. Скажите, стоит ли мне обратиться в другую клинику, где конизацию проводят при помощи радиоволновой методики, или разницы в процедуре и результатах нет?” Татьяна Ф.
Радиоволновой способ конизации предполагает удаление конического участка тканей при помощи разрушающего воздействия на клетки радиоволн. Для этого используется специальная петля. Главным преимуществом метода считается сохранение детородной функции женщины, так как радиволновое оборудование не затрагивает здоровые ткани, удаляя только поврежденный участок. Кроме того, радиоволновая петля шлифует поверхность шейки, предупреждая кровотечения.
Методика отличается ускоренным заживлением тканей: орган полностью восстанавливается за 1-3 месяца. В это время возможны неприятные моменты — умеренные боли в животе и мажущие красно-коричневые выделения. После хирургической конизации наблюдаются такие же симптомы. Для ускорения заживления следует отказаться от физических нагрузок, тепловых процедур и ведения половой жизни на 3-4 недели. В целом же, именно радиоволновая методика – стандарт безопасности в гинекологии.
Строение шейки матки
Шейка матки является предметом обследования в процессе гинекологического осмотра. Именно по состоянию этой нижней части матки можно судить о наличии воспалительных, фоновых и предраковых патологий.
Шейка представляется собой самую узкую часть маточного тела конусовидной или цилиндрической формы. Образуется эта часть матки за счёт сужения тела вниз по направлению к влагалищу. Таким образом, шейка располагается между маточным телом и влагалищем, являясь своеобразным соединительным элементом.
В структуре матки шейка выполняет функцию барьера, предотвращающего распространение инфекции из влагалища. Шейка матки напоминает мышечную трубку длиной и шириной всего в несколько сантиметров. Внутри этой мышечной трубки располагается цервикальный канал, который и соединяет маточную полость с влагалищем. Верхняя часть цервикального канала – внутренний зев открывается в маточную полость, что делает значительную часть шейки надвлагалищного отдела невидимой при осмотре. В свою очередь, наружный зев, являясь нижним краем цервикального канала, открывается во влагалище.
При гинекологическом осмотре в зеркалах врач изучает только ту часть шейки, которая примыкает непосредственно к влагалищу. В норме поверхность влагалищной части представлена бледно-розовым эпителием, состоящим из плоских многослойных клеток. Клетки располагаются в несколько слоёв плоского эпителия.
- Базальный. Этот слой граничит с прилегающими мышцами, нервами и сосудами, формирующими строму, содержит незрелые круглые клетки с одним большим ядром. По мере своего созревания, эти клетки поднимаются в высшие слои, постепенно уплощаясь.
- Промежуточный. Клетки выглядят несколько уплощёнными.
- Поверхностный. В данном слое располагаются полностью зрелые клетки, которые имеют уплощённую форму и одно маленькое ядро. Плоские старые клетки функционируют согласно своему предназначению и способствуют обновлению эпителия.
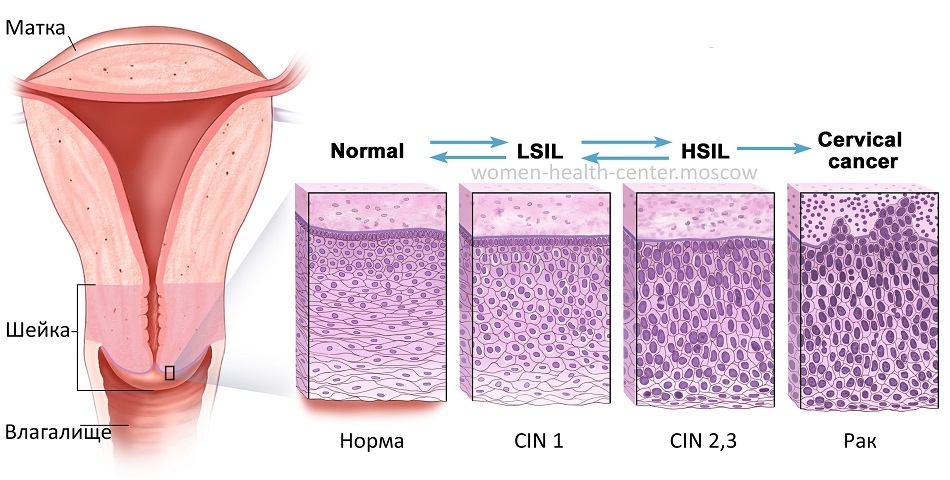
При изменении клеточной структуры наблюдается потеря качественных характеристик. Клетки становятся бесформенными, количество их ядер увеличивается, а деление на слои утрачивается. Эти диспластические изменения являются предраковыми и зачастую лечатся посредством радиоволновой эксцизии.
Цервикальный канал выстилается одним слоем цилиндрических клеток. По внешним характеристикам эпителий отличается более насыщенным красноватым оттенком и бархатистой текстурой. В подслизистом слое активно функционируют многочисленные железы, непрерывно продуцирующие слизь, увлажняющую влагалище. Цервикальная слизь имеет защитную функцию благодаря своим бактерицидным свойствам. Выработка цервикальной слизи отличается в разные фазы цикла и зависит от циклического влияния эстрогенов.
Таким образом, поверхность шейки матки покрывается двумя видами эпителия: плоским многослойным и цилиндрическим однослойным. Два разных вида эпителия соединяются внутри наружного зева в зоне трансформации. По статистике, именно в этой области чаще всего выявляются предраковые и злокачественные патологии.
Результаты кольпоскопии
4
- Параметры шейки матки (форма, размеры, цвет выстилающего эпителия);
- Состояние наружного зева, его гиперемированность;
- Присутствуют или нет выделения, какие они (кровянистые, гнойные и т.д.);
- Сосудистый рисунок.
- Наличие/отсутствие таких патологий как язвы, конлдиломы, кератоз, полипы, эрозии, атрофия.
- Время реакции после нанесения уксусной кислоты;
- Локализация зоны трансформации, ее тип;
- Тип и оттенки окрашивания эпителия при нанесении раствора Люголя;
- Наличие или отсутствие йоднегативной реакции, площадь измененных участков;
- Установление характера мозаичности, пунктации, сосудистого рисунка;
- Нужна ли биопсия, диагностическое выскабливание.
- Эпителий многослойный плоский, поверхность его ровная и гладкая, окрашена в розовый цвет (может быть фиолетового оттенка при беременности и перед месячными);
- Проба 3% уксусной кислотой — положительная;
- Проба Шиллера – слизистая окрашена однородно в коричневый цвет;
- Цилиндрический эпителий в пределах эндоцервикса;
- Зона трансформации находится на границе сквамозного и цилиндрического эпителия.
- Ацетобелый эпителий;
- Йоднегативные зоны (пунктация), не окрашенные раствором Люголя;
- Мозаичный рисунок слизистой (бывает мраморный и грубый вид);
- Наличие лейкоплакии (пленки или бляшки белого цвета);
- Образование патологических сосудов;
- Отрицательная проба 3% уксусной кислотой (в эпителии есть атипичные капилляры);
- Зона трансформации атипичная;
- Присутствуют смешанные признаки патологии шейки матки такие как кондиломы, воспалительные изменения в эпителии, атрофия, эндометриоз или полипы.
- Беременность;
- Недостаток гормонов группы эстрогенов и прогестерона;
- Прием гормональных контрацептивов;
- Фаза менструального цикла: пролиферативная, овуляторная, лютеиновая);
- Степень воспалительного процесса;
- Возрастной критерий (репродуктивный период, менопауза);
- Профессионализм врача.
Для сохранения женского здоровья важно не только вести здоровый образ жизни и расстаться с вредными привычками, но и регулярно проходить обследование у врача-гинеколога. Кольпоскопия должна быть обязательным обследованием как пациенток, состоящих в женской консультации на учете с патологией шейки матки, так и всех женщин, перешагнувших 30-летний возрастной рубеж
Подготовка и способы проведения
Использование радиоволновой эксцизии шейки матки предполагает определённую подготовку. В первую очередь, подготовка предполагает прохождение обследования. Следует помнить, что существует определённый интервал, в течение которого обследование является годным к проведению манипуляции.
К основным методам исследования перед проведением радиоволновой эксцизии относят:
- мазок на флору, который действителен до двух недель;
- мазок на онкоцитологию, который годен до полугода;
- кольпоскопия;
- обследование ПЦР на половые инфекции, считающееся действительным до двух месяцев;
- анализы на сифилис, гепатиты, ВИЧ – годны в течение двух месяцев.
Перед сдачей мазка на онкоцитологию необходимо соблюдать следующие условия:
- отказ от половых контактов, использования лубрикантов, тампонов и спермицидов за двое суток до исследования;
- отсутствие месячных и приёма антибактериальных препаратов.
При несоблюдении этих условий результаты могут быть искажены. С целью выполнения мазка на онкоцитологию используют цитощётку или деревянный шпатель
При взятии мазка врач обращает внимание на следующие отклонения:
- кисты и участки с покраснением слизистой;
- патологические выделения;
- кровоточивость;
- разрастание эпителия.
Выполнение мазка на онкоцитологию помогает врачу определиться с тактикой лечения. При обнаружении рака шейки матки лечение обычно также включает химиотерапию и облучение.
Результаты исследования влагалищных мазков могут указывать на следующие изменения:
- выявление условно-патогенной и специфической микрофлоры, свидетельствующих о воспалительном процессе;
- бактериальный вагиноз;
- атипичные клетки.
При выявлении воспаления, обусловленного как условно-патогенными, так и специфическими микроорганизмами, лечение методом радиоволновой эксцизии не проводится до полного выздоровления. После проведения лекарственной терапии пациентка выполняет повторный мазок.
В процессе кольпоскопии определяются границы воздействия, осуществляется детальный осмотр. Уточнение диагноза. Проводится посредством выполнения проб с раствором Люголя и уксусной кислоты, которые относятся к расширенному варианту кольпоскопии.
Выполнение радиоволновой эксцизии шейки матки не требует госпитализации. Радиоэксцизия выполняется в начале менструального цикла, приблизительно на пятый-седьмой день. Радиоволновая эксцизия выполняется на гинекологическом кресле. Иногда требуется выполнение местной анестезии.
Петлевая эксцизия
После обнажения шейки матки в зеркалах необходимо подобрать размер петли. Под ягодицы пациентки следует подложить пассивный электрод. Устанавливается нужная мощность. Наличие искрения петли говорит об избыточной мощности. Недостаточная мощность вызывается задержку электрода в тканях.
При выполнении радиоволновой эксцизии врач выбирает режим резания. Специалист рассчитывает движение руки с целью снятия изменённых тканей в необходимых пределах
Важно полностью устранить удалить поражённые ткани, при этом не задействовав здоровые участки. Возможно два варианта движений:
- сверху вниз;
- справа налево.
После петлевой эксцизии врачи иногда применяют шариковый электрод, который воздействует на поражённые ткани для лучшего гемостаза. При выявлении атипичных клеток глубина воздействия должна составлять не менее 5 мм. После радиоэксцизии ткань из патологических участков исследуется в рамках гистологической диагностики.
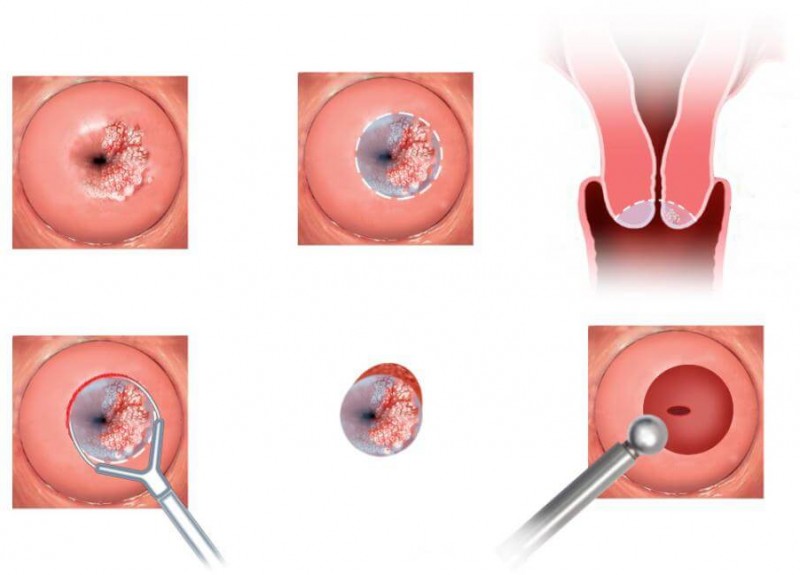
Конизация
По сути, это разновидность радиоволновой эксцизии. При манипуляции используется электрод в виде треугольника. Процедура проводится на гинекологическом кресле. Происходит обнажение шейки в асептических условиях. Как правило, специалисты применяют анестезию в связи с тем, что удалению подлежит более крупный участок. Обычно обезболивание осуществляется посредством лидокаина.
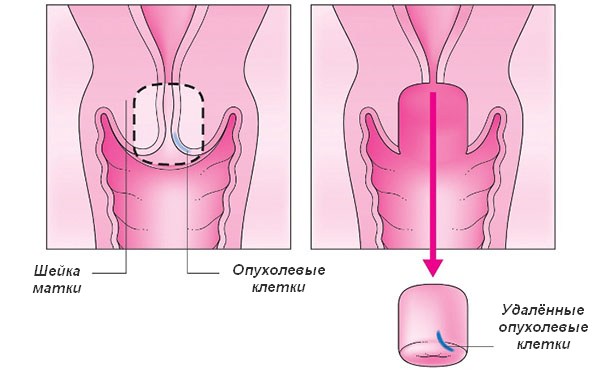
Под ягодицы подкладывают нулевой электрод. Для конизации выбирают электрод необходимого размера, а затем выбирается оптимальная мощность воздействия. Угол электрода вставляют в цервикальный канал до достижения внутреннего зева. Конизацию начинают с положения второго угла. Используя круговые движения, электрод поворачивают на 360 градусов. Образованный конус извлекают, отправляют на гистологию. Шариковой насадкой коагулируют ткани с целью предупреждения кровотечения.
После проведения радиоволновой коагуляции в обязательном порядке проводят гистологическое исследование, результаты которого определяют дальнейшую тактику лечения. При выявлении раковых клеток рекомендовано облучение и химиотерапия. При подтверждении дисплазии дальнейшее лечение не требуется.
Принцип метода
Назначение проведения манипуляции выписывает наблюдающий врач. Пациентка должна рассказать о проявляющихся симптомах, не утаивать особенностей: болезненных ощущений, ненормально протекающего менструального цикла.
Предположительный диагноз устанавливается на осмотре у гинеколога с помощью зеркал. Но для точности рекомендуется провести манипуляцию.
Современные методы хирургии позволяют практически безболезненно и без ненормальных выделений удалить поврежденную ткань на эпителии. Резекция позволяет к минимуму свести возникновение кровоточащих участков, блокирует появление спаек и рубцов различного утолщения.
 При проведении эксцизии риск возникновения кровотечений минимальный
При проведении эксцизии риск возникновения кровотечений минимальный
Процедура проводится в кабинете гинеколога, с использованием местной анестезии. Длительность процесса зависит от инструментов, выбранных предварительно, и от отличительных особенностей обнаруженного заболевания.
После отхода от наркоза, пациентка должна в течение нескольких часов пробыть под присмотром доктора. Затем больная может отправляться домой.
Лечение синдрома Ашермана – хирургическое и медикаментозное
Вначале врач выясняет степень поражения тканей. Простого осмотра на гинекологическом кресле недостаточно, необходима эндоскопия — осмотр полости матки с помощью специального прибора, снабженного подсветкой, оптикой и видеокамерой. Диагностическая эндоскопия показывает строение и тип спаек.
Размеры спаек определяют при трансвагинальном УЗИ, когда датчик помещают внутрь влагалища. Для большей точности исследование проводят несколько раз в течение менструального цикла.
Лечение внутриматочных синехий лучше провести сразу же после их выявления, ведь чем раньше обнаружена проблема — тем больше у врача шансов на быстрое ее решение и восстановление детородной функции пациентки.
Лечат внутриматочные синехии методом гистероскопии под местным или легким внутривенным обезболиванием. Доктор аккуратно рассекает спайки и, чтобы они больше не образовывались, вводит в матку специальный наполнитель (гель) или спираль. Через месяц после вмешательства женщину обследуют повторно, чтобы проверить полноту удаления спаек. Заболевание рецидивирует в 28% случаев, поэтому требуется регулярный врачебный контроль.
После операции пациентка принимает противовоспалительные средства и гормоны, предупреждающие инфекцию и образование соединительной ткани. При выраженных синехиях, спайках и деформациях, сопровождающихся сильным воспалением, матку удаляют.
Профилактика заключается в своевременном лечении «женских» болезней и избегании абортов, особенно проводимых вне клиник, на дому.

Как делают гистероскопию эндометрия
Как проводится процедура
Лечение патологий шейки матки с помощью радионожа проводится в первую половину менструального цикла – чаще сразу после окончания критических дней. В этом случае гораздо ниже риск возникновения очагов эндометриоза, а слизистая сможет зажить до следующей менструации.
Выбор метода и объёма вмешательства зависит от заболевания и размера очага. Радиоволновые аппараты снабжены различными электродами, что позволяет выбрать оптимальный вариант для каждого клинического случая.
Поскольку шейка матки не имеет нервных окончаний, в большинстве случаев удается обойтись без анестезии. Однако при удалении больших патологических очагов или появившихся болевых ощущениях пациентке проводится анестезия. В большинстве случаев это местное обезболивание с помощью наружных средств или анестетиков, вводимых в шеечные ткани.
Широкую конизацию с удалением большого количества тканей часто проводят под общим внутривенным обезболиванием. Для этого применяются лекарства, не вызывающие постнаркозного состояния – тошноты, рвоты, плохого самочувствия.
Процедура проводится на гинекологическом кресле. Пассивный электрод помещают под ягодицу пациентке, а активным служит инструмент, с помощью которого осуществляется радиоволновое воздействие. Каждое заболевание имеет свои особенности проведения процедуры.
При лечении эктопии (псевдоэрозии) шейку обнажают и фиксируют пулевыми щипцами. Подбирается электрод, который входит в тканевые структуры, как нож в теплое масло. Глубину воздействия можно регулировать.
При проведении биопсии кусочек ткани отрезают с помощью петлевого электрода, позволяющего получать фрагменты, не изменившие структуру из-за нагрева и других воздействий. Одновременно радионож запаивает сосуды. Это позволяет избежать кровотечений и максимально сократить время процедуры.
Кисты шейки матки удаляют с помощью электродов, напоминающих иглу. Они прокалывают кистозную оболочку и выпаривают находящуюся внутри жидкость. Крупные кистозные образования вырезают. Электронож оставляет аккуратные разрезы, которые срастаются без образования рубцов.
При лечении лейкоплакии врач выскабливает цервикальный канал, а затем аккуратно срезает измененную слизистую с захватом небольшого объема здоровой ткани. Полученные образцы отправляют на гистологию для исключения рака.
Участки эндометриоза удаляют с одновременным запаиванием (коагуляцией) сосудов. Тканевый образец отправляется на гистологию для подтверждения диагноза.
Эктропион – выворот слизистой цервикального канала лечится с помощью расширенной конизации – конусообразного срезания большого объема тканей. После заживления на шейке появляется чистый плоский эпителий. При обнаружении рубцов проводится их иссечение с запаиванием кровоточащих сосудов.
С помощью радионожа лечат дисплазию – поражение шейки матки, вызванное папилломавирусом. При этом заболевании на шеечной ткани образуются беловатые очаги, содержащие измененные клетки. Лечение зависит от степени дисплазии. При легких формах достаточно удаления очагов, а при тяжелых – проводится конизация – радиоволновое иссечение большого объема тканей вокруг цервикального канала.
Продолжительность радиоволновых процедур небольшая – примерно 5-6 минут. После этого пациентка уходит домой.
Что чувствует женщина при Синдроме Ашермана – признаки и симптомы при сращении матки
Первое время симптомов нет, но со временем из-за воспаления появляется боль внизу живота. Матка увеличивается в объемах, грубеет, давит на кишечник и мочевой пузырь. Нарушается работа этих органов: женщину мучают запоры, учащенное мочеиспускание, ложные позывы.
Выраженность симптомов зависит от степени патологии:
- Первая – спайки имеются на 25% полости матки, они нежные и тонкие. Дно органа и устья маточных труб чистые.
- Вторая – спаечный процесс занимает 25-75%. Видны места выхода маточных труб, стенки матки не «слеплены». Синехии разрастаются и затрудняют отток крови во время месячных — они приходят редко и скудные. Иногда синехии возникают только внизу, у выхода, а остальная часть органа остается чистой. При низкорасположенных спайках кровь скапливается в матке и загнивает (гематометра) — это опасное для жизни состояние.
- Третья – спайки занимают практически всю полость матки. Устья яйцеводов забиты, трубы непроходимы. Если спайки в матке еще не плотные, плодное яйцо проникает, но прикрепляется ближе к маточному зеву, вызывая предлежание плаценты. Выносить ребенка при такой патологии сложно, поэтому всю беременность угрожает выкидыш.
- Четвертая – маточная полость и трубы полостью покрыты синехиями, они деформированные и «слипшиеся». Наблюдается стойкое бесплодие и отсутствие менструаций (аменорея). Пациентки с запущенным синдромом Ашермана не могут зачать ребенка: без удаления внутриматочных сращений неэффективно даже ЭКО.
При внутриматочных синехиях, не пропускающих плодное яйцо, увеличивается риск внематочной трубной или шеечной беременности.
Результаты (расшифровка)
Шейка матки
- На фото выше цифрами показаны:
- 1 — ретенционная киста
- 2 — граница перехода между цилиндрическим и плоским эпителием
- 3 — многослойный плоский эпителий
- 4 — цилиндрический эпителий
Нормальная кольпоскопическая картина
Если все хорошо и при кольпоскопии не было обнаружено каких-либо проблем то в результатах будет запись: «Норма, кольпоспопия удовлетворительна».
В зоне трансформации (это зона, находящаяся между цилиндрическим и многослойным плоским эпителием) эпителий тонкий и может содержать так называемые «дырки» (открытый проток цервикальных желез) и «точки» (проток цервикальной железы, покрытый эпителиальной «крышкой»). Когда железу, вырабатывающую слизь закрывает «крышка» из эпителия происходит формирование ретенционной кисты (Наботова киста) — это норма, в этом случае ничего предпринимать не надо.
Ретенционная киста (показаны цифрами)
Неудовлетворительная кольпоскопия
Для начала нужно сказать что не всегда кольпоскопия бывает удовлетворительной для постановки диагноза — существуют случаи, в которых исследование проходит с недостаточной информативностью, например:
- Когда кольпоскопия бывает неинформативна:
- Из-за возрастных изменений у женщин старше 30 лет существует вероятность того, что цилиндрический эпителий «погружен»» в цервикальный канал и недоступен для изучения
- Помимо этого подобное «погружение» возможно и в силу анатомических особенностей женщины и до 30 лет
- На шейке матки присутствует сильное кровотечение и воспаление либо рубцовые изменения, которые делают невозможным осмотр тканей
- Видимая часть границы перехода между цилиндрическим и плоским эпителием уничтожена при проведенном прижигании эрозии и теперь она находится в цервикальном канале
- Аденоз — состояние, при котором вся видимая часть шейки матки покрыта цилиндрическим эпителием и границ перехода с плоским эпителием в кольпоскоп не видно
Аномальная кольпоскопия
Возможно несколько степеней поражения эпителия, которые отражаются в протоколе кольпоскопии.
| Степень | Признаки |
|---|---|
| I степень (L-SIL) | Тонкий ацетобелый эпителий с нечеткой границей; Нежная пунктация; Нежная мозаика; |
| II степень (H-SIL) | Плотный ацетобелый эпителий с четкой границей; Побледнение эпителия происходит быстро; Грубая пунктация; Грубая мозаика; Признак бугристости; |
| Неспецифические признаки | Лейкоплакия (гиперкератоз); Эрозия; |
| Инвазия | Атипические (ломкие) сосуды; Области некроза; Изъязвления |
Пунктация — это проявление точек на фоне ацетобелого эпителия, представляющие собой стромальные выросты с сосудами, находящимися практически на поверхности. Когда точки мелкие по размеру, практически одинаковые и расположены равномерно — это нежная пунктация. Если же точки большие, расположены хаотично по отношению друг к другу — это грубая пунктация, которая свидетельствует о более серьезной степени поражения ткани. Пунктацию можно увидеть только после обработки поверхности раствором уксуса.
Пунктация (фото)
Иные кольпоскопические картины
- Возможны и другие результаты кольпоскопии:
- Врожденная трансформация эпителия либо другие аномалии
- На шейке матки обнаружены кондиломы или полипы
- Рубцы после проведенного лечения
- Стеноз
- Выявлено воспаление или кровотечение
- Эндометриоз
Терминология
| Показатель | Расшифровка | Возможные состояния |
|---|---|---|
| — | Шейка матки | Цилиндрическая/коническая |
| — | Гипертрофия шейми матки | Есть/нет |
| АБЭ | Ацето-белый эпителий | Нежный/грубый |
| АС | Атипичные сосуды | Типичные/атипичные |
| ЗЖ | Ретенционные кисты шейки матки | Большие/небольшие |
| ЗТ | Зона трансформации | Есть/нет |
| ЙНЗ | Йодонегативная зона | Есть/нет |
| К | Кератоз | Тонкий/толстый |
| Л | Лейкоплакия | Есть/нет |
| М | Мозаика | Нежная/грубая |
| ОЖ | Открытые железы | С ороговением/без ороговения |
| П | Пунктация | Нежная/грубая |
| Эк | Эктопия | Большая/небольшая |
| Эн | Эндометриоз | Есть/нет |
Мозаика — это зона ацетобелого эпителия, которая разделена на множество многоугольных участков красными непрерывными линиями. Так называемая нежная мозаика проявляется медленно, при этом светлая, а «грубая» напоминает по своему виду каменную площадь и свидетельствует о выраженном поражении ткани.
Мозаика шейки матки (фото)
При обнаружении аномальной кольпоскопической картины требуется незамедлительная терапия, которое должен назначить лечащий врач.
Кольпоскопию рекомендуется делать раз в год при плановом обследовании, потому что это единственное исследование, позволяющее обнаруживать по выявленным признакам предраковые изменения клеток шейки матки, а в случае рака своевременная диагностика является бесценной и спасает жизнь и здоровье пациента.
Причины возникновения опухолей шейки матки
- Воспалительные процессы. Научные исследования показали, что онкология редко возникает на здоровых тканях. В большинстве случаев ей предшествует воспаление матки, шейки и влагалища.
- Инфицирование папилломавирусом. Этот возбудитель вызывает диспластические (предраковые) поражения. Возникает дисплазия (CIN), сначала имеющая поверхностный характер, а затем проникающая в более глубокие ткани. В результате возникает рак на месте (карцинома in situ), который потом переходит в инвазивную форму, прорастающую вглубь и дающую метастазы по всему организму.
- Фоновые поражения слизистой – эрозии (эктопии), эктропион (выворот слизистой), кондиломы (генитальные бородавки).
- Кератозы – лейкоплакия и эритроплакия, относящиеся к предраковым патологиям. При этих болезнях на слизистой образуются плотные очаги белого или красного цвета.
- Гормональные нарушения.
- Климактерический и предклимактерический периоды.
- Микротравмы тканей, вызванные абортами.
Онкологию провоцируют курение, работа с вредными веществами (канцерогенами), стрессы, беспорядочные незащищенные половые контакты.
Состояние зоны трансформации
Зона трансформации – область, где соприкасаются два вида эпителия – плоский, покрывающий шейку, и цилиндрический, находящийся в цервикальном канале. Эта область осматривается особо тщательно, поскольку 90% злокачественных опухолей зарождается именно тут. В протоколе указываются сведения об общем состоянии зоны трансформации.
Типы зоны трансформации, описываемые в протоколе кольпоскопического исследования
| Тип зоны трансформации | Размер зоны | Описание |
| Первый | Большая | Стык между двумя видами эпителия располагается возле выхода из цервикального канала. Такое расположение дает возможность хорошо рассмотреть зону трансформации и взять анализы на цитологию. |
| Второй | Небольшая | Стык между двумя видами эпителия располагается на уровне наружного зева. У таких женщин не всегда можно рассмотреть зону трансформации, что приводит к неудовлетворительным результатам диагностики |
| Третий | Отсутствует | Зона трансформации “спрятана” внутри цервикального канала. Рассмотреть ее нельзя, поэтому такая кольпоскопия неудовлетворительна (неинформативна) |
Зона трансформации 1 типа
Зона трансформации 2 типа
Все эти три варианта считаются нормой, если остальная картина кольпоскопии и результаты анализы не выявили патологических отклонений.
Зона трансформации может расположена далеко от цервикального канала. Такая картина у молодых женщин считается нормальной. Со временем этот стык сдвинется на место. Однако процесс может затормозиться, и у женщины останется «девичий» вариант шейки. В этом случае говорят о врождённой псевдоэрозии (эктопии). Если это состояние не лечить, ткани, не приспособленные к нахождению во влагалище, будут постоянно воспаляться, что может привести к развитию злокачественной опухоли. Пациенткам с эктопией проводится лечение с помощью лазера, радионожа, фотодинамической терапии и других методов. Во время процедуры цилиндрический эпителий удаляют, и при заживлении тканей он замещается многослойным плоским.
Пациенткам, у которых невозможно рассмотреть зону трансформации и взять с нее мазок, назначается диагностическое выскабливание. Во время процедуры врач “соскребает” образцы тканей с внутренней части цервикального канала для исследования на раковые и предраковые клетки.
Расшифровка результатов осмотра зоны трансформации
| Результат | Расшифровка |
| Зона трансформации нормальна | Патологические изменения не обнаружены |
| Зона трансформации аномальна | Имеются патологические изменения (эрозия, признаки дисплазии и опухолей, изменения сосудов, светлые участки при проведении расширенной процедуры) |
Как проходит операция?
Операцию проводят в специально оборудованном кабинете. Процедура проходит в несколько этапов:
Этап 1 – Анестезия и подготовка шеечного канала
Женщина располагается на кресле или кушетке. Анестезиолог вводит местный или общий наркоз (определяет врач). Хирург-гинеколог обнажает шейку матки в зеркалах. Стенки канала очищают от слизи и мертвых клеток. Очищенные стенки врач обрабатывает тампоном, смоченным в растворе антисептика.
Этап 2 – Тест Шиллера
До начала операции проводят тест Шиллера. Это процедура введения раствора йода во влагалище и шейку матки. Раствор йода окрашивает ткани в зависимости от строения клеток. Здоровые клетки впитывают йод, приобретая интенсивный окрас. Пораженные клетки – практически не поглощают раствор. Злокачественные участки не меняют цвет. Поэтому проба Шиллера информативна для определения локализации, размеров опухоли, наличия метастаз.
Этап 3 – Удаление патологических очагов
Следующий этап – проведение эксцизии. С помощью медицинского инструмента, врач иссекает пораженные участки. Для проведения операции доктор может использовать:
- радиоволновой нож;
- лазерный луч;
- электрохирургическую петлю;
- электрод-конизатор.
Удаленную ткань помещают в специальный раствор и отправляют в лабораторию. Обязательно проводят гистологический анализ. Это позволяет определить точный тип патологии. Ожоговую поверхность врач обрабатывает антисептическим раствором.
Вся процедура занимает 20-25 минут. После операции женщина отправляется в палату. Процедура малотравматична, поэтому не требует длительного стационарного наблюдения. Уже через 6 часов пациентка может вернуться домой (если не возникли осложнения).
Показания и противопоказания к операции
Как и любое хирургическое вмешательство, эксцизия проводится по показаниям. Осуществлять процедуру можно при наличии следующих патологических состояниях:
- Образования доброкачественного или злокачественного характера;
- Эрозия;
- Дисплазия;
- Рубцы, деформирующие эпителий полости;
- Эндометриоз;
- Эктопия;
- Изменения эпидермиса мягких тканей неустановленного типа;
- Обнаружение папиломавирусной инфекции, кист, наростов и множественных полипов, не поддающихся медикаментозному лечению;
- Онкологические образования, выявленные на начальной фазе формирования мутационных клеток;
- Ситуации, при которых методы медикаментозного воздействия не имели положительного результата;
- Длительно незаживающие раны с гнойным содержанием.
Эксцизия успешно зарекомендовала себя в лечении эктопии
Если назначена процедура по электроэксцизии, необходимо уделить внимание противопоказаниям к операции. При обнаружении следующих ситуаций проводить вмешательство не рекомендуется, стоит отложить терапию, пока не будет устранены следующие патологии:
- Низкая свертываемость лимфы – необходимо медикаментозное лечение;
- Выявление инфицирование вирусными или инфекционными заболеваниями – требуется дождаться полного излечения;
- Кровотечения из матки, неустановленного типа;
- Пониженная защитная функция местного и общего характера;
- Время вынашивания ребенка и период протекания менструации.
При выявлении противопоказаний не стоит осуществлять хирургическую манипуляцию, лучше начать лечение после полного выздоровления.
Лечение опухолей шейки матки
Для лечения доброкачественных новообразований – миом, аденофибром, аденомиом, – имеющих небольшие размеры, назначают комбинированные оральные контрацептивы, нормализующие гормональный фон. Применяются и другие препараты, подбираемые для каждой пациентки. Крупные образования удаляют.
Оральные контрацептивы
Кисты и полипы убирают с помощью лазера или радиоволнового метода. Эти методы не вызывают образования рубцов и деформацию тканей, поэтому могут назначаться женщинам, которые еще планируют беременность и роды.
Злокачественные образования удаляют. При распространённых формах проводится удаление матки, поражённых лимфоузлов и яичников. При онкологии применяют химио-, лучевую и гормональную терапию, которую зачастую сочетают с операцией.
Профилактика заключается в своевременном обращении к врачу, регулярной сдаче анализов, прохождении УЗИ, лечении предраковых патологий и воспалительных процессов.
Эффективность лечебных мероприятий при онкологии напрямую зависит от времени обращения. Заговорить опухоли или убрать их с помощью других немедицинских способов невозможно. Промедление только усложнит лечение и ухудшит прогноз.
Возможные осложнения
Ниже приведен список возможных осложнений и варианты их устранения.
- Кровотечение, которое может быть как диффузным, так и артериальным. Если кровотечение после электроэксцизии является диффузным, то его устраняют при помощи коагуляции электродом. Если же кровотечение артериального характера, то его останавливают при помощи шаровидного аппарата.
- Если кровотечение открылось сразу после операции, то начинают промывание влагалища уксусным раствором, чтобы удалить сгусток.
- В редких случаях после элекироэксцизии наблюдаются воспалительные процессы, которые проявляются в виде лихорадки, гнойных выделений, болей. В этом случае доктор назначит антимикробные препараты, такие как Цефиксим, Диксициклин, Метронидазол.
Все эти последствия наблюдаются только у 2% всех женщин, которые подвергались данному хирургическому вмешательству.