Фурункул и карбункул
Содержание:
- С какими заболеваниями может быть связано
- Лечение фурункула в домашних условиях
- Лечение фурункула у врача
- Фурункул: лечение и профилактика
- Чирей на попе
- Скопление жидкости
- Фурункул – симптомы
- Методы лечения
- Лечение фурункулеза народными методами
- Когда фурункулез вскрывается
- Как лечить фурункулез?
- Антибиотики
- Диагностика фурункулеза
- Причины фурункулеза
- Клинические проявления фурункулеза
- Стадия развития
- Стадии развития
- Можно ли прижигать фурункулы
- Чирей симптомы
С какими заболеваниями может быть связано
Фурункулез в своей основе имеет бактерионосительство. В преобладающем числе случаев имеет место золотистый стафилококк, который в свою очередь время от времени знаменуется вспышками заболеваний верхних дыхательных путей:
- ринит,
- гайморит,
- фарингит,
- тонзиллит,
- аденоидит и др.
Кроме того, столкнуться с фурункулезом больше рискуют лица, склонные к гормональным и метаболическим нарушениям, например при сахарном диабете или ожирении. У больных сахарным диабетом при фурункулезе развиваются обширные инфильтраты с глубоким и значительным некрозом тканей, имеется склонность к развитию хронического фурункулеза.
В случаях выдавливания фурункула возникает угроза развития сепсиса, тромбоза вен, анастомозов с синусами головного мозга, менингита.
Вероятные осложнения перенесенных фурункулов и карбункулов это:
- лимфангит,
- лимфаденит,
- флебиты,
- тромбофлебиты,
- эмболии,
- тромбоз синусов головного мозга,
- септицемия и сепсис,
- менингит,
- абсцессы (мозга, легких, печени и др.).
Лечение фурункула в домашних условиях
Важно! Перед применением народных средств лечения фурункула в домашних условиях обязательно проконсультируйтесь с лечащим врачом!
Мазь от фурункулов из куркумы. Следующая мазь обладает вытягивающим свойством. Для ее приготовления необходимо 1 ч. ложку порошка куркумы смешать с половиной чайной ложки имбиря, 1 ст. ложкой мёда и щепоткой соли. Все тщательно перемешайте, и замотав смесь в марлю, приложите к фурункулу. Для повышения эффективности, обмотайте сверху повязку пищевой пленкой и зафиксируйте ее сверху платком или бинтом.
Мазь от фурункулов из воска. Растопите в посуде хорошее сливочное масло, после чего добавьте в него стружку пчелиного воска, в пропорции 4:1. Томя смесь на медленном огне, перемешивайте ее до полного растворения воска, но не доводите до кипения. Прикладывать восковую мазь против фурункула нужно в теплом виде, в качестве компресса, на 2 суток без смены.
Мёд. Смешайте 1 ст. ложку мёда с мукой, доведя смесь до консистенции глины, после приложите эту лепешку к чирью, наложите повязку и держите до вскрытия гнойничка.
Алоэ. Возьмите большой лист взрослого алоэ, омойте его, снимите колючки и снимите ножом верхний слой кожуры, с плоской стороны. Приложите лист к фурункулу срезанной стороной и зафиксируйте его сверху повязкой. Меняйте лист 2 раза в день, пока чирей не созреет и не прорвет.
Подорожник. Омойте и сложите в несколько слоев несколько листьев подорожника большого, зафиксировав их бинтом. Меняйте повязку каждые 1-2 часа, пока гнойник не вскроется.
Вскрытый фурункул обрабатывайте серебряной водой, спиртом, перекисью водорода или средством «Хлоргескидин», чтобы «кратер» и окружающие ткани очистились от инфекции.
Лечение фурункула у врача
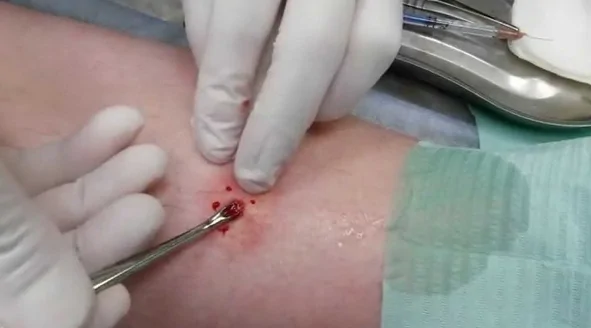
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Фурункул: лечение и профилактика
На начальной стадии, когда появились только первые симптомы, применяются консервативные методы. Местное лечение включает:
- Устранение неблагоприятных внешних факторов – бритье, трение, косметические средства закупоривающие поры кожи.
- Обработка по схеме воспаленного участка антисептическим раствором.
- Компрессы с антибактериальной мазью.
Также рекомендован курс витаминов. При соблюдении всех рекомендаций врача этого может быть достаточно для уменьшения воспалительного процесса.
Однако, если уже имеется гнойное содержимое, требуется хирургическое вмешательство. Самостоятельно вскрывать фурункул запрещено. Это делает врач при соблюдении всех антисептических правил.
Под местной анестезией делается небольшой разрез, через который осуществляется отток гнойного содержимого. После очищения раны, накладывается повязка с лекарственным средством. При простых фурункулах госпитализация не требуется. Последующее лечение проводится в домашних условиях.
При сильном отеке и остром болевом синдроме, рекомендована госпитализация. Если фурункулез привел к развитию осложнений проводится операция под местным или общим обезболиванием.
При необходимости назначается прием антибактериальных препаратов. Хороший заживляющий результат дает физиолечение, например, УФ-облучение.
Чирей на попе
Чирей может возникнуть в любой области тела, и когда он появляется в такой части тела, которая подвергается постоянному трению или прикосновению, это может привести к страданиям больного из-за выраженного болевого синдрома.
Чирей на попе возникает довольно часто. Мужчины чаще подвержены такой локализации чирья, по причине избыточного волосяного покрова в ягодичной области. Тут нельзя не отметить тот факт, что андрогены играют существенную роль в процессе оволосения кожного покрова, а мужчины по своей физиологической природе имеют повышенное содержание андрогенов в организме.
Причинами развития чирья на попе можно назвать снижение иммунитета, несоблюдение правил гигиены, травматизации кожного покрова в данной области тела. Сахарный диабет также играет существенную роль не только в одиночных высыпаниях чирья, но и во множественных его локализациях на теле.
Повышенная активность сальных желез в области ягодиц также может способствовать развитию гнойно-воспалительных процессов, в том числе и чирьев.
При чирье на попе больной предъявляет жалобы на выраженный болевой синдром. Больной не может найти удобное положение тела при локализации чирья в такой области, потому как любое положение может приносить довольно сильную боль. Помимо болевого синдрома, чирей на попе может распространяться в более глубокие слои кожи из-за чрезмерной его травматизации. В таком случае, может возникать внутренний чирей на попе, который характеризуется более глубокими процессами поражения мягких тканей. Внутренний чирей визуально может напоминать небольшой инфильтрат с микропапулой на своей поверхности, а при этом иметь обширный воспалительный процесс в более глубоких слоях мягких тканей.
Общее состояние больного также изменяется. Может присоединиться лихорадка, состояние озноба, головные боли. Также, такие чирьи могут осложняться флегмонами или сепсисом
Потому важно как можно скорее показаться специалисту при их возникновении. Ни в коем случае нельзя пытаться вскрыть этот чирей самостоятельно или с помощью родных
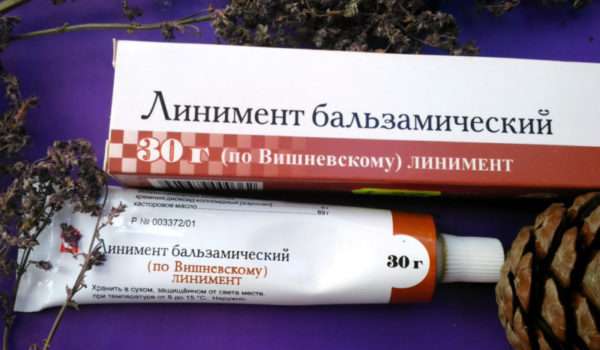
Это чревато большим риском занесения вторичной инфекции. В процессе созревания чирья на попе не рекомендуют прикладывать к пораженной области бальзам Вишневского. Ошибочное мнение о том, что он помогает «вытягивать» гнойное содержимое. На самом деле, линимент по бальзаму Вишневского помогает опорожнению гнойного содержимого из чирья только после его вскрытия. Пока не сформировалась папула на поверхности чирья, любые компрессы запрещены на область ягодиц. После образования папулы, можно прикладывать на пораженную область стерильную марлю, пропитанную Ихтиолом. Эти ихтиоловые лепешки очень хорошо способствуют снятию инфильтрации в окружающих тканях и созреванию чирья на попе.
Также рекомендовано обрабатывать чирей на попе слабым раствором калия перманганата или принимать водные процедуры с его добавлением. Такие процедуры необходимы при лечении и профилактики повторного инфицирования пораженной области.
После вскрытия чирья на попе и опорожнения некротического стержня с гнойным содержимым остается раневая полость на ягодице, которую необходимо обрабатывать антибактериальными мазями.
Мази при чирье на попе могут быть и тетрациклиновой группы, и комплексом антибиотиков. После обработки раневой поверхности накладывают компрессы с антибактериальной мазью, которые подлежат замене через каждые 3 часа. Такие процедуры проделывают максимально аккуратно и только стерильными материалами. В некоторых случаях при терапии чирья на попе может потребоваться госпитализация пациента с проведением хирургического вскрытия и назначением антибиотиков широкого спектра действия внутримышечно или внутривенно. Также могут назначить введение противовоспалительных препаратов (натрия тиосульфат) для снятия гиперемии и отечности с пораженной области. Обязательным условием в лечении чирья на попе считается применение иммуномодуляторов и физиотерапии.
Скопление жидкости
Стадия инфильтрации (скопления жидкости) фурункула начинается вокруг устья фолликула с появления яркого красного узелка, постепенно увеличивающегося в размере (до 1-3 см в диаметре), уплотняющегося и становящегося все более болезненным, процесс сопровождается отечностью рядом находящихся тканей и ощущением покалывания. Фурункул, находящийся возле губ, век или на щеках имеет более выраженный отек.
Процесс образования гноя и омертвение тканей начинается минимум через 3 дня от начала его появления. Для этой стадии характерны появления типичного для фурункула некротического и гнойного стержня, который выходит на поверхность кожного покрова в виде пустулы. Температура тела в этот периода может повыситься до 38°С, резко возникает болезненность в области фурункула. Не исключено возникновение интоксикационных симптомов:
- головная боль;
- недомогание;
- ухудшение аппетита;
- слабость.
Созревший фурункул прорывается, выделяя сквозь отверстие наружу гнойное образование и некротический стержень. После прорыва фурункула отечность, болезненность, процессы инфильтрации и общие симптомы проходят и начинается новая стадия — процесс заживления.
Фурункул – симптомы
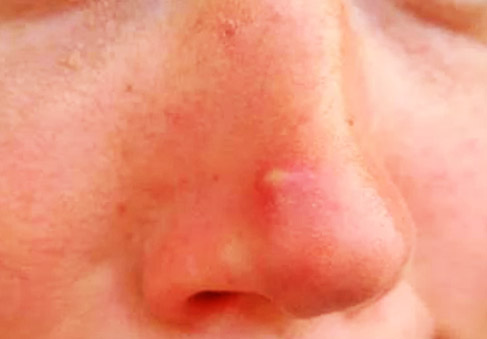
Основной симптом фурункула – образование в области воспаленной фолликулы красного уплотнения (инфильтрата), диаметром до 3х см, на поверхности которого со временем формируется пустула. Внутри чирья находиться гнойно-некротический стержень и гнойное образование, иногда с примесью крови. В некоторых случаях, фурункул обходится только образованием покрасневшего инфильтрата.
Среди других симптомов фурункула можно выделить болезненность и чувство покалывания в воспаленном участке, а также отечность окружающих тканей.
На фоне ослабленного иммунитета и распространении инфекции внутри организма, могут наблюдаться общее недомогание, повышенная утомляемость, сонливость, потеря аппетита, тошнота, повышенная до 38 °С температура тела и головная боль.
После отторжения некротической ткани происходит заживление путём рубцевания. Наиболее часто фурункул возникает на коже шеи, затылка, лица, спины, бедрах. Появление фурункулов в разных стадиях развития называется фурункулёзом, а гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз — карбункулом. При нахождении фурункула на лице возможны тяжёлые осложнения (гнойный менингит, сепсис).
Методы лечения
 При фурункулезе используется местное и общее лечение.
При фурункулезе используется местное и общее лечение.
Местное лечение в зависимости от стадии процесса включает:
-
Антибактериальную терапию:
- В виде блокад (по периферии формирующегося фурункула вводят раствор антибиотика с новокаином) – на ранней стадии блокада может привести к обратному развитию процесса.
- В виде использования мазей (синтомициновой, эритромициновой, «Левомиколь»).
- Вскрытие фурункула под местной анестезией.
- Обезболивание (прием анальгетиков при выраженных болях).
-
Обеспечение антисептических условий по ограничению процесса:
- Протирание кожных покровов вокруг гнойника на стадии его созревания до 6 раз в сутки растворами антисептиков (раствором фурацилина, салициловым или борным спиртом, перекисью водорода) для предупреждения распространения инфекции на здоровые участки.
- Протирание производят от периферии гнойного очага к центру.
- После образования свища и отхождения стержня, обработку антисептиками продолжают перекисью водорода (спиртовые растворы исключают).
- На стадии заживления дефекта кожи, применение мази Вишнеского, ихтиоловой мази, облепихового масла, Каротолина, метилурациловой мази.
- Физиотерапевтическое лечение: УВЧ, УФО, магнитотерапия, электрофорез, ультразвук, озонотерапия.
-
Общее лечение:
- Антибиотикотерапия при тяжелом и часто рецидивирующем фурункулезе: Олеандомицин, Метациклин, Сумамед и др.; при иммунодефицитных состояниях и угрозе генерализации инфекции, риске возникновения тяжелого осложнения проводится антибиотикотерапия в виде внутримышечных или внутривенных инъекций.
- При тяжелом течении болезни, проводится дезинтоксикационная терапия (внутривенное введение растворов).
- Витаминотерапия (назначают витаминноминеральные комплексы), пивные дрожжи внутрь, Алоэ и другие общеукрепляющие средства.
- Иммуномодулирующая терапия.
В лечении имеет значение рациональное питание, соблюдение режима труда и отдыха. Витаминизированные, богатые белками продукты улучшают регенерацию тканей, процесс заживления. Исключить желательно острую, жирную пищу.
Должное внимание надо уделять личной гигиене: на период лечения рекомендуется исключить общие ванны (хотя при обширном поражении можно использовать теплые ванны в слабо-розовом растворе перманганата калия).
Народные средства
 Отвары аптечных трав: ромашки, череды, календулы, эвкалипта, чистотела и др. могут применяться на любой стадии. В стадии заживления, применяются масляные вытяжки из лекарственных растений. Продукты пчеловодства могут использоваться в качестве общеукрепляющих средств.
Отвары аптечных трав: ромашки, череды, календулы, эвкалипта, чистотела и др. могут применяться на любой стадии. В стадии заживления, применяются масляные вытяжки из лекарственных растений. Продукты пчеловодства могут использоваться в качестве общеукрепляющих средств.
Средства народной медицины рекомендуются и для общего, и для местного лечения. Непременное условие применения этих средств – отсутствие повышенной чувствительности к ним.
Общее лечение:
- 100 г корня пырея измельчить, залить кипятком и выпарить на медленном огне до половины объема; отвар принимать по 1 ст.л. 3 р. в день.
- Смешать 1 ст.л. тысячелистника, 2 ст.л. хмеля, 2 ст.л. горчавки желтой, 5 ст.л. мелисы; взять 3 ст.л. сбора, залить 1 л кипятка, настоять полчаса и пить по 100 мл 5 раз в день.
- Цветы календулы и ромашки, листья подорожника и шалфея в равных частях смешать, 3ст.л. сбора залить 1 л кипятка, настоять 30 мин., принимать перед едой по полстакана 3 р. в день.
- Корни и листья одуванчика измельчить, 2 ч.л. залить 1 стаканом кипятка и кипятить 10 мин., процедить и принимать по 50 мл трижды в день; помимо отвара можно готовить холодный настой: 2 ч.л. измельченного одуванчика залить 1 стаканом холодной кипяченой воды, настоять 8 час., процедить и пить по 50 мл 4 р. в день.
Местное лечение:
- Алоэ ускоряет отхождение гноя из раны, обладает противовоспалительным, ранозаживляющим действием; измельченный листок алоэ прикладывают на бинтике к гнойнику; повязку меняют 3 р. за сутки.
- Репчатую луковицу испечь в духовке (или сварить в молоке), разрезать и приложить к фурункулу; повязку менять каждые 3 часа (уменьшает боль и воспаление).
- Измельченную луковицу белой лилии, прикладывают на бинте; повязку менять каждые 4 часа.
- Измельченную репчатую луковицу смешать в равных частях с медом и прикладывать к нарыву.
- Смешать мед с мукой до получения плотной лепешки, приложить к пораженному участку, менять каждые 5 часов.
- Измельченный чеснок (несколько зубчиков) прикладывать на 2 часа к нарыву; повязку можно применять 2-3 р. в сутки.
Зачастую, развитие фурункулеза – следствие неправильного лечения самого первого фурункула.
https://youtube.com/watch?v=JgVeadBDzwM
Лечение фурункулеза народными методами
Народная медицина предлагает широкое разнообразие средств для лечения фурункулеза, однако они преимущественно не оказывают влияния на бактериальную причину заболевания
Потому, если вам удалось посредством народных методов устранить фурункул, уделите внимание выяснению причин его возникновения, чтобы впоследствии заболевание не напомнило о себе вновь. Если же народные средства не демонстрируют свою эффективность в конкретном случае, не медлите с профессиональным осмотром
На заметку можно взять следующие рецептуры, действие которых распространяется местно:
мази:
- сушеные листья календулы смешать со сливочным маслом в пропорции 1:5, наложить мазь на ночь, забинтовать;
- 50 грамм пчелиного воска растопить в эмалированной кастрюльке, добавить ¼ литра нерафинированного растительного масла (подсолнечного или оливкового), 1 ч.л. еловой серы и 10 нижних частей луковиц (срезать «попки»), проварить в течение 1 часа на медленном огне, снимая образующуюся пенку; спустя час снять кастрюлю с огня, немного остудить, процедить полученную эмульсию и перелить в стеклянную емкость для хранения; использовать после застывания.
компрессы и примочки:
- луковицу среднего размера запечь в духовке до мягкости, разрезать на две половинки и приложить к фурункулу, спустя каждые 4 часа производить замену до тех пор, пока процедура не обусловит созревание фурункула;
- лист алоэ срезать, обернуть во влажный лоскут ткани и оставить на несколько ночей на нижней полке холодильника; спустя отведенный срок очистить лист от внешней кожуры и приложить к фурункулу, забинтовать, оставить на ночь;
- сок алоэ (отжатого из листа, обработанного по предыдущему рецепту) соединить с тем же количеством льняного масла.
отвары для приема внутрь:
- отвар крапивы — 2 ст.л. сушеной крапивы залить ½ литра кипятка, настоять под крышкой в течение часа, процедить; принимать по 1/3 стакана трижды в сутки в течение 10 дней;
- бузина черная — 2 ст.л. бузины черной залить 400 мл кипятка, поместить в духовой шкаф на три часа, процедить; принимать по ¼ стакана 4 раза в сутки; при желании отвар можно дополнить добавлением листьев одуванчика, цветов терна или ромашки.
Когда фурункулез вскрывается
После вскрытия элементов фурункулеза незначительное количество скопившейся гнойной жидкости выделяется наружу, формируя небольшую язву. На ее дне виднеется зеленоватый некротический стержень, наличие которого является характерным симптомом при фурункулезе. Стержень образования спустя несколько дней прорывается вместе с незначительным количеством кровяной массы и гноя. После процесса отторжения стержня воспалительные признаки фурункулеза начинают уменьшаться. Кожный элемент при прикосновении становится менее болезненным и отек тканей спадает.
После прорыва элементов фурункулеза формируется язвочка с углублением в центре, внешне напоминающий кратер, где остатки некротических и гнойных масс со временем либо отторгаются, либо же развивают хронический фурункулез. Язвочка заполняется новой соединительной тканью, формируя втянутый рубец, глубина и размер которого зависят от размера поражения некротическими процессами в центре фурункула.
Фурункулез не имеет никакой излюбленной локализации, но воспалительные элементы чаще возникают на проблемных участках кожных покровов, склонных к жирности и появлению недостатков: лицо, задняя часть шеи, предплечья, бедра и ягодицы. Если фурункулезные проявления имеют единичный характер, то общее самочувствие пациента остается в норме, температура тела не повышается, пациенты ведут прежний обычный образ жизни.
Симптомы интоксикаций и головных болей могут возникать при фурункулезе, поражающем ткани носогубного треугольника и ушной раковины, даже при единичном поражении. Кожа лица багровеет, резко отекает, становится напряженной и болезненной.
Травмирование фурункулезных элементов во время умывания, бритья, работы мышц лица, при попытке выдавить стержень самостоятельно благоприятствуют развитию тромбофлебита вен лица и проникновения стафилококковых бактерий в соединительные ткани и внутренние органы.
Из-за особенностей кровотока в венах лица фурункулезные элементы могут вызвать менингоэнцефалит или менингит. Одним из самых тяжелых осложнений заболевания является кровяное инфицирование и образование гнойного воспаления тканей во внутренних органах. При острой форме течения заболевания на кожных покровах образуется множество фурункулезных элементов, имеющих одинаковое по стадии разрешение. Если острую форму фурункулеза не лечить должным образом, иммунную систему не укреплять и к тому же пренебрегать правилами личной гигиены, то процесс становится хроническим. Хронический фурункулез отмечается характерным наличием воспалительных элементов разной степени разрешения, на кожных покровах некоторые проявления могут зарубцовываться, а некоторые могут рецидивировать, такой процесс может происходить несколько раз в год.
Фурункулез локализованного характера поражает отдельные участки кожных покровов, а при обширном фурункулезе процесс распространяется. Осложняется фурункулез конечностей регионарным лимфаденитом, особенно если воспалительные процессы происходят возле суставов. Иногда во время заболевания фурункулезом могут обостриться заболевания почек.
Как лечить фурункулез?
Лечение фурункулеза происходит преимущественно антибиотиками, поскольку перед врачом стоит задача устранить причину заболевания, а это, как было сказано, стафилококк. Показания для общей терапии антибиотиками (в частности диклоксацилином, к которому чувствительны 97% возбудителей, или сульфаниламидами) в течение 5-10 дней в адекватных дозах выступают:
- фурункулез,
- карбункул,
- локализация фурункула на лице,
- наличие осложнений,
- лихорадка,
- лейкоцитоз,
- сопроводительные сахарный диабет, применение кортикостероидов, цитостатиков.
В особо тяжелых случаях дозы антибактериальных препаратов увеличивают, и начинают вводить их парентерально.
В хронических случаях фурункулеза добавляют патогенетическую терапию:
- иммуностимуляторы и иммуномодуляторы,
- биостимуляторы,
- антистафилококковый гаммаглобулин,
- переливания антистафилококовой плазмы,
- витамины А, В6, С.
Местная терапия имеет второстепенное значение и ею можно ограничиться, например, в случае единичного фурункула:
- в стадии инфильтрации применяются чистый ихтиол, йоддицерин, бактробан;
- после прорыва фурункула накладываются повязки с гипертоническим и дезинфицирующими растворами;
- после отхождения стержня применяются йоддицерин, линимент синтомицина и/или стрептоцида, стрептоцидовая, мирамистиновач, ксероформная мази, присыпки стрептоцида, дерматола, ксероформа и т.д.
При развитии флуктуации фурункула или карбункула целесообразно проведение оперативного вмешательства — делают хирургические разрезы, которые затем дренируют.
Антибиотики
Антибактериальные препараты при лечении фурункулеза:
- «Цепорин» (принимается два раза в день по одной таблетке, имеет традиционные для антибиотиков противопоказания, используется при лечении не только гнойников на поверхности кожи, но и устраняет фурункул внутренний);
- «Эритромицин» (рекомендуется принимать два раза в день по одной таблетке; эффективность препарата может снизиться в результате быстрого привыкания организма к компонентам; не рекомендуется при наличии заболеваний системы пищеварения и почек, индивидуальной непереносимости);
- «Цефалексин» (дозировка подбирается в соответствии с инструкцией, помогает бороться с фурункулам; рекомендуется проводить определенный курс лечения; имеет типичные противопоказания – индивидуальная непереносимость, некоторые болезни).
Методика лечения фурункулеза таблетками отличается некоторыми нюансами. В качестве антибиотика можно использовать любые средства с необходимым эффектом, но при возникновении хронического образования гнойников прием таких препаратов дополняется витаминами или средствами, укрепляющими иммунитет. Длительное лечение сильнодействующими лекарствами может стать причиной нарушения работоспособности некоторых систем организма.
Диагностика фурункулеза
Клинические проявления, наличие зоны флюктуации, наличие признаков инфекционного процесса позволяют поставить диагноз. В клиническом анализе крови заметно увеличение скорости оседания эритроцитов, сдвиг лейкоцитарной формулы влево и выраженный лейкоцитоз. Культуральная диагностика подтверждает стафилококковую природу заболевания. Совместно с культуральной диагностикой проводят определение чувствительности микроорганизма к антибиотикам. Точное определение возбудителя помогает выявить и очаг инфекции, например, часто внутрибольничная инфекция проявляется в виде пиодермий и фурункулезов.
Причины фурункулеза
Возбудитель фурункулеза – бактерии, преимущественно золотистый стафилококк, реже белый.
Важно отметить, что стафилококки находятся на поверхности кожи практически у любого человека, однако, целостность кожи и хорошее здоровье не позволяют инфекции нанести ущерб здоровью. Развитие фурункулеза обычно обусловлено сочетанием 2х и более факторов, которые могут иметь эндогенный (внутренний) и экзогенный (внешний) характер
Развитие фурункулеза обычно обусловлено сочетанием 2х и более факторов, которые могут иметь эндогенный (внутренний) и экзогенный (внешний) характер.
Внешние причины фурункулеза:
- Загрязнение кожи;
- Нарушение целостности кожного покрова – травмирование, микротрещины, порезы (особенно при бритье), расчесы ногтями, натирание неудобной обувью или одеждой;
- Некачественное питание, жесткие диеты;
- Переохлаждение или перегревание организма;
- Частые стрессы.
Внутренние причины фурункулеза;
- Снижение реактивности иммунной системы;
- Нарушение метаболизма (обмена веществ);
- Повышенное потоотделение и салоотделение;
- Злоупотребление алкоголем, курение;
- Наличие некоторых заболеваний, преимущественно инфекционного характера и кожи – дерматозы (экзема, ксеродермия, стафилодермия и др.), ожирение, сахарный диабет, анемии, гиповитаминозы, ОРЗ, кариес, ВИЧ-инфекция, менингит, синуситы.
Клинические проявления фурункулеза
Начальный этап заболевания характерен формированием небольшого воспалительного инфильтрата с гнойной субстанцией, напоминающего фолликулит. В воспалительном процессе спустя несколько дней участвует волосяной фолликул целиком. Отличительной чертой фурункулеза от фолликулита является поражение не только фолликулов, но и рядом находящихся сальных желез и соединительных тканей. Внешне высыпания при данном заболевании напоминают покрасневший узелок в виде конуса, переполненный инфильтратом, возвышающийся над общим уровнем кожи. По мере образования и формирования кожного воспаления, усиливается болезненное ощущение, отек и появляется пульсирующая или дергающая боль. Обширный отек вокруг образования характерен для фурункулеза, поражающего область шеи и лица. Спустя 3-4 дня в центре инфильтрата формируется стержень, при нажатии на который в фолликуле чувствуется движение гнойной субстанции, а вокруг волоса отмечается воспалительный процесс.
Стадия развития
Заболевание имеет три стадии своего развития:
- Первая стадия – появление небольшого уплотнения, которое не имеет четких границ, однако, доставляет болезненнее ощущения;
- Вторая стадия – образуется через несколько дней. Фурункул быстро увеличивается в размерах и на поверхности появляется гнойная точка. Кожа в области воспаления приобретает синий оттенок, болевые ощущения резко увеличиваются;
- Третья стадия — проявляется созреванием фурункула. На поверхности шишки появляется гнойный стержень и содержимое образования выходит наружу.
После того как образование созревает, происходит рубцевание и затягивание раны. Шишки небольшого размера, как правило, не оставляют шрамов после своего исчезновения.
Стадии развития
Цикл развития фурункула состоит из 3 фаз:
- Стадия инфильтрата. Кожа над очагом инфекции и вокруг уплотняется, краснеет, отекает. В этом месте появляются болезненные ощущения. В центре инфильтрата можно рассмотреть волосяной фолликул. Обиходный термин – «назревание чирея».
- Стадия некроза. Проявляется на 3-4 сутки развития. Вокруг волоса с воспаленным фолликулом формируется «стержень», состоящий из некротических (отмерших) тканей и гноя. На поверхности кожи появляется белый выпуклый гнойник. Тонкая тканевая мембрана, покрывающая его вскрывается, и гной отторгается наружу. Пациент при этом чувствует облегчение и уменьшение боли. Отечность спадает, покраснение уменьшается. Термин народной медицины, означающий процесс – «прорыв чирея».
- Стадия заживления. Образовавшийся после отторжения «стержня» кожный дефект, напоминающий язву, заживает. После больших фурункулов остаются шрамы-рубцы.
В среднем полный цикл развития и заживления фурункула составляет около 10 суток.
Можно ли прижигать фурункулы
Обработка антисептиками, в том числе и спиртосодержащими препаратами, допускается на первой стадии заболевания. Это исключит поражение соседних волосяных фолликулов.
После вскрытия фурункула лечить рану прижиганием агрессивными лекарствами запрещено. Это вызовет дополнительный химический ожог тканей, снизит скорость регенерации.
Использование горячих предметов нецелесообразно. Очаг воспаления расположен глубоко в коже. Высокая температура вызовет термический ожог, дополнительную травму кожи в паховой зоне, на лице, других участках тела. Патогенной флоре она не повредит.
Чирей симптомы
Чирей обычно проходит определенные стадии своего развития, для которых свойственна своя симптоматика. Поначалу, в области фолликула волоса развивается плотный инфильтрат ярко-красного цвета, который сопровождается незначительным болевым синдромом и покалыванием. Постепенно инфильтрат увеличивается в размере и приобретает более интенсивный болевой характер. Ткани, окружающие его приобретают отечность.
Через несколько дней начинает свое развитие следующая стадия, в которой диаметр чирья может достигать трех сантиметров. В центре чирья формируется гнойно-некротический стержень, который заканчивается пустулой на своей поверхности. Причем, сам чирей приобретает форму конуса, а кожный покров на его поверхности приобретает специфический блеск. В такой стадии может наблюдаться повышение температуры тела до 38 градусов, болевой синдром может быть дергающего характера. Также больной может предъявлять жалобы на общее недомогание и синдромы интоксикации.
Позже, наблюдается вскрытие пустулы, из чирья начинает свое опорожнение гнойное содержимое, порою с прожилками крови. Опорожнение чирья заканчивается отхождением некротической пробки. В ходе этого процесса больной замечает существенное облегчение: уменьшение отечности кожного покрова, затихание болевого синдрома и инфильтрации. На месте чирья образуется рубец в течение трех дней. Рубец после чирья может приобретать белый окрас, но в большинстве случаев, он остается незаметным. Цикл развития чирья составляет около 10 дней.
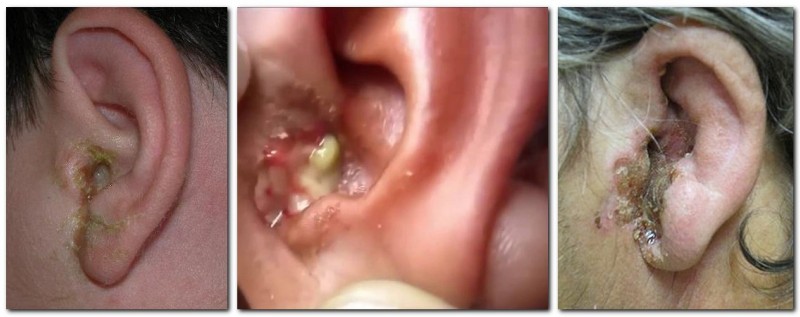
Одиночные чирьи могут возникать в любой области кожного покрова, исключая область ладоней и подошв, потому что там не присутствуют волосяные фолликулы. Зачастую, чирьи развиваются на предплечьях, затылке, животе, ягодицах, пояснице и нижних конечностях. Интенсивным болевым синдромом сопровождаются чирьи наружного слухового прохода и чирей на глазу. А вот развитие чирья на губе, помимо интенсивного болевого синдрома, очень опасно из-за риска развития тромбоза венозных и лимфатических путей с развитием флебитов сосудов мозга и сепсиса.
При появлении чирья в области лимфатических узлов возможно развитие лимфангита и лимфаденита. При чирьях может наблюдаться развитие метастазов, которые распространяются в область печени, почек и других внутренних органов. Осложнения чирьев чаще всего наблюдаются из-за его выдавливания, некорректном местном лечении или травматизации кожного покрова при бритье.
Чирей у ребенка образуется гораздо быстрее, но с более тяжелым течением процесса, нежели у взрослых. Потому чирьи у ребенка нужно как можно скорее подвергнуть осмотру врача-хирурга для определения правильной тактики лечения. Если у ребенка чирьи возникают с особой периодичностью, то стоит показать его гастроэнтерологу, потому как загрязнение и население кишечника патогенной микрофлорой у детей может сопровождаться образованием гнойно-воспалительных процессов на кожном покрове.
Внутренние чирьи могут иметь более выраженную симптоматику и образование более обширного стержня с гнойным содержимым.
Диагностика чирьев редко доставляет трудности для хирурга
При развитии чирья под мышкой, важно дифференцировать его с гидраденитом. При появлении чирья на губе, важно определить степень разлития гнойного процесса на окружающие ткани, потому как при таких локализациях чирья возможны сильные осложнения
Чирей на глазу часто называют ячменем. Его клиника очень специфична, потому как чирей на глазу возникает в районе верхнего века. При его развитии наблюдается выраженная отечность тканей с образованием инфильтрата, что сопровождается сильным зудом, болевым синдромом. В некоторых случаях может наблюдаться присоединение конъюнктивита – воспаления слезного протока в глазу. Чирьи на глазу в народе называют «болезнью грязных рук», потому как очень часто они возникают при чесании глаз немытыми руками. Также они могут развиться после переохлаждения или как осложнение конъюнктивита.