Гистеросальпингография: разновидности, описание процедуры и ее стоимость
Содержание:
- Варианты диагностики
- Показания и противопоказания
- Как проверяют проходимость труб
- Когда запрещено делать гистеросальпингографию?
- Техника проведения
- Что такое ГСГ?
- Показания и противопоказания
- Где можно сделать рентген труб и сколько это стоит?
- Беременность после ГСГ
- ГСГ – метод исследования проходимости маточных труб
- Показания к диагностической гистеросальпингографии
- Методика проведения диагностики
- Результаты
- Когда выполняется сальпингография?
Варианты диагностики
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Показания и противопоказания
Пройти ультразвуковое исследование придатков назначают в следующих случаях:

- При бесплодии, когда женщина не может забеременеть в течение года при регулярных половых актах без предохранения.
- В период подготовки к ЭКО.
- Если у женщины установлено привычное невынашивание, для выявления причин.
- При наличии аномалий развития детородного органа и придатков.
- Для диагностики туберкулеза яичников и яйцеводов.
Обычное УЗИ рекомендуется делать ежегодно всем женщинам в профилактических целях. Ультразвуковая гистеросальпингография проводится по назначению врача, если есть подозрения на патологию, но нужно уточнение.
Пройти обследование рекомендуется женщинам из группы риска:
- При наличии в анамнезе воспалительных процессов придатков и матки — эндометрита, аднексита, сальпингита.
- Если в прошлом были выкидыши и замершие беременности.
- Если были случаи внематочной беременности в прошлом.
- При наличии аномалий строения половой системы перед планированием беременности.
УЗИ матки, яичников и маточных труб обязательно проводится перед зачатием и во время беременности.
Процедура противопоказана при остром воспалительном процессе любого характера. Нельзя делать ГСГ при гидросальпинксе, эндометрите, кольпите, аднексите. Во время ОРВИ также не рекомендуется проходить процедуру, так как возрастает риск инфицирования матки в процессе введения катетера.
Как проверяют проходимость труб
При любом методе исследования проходимости маточных труб начинается все с осмотра гинекологом и назначения им сдачи необходимых анализов. Кроме того, врач должен подобрать время, когда пациентке лучше пройти процедуру. Во избежание неточности результатов специалист должен быть уверен, что в день исследования матка женщины будет находиться в расслабленном состоянии, тогда и риск спазмов гораздо меньше. После сдачи обязательных анализов и правильной подготовки проводится сама процедура по установлению проходимости маточных труб.
Какие анализы нужны для ГСГ
Первыми в списке необходимых анализов идут общие исследования мочи, крови и ее биохимия. Обязательными являются проверки на сифилис, ВИЧ, гепатит. Сдать нужно и мазок из влагалища на исследование его микрофлоры. При назначении рентгена маточных труб обязательно сделать тест на беременность или сдать анализ крови на ХГЧ. Это исследование является отличием процесса подготовки к ГСГ и ЭХО-ГСГ, ведь последний может быть применен для беременных женщин.
Подготовка к ГСГ труб
Такая процедура требует от женщины особого поведения в несколько дней до даты исследования. Последняя приходится исключительно на 5-9 сутки менструального цикла. Сама подготовка к ГСГ маточных труб включает следующие правила:
- За 1-2 дня до ГСГ нужно отказаться от половых контактов.
- В течение недели перед обследованием не рекомендуются процедуры спринцевания и использование специальных средств личной гигиены, т.е. тампонов.
- Прекратить за неделю до обследования нужно и применение вагинальных свечей, спреев или таблеток при отсутствии согласования их с врачом.
- В день обследования лучше удалить лишние волосы на наружных половых органах.
- Перед ГСГ обязательно опорожнить мочевой пузырь и кишечник. Если стула не было, то нужно провести очистительную клизму.
Последствия
Даже безопасность процедуры ГСГ не гарантирует отсутствия негативных ее последствий. Первой в списке идет аллергическая реакция на контрастный состав. Это явление характерно для женщин, у которых раньше уже отмечались такие «ответы» при других обследования. Аллергия может возникнуть и у пациенток, страдающих бронхиальной астмой. Еще реже отмечаются кровотечения, инфекции или перфорация матки.
Рентгеновское излучение и вовсе не несет никакой опасности для женщины, ведь его доза в количестве 0,4-5,5 мГр гораздо ниже, чем та, которая могла бы привести к повреждению тканей. В большинстве случаев боль и небольшие кровяные выделения проходят сами через несколько дней. Главное – это ограничить себя от тампонов, спринцеваний, посещений ванны, сауны или бани. Если же кровь не проходит в течение пары дней, при этом еще сопровождается неприятным запахом, то обратитесь к лечащему врачу.
Когда запрещено делать гистеросальпингографию?
Несмотря на широкое применение ГСГ, все же существуют определенные противопоказания.
К ним относится:
- гиперчувствительность к препаратам на основе йода, так как контраст является йодсодержащим веществом;
- местный воспалительный процесс, так как присутствует риск обострения болезней;
- цервицит;
- бартолинит;
- острые инфекционные заболевания (грипп и ОРВИ);
- гнойные образования в области промежности;
- выраженная гипокоагуляция (нарушение свертывания крови);
- тяжелая кардиальная, респираторная, почечная недостаточность.
Также стоит отметить, что при молочнице исследование можно проводить только после завершения курса противогрибковой терапии. Это позволяет избежать распространения инфекции при ГСГ. Если у пациентки диагностирована киста яичника, решение о проведении гистеросальпингографии решается в индивидуальном порядке.
Применение диагностической методики запрещается при беременности, менструации и в лактационном периоде.
К относительным противопоказаниям относится:
- лейкоцитоз, ускоренная СОЭ;
- гипертиреоз;
- наличие эритроцитов, слизи в моче.
Техника проведения
Во время рентгенологического исследования внутренних половых органов применяется контрастное вещество. Используют водорастворимые контрасты:
- верографин;
- урографин;
- кардиотраст.
Процедуру проводят под местной анестезией, наркоза не требуется.
Женщину укладывают на специальное гинекологическое кресло, которое не создает помех рентгеновским лучам. Положение тела — как при гинекологических операциях. Область наружных половых органов обрабатывают антисептиком.
Сначала гинеколог проводит ручное обследование, затем осматривает шейку матки на зеркалах. После этого в шеечный канал вводится трубочка, которую подсоединяют к шприцу с контрастным веществом. Вводимая жидкость должна быть подогрета до температуры тела. Благодаря этому обеспечивается отсутствие болевых ощущений и спазмов.
Контрастная жидкость поступает в полость матки и маточных труб. Затем проводится серия рентгеновских снимков. После окончания процедуры трубочку удаляют. Выделение остатков контрастного вещества происходит через канал шейки матки и влагалище.
Гистеросальпингография практически безболезненна. Женщины отмечают небольшой дискомфорт, связанный с растяжением матки контрастным веществом. Эти ощущения проходят в течение получаса после окончания процедуры. Чтобы женщине было менее больно, после ГСГ ее оставляют полежать на кушетке в течение часа.
Лучевая нагрузка при гистеросальпингографии не превышает допустимых норм и безвредна для организма. Это достигается благодаря использованию современной цифровой аппаратуры.
Что такое ГСГ?
Гистеросальпингография (ГСГ) – метод исследования состояния матки и проверки проходимости маточных труб, позволяющий обнаружить целый ряд заболеваний и проблем в организме:
- непроходимость маточных труб различной этиологии;
- патологии матки – дефекты, деформации, полипы, эндометрит и т.д.;
- спайки;
- кисты;
- опухоли, в том числе злокачественные.
Существует две разновидности ГСГ:
- Ультразвуковая ГСГ (ЭхоГСГ, ЭГСС, гистеросальпингоскопия) проводится с помощью ультразвука, считается более безвредной, но менее информативной.
- Рентгеновская гистеросальпингография по показаниям и проведению схожа с УЗ-диагностикой. Поскольку воздействие рентгеновского излучения на организм несет в себе определенные риски, исследование является более вредным, но при этом значительно более точным.
Показания и противопоказания
Основанием для проведения гистеросальпингографии является направление врача, без этого рентгенографическое обследование ни государственные, ни частные диагностические центры не проводят. Наиболее частой причиной назначения ГСГ является диагностика причин бесплодия, когда женщина в течение года (при возрасте до 35 лет) или полугода (старше 35) при регулярных попытках зачать ребенка не может забеременеть.
Помимо этого поводом для проведения гистеросальпингографии может стать подозрение на ряд патологий и аномалий развития матки: нарушение анатомического строения, миомы, полипы, спайки, туберкулез и т.п.
Существует ряд факторов, при наличии которых ГСГ не проводится:
- беременность. Несмотря на то, что вред от процедуры для организма женщины минимален, излучение негативно влияет на плод. Врачи категорически запрещают проводить ГСГ при малейшем подозрении на беременность. За месяц до процедуры рекомендуют ограничивать сексуальные контакты или тщательно предохраняться;
- аллергия на контрастный препарат и латекс (для ГСГ-рентгена). Поскольку во время процедуры используются йодсодержащие вещества, аллергическая реакция на них является серьезным препятствием для анализа;
- маточное кровотечение;
- воспалительные процессы в организме, особенно в области половых органов и органов малого таза, обострение хронических заболеваний;
- уже обнаруженные патологии в матке и яичниках – кисты, опухоли;
- гипертиреоз;
- тромбофлебит;
- инфекции и бактериальные заболевания.
Подготовка к ГСГ маточных труб
Итак, если направление на исследование получено и выбран тип диагностики, необходимо еще некоторое время для подготовки к процедуре.
Поскольку гистеросальпингография среди противопоказаний имеет воспалительные процессы, а также бактериальные и инфекционные заболевания, перед исследованием пациентке нужно будет сдать анализы для исключения подобных факторов. Нужно отметить, что разные клиники устанавливают различный список требуемых результатов обследования и разные сроки их действия, поэтому точные условия лучше узнавать после выбора медицинского центра.
Показания и противопоказания
Основным показанием к ГСГ маточных труб является неспособность зачать ребёнка в течение долгого времени. Кроме того, если у женщины в анамнезе имеются выкидыши, то врач обязательно направляет ее на процедуру.
Рентгеновская или Эхо ГСГ рекомендована пациенткам, у которых выявлены следующие состояния:
- бесплодие негормонального генеза;
- физиологические отклонения в строении органов репродуктивной системы – приобретённые (например, после травм) или врождённые;
- осложнённое течение предыдущих беременностей, тяжёлые роды, внематочное прикрепление эмбриона, выкидыши на раннем или позднем сроках в анамнезе;
- истмико-цервикальная недостаточность;
- подозрение на туберкулёз, миому, наличие полипов, необходимость дифференциальной диагностики природы выявленной опухоли;
- мониторинг осложнений ранее перенесённых или хронических заболеваний (эндометриоза, сальпингита), послеоперационное наблюдение.
Иногда ГСГ выполняет функцию скрининга, например, при планировании беременности, даже при отсутствии проблем с зачатием. Процедура является обязательным этапом подготовки к стимуляции овуляции, которая противопоказана при непроходимости труб.
Гистеросальпингография может назначаться и в других случаях по усмотрению врача, например, если у пациентки появились подозрительные выделения.
В каких случаях гистеросальпингографию делать нельзя
К ГСГ маточных труб имеются противопоказания:
- воспаление матки и её придатков;
- если чистота во влагалище оценена ниже второй степени, что может говорить о воспалительном или инфекционном процессе;
- беременность, поскольку при рентгене существует вероятность облучения плода. К Эхо-ГСГ данное противопоказание не относится;
- подозрение на внематочную беременность;
- тяжёлые заболевания сердечно-сосудистой системы;
- аллергия на компоненты контрастного раствора, который используется при процедуре.
Где можно сделать рентген труб и сколько это стоит?
Гистеросальпингография – достаточно распространенный диагностический метод, который широко применяется как в государственных клиниках (бесплатно), так и в частных. Стоимость ГСГ в частных медучреждениях, как правило, колеблется в пределах 3500 — 5000 рублей. ГСГ методом ультразвукового исследования обойдется на порядок дороже – от 5000 до 8000 рублей.
Указанные цены можно считать лишь условными, потому что верхняя планка стоимости процедуры может подниматься гораздо выше. Все зависит от перечня дополнительных услуг, которые предлагает клиника:
- консультация;
- наркоз;
- присутствие на процедуре родственников и пр.
Непроходимость маточных труб входит в семерку самых распространенных причин бесплодия. По разным данным, с этим диагнозом сталкивается чуть ли не каждая четвертая бездетная женщина, но при своевременной диагностике он не является приговором. Врачи советуют не бояться боли и решаться на процедуру как можно раньше. Выбрав клинику с точным современным оборудованием и квалифицированным персоналом, вы узнаете все о состоянии органов своей репродуктивной системы и сможете выбрать верную тактику лечения.
Беременность после ГСГ
После ГСГ беременность может наступить уже в текущем менструальном цикле. Однако врачи не рекомендуют приступать к зачатию в этом же месяце, если применялась рентген-методика. На репродуктивную систему воздействует ионизирующее излучение, что может плохо повлиять на развитие плода или спровоцировать выкидыш.
Вероятность зачатия после ГСГ
Ультразвуковая ГСГ маточных труб является не только проверкой состояния их проходимости, но и медицинской терапевтической процедурой. Создаваемое жидкостью давление на внутренние стенки способствует разрыву мелких спаек, устраняя, тем самым, причину непроходимости. Поэтому именно после такого исследования женщина может забеременеть. Если беременность после ГСГ не наступает, и непроходимость не подтверждается, то врач будет искать другие причины женского бесплодия.
В интернете пишут, что после ГСГ у женщин повышается риск внематочной беременности. Однако это – всего лишь миф, так как упомянутая патология напрямую связана с отклонениями в строении и функциональности фаллопиевых труб. К диагностике они никакого отношения не имеют.
Когда после гистеросальпингографии можно планировать беременность
Беременность после ГСГ можно планировать не ранее, чем через полгода, потому что в момент проведения процедуры организм пациентки принимает большую дозу облучения.
Ультразвуковые волны безвредны, поэтому после прохождения Эхо-ГСГ описанные ограничения отсутствуют.
О задержке после исследования
Процедура всё-таки является стрессом для женского организма. Поэтому задержка после ГСГ на несколько дней считается нормальной. Если же пациентка имела половые контакты, то стоит проверить, не связан ли сбой цикла с беременностью.
ГСГ – метод исследования проходимости маточных труб
Но для начала – несколько слов о том, что же такое маточные трубы и какую роль они играют в зачатии. Это отдел репродуктивной системы, который фактически соединяет яичник и матку. Яйцеклетка, созревающая в яичнике и выходящая из фолликула, попадает сначала в своеобразный «коридор» – фаллопиеву трубу. Если яйцеклетка встречается со сперматозоидом, то именно в маточной трубе происходит оплодотворение, и зародыш движется по ней в полость матки, где прикрепляется к стенке (имплантируется) и затем развивается в течение 9 месяцев. Таким образом, маточная труба должна быть проходима, без этого наступление нормальной беременности просто невозможно.
По разным причинам проходимость маточных труб может нарушаться: из-за воспалительных процессов, спаек, инфекционных заболеваний и т.д. В этом случае яйцеклетка не может пройти тот «путь», по которому она должна попасть в полость матки, и поэтому беременность не наступает. Бывают ситуации, когда зародыш имплантируется не в полости матки, а непосредственно в маточной трубе: это называется внематочной, или трубной, беременностью. Такое развитие событий опасно для женщины, так как обычно приводит к разрыву трубы примерно на 4-6 неделе беременности.
Надеемся, теперь вам стало понятно, почему гинекологи направляют женщин с диагнозом «бесплодие» на проверку проходимости маточных труб: неправильное функционирование этих органов является серьезным препятствием к зачатию.
Метод обследования состояния маточных труб и полости матки называется гистеросальпингографией (от hystera – матка (греч.) и salpinx – маточная труба (греч.)). Суть обследования состоит в том, что полость матки и маточных труб заполняется контрастным веществом, которое вводится с помощью катетера через влагалище. Затем, используя методы рентгена или УЗИ, врач изучает состояние органов (контрастное вещество позволяет выявить различные образования, спайки, воспаления и т.д.), а также фиксирует, выходит ли контраст через маточные трубы в брюшную полость. Если это происходит, состояние маточных труб в норме, их проходимость не нарушена.
Существует два вида ГСГ – рентгеновская и эхогистеросальпингоскопия (эхо-ГСГ маточных труб). При использовании рентгена контраст вводится не сразу, а порциями, и врач последовательно выполняет несколько снимков. При УЗИ в матку вводится физиологический раствор, который оказывает дополнительное терапевтическое действие, например, разрывая небольшие спайки. Именно поэтому после ультразвуковой ГСГ нередко наступает долгожданная беременность, если проблема состояла лишь в наличии небольших патологий.
Показания и противопоказания
Общим показанием к проведению ГСГ является диагностика для выявления причин бесплодия. Также обследование назначается женщинам, у которых было несколько выкидышей, для установления причин невынашивания ребенка.
Другими показаниями к гистеросальпингографии являются:
- уже диагностированные патологии матки: для контроля ее состояния;
- аномалии развития матки и маточных труб;
- подозрение на туберкулез половых органов;
- подозрение на истмико-цервикальную недостаточность.
Противопоказаниями для проведения процедуры являются, например, почечная или сердечная недостаточность, гипотиреоз, острые воспаления половых органов, маточные кровотечения, наличие изменений в анализах крови и мочи, а также аллергия на йод. Кроме того, ГСГ нельзя проводить даже при небольших шансах на наличие беременности. Дело в том, что при рентгеновской ГСГ воздействие рентгеновских лучей на плод имеет крайне негативные последствия. При ультразвуковой ГСГ зародыш может быть буквально «вымыт» из полости матки или маточной трубы током контрастного вещества.
Показания к диагностической гистеросальпингографии
Гистеросальпингография проводится для выявления:
- патологических состояний матки и маточных труб, которые могут стать причиной бесплодия;
- причин невынашивания беременности.
ЭКОГистероскопия показана при следующих заболеваниях:
- субмукозная миома матки;
- полипы матки;
- гиперплазия эндометрия;
- эндометриоз;
- спайки в полости матки;
- аномальное строение матки;
- спайки в маточных трубах;
- истмико-цервикальная недостаточность.
| Наименование патологии | Влияние патологии на наступление беременности |
| Субмукозная миома матки | Основной причиной развития миоматозных узлов является гормональный сбой, поэтому вероятность зачатия ребенка будет зависеть от степени нарушения. Также на наступление беременности влияют размеры узлов, так как они приводят к изменению структуры матки, что нарушает процесс имплантации оплодотворенной яйцеклетки в ее стенку. |
| Полипы матки | Наступление беременности будет зависеть от степени выраженности заболевания, то есть от количества (единичные или множественные) и размера (маленькие или крупные) полипных выростов. Так как крупные и множественные полипы могут мешать продвижению сперматозоидов в маточные трубы, а также нарушать имплантацию оплодотворенной яйцеклетки в стенку матки. После проведения лечения (хирургическое удаление, гормональная терапия) вероятность наступления беременности значительно увеличивается. |
| Гиперплазия эндометрия | Данное заболевание характеризуется значительными изменениями в эндометрии (разрастание слизистого слоя) и нарушением процесса овуляции. Наступление беременности при эндометриозе считается возможным лишь после проведения адекватного лечения (например, выскабливание, прием гормональных препаратов). Следует заметить, что в случае наступления беременности могут возникнуть такие осложнения как преждевременное прерывание беременности, выкидыш, а также задержка внутриутробного развития плода. |
| Эндометриоз | Как правило, развитие эндометриоза связано с гормональными нарушениями в организме женщины, поэтому в пятидесяти процентах случаев данное заболевание вызывает наступление бесплодия. Тем не менее, возможность наступления беременности при данной патологии не исключается. |
| Спайки в полости матки | Вероятность наступления беременности будет зависеть от выраженности спаечного процесса. Наличие синехий в полости матки препятствует имплантации оплодотворенной яйцеклетки. Доказано, что при данном заболевании возможность зачатия снижается до двадцати процентов. |
| Аномальное строение матки | У женщин в трех процентах случаев встречаются различные аномалии строения матки. Существуют следующие виды аномального строения матки:
|
| Спайки в маточных трубах | Спайки, как правило, образуются вследствие имеющегося или перенесенного ранее воспалительного процесса. В двадцати – двадцати пяти процентов случаев данные патологические изменения приводят к развитию бесплодия у женщин. |
| Истмико-цервикальная недостаточность | Это состояние, которое характеризуется тем, что при беременности с увеличением размеров плода увеличивается нагрузка на перешеек и шейку матки, что приводит к их преждевременному раскрытию. Данное патологическое состояние увеличивает риск невынашивания беременности. |
Методика проведения диагностики
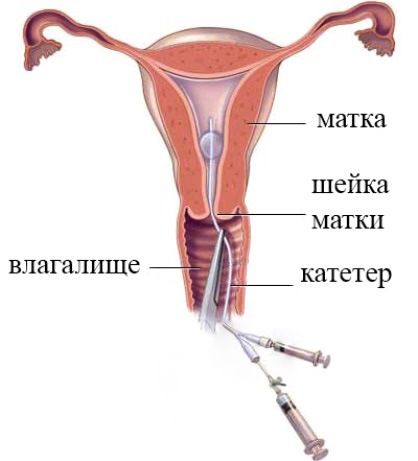
Процедура занимает не слишком много времени. После осмотра в шейку матки вводится специальная трубка (мягкий катетер). Через эту трубку врач с помощью шприца вводит контрастное вещество для рентгенологического исследования в полость матки. Через некоторое время, когда контрастная жидкость проникает в трубы, врач делает рентгеновские снимки, показывающие состояние фаллопиевых труб.
Жидкость для исследования абсолютно безопасна для здоровья. Она без следа выводится из организма пациентки, всасываясь в кровь, не требуя никаких дополнительных процедур для очистки матки.
Больно ли делать процедуру ГСГ маточных труб?
Многих женщин интересует, болезненным ли будет исследование. Процедура считается безболезненным малоинвазивным методом диагностики, поэтому перед процедурой не требуется наркоз или местная анестезия. В некоторых случаях применяется местное обезболивание с помощью лидокаина, если у пациентки нет индивидуальной непереносимости анестезирующего средства.
Во время процедуры могут наблюдаться неприятные ощущения, напоминающие менструальные боли внизу живота. Через час после окончания обследования они пропадают.
Результаты
Рентгеновские снимки, если нет спаек, показывают матку, в которой есть жидкость, трубы и контраст, который вытекает вытекающая в брюшную полость. Снимок дает возможность специалисту оценить, насколько проходимы маточные трубы пациентки.
Иногда контраст «тормозит» на определенном участке трубы, что говорит о непроходимости. Также при ГСГ определяются спайки в матки, спайки снаружи трубы, гидросальпинкс, миома и полипы при их наличии. Если ГСГ проведено удачно, результаты всё равно могут быть не точны.
Эффективность процедуры — 65 процентов, а специфичность 80 процентов. Последний показатель означает определение конкретной болезни из возможных. Для проверки полости матки пациентки делают также гистероскопию.
Когда выполняется сальпингография?
Данное исследование входит в комплексное обследование при бесплодии. Специалист обычно назначает его при подозрении на непроходимость маточных труб и изменение структуры эндометрия.
Проведение сальпингографии – одна из первых задач, которая стоит перед женщиной, имеющей проблемы с зачатием и/или вынашиванием ребенка. Процедура позволяет обнаружить причины бесплодия анатомического характера: спайки, аномалии строения матки и придатков, новообразования. Сальпингография обычно назначается перед проведением ЭКО.
Показания к проведению:
- оценка проходимости маточных труб;
- спайки и уменьшение просвета маточных труб;
- эндометриоз;
- внутриматочные спайки;
- недоразвитие и деформация матки;
- изменения эндометрия, в т.ч. полипы;
- невынашивание беременности (истмикоцервикальная недостаточность).
Сальпингография дает возможность выявить туберкулезный сальпингит и эндометрит. При наличии полипов можно определить их количество, размер, форму. Процедура также проводится для дифференциальной диагностики субмукозной миомы матки.
Противопоказания для проведения процедуры:
- беременность;
- острые воспалительные процессы матки и придатков (кольпит, бартолинит, цервицит);
- маточное кровотечение;
- травмы половых органов;
- неподходящие дни менструального цикла.
В нашей клинике проводятся два вида исследования для оценки проходимости маточных труб:
- Гистеросальпингография (с использованием рентгеновского оборудования);
- Эхогистеросальпингография (ультразвуковая гистеросальпингография).