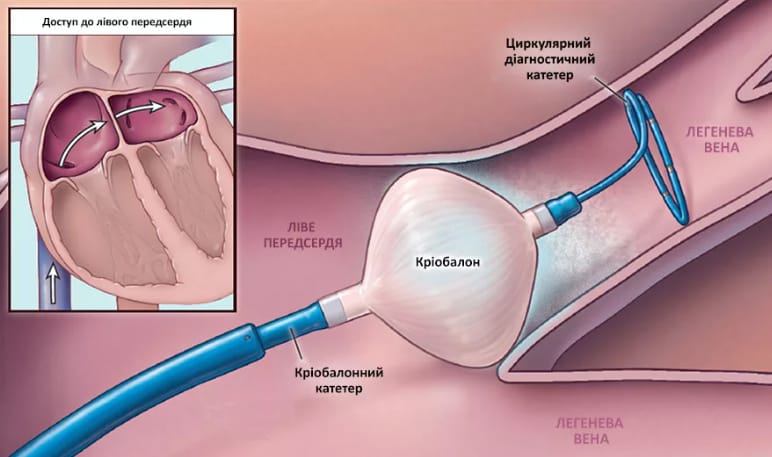
Операции при пороке сердца: показания, методики, осложнения и стоимость
Содержание:
Лечение в послеоперационном периоде
В отделении интенсивной терапии проводится наблюдение за гемодинамикой после операции. Пациента подключают к непрерывному монитору и контролируют частоту сердечных сокращений, артериальное давление, дыхание.
С целью обезболивания вводятся аналгетики. Обязательно используется кислородная маска для дыхания. Капельно в подключичный катетер вводится питательный раствор, витамины, антибактериальные препараты для предотвращения пневмонии.
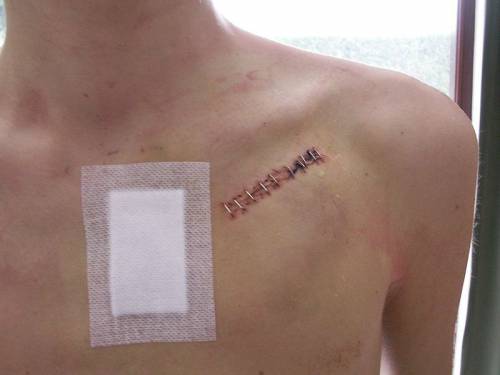 При вмешательствах на клапанах швы снимают спустя 7–10 дней
При вмешательствах на клапанах швы снимают спустя 7–10 дней
При установке механического вида искусственного клапана с первых дней назначаются антикоагулянты непрямого действия (Фенилин, Варфарин). Дозировка подбирается на основании результатов определения протромбинового индекса. Его поддерживают на уровне 35–45%.
После выписки из стационара проверять протромбин придется не реже, чем раз в месяц. Кроме того, из пищи необходимо исключить продукты, богатые витамином К, поскольку он повышает свертываемость и снижает действие антикоагулянтов.
К таким продуктам относятся:
- зеленый чай,
- капуста (особенно брокколи),
- шпинат,
- бобовые,
- кофе,
- листовой салат.
Чем опасна тахикардия, и какие последствия возможны при ее развитии?
Виды тахикардии
Прежде, чем говорить о том, чем опасна тахикардия сердца, нужно понять, что это заболевание происходит из-за нарушений работы разных его отделов. Разные виды заболевания несут и разные опасности для человека.
Анатомически сердце разделено на предсердие и желудочки. В зависимости от того, где локализуется очаги нарушений ритма, различают:
- синусовую тахикардию, которая развивается в предсердии, то есть в синусовом узле;
- предсердная или желудочковая пароксизмальная тахикардия — она возникает в предсердии или желудочках когда в этих отделах происходит искажение сигнала, подаваемого синусным узлом.
Чем опасна для человека тахикардия?
Отвечая на вопрос, опасна ли тахикардия сердца, любой врач однозначно ответит утвердительно, ведь по своей сути это работа сердца на износ. Оно работает неэффективно, так как из-за участившегося ритма желудочки не успевают наполняться кровью. Получается, что орган работает быстрее, но скорость не позволяет делать свою работу качественно. Отсутствие крови в желудочках не поставляет кислород к остальным органам и в этом кроется основная опасность нарушения ритма.
Желудочковая тахикардия может стать виновницей ишемической болезни и инфаркта миокарда, так как при ней нарушается кровоснабжение сердца. В особо тяжелых случаях нарушения ритма могут приводить к сердечной недостаточности, причем эта болезнь развивается даже у тех, кто совершенно здоров, но симптомы долгое время оставались без внимания.
Также это приводит к отекам легких и нарушениям кровоснабжения мозга, а также к тромбоэмболии легочной артерии. К этим последствиям приводит пароксизмальная разновидность болезни. Хроническая сердечная недостаточность помимо изнашивания сердечной мышцы дает и другие побочные проблемы — аритмический шок, астму сердца. Как понятно практически каждому, тахикардия это опасно и может окончиться внезапным летальным исходом.
Но даже при самом благоприятном прогнозе, когда болезнь не приводит к серьезным последствиям, она крайне тяжело переносится организмом. При нарушении сердечного ритма человек быстро начинает чувствовать усталость, одышку, сильное головокружение и боли в груди. Поэтому даже сами симптомы могут представлять опасность для здоровья.
Как не допустить развитие опасных последствий этого вида аритмии?
Прежде всего, нужно внимательно слушать свой организм. При первых признаках участившегося ЧСС в состоянии покоя обратиться за медицинской помощью, найти причину и сосредоточиться на ее лечении. Тахикардия может быть хронической, когда ее признаки ощущаются постоянно, что весьма опасно скорейшим развитием основного заболевания. Это состояние требует пристального наблюдения и постоянного контроля врача.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Но даже эпизодические приступы нельзя оставлять без внимания, иначе они могут привести к развитию хронической формы. Главное, что нужно помнить — это сигнал, который подает нам сердце, когда в организме что-то идет не так.
Source: lechenie-gipertoniya.ru
Виды
Недостаточность митрального клапана
Митральный порок сердца развивается вследствие нарушения нормального функционирования двустворчатого клапана.
Имеет три подвида:
- относительная;
- органическая;
- функциональная.
Если у человека развилась относительная недостаточность, то при этом состоянии сам клапан не подвергается патологическим изменениям, а увеличивается отверстие, которое он будет не в состоянии полностью перекрыть своими створками.
Органическая недостаточность, в большинстве клинических случаев, развивается как следствие ранее перенесённого ревматоидного эндокардита, который спровоцировал образование соединительной ткани на створках митрального клапана. Это стало причиной их укорочения. Его створки не до конца закрываются, и поэтому доля крови снова возвращается в предсердие.
При функциональной недостаточности происходит сбой в функционировании мышечного аппарата, который регулирует работу митрального клапана.
Симптомы:
- акроцианоз;
- щеки и губы приобретают иссиня-розовый цвет;
- одышка;
- усиленное сердцебиение;
- вены на шее набухают;
- в размерах увеличивается печень (гепатомегалия);
- дрожание грудины. В медицине такое состояние именуют «кошачье мурлыканье».
Митральный стеноз
Митральный стеноз развивается у человека вследствие ранее перенесённого . В редких случаях он проявляется как врождённый порок сердца. В результате патологических изменений митральный клапан значительно изменяет свой внешний вид – он становится воронкообразным. При данном заболевании необходимо как можно скорее проводить квалифицированное лечение, чтобы избежать плачевных последствий. При своевременном вмешательстве люди живут очень долго, так как этот порок не является приговором. Сколько это будет – 20 или 50 лет, сможет сказать только врач.
Симптомы:
- сильный кашель;
- боли в сердце;
- кровохаркание;
- сердцебиение учащённое, наблюдаются перебои в работе сердца;
- акроцианоз;
- на лице образуется цианотический румянец, внешне напоминающий «бабочку»;
- при прощупывании пульса на руках может отмечаться его отличие;
- мерцательная аритмия;
- сердечная астма – пациенту тяжело вдохнуть;
- в сложных случаях развивается отёк лёгкого.
Аортальный порок сердца
Аортальный порок сердца – патология, развивающаяся вследствие недостаточного смыкания полулунных заслонок.
Симптомы:
- головные боли;
- головокружение;
- ортостатические обмороки;
- одышка;
- усиленное сердцебиение;
- слабость во всём теле;
- бледность;
- акроцианоз;
- чувство усиления пульсации в височных, подключичных и сонных артериях;
- симптом Мюссе – человек сидит и ритмично покачивает головой;
- капиллярный пульс. Окрас ногтевых фаланг изменяется после надавливания на ноготь;
- симптом Ландольфи. По время систолы зрачки у пациента становятся уже, а во время диастолы – расширяются. Характерный признак аортального порока сердца.
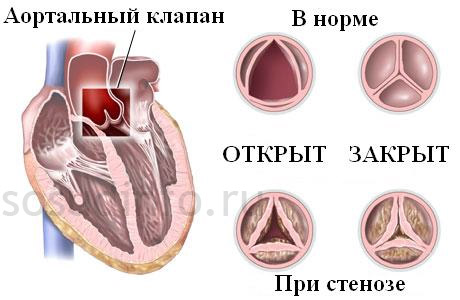
Стеноз устья аорты
Среди основных причин его развития следует отметить такие: ревматический эндокардит, врождённые аномалии (по этой причине он может быть врождённым пороком сердца), атеросклероз. Суть стеноза – створки полулунного клапана аорты срастаются, и это мешает изгнанию крови в аорту во время сокращения левого желудочка.
Симптомы:
- боли в области сердца, носящие стенокардический характер;
- головные боли;
- обморочные состояния;
- головокружение;
- кожа становится бледной;
- пульс очень редкий и слабый;
- систолическое АД снижается;
- пульсовое давление уменьшается;
- диастолическое АД в норме.
Трикуспидальная недостаточность
К основным причинам развития этого состояния можно отнести септический и ревматический эндокардит, травмы.
Симптомы:
- отеки, вплоть до асцита;
- человек отмечает появление тяжести в правом подреберье;
- кожа имеет синюшный оттенок, иногда с желтизной;
- сильно набухают вены печени, шеи;
- периферический пульс становится малым и частым;
- АД снижается.
От того, сколько будет продолжаться венозный застой, зависит улучшение или ухудшение состояния пациента. Если своевременно не начать проводить лечебные мероприятия, то состояние пациента начнёт резко ухудшаться, и возникнут следующие осложнения:
- нарушение функции почек;
- сбой в работе печение и всего ЖКТ.
Недостаточность аортальных клапанов
Аортальные пороки сердца – на втором месте по частоте, чаще встречаются у мужчин, в 1/2 случаев сочетаются с митральными пороками. Причиной возникновения могут быть как ревматические, так и атеросклеротические изменения аорты.
Во время систолы (сокращения и сжатия) левого желудочка, кровь проходит в аорту, это – в норме. Если аортальный клапан полностью не закрывается, либо аортальное отверстие расширено, то кровь возвращается обратно в левый желудочек во время его «расслабления» – диастолы. Идёт перерастяжение и расширение его полости (дилатация), сначала только компенсаторная (временное «сглаживание» неудобств для сохранения функции), а затем растягивается левое предсердие и митральное отверстие. В итоге получаем застой в малом круге, гипертрофию мышечных стенок сердца.
Признаки: если порок декомпенсирован, при измерении артериального давления нижняя цифра (диастолическое давление) может падать практически до нуля. Пациенты жалуются на головокружение, если быстро меняется положение тела (лёг – встал), приступы удушья по ночам. Кожа бледная, видна пульсация артерий на шее (пляска каротид) и покачивание головы. Зрачки глаз и капилляры под ногтями (видно при надавливании на ногтевую пластину) также пульсируют.
Лечение: профилактическое – при компенсированном пороке, радикальное – вшивается искусственный аортальный клапан.
Прогноз: изолированный порок примерно в 30% находят случайно, при плановом обследовании. Если дефект клапана невелик и нет выраженной сердечной недостаточности, люди даже не подозревают о пороке и живут полноценной жизнью.
Последствие аортального порока – сердечная недостаточность, застой крови в желудочке
Диагностика приобретенных пороков сердца
Диагностика приобретенных пороков сердца начинается с детального сбора информации. На первичном приёме врач подробно расспросит вас, на что именно вы жалуетесь, какие симптомы вас беспокоят, есть ли у вас или у ваших близких родственников другие сердечно-сосудистые заболевания.
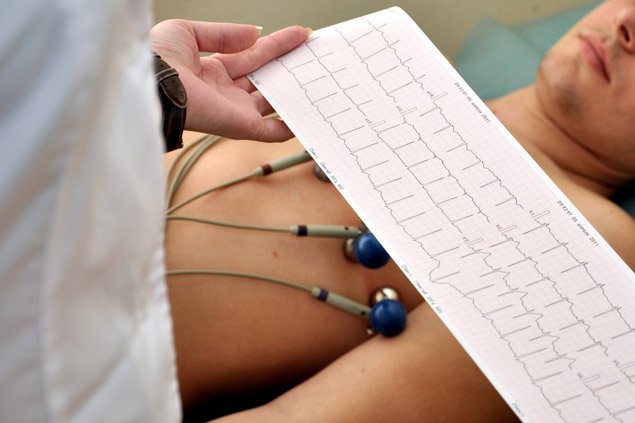
После этого проведёт визуальный осмотр, включая выслушивание вашего сердца. Если, помимо ваших жалоб, обнаружатся характерные для пороков шумы и смещение границ сердца, врач для подтверждения диагноза назначит вам дополнительные обследования, среди которых могут быть:
-
Электрокардиография (ЭКГ)
Поможет выявить различные нарушения ритма и обменных процессов в миокарде, характерные для пороков сердца. -
Суточное мониторирование ЭКГ по Холтеру
Поможет подробно изучить ритмическую картину и выявить ишемию миокарда, если таковая есть. -
Эхокардиография (ЭхоКГ) с допплерографией
Один из самых эффективных методов диагностики приобретённых пороков сердца: наглядно покажет поражения клапанов и поможет оценить их выраженность и степень влияния на потоки крови внутри сердца. -
Рентген органов грудной клетки
Поможет выявить венозный застой в лёгких и уточнить, есть ли характерный выпот в плевральной полости. -
Лабораторные исследования
Помогут выявить изменения в крови, характерные для пороков сердца и других сердечно-сосудистых патологий, которые им сопутствуют. -
КТ и МРТ сердца
Помогут в деталях изучить имеющиеся поражения клапанов и точно составить тактику дальнейшего лечения.
Виды оперативных вмешательств
Конкретная операция выбирается кардиохирургом в зависимости от разновидности порока и степени дефектов сердечных камер и крупных сосудов. В настоящее время организованы кардиологические центры со специальной аппаратурой, позволяющей оперировать остановленное сердце с подключением к искусственному кровообращению, использовать гипотермию (снижение температуры тела).
- При открытом артериальном (боталловом) протоке проводится перевязка и пересечение ненужного сосуда.
- Дефект межжелудочковой или межпредсердной перегородки требует ушивания, пластики тканей перегородки с наложением «заплатки» для полного прекращения сообщения между предсердиями или желудочками.
- Суженные сосуды по возможности расширяют стентами или удаляют узкий участок (при стенозе устья аорты).
- При нарушении позиции отводящих артерий необходимо исправление локализации с перемещением сосудов.
- Клапанные пороки устраняются с помощью установки искусственных аналогов или гомотрансплантата.
- При стенозировании клапанов и атриовентрикулярного отверстия проводится комиссуротомия, расширение с установкой кольца для предупреждения повторного сращения.
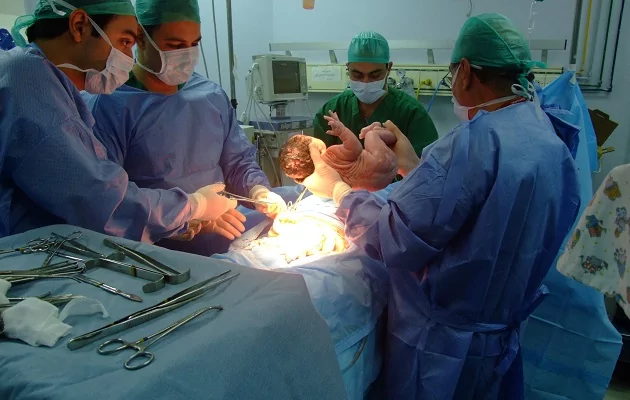
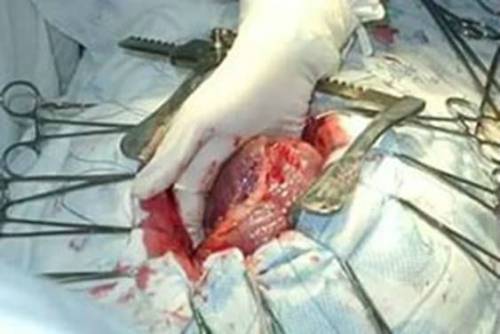 Хирург буквально держит сердце пациента в ладонях
Хирург буквально держит сердце пациента в ладонях
Идеальных клапанов пока не существует. Они делятся на 2 вида:
- механические
— изготовлены из металла, синтетических тканей, одно- или двухстворчатые, рассчитаны на срок до 50 лет, требуют постоянного приема антикоагулянтов; - биологические
— сделаны из ткани человека или свиньи, через 12 лет могут потерять эластичность и потребуют замены. Показаны в пожилом возрасте и при невозможности приема антикоагулянтов.
Если использовались искусственные клапаны, то пациент всю оставшуюся жизнь должен принимать лекарства, способствующие разжижению крови. При использовании гомотрансплантатов необходимы цитостатики, предупреждающие отторжение тканей.
Сложные, комбинированные пороки могут потребовать повторных вмешательств с соблюдением перерывов от нескольких месяцев до года.
Диагностика
Сегодня используются различные способы определения локализации, разновидности и тяжести порока сердца. В первую очередь проводится опрос больного, потом его объективный осмотр, который в некоторых случаях может натолкнуть на мысль о типе порока
Также важное значение имеет пальпация, перкуссия и аускультация, когда, например, при митральном стенозе может быть услышан “ритм перепела”, известный еще как трехчленный ритм
Клиника
Многое зависит от тяжести порока, часто выражаемой степенью гемодинамических нарушений. Легче протекают компенсированные формы ППС, сложнее и тяжелее — декомпенсированные пороки, когда наблюдаются органические изменения различных отделов сердца.
Клиническая картина пролапса митрального клапана
Жалобы чаще всего проявляются в фазу декомпенсации порока. Во время выполнения физической работы возникает одышка, которая при тяжелом состоянии начинает проявляться в состоянии покоя. Нередко больных беспокоит сердцебиение, сухой надсадный кашель, при гипертрофии правого желудочка ощущается боль в области сердца.
При объективном осмотре у больного может быть заметно посинение носогубного треугольника, набухание вен на шее. У детей при увеличении и расширении правого желудочка образовывается “сердечный горб”. При прослушивании сердечной деятельности нередко отмечается шум во время систолы и акцент второго тона над легочной артерией.
Клиническая картина митрального стеноза
Больных может беспокоить одышка, которая поначалу появляется только при упражнениях или физической работе, а при прогрессировании болезни развивается в покое. Также нередко отмечается охриплость голоса, сухой кашель, который может доходить до кровохарканья. Дополнительно больные могут жаловаться на боли в сердце и слабость.
При объективном осмотре определяется бледная кожа, на щеках может быть румянец, в то время как губы и кончик носа имеют синеватый оттенок. В области сердца могут ощущаться сильные толчки. Для этого порока характерен трехчленный ритм и шум на верхушке сердца. При определении пульсации на левой руке она будет слабее чем на правой, при этом артериальное давление нередко снижается из-за недостатка сердечного выброса.
Клиническая картина стеноза аорты
На протяжении длительного времени практически никак не проявляется, разве что произошло сужение аортального отверстия на ⅔ от нормального состояния. В таких случаях больные предъявляют жалобы на загрудинные боли, особенно при физической работе. Также может ощущаться головокружение, в тяжелых случаях возникают обморочные состояния.
Прогрессирование левожелудочковой недостаточности проявляется выраженной одышкой, сильной слабостью и утомляемостью. В стадии декомпенсации порока отмечаются отеки нижних конечностей и тяжесть в области печени.
При объективном осмотре заметна бледность кожи, отеки, акроцианоз, вены на шее набухают. При прощупывании в области сердца ощущается сильный толчок, пульсация на руках нередко ослаблена, систолическое давление также может быть снижено.
Клиническая картина недостаточности аортального клапана
Компенсированная форма порока практически не проявляется. Изредка больные отмечают увеличенную частоту сердечных сокращений, сочетаемую с пульсацией за грудиной. В период декомпенсации появляется боль в сердце, схваткообразная, по типу стенокардической, при этом она слабо купируется нитратами. Состояние усугубляется присутствием отеков, одышки, слабости и головокружения.
При объективном осмотре кожа у больного бледная, периферические артерии пульсируют, из-за чего возникает симптом “пляски каротид”. Изменены границы сердца в сторону увеличения, толчок на верхушке часто усилен и смещен. При аускультативном прослушивании тоны ослаблены, определяются органические и функицональные шумы. Также выслушивается патологический тон Траубе, двойной шум Виноградова-Дюрозье. Дополнительно наблюдается повышение пульсового и систолического давления, при этом диастолическое зачастую снижено.
Инструментальные методы обследования
Всем больным с подозрением на порок сердца рекомендуется прохождение эхокардиоскопии, которая обязательно дополняется доплерографией. В результате получается определить степень выраженности расстройства и декомпенсации.
Дополнительные методы обследования:
- электрокардиограмма;
- рентгенография сердца, которая выполняется в трех позициях (боковой, косой и прямой);
- фонокардиограмма;
- компьютерная томография;
- лабораторные анализы.
Причины врожденных пороков
К факторам, вызывающим развитие врожденных пороков относятся:
- генетические причины. Отмечена наследственная предрасположенность к болезни. Брешь в геноме или хромосомные мутации вызывают нарушение правильного развития структур сердца во внутриутробном периоде;
- вредные воздействия внешней среды. Действие ионизирующих лучей на беременную женщину, ядов сигаретного дыма (бензпирен), нитратов, содержащихся во фруктах и овощах, алкогольных напитков, лекарственных препаратов (антибиотики, препараты против опухолей);
- заболевания: коревая краснуха, сахарный диабет, нарушение аминокислотного обмена – фенилкетонурия, волчанка.
Эти факторы могут вызвать проблемы в сердце развивающегося ребенка.
Лечение приобретенных пороков сердца
Лечение приобретенных пороков сердца – комплексный процесс, включающий в себя медикаментозное лечение, специальную диету и коррекцию образа жизни, а в тяжелых случаях – и хирургическое вмешательство. К сожалению, современная медицина пока не в состоянии полностью убрать уже сформировавшиеся поражения клапанов и бывает необходимость их замены на протезы
Вот почему важно как можно раньше выявить приобретенные пороки сердца и вовремя остановить развитие патологического процесса.
Консервативное лечение
Основная цель консервативного лечения приобретенных пороков сердца – правильно подобрать препараты и образ жизни с учетом всех важных факторов, чтобы остановить дальнейшее прогрессирование заболевания.
Обеспечить это может только комплексный подход к лечению приобретенных пороков сердца, с привлечением других специалистов – ревматолога, невролога, терапевта, кардиохирурга и других. Именно такой всесторонний подход мы и практикуем в сети наших клиник.
В консервативное лечение приобретенных пороков сердца входит:
- Терапия основного заболевания, в результате которого развился порок сердца
- Терапия осложнений: например, нормализация сердечного ритма, лечение сердечной недостаточности и других
- Нормализация системного кровообращения
- Профилактика рецидивов основного заболевания
- Профилактика тромбообразования
Хирургическое лечение
Если наши специалисты диагностируют у вас тяжелый порок сердца, вам в обязательном порядке потребуется консультация кардиохирурга, который оценит, нужна ли вам операция.
Среди методов хирургического вмешательства при пороках сердца наиболее эффективны:
-
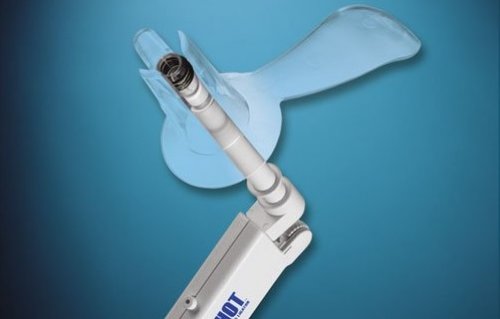
Катетерная баллонная вальвулопластика
Баллон-катетер вводят в область клапана. Баллон раздувается, расширяя суженное отверстие. -
Комиссуротомия (вальвулотомия)
Рассечение спаек, которое проводится на открытом сердце при искусственном кровообращении. -
Протезирование клапана
Поражённый клапан иссекается. На его место устанавливают искусственный – механический или биологический.
Классификация
Существует множество классификаций врождённых пороков.
ВПС условно делят на 2 группы:
1. Белые (бледные, с лево-правым сбросом крови, без смешивания артериальной и венозной крови). Включают 4 группы:
С обогащением малого круга кровообращения (открытый артериальный проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникация и т. д.).
С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
Без существенного нарушения системной гемодинамики (диспозиции сердца — декстро-, синистро-, мезокардии; дистопии сердца — шейная, грудная, брюшная).
2. Синие (с право-левым сбросом крови, со смешиванием артериальной и венозной крови). Включают 2 группы:
- С обогащением малого круга кровообращения (полная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.).
- С обеднением малого круга кровообращения (тетрада Фалло, аномалия Эбштейна и т. д.).
В 2000 году была разработана Международная Номенклатура врождённых пороков для создания общей классификационной системы.
Гипоплазия
Гипоплазия может поражать сердце, как правило, приводя к недоразвитию правого или левого желудочка. Это приводит к тому, что только одна сторона сердца способна эффективно перекачивать кровь к телу и лёгким. Гипоплазия сердца встречается редко, но это наиболее серьёзная форма ВПС. Такие состояния называют синдром гипоплазии левых отделов сердца, когда поражается левая сторона сердца и синдром гипоплазии правых отделов сердца, когда поражается правая сторона сердца
При обоих состояниях, наличие открытого артериального протока (а когда гипоплазия поражает правую сторону сердца, и открытого овального окна) жизненно важно для возможности ребёнка дожить до выполнения операции на сердце, так как без этих путей кровь не сможет циркулировать в организме (или лёгких, в зависимости от стороны поражения сердца). Гипоплазия сердца, как правило, синий порок сердца.
Дефекты обструкции
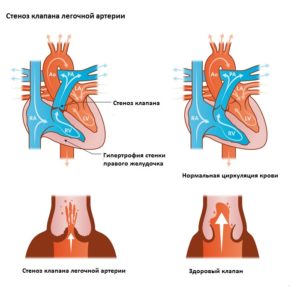
Дефекты обструкции возникают, когда клапаны сердца, артерии или вены стенозированы или атрезированы. Основные пороки — стеноз лёгочного клапана, стеноз аортального клапана, а также коарктация аорты. Такие пороки как стеноз двустворчатого клапана и субаортальный стеноз возникают относительно редко. Любой стеноз или атрезия может привести к расширению сердца и гипертонии.
Дефекты перегородки
Перегородка — стенка ткани, отделяющая левое сердце от правого. При дефектах межпредсердной или межжелудочковой перегородки кровь движется из левой части сердца в правую, уменьшая эффективность работы сердца. Дефект межжелудочковой перегородки наиболее распространённый тип ВПС.
Синие пороки
Синие пороки сердца, называются так, потому что они приводят к цианозу, при этом кожа приобретает голубовато-серый цвет из-за нехватки кислорода в организме. К таким порокам относят персистирующий артериальный ствол, тотальная аномалия соединения лёгочных вен, тетрада Фалло, транспозиция магистральных сосудов, а также врождённый стеноз трёхстворчатого клапана.
Пороки
- Аортальный стеноз
- Дефект межпредсердной перегородки
- Дефект предсердно-желудочковой перегородки
- Стеноз двустворчатого клапана
- Декстрокардия
- Удвоение выходного отверстия левого желудочка
- Удвоение выходного отверстия правого желудочка
- Аномалия Эбштейна
- Синдром гипоплазии левых отделов сердца
- Синдром гипоплазии правых отделов сердца
- Стеноз митрального клапана
- Атрезия лёгочной артерии
- Врождённый стеноз клапана лёгочной артерии
-
Транспозиция магистральных сосудов
- dextro-Транспозиция магистральных сосудов
- senistro-Транспозиция магистральных сосудов
- Врождённый стеноз трёхстворчатого клапана
- Персистирующий артериальный ствол
- Дефект межжелудочковой перегородки
Некоторые состояния поражают только крупные сосуды в непосредственной близости от сердца, однако их часто классифицируют как ВПС.
- Коарктация аорты
- Атрезия аорты
- Открытый артериальный проток
- Частичная аномалия соединения лёгочных вен
- Тотальная аномалия соединения лёгочных вен
Некоторые группы пороков обычно встречаются вместе.
- тетрада Фалло
- пентада Кантрелла
- синдром Шона/ комплекс Шона / аномалия Шона