Гломерулонефрит: понятие, виды и лечение
Содержание:
- Профилактика гломерулонефрита
- Гломерулонефрит у детей
- Тактика лечения заболевания у детей
- Патогенез острого гломерулонефрита
- Симптомы и признаки
- Диагностика и дифдиагностика
- Лечение хронического гломерулонефрита
- Симптомы острого гломерулонефрита
- Как ставится диагноз
- Клинические проявления
- Мезангиопролиферативный гломерулонефрит рекомендации – Гломерулонефрит и Мочекаменная болезнь
Профилактика гломерулонефрита
Первичная профилактика гломерулонефрита
провоцирующих заболеваниеМеры первичной профилактики гломерулонефрита следующие:
- своевременная терапия инфекционных заболеваний;
- контроль состояния очагов хронической инфекции;
- повышение устойчивости организма к холоду.
Своевременная терапия инфекционных заболеванийнебных миндалин, слизистой оболочки глотки, носовых пазухстрептококкОбщие правила лечения инфекционных заболеваний следующие:
- определение возбудителя болезни и применение соответствующего лечения (антибиотиков или противовирусных препаратов);
- соблюдение постельного режима на весь период лечения;
- соблюдение срока приема назначенных препаратов, даже если самочувствие пациента значительно улучшилось;
- проведение поддерживающей терапии после завершения лечения (витамины, иммуномодуляторы) с целью предупреждения повторных случаев заболевания и перехода болезни в хроническую стадию;
- во время лечения и после его завершения (спустя 10 – 30 суток) следует сдавать анализ мочи.
Контроль состояния очагов хронической инфекцииОбщие признаки хронической инфекции следующие:
- субфебрильная температура (от 37 до 38 градусов);
- проблемы с засыпанием или пробуждением, неглубокий сон;
- повышенная утомляемость без увеличения нагрузок;
- снижение аппетита, тошнота;
- болевые ощущения в области сердца, шейных лимфатических узлов (при надавливании), крупных суставов;
- неприятный запах изо рта, откашливание гнойных сгустков (при хроническом тонзиллите).
каш, продуктов из цельного зернаспорт, танцы, плавание, пешие прогулкиорошения, промывания, прогреванияПовышение устойчивости организма к холодуПереохлаждениезакаливанияПравила закаливания организма следующие:
- нельзя приступать к процедурам в стадии обострения заболеваний;
- вначале продолжительность любой процедуры не должна превышать 1 – 2 минут;
- впоследствии время процедур следует постепенно увеличить — 5 – 7 минут для водных сеансов, 20 – 30 минут для всех остальных процедур;
- проводить закаливающие мероприятия следует регулярно (ежедневно или через день);
- при ухудшении самочувствия (повышении температуры, появления озноба) во время или после процедуры закаливание следует прекратить.
К закаливающим процедурам относятся:
- ходьба босиком по траве, песку;
- обтирание полотенцем, смоченным в прохладной воде;
- контрастный душ;
- обливание прохладной водой;
- воздушные ванны (обнажение торса при температуре воздуха 20 градусов, которую постепенно следует снизить до 14 градусов).
Вторичная профилактика гломерулонефрита
Меры вторичной профилактики гломерулонефрита следующие:
- соблюдение специального режима в быту;
- отказ от определенных условий труда;
- следование правилам диетического рациона;
- наблюдение у врача.
Соблюдение специального режима в бытупродолжительность устанавливается врачомПоложения профилактики гломерулонефрита в быту следующие:
- отказ от водного спорта и любых мероприятий, связанных с длительным пребыванием в воде;
- предупреждение переохлаждения, особенно во время дневного и ночного отдыха;
- контроль сквозняков и уровня влажности в помещениях, где находится пациент;
- пациенткам женского пола после острой фазы заболевания следует отказаться от планирования беременности на срок не меньше, чем 3 года.
Отказ от определенных условий трудаСледование правилам диетического рационарыбные, молочные и мясные продуктыфрукты, овощи, крупыНаблюдение у врачаотоларингологурологгинекологокулист
Гломерулонефрит у детей
Гломерулонефрит у детей – острое или хроническое воспаление почечных клубочков инфекционно-аллергической природы. Для острого гломерулонефрита у детей характерна триада синдромов: мочевой (олигурия, анурия, гематурия, протеинурия), отечный и гипертензивный; при хронических формах преобладает один из них или латентное течение.
Диагноз гломерулонефрита у детей основан на данных анамнеза, характерной клинической картине, лабораторных показателях, УЗИ и пункционной биопсии почек. В остром периоде гломерулонефрита у детей назначается постельный режим, диета, антибиотикотерапия, кортикостероиды, антикоагулянты, мочегонные, гипотензивные и иммуносупрессивные препараты.
Гломерулонефрит у детей – иммуно-воспалительное поражение клубочкового аппарата почек, приводящее к снижению их функции.
В педиатрии гломерулонефрит является одной из самых распространенных приобретенных патологий почек у детей, занимая второе место после инфекций мочевыводящих путей.
Большинство случаев гломерулонефрита регистрируется у детей дошкольного и младшего школьного возраста (3-9 лет), редкие эпизоды (менее 5%) – у детей первых 2-х лет жизни. У мальчиков гломерулонефрит возникает в 2 раза чаще, чем у девочек.
В основе развития гломерулонефрита у детей лежит инфекционная аллергия (образование и фиксация в почках циркулирующих иммунных комплексов) или аутоаллергия (выработка аутоантител), а также неиммунное повреждение органа вследствие развивающихся гемодинамических и метаболических нарушений. Помимо почечных клубочков в патологический процесс могут вовлекаться канальца и межуточная (интерстициальная) ткань. Гломерулонефрит у детей опасен риском развития хронической почечной недостаточности и ранней инвалидизации.
Классификация гломерулонефрита у детей
Гломерулонефрит у детей может быть первичным (самостоятельная нозологическая форма) и вторичным (возникающим на фоне другой патологии), с установленной (бактериальной, вирусной, паразитарной) и с неустановленной этиологией, иммунологически обусловленный (иммунокомплексный и антительный) и иммунологически необусловленный. Клиническое течение гломерулонефрита у детей подразделяют на острое, подострое и хроническое.
По распространенности поражения выделяют диффузный и очаговый гломерулонефрит у детей; по локализации патологического процесса – интракапиллярный (в сосудистом клубочке) и экстракапиллярный (в полости капсулы клубочка); по характеру воспаления — экссудативный, пролиферативный и смешанный.
Хронический гломерулонефрит у детей включает несколько морфологических форм: незначительные гломерулярные нарушения; фокально-сегментарный, мембранозный, мезангиопролиферативный и мезангиокапиллярный гломерулонефрит; IgA-нефрит (болезнь болезнь Берже). По ведущим проявлениям различают латентную, гематурическую, нефротическую, гипертоническую и смешанную клинические формы гломерулонефрита у детей.
Прогноз и профилактика гломерулонефрита у детей
При адекватном лечении острый гломерулонефрит у детей в большинстве случаев заканчивается выздоровлением. В 1-2% случаев гломерулонефрит у детей переходит в хроническую форму, в редких случаях возможен летальный исход.
При остром гломерулонефрите у детей возможно развитие серьезных осложнений: острой почечной недостаточности, кровоизлияний в головной мозг, нефротической энцефалопатии, уремии и сердечной недостаточности, представляющих угрозу для жизни. Хронический гломерулонефрит у детей сопровождается сморщиванием почек и снижением почечных функций с развитием ХПН.
Профилактика гломерулонефрита у детей заключается в своевременной диагностике и лечении стрептококковой инфекции, аллергических заболеваний, санации хронических очагов в носоглотке и полости рта.
Тактика лечения заболевания у детей
Лечение гломерулонефрита у детей включает в себя диспансерное наблюдение, приём лекарственных средств (антибиотиков, мочегонных, витаминов, гормонов и других), соблюдение строгой диеты (стол №7 по Певзнеру), сугубо постельный режим и индивидуальную лечебную физкультуру.
Режим
При этом заболевании показано лечение только в условиях стационара со строгим постельным режимом вплоть до самого выздоровления. Особенно это касается острого гломерулонефрита у детей и его обострения при хроническом течении. Далее после выписки малыш не может посещать школу в течение года и должен обучаться в домашних условиях. Также он полностью освобождается от физкультуры.
Будет интересно узнать, как вылечить цистит у ребенка.
Диета
Питание при таком заболевании должно быть дробным. Употребление жидкости ограничивается до 600-800 мл в течение суток, не более. Пища должна быть абсолютно несолёной — соль исключается из рациона полностью. Также ограничивается количество употребляемых белков: их должно быть вполовину меньше, чем положено по возрасту. Всем этим требованиям соответствует диета №7 по Певзнеру, которая и назначается при гломерулонефрите у детей. В острой форме заболевания или при обострении хронического течения ребёнка переводят на диету №7а – это малобелковая диета.
Важно! Из питания ребёнка полностью исключается хлеб чёрный и белый обычной выпечки, соль, бульоны из рыбы, мяса или грибов, жирная пища, консервы, колбасы, бобовые, чеснок, лук, щавель, грибы в любом виде, какао, шоколад и кофе, а также натриевая минеральная вода.
Медикаментозное лечение
Лечение острого и хронического гломерулонефрита у детей подразумевает принятие мочегонных препаратов и препаратов, которые снижают кровяное давление. В случае, если причиной заболевания послужила бактериальная инфекция, больному назначаются антибиотики. Обязательно гормональное лечение останавливающими рост клеток цитостатиками и преднизолом.
Через полгода-год после начала заболевания проводят лечение органов, подверженных хроническим инфекциям (например, удаляют миндалины). Также назначают лекарства, которые влияют на состояние крови – снижают её вязкие свойства и улучшают свёртываемость. Если болезнь осложняется почечной недостаточностью, больному назначают гемосорбцию или пересадку почки.
Диспансерное наблюдение
Если у крохи была диагностирована острая форма болезни, то после выписки из стационара его переводят на наблюдение в ближайшем санатории. В течение первых трёх месяцев необходимо сдавать общий анализ мочи, измерять АД и посещать врача почти каждые две недели. И до истечения одного года после выписки всё это осуществляется ежемесячно. Следующие два года осмотр и анализы сдаются один раз в три месяца.
Обязательно необходимо сдавать мочу на анализ при возникновении любого заболевания бактериального или вирусного характера – будь то обычная простуда или любая детская инфекция. Больной малыш получает отвод от прививок в течение года и полностью освобождается от занятий на физкультуре.
При хроническом гломерулонефрите у детей клинические рекомендации подразумевают диспансерное наблюдение за ребёнком вплоть до его перехода на учёт во взрослой больнице. Осмотр у доктора, измерение артериального давления и сдача анализа мочи необходима каждый месяц. Один в раз год следует делать ЭКГ (электрокардиографию).
Каждые три месяца стоит сдавать анализ мочи по Зимницкому. Также проводится фитотерапия двухмесячными курсами с месячным интервалом между ними. Общим для обеих форм гломерулонефрита является строгое соблюдение диеты, избегание любых перегрузок – как физических, так и эмоциональных, а лечение простуд и любых инфекций должно происходить моментально.
Знаете ли вы? В каждой почке содержится по миллиону элементов, которые отвечают за функцию фильтрации.
Патогенез острого гломерулонефрита
Заболевание отражено в официальном медицинском классификаторе под кодом по МКБ 10 и имеет свои характерные признаки и специфику развития.
Патология проявляется спонтанно, протекает быстро, но чаще всего подлежит полному излечению. Реже возникают осложнения, которые перетекают в хроническую форму.
Приоритетные проблемы у пациента связаны с попаданием в организм b-гемолитического стрептококка, его антигены контактируют с иммунной системой и заставляют вырабатывать антитела, которые необходимы для борьбы с вредной микрофлорой. Однако, антитела стрептококка подстраиваясь под структуру нормальных аналогов, постепенно замещают их и атакуют не только патогенные микроорганизмы, но и здоровые органы, чем провоцируют возникновение очагов воспаления, постепенно поражая всю систему капилляров.
Получается, что сам стрептококк не нарушает работу почек, все происходит из-за неправильной работы антител, разрушающих почечные ткани. Патогенез может протекать и иначе: после избыточной антигенной стимуляции иммунная система испытывает перегрузку, что ведет к повреждению почечных клубочков.
Симптомы и признаки
Обычно через 1-3 недели после перенесенного заболевания (скарлатины или ангины) могут появиться первые симптомы гломерулонефрита. Наиболее яркий признак — изменение цвета мочи. Она у ребенка становится красной, причем оттенок может быть как ярким, так и грязным, который принято называть «цветом мясных помоев».
Начинающийся острый нефритический гломерулонефрит у ребенка может распознать и по отекам на лице, которые выглядят как плотные, налитые, мало меняющиеся в течение дня. Повышается артериальное давление, вследствие чего может появиться рвота, сильные головные боли. У такой формы заболевания самые положительные прогнозы, поскольку более, чем у 90% деток наступает полное выздоровление при адекватном лечении. У остальных недуг переходит в хроническую форму
Острый нефротический недуг «наступает» издалека, симптомы появляются постепенно, за счет этого у ребенка долгого времени нет никаких жалоб. Если родители не проигнорируют утренние отеки, которые в течение дня порой проходят полностью, и отправятся с ребенком сдавать мочу, то в ней будут обнаружены верные признаки болезни — белки.
Первые отеки начинают появляться на голенях, потом постепенно распространяются дальше — на руки, лицо, поясницу, порой на внутренние органы. Отеки не являются плотными, они более рыхлые. Кожа у ребенка становится сухой, а волосы ломкими и безжизненными. При этом артериальное давление редко поднимается, а моча имеет нормальный цвет, поскольку белок в ней никак не окрашивает жидкость. В отношении этого типа болезни прогнозы не радужные: по оценкам врачей, выздоравливают только 5-6% детей, остальные продолжают лечиться, но уже от хронической формы.
От него при своевременном обращении в больницу удается вылечиться примерно половине всех юных пациентов. Остальные 50% даже при правильном лечении по необъяснимым логически причинам начинают страдать хронической болезнью.
Если у ребенка есть все признаки всех трех описанных разновидностей заболевания, то можно говорить о смешанной форме. Она почти всегда заканчивается переходом в хроническую болезнь и прогнозы неблагоприятны. На вероятность выздоровления оказывает влияние состояние иммунитета. Если он слабый или в нем есть некий дефект, то наступление хронической формы становится более очевидным.
При хроническом гломерулонефрите у ребенка наблюдаются периоды обострений с отеками и изменением мочи и периоды ремиссии, когда кажется, что болезнь осталась позади. При правильном лечении добиться стабилизации удается только половине пациентов. Примерно у трети деток развивается прогрессирующий процесс, и это в конечном итоге часто приводит к аппарату искусственной почки.
Гематурический хронический пиелонефрит считается самым благоприятным среди хронических разновидностей болезни. Он не приводит к гибели человека, и заметен только в периоды обострения, когда из всех признаков появляется единственный — кровь в моче.
Диагностика и дифдиагностика
Острый диффузный гломерулонефрит
Диагноз острого диффузного гломерулонефрита не представляет больших трудностей при выраженной клинической картине, особенно у лиц молодого возраста
Важно, что часто ведущими в картине заболевания являются симптомы сердечной недостаточности (одышка, отеки, сердечная астма и др.). Для установления диагноза в этих случаях существенную роль играет то, что острое развитие заболевания происходит у больных без предшествующей патологии сердца и что при этом обнаруживаются выраженный мочевой синдром, особенно гематурия, а также склонность к брадикардии (урежению частоты сердечных сокращений)
Труден дифференциальный диагноз между острым гломерулонефритом и обострением хронического.
Здесь имеет значение уточнение срока от начала инфекционного заболевания до острых проявлений нефрита. При остром гломерулонефрите этот срок составляет 1—3 недели, а при обострении хронического процесса — всего несколько дней (1—2 дня). Мочевой синдром может быть одинаковым по выраженности, но стойкое уменьшение относительной плотности мочи ниже 1,015 и снижение фильтрационной функции почек более характерно для обострения хронического процесса.
Трудно диагностировать латентную (скрытую) форму острого гломерулонефрита. Преобладание в осадке мочи эритроцитов над лейкоцитами, отсутствие активных и бледных лейкоцитов (при окраске по Штернгеймеру— Мальбину), отсутствие в прошлом дизурических явлений помогают его отличить от хронического, латентно протекающего пиелонефрита. Данные рентгеноурологических исследований могут иметь значение для дифференциальной диагностики с пиелонефритом, почечнокаменной болезнью, туберкулезом почек и другими заболеваниями, протекающими с малым мочевым синдромом.
Хронический диффузный гломерулонефрит
При латентной форме, а также при гипертонической и гематурической формах заболевания его распознавание иногда бывает весьма трудным. Если в анамнезе нет определенных указаний на перенесенный острый гломерулонефрит, то при умеренно выраженном мочевом синдроме приходится проводить дифференциальную диагностику с одним из многих одноили двусторонних заболеваний почек. Следует также помнить о возможности ортостатической альбуминурии.
При дифференцировании гипертонической и смешанной форм хронического гломерулонефрита с гипертонической болезнью имеет значение определение времени появления мочевого синдрома по отношению к возникновению артериальной гипертензии. При хроническом гломерулонефрите мочевой синдром может задолго предшествовать артериальной гипертензии или возникать одновременно с ней.
Для хронического гломерулонефрита характерны также меньшая выраженность гипертрофии сердца, меньшая склонность к гипертоническим кризам (за исключением обострений, протекающих с эклампсией) и более редкое или менее интенсивное развитие атеросклероза, в том числе коронарных артерий.
В пользу наличия хронического гломерулонефрита при дифференциальной диагностике с хроническим пиелонефритом свидетельствуют преобладание в осадке мочи эритроцитов над лейкоцитами, отсутствие активных и бледных (при окраске по Штернгеймеру—Мальбину) лейкоцитов, а также одинаковая величина и форма двух почек и нормальная структура лоханок и чашечек, что обнаруживается при рентгеноурологическом исследовании.
Нефротическую форму хронического гломерулонефрита следует отличать от липоидного нефроза, амилоидоза и диабетического гломерулосклероза. При дифференциальной диагностике амилоидоза почек имеет значение наличие в организме очагов хронической инфекции и амилоидной дегенерации другой локализации.
Так называемая застойная почка иногда дает повод к неправильной диагностике, ибо может протекать со значительной протеинурией при умеренной гематурии и высокой относительной плотностью мочи. Застойная почка часто проявляется отеками, иногда артериальной гипертензией. О застойной почке говорят наличие самостоятельного первичного заболевания сердца, увеличение печени, расположение отеков преимущественно на нижних конечностях, меньшая выраженность гиперхолестеринемии и мочевого синдрома, а также исчезновение его при уменьшении сердечной декомпенсации.
Лечение хронического гломерулонефрита
При обострении назначают антибиотики, мочегонные, гипотензивные препараты, антикоагулянты, курсами применяют кортикостероиды.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.


- Преднизолон (ГКС для системного применения). Режим дозирования: самой популярной схемой гормонотерапии гломерулонефрита является схема Ланге, которая заключается в постепенном (на протяжении 7-10 дней) повышении дозы преднизолона до 60 мг, введение этой дозы препарата в течение трех-четырех недель с последующим постепенным (на протяжении 10-15 дней) снижением ее. В случае возникновения «синдрома отмены» темп снижения дозы препарата замедляют или временно повышают ее. Через 3-4 дня после отмены препарата, при эффективности основного курса лечения, больного можно перевести на циклическую терапию 20 мг преднизолона 3 раза в неделю. Циклическую терапию проводят в течение года, постепенно снижая суточную дозу гормонального препарата. Курс гормонотерапии с назначением 60 мг преднизолона в сутки на фоне циклического лечения или без него рекомендуется повторять 2-3 раза через каждые 6-12 месяцев.
- Фуросемид (диуретик). Режим дозирования: применяется внутрь по 80-120 мг/сут., особенно эффективен и при сниженной клубочковой фильтрации.
- Феноксиметилпенициллин (антибиотик пенициллинового ряда). Режим дозирования: принимают внутрь, за 0,5-1 ч до еды, запивая обильным количеством жидкости. Взрослым и детям старше 12 лет при обострении хронического гломерулонефрита назначают внутрь по 125 мг каждые 6 ч в течение 7-10 суток.
- Эритромицин (антибиотик, макролид). Режим дозирования: при обострении хронического гломерулонефрита назначают внутрь по 250 мг каждые 6 ч в течение 7-10 суток.
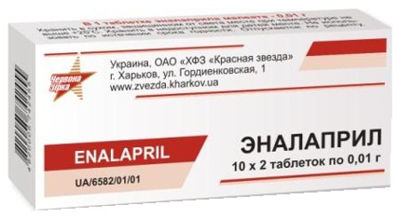
- Эналаприл (ингибитор АПФ, гипотензивное средство). Режим дозирования: внутрь после еды, средняя суточная доза — 10-20 мг (1 таблетка) 1раз в сутки. Длительность курса лечения определяется лечащим врачом.
- Дипиридамол (Курантил) — антиагрегант. Режим дозирования: принимается внутрь по 400-600 мг/сут. в сутки в несколько приемов. Таблетки следует принимать натощак, не разламывая и не раскусывая, запивая небольшим количеством жидкости. Длительность курса лечения определяется врачом.
Симптомы острого гломерулонефрита
Первые симптомы острого гломерулонефрита обычно проявляются через пару недель после воздействия предрасполагающего фактора (аллергической реакции или инфекции) на организм. При этом в клинической картине превалируют три основных синдрома: гипертензивный, отечный и почечный.
- Гипертензивный синдром. Обычно при остром гломерулонефрите артериальная гипертензия выражена вполне умеренно, поскольку у 60-70% пациентов артериальное давление не выше 160/100 мм рт.ст. Но стоит отметить, что продолжительная гипертензия оказывает негативное воздействие на организм пациента. Например, гипертензия нередко сопровождается брадикардией, которая может длиться в течение пары недель.
- Отечный синдром. Отечность считается основным симптомом заболевания, поскольку она проявляется на его ранней стадии. Появляются отеки преимущественно утром в области лица. Отечный синдром сопровождается такими осложнениями, как асцит, гидроперикард, гидроторакс. Отеки провоцируют различные церебральные нарушения вроде головных болей, рвоты, тошноты, снижения слуха и зрения. Более того, может возникнуть эклампсия: цианоз шеи и лица, потеря сознания, тонико-клонические судороги, урежение пульса, набухание шейных вен.
- Почечный синдром. У пациентов с гломерулонефритом наблюдаются олигурия и анурия, сопровождающиеся чрезвычайно сильной жаждой. Зависимо от стадии патологии может наблюдаться сниженное или напротив повышенное отхождение мочи, а также изменение ее оттенка.
- Болевой синдром. Зачастую боль локализуется в пояснице. Возникает она из-за нарушения уродинамики и растяжения почечных капсул.
Как ставится диагноз
Диагностикой заболевания занимаются нефрологи. Главным критерием в выявлении хронического гломерулонефрита являются данные клинико-лабораторных исследований. Сначала врач проводит сбор анамнеза, учитывает факт имеющихся хронических инфекций, системных патологий, перенесённой острой атаки гломерулонефрита.
Лабораторное обследование больного включает следующие тесты:
Клинический анализ мочи. В образце обнаруживают много изменённых эритроцитов, цилиндров (гиалиновых, зернистых), лейкоцитов, большое количество белка, при этом плотность мочи снижена или повышена — это зависит от стадии заболевания.
Проба Зимницкого. Суточный объём мочи и её плотность снижены или увеличены. Увеличение количества мочи и снижение плотности говорят о стадии декомпенсации заболевания.
Биохимический анализ крови. Наблюдается снижение белковых фракций (гипопротеинемия и диспротеинемия), наличие С-реактивного белка, сиаловых кислот, высокий уровень холестерина и азотистых соединений (в стадии декомпенсации).
Иммунограмма крови. В анализе определяются повышение титра антител к стрептококку (антистрептолизина, антигиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы), увеличение уровня иммуноглобулинов, снижение факторов комплемента (протеинов, участвующих в формировании иммунного ответа организма при взаимодействии антител и антигенов).
Микроскопический анализ образца почечной ткани, взятого при биопсии
Метод позволяет оценить структурные изменения в почечных клубочках, что важно для назначения адекватной терапии. Обнаруживают признаки разрастания (пролиферации) клубочковых структур, их инфильтрации иммунными клетками — моноцитами и нейтрофилами, наличие отложений в клубочках ИК (иммунных комплексов).
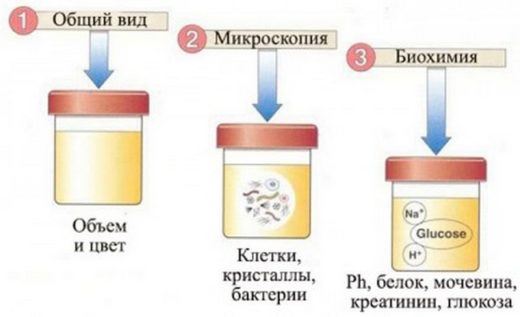
Анализ мочи при гломерулонефрите показывает отклонения от нормы и позволяет определить стадию заболевания
Инструментальное обследование больного включает следующие процедуры:
- Эхографию (УЗИ) почек. Обнаруживается уменьшение размеров почек из-за склерозирования паренхимы.
- Экскреторную (внутривенную) урографию. Метод, который заключается во введении в кровь пациента специального рентгеноконтрастного вещества с последующим проведением серии снимков, демонстрирующих способность почек накапливать и выводить это вещество. Таким образом оценивается степень нарушения фильтрующих и концентрационных функций почек.
- Ультразвуковую доплерографию почечных сосудов. Применяется для оценки нарушений почечного кровотока.
- Динамическую нефросцинтиграфию — радионуклидное сканирование почек. Позволяет оценить структурные и функциональные нарушения в этих органах.
- Биопсию почки — необходима для оценки деструктивных изменений в поражённом органе на клеточном уровне.

Чтобы оценить изменения структуры почек, проводят ультразвуковое исследование
Для выявления изменений со стороны других органов дополнительно могут быть назначены УЗИ сердца и плевральных полостей, ЭКГ, осмотр глазного дна.
Хронический гломерулонефрит следует дифференцировать с такими патологиями, как:
- хронический пиелонефрит;
- поликистоз почек;
- нефротический синдром;
- амилоидоз почек;
- нефролитиаз;
- сердечные патологии с артериальной гипертензией;
- туберкулёз почек.
Клинические проявления
Гломерулонефрит – это заболевание почек, протекающее в подавляющем числе клинических случаев на фоне слабовыраженной симптоматики. Характерной особенностью недуга является двустороннее развитие, то есть, происходит поражение обеих почек одновременно. Клинические проявления гломерулонефрита могут существенно варьироваться в зависимости от стадии развития воспалительных процессов, причины возникновения, а также формы недуга.
Острая форма
Острый гломерулонефрит является обычно следствием поражения организма вирусными агентами. Проявление первых основных симптомов происходит на пятые – десятые сутки с момента проникновения в организм инфекции. К типичным для данного вида гломерулонефрита симптомам относят:
- Моча приобретает характерный красноватый оттенок, возможно появление в порциях урины кровянистых прожилок или сгустков.
- Существенно уменьшаются разовые порции отделяемой урины, при совершении акта мочеиспускания возможно появление болезненных ощущений.
- На фоне острого гломерулонефрита нередко наблюдается повышенная температура тела.
- Затрудненное дыхание, одышка. В тяжелых случаях острый гломерулонефрит может сопровождаться приступами удушья, а также отечностью легких.
- Ввиду задержки в организме жидкости, недуг сопровождается появлением отечностей.
- Также задержка воды в организме при остром гломерулонефрите чревата стремительным набором избыточной массы тела – порядка десяти – двадцати килограммов за семь – десять дней.
- Болевой синдром, возникающий в области нижней части спины.
Одной из главных особенностей острого гломерулонефрита является следующее: данная форма заболевания протекает преимущественно на фоне триады симптомов, к числу которых относятся отечная, гипертония, а также мочевая. По мере угасания острых воспалительных процессов и выздоровления или хронизации заболевания почек, симптомы гломерулонефрита приобретают менее выраженный характер.
Хроническая форма
Хронический гломерулонефрит является следствием не проведенного своевременно лечения острой формы недуга, и характеризуется чередованием длительных стадий ремиссии и кратковременных периодов обострения. На протяжении фазы обострения больного беспокоят признаки гломерулонефрита, являющиеся характерными для обострения заболевания.
Нефротический вариант
Помимо приведенных выше форм иммуновоспалительного заболевания почек принято также выделять нефротический гломерулонефрит, симптомы и лечение которого имеют существенные отличия от иных подвидов. Данная форма болезни характеризуется тяжелыми поражениями почек, нередко приводит к внезапному развитию острой почечной недостаточности. Симптомы гломерулонефрита, отнесенного к группе нефротических, проявляются особенно интенсивно:
- Дефицит белка в организме, спровоцированный выделением данного вещества вместе с мочой.
- Выраженные отечности тканей, обусловленные задержкой жидкости в слоях подкожной клетчатки.
- Приступы одышки, удушья, а также затрудненное дыхание даже на фоне незначительных физических нагрузок.
- Выраженный болевой синдром в области нижней части спины.
- Повышение температуры тела.
- Появление в отделяемой урине сгустков или прожилок гемолимфы.
Необходимо знать относительно нефротического гломерулонефрита, что такое заболевание необходимо лечить как можно скорее. Отсутствие терапии и своевременно принятых мер может привести к крайне тяжелым для больного последствиям, вплоть до наступления летального исхода. Обусловлено это тем, что независимо от причин возникновения, при гломерулонефрите поражаются клубочки почек, нарушение деятельности которых чревато общей интоксикацией организма и нарушением кровотока.
Мезангиопролиферативный гломерулонефрит рекомендации – Гломерулонефрит и Мочекаменная болезнь

Гломерулонефрит — это аутоиммунное заболевание воспалительного характера, при котором происходит поражение почечных клубочков и в меньшей степени почечных канальцев.
Процесс сопровождается задержкой в организме жидкости и солей в результате развития в почках вторичного нарушения кровообращения, что в конечном итоге нередко приводит к возникновению тяжёлой артериальной гипертензии и перегрузки жидкостью.
Говоря более простым языком, гломерулонефрит — это воспаление почечных клубочков или как их ещё называют — гломерул. От сюда второе название заболевания — клубочковый нефрит.
Процесс может быть представлен как острая почечная недостаточность, нефротический синдром или нефритический синдром, или в виде изолированной протеинурией или/и гематурией. Данные состояния разделяют на пролиферативные или непролиферативные группы, которые в свою очередь имеют различные подгруппы.
При чём, следует отметить, что очень важно выявить образец гломерулонефрита, то есть провести дифференциальную диагностику, так как в значительной мере от типа заболевания будет зависеть план и методы лечения гломерулонефрита. Существует несколько классификаций гломерулонефрита
Существует несколько классификаций гломерулонефрита.
При любом гломерулонефрите очень важно вовремя обратиться к врачу, пройти тщательное обследования для назначения своевременного адекватного лечения гломерулонефрита и точного добросовестного выполнения всех рекомендаций врача. Мезангиопролиферативный гломерулонефрит — гломеруло-нефрит, отличающийся диффузным увеличением клеточнос-ти капиллярного русла клубочков
Мезангиопролиферативный гломерулонефрит — гломеруло-нефрит, отличающийся диффузным увеличением клеточнос-ти капиллярного русла клубочков.
Частота. Около 10% идиопатического нефротического синдрома у взрослых и 15% у детей. Преобладающий возраст. Дети старшего возраста, молодые люди. Преобладающий пол — мужской (незначительно).
Патоморфология. Пролиферация эндотелиальных, мезангиальных клеток. Истончение стенки капилляров. Экстракапиллярной пролиферации нет. Отложения IgA, G, М, компонентов комплемента СЗ, С4 в мезангии. Преобладание IgA и СЗ в отложениях классифицируется как IgA-нефропатия (болезнь Бержё).
Титр антистрептолизина О нормален.
Специальные исследования — биопсия почки.
Антигипертензивные средства (препараты выбора — ингибиторы АПФ и блокаторы кальциевых каналов).
Прогноз