Функции инсулина и его значение для организма человека
Содержание:
Как узнать уровень инсулина?
Для определения содержания инсулина требуется проведение анализа. существует две основные разновидности анализа – после глюкозной нагрузки и натощак. Для того, чтобы поставить диагноз сахарный диабет, нужно провести оба этих анализа. Такое исследование можно провести исключительно в условиях клиники.
Норма инсулина в крови у женщин и мужчин натощак
Данный анализ проводится на голодный желудок утром, чтобы результаты наиболее четко отражали действительность, рекомендуется не кушать как минимум за 12 часов до забора крови. Поэтому данный анализ назначают на утро, что позволяет хорошо подготовиться к сдаче крови.
За сутки до анализа из меню пациента исключается вся жирная пища, сладости, от спиртных напитков также нужно воздержатся. В противном случае полученный результат может не соответствовать действительности, что затруднит процедуру правильной постановки диагноза.
Помимо корректировок меню необходимо накануне сдачи анализа необходимо вести более спокойный образ жизни – отказаться от активных занятий спортом, тяжелой физической работы, постараться избегать эмоциональных переживаний. Не лишним будет отказ от курения за сутки до анализа.
После сна перед сдачей крови на анализ нельзя ничего есть и пить кроме чистой негазированной воды. Забор крови делается из пальца, в редких случаях проводят забор венозной крови, также натощак.
Помимо анализа крови врачи нередко назначают проведение ультразвукового исследования поджелудочной железы, что позволяет выяснить причины в неправильной выработке инсулина.
Результаты могут быть ниже, чем в приведенной выше таблице. Так нормальным показателем для взрослого человека будут параметры от 1,9 до 23 мкед/л. для детей в возрасте до 14 лет этот показатель может варьироваться от 2 до 20 мкед/л. у женщин в положении этот показатель будет равен от 6 до 27 мкед/л.
https://youtube.com/watch?v=SBhNoZRosH0
Норма инсулина при глюкозной нагрузке
Чтобы понять, как быстро и на сколько качественно организм способен вырабатывать инсулин, проводится тест на определение этого гормона после инсулиновой нагрузки. Подготовка к этому способу диагностирования проводится точно также, как в предыдущем случае. Нельзя кушать как минимум 8 часов, от курения, алкоголя и физической нагрузки следует отказаться.
Прежде, чем проводить тест на содержание инсулина в крови пациента, за два часа до забора крови ему дают выпить раствор глюкозы – 75 мл взрослым и 50 мл детям. После того, как раствор выпит, в организме начинаются процессы по выработке инсулина и его работой по нейтрализации глюкозы.
В течении всего времени нельзя совершать активных физических действий, курить. По истечении двух часов кровь берут на анализ, замеряя уровень инсулина.
При заборе от пациента требуется соблюдать спокойствие, в противном случае результат может быть некорректным. После такого анализа нормальными показателями будут следующие параметры: для взрослого цифры от 13 до 15 мкед/л, для женщины, вынашивающей малыша показателем нормы станут числа от 16 до 17 мкед/л, для детей в возрасте до 14 лет нормальными показателями будут числа от 10 до 11 мкед/л.
В отдельных случаях бывает целесообразным проводить двойной анализ по выявлению содержания инсулина в плазме человека. Первый анализ проводят натощак утром, после дают пациенту выпить глюкозу и через два часа повторяют забор крови. Комбинированный анализ позволит получить расширенную картину о действии инсулина.
Симптомы
При первых признаках проблем с поджелудочной железой нужно обратиться к врачу и сдать кровь на её гормон.
К симптомам патологии относятся:
- Учащенное мочеиспускание. Возникает из-за присутствия в моче сахара: углевод приводит к повышению уровня давления мочи.
- Чувство жажды. Из-за большой потери жидкости с мочой постоянно хочется пить.
- Худоба. Отсутствие углеводного обмена и большой расход питательных веществ истощает организм.
- Голод. Нет чувства насыщения из-за неусвоения глюкозы.
- Изменение кожных покровов. Возникает зуд, жжение, воспаление и шелушение. Раны и ссадины долго не проходят.
- Ухудшение зрения.
- Сгущение крови. Приводит к повышению давления внутри сосудов.
- Изо рта пахнет ацетоном.
- Боль в животе.
- Интоксикация. Сопровождается слабостью, бледностью, повышенной температурой, усталостью.
- Проблемы с пищеварением. Возникает диарея и рвота.
Запах изо рта
Что делать с инсулином, чтобы похудеть?
Естественно, самолечением заниматься не следует. Вопрос этот очень серьезный. Нужно уяснить раз и навсегда, что никакие препараты, влияющие на работу поджелудочной без санкции врача принимать категорически нельзя.
Но как тогда можно помочь себе? Некоторые шаги все-таки доступны. Например, реформа рациона. Нужно постепенно выровнять режим и состав питания. Перестать перекусывать калорийными продуктами вроде выпечки, сладких шоколадок и снэков. Это даст положительный сигнал поджелудочной железе, что не нужно при каждом приеме пищи выбрасывать «мегадозу» гормона инсулина.

Для похудения и выравнивания гормонального фона следует потреблять меньше, чем тратить. Это совсем не означает резкое сокращение рациона питания, и уж тем более голодания. Лучше пойти по пути расходования энергии на физическую активность. Естественно, наиболее прогнозируемый и быстрый результат дадут занятия в спортзале под руководством опытного тренера. Но и самостоятельные нагрузки тоже хороши, главное, чтобы они были регулярными и коррелировались с питанием.
Такой образ жизни довольно скоро приведет систему синтеза гормона инсулина в относительную норму. Но вес при этом может снижаться очень медленно. Весь секрет в жирах. С ними тоже нужно серьезно разобраться. Опытный диетолог поможет исключить наиболее опасные их виды. Особенно вредными считаются так называемые трансжиры, которые используют в производстве полуфабрикатов, чипсов, кондитерских изделий и прочей «промышленной» еды. Для правильного похудения нужны качественные белки. Они помогают нейтрализовать инсулин с помощью гормона под названием глюкагон. Протеин поможет нарастить мышечную ткань, которая добавит легкости и позитива. И последнее – для того, чтобы выровнять уровень гормона инсулина, нужно в обязательном порядке отказаться от табака, как одного из опаснейших «расшатывающих» факторов.
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на женский сайт www.inmoment.ru обязательна!
Теги: гормон инсулин
Профилактика и лечебная терапия
Лечение гиперисулинемии держится на трех китах: медикаментозная терапия, диета, физические упражнения. Определив причины повышенного инсулина, врач делает определенные назначения.
Медикаментозное лечение
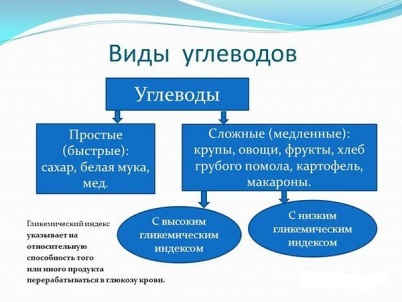
В норме 70% углеводов идут на потребности клеток организма, 30% откладываются про запас. Но если организм страдает от того, что повышены показатели инсулина, то только 30% углеводов используются клетками, 70% идут на образование жировой ткани.
Клетки отключают рецепторы, перестают реагировать на гормон, поэтому в крови начинает накапливаться глюкоза – развивается инсулиннезависимый диабет 2 типа. Повышение уровня глюкозы в крови вызывает сильное обезвоживание, что приводит к глубокому нарушению метаболизма, иногда – к смертельному исходу.
Как понизить инсулин в крови до относительной нормы? При высоком инсулине назначаются препараты для снижения уровня этого гормона в крови. Для лечения избытка инсулина в крови необходимы лекарства, снижающие:
- давление, уменьшающие риск инфарктов и инсультов (антагонисты кальция, ингибиторы АПФ);
- метаболические компоненты, улучшающие показатели глюкозы, выводящие избыток холестерина из организма;
- аппетит (ферменты, расщепляющие жиры, ингибиторы серотонина).
Высокий инсулин при низком сахаре означает вероятность приступов гипогликемии, следовательно, стационара не избежать – только в больничных условиях больному можно ввести раствор глюкозы. Острая стадия гиперинсулинизма потребует введения глюкагона или адреналина. К домашним методам снижения инсулина можно отнести диету и физические нагрузки.
Диетическое питание
Как снизить инсулин в крови? Придерживаться диеты, назначенной врачом. Правильный рацион, грамотно подобранное питание при повышенном инсулине помогают уменьшить его уровень, предотвратить диабет или его последствия, скорректировать вес, снизить давление, улучшить показатели крови.
Если в крови повышен инсулин, меню на неделю должно разрабатываться очень тщательно, включать нежирные молочные продукты, злаковые, нежирное мясо, яйца, сырые или вареные овощи. Рекомендуются фрукты с небольшим количеством сахара и витамина С, которого много в яблоках, киви, смородине, вишнях.
Меню при диабете 2 типа должно стать постоянной, а не временной мерой, ведь только таким образом можно добиться положительных результатов в лечении. Питание должно быть дробным, небольшими порциями, но достаточным для насыщения и отсутствия чувства голода.
- контролировать количество углеводов пищи, правильно их распределять в течение дня.
- уменьшить размер порций, подсчитывать калорийность еды;
- снизить количество потребляемой соли, которая только вредит организму;
- отказаться от консервантов, консервов, фаст-фуда, других вредных для организма продуктов;
- забыть об алкогольных напитках, лимонадах, пить только натуральные соки, воду;
- использовать вместо сахара подсластители (в супермаркетах есть отделы для диабетиков).
Лечебная физкультура
Лечебная физкультура и сахарный диабет не противоречат друг другу. Физические упражнения не заменют лечение, но будут очень полезными и помогут человеку если не победить болезнь, то значительно улучшить состояние здоровья, быть в норме. Комплекс специальных упражнений должен быть согласован с врачом-эндокринологом.
Прежде чем начать заниматься физическими упражнениями, нужно обязательно сделать электрокардиограмму, чтобы оценить состояние сердца. При выполнении упражнений не забывать подсчитывать пульс, контролировать артериальное давление и уровень инсулина и глюкозы. Если показатели давления и пульса будут повышены, нужно прекратить занятия и обратиться к врачу. Физические упражнения:
- повышают чувствительность клеток к гормону;
- улучшают кровообращение, работу сердечно-сосудистой системы;
- снижают риск осложнений, защищают от инфарктов, инсультов.
Перед занятиями нужно обязательно съесть хотя бы парочку бутербродов, чтобы защитить себя от гипогликемии. Рекомендуется также снизить дозу таблеток от диабета и дозу инсулина. Желательно первые занятия физкультурой проводить под контролем медиков, чтобы можно было следить за состоянием здоровья, корректировать дозу, виды и продолжительность упражнений.
Когда необходимо начинать колоть инсулин?
Если поставлен диагноз «сахарный диабет», это еще не значит, что придется всю жизнь делать инъекции гормона. Искусственное введение вещества назначается лишь тогда, когда бета-клетки отмирают полностью. Сам организм восстановить потерю не может. Поэтому пациентам, которые уже начали вводить инсулин, назад дороги нет.
Современные технологии не стоят на месте. Врачи продолжительное время работают над методиками восстановления работы поджелудочной железы. Сегодня существует единственный способ вернуть полноценную выработку гормона. Трансплантация бета-клеток – дорогостоящая процедура, которая может восстановить привычный образ жизни. Однако операция проводится лишь в нескольких клиниках за границей и стоит достаточно дорого. Кроме того, могут возникать трудности с наличием донорского материала.
Эффект от введения инъекций
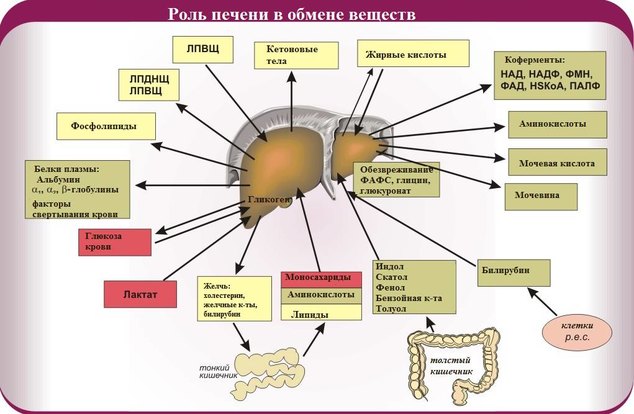
Инсулин представляет собой вещество, который принимает участие практически во всех обменных процессах, происходящих в организме. Он выступает в роли биокатализатора и обеспечивает насыщение клеток и тканей организма глюкозой. Помимо этого, данное вещество способствует превращению глюкозы в гликоген в печени и мышцах, без которого также невозможны многие процессы.
Также инсулин обеспечивает повышение проницаемости биологических мембран для аминокислот и ионов, способствуя быстрому их потреблению клетками организма. Более того, данный гормон принимает активное участие в окислении фосфорилиров, необходимых для метаболизма глюкозы.
Глюкоза находится в интерстициальной жидкости клеток, а глюкогексокиназ внутри самих клеток. Когда они начинают взаимодействовать с инсулином, повышается проницаемость мембранных оболочек клеток, благодаря чему глюкоза успешно внедряется в цитоплазму клеток. При этом основная его задача заключается в ингибировании активности глюкозы-6-фосфатазы, которая катализирует гликогенолиз.
Механизм действия инсулина сложен, понять его человеку, далекому от науки и медицины, не так-то просто. Но следует отметить, что без него, действительно, не могут происходить многие процессы в организме. И когда резистентность к инсулину снижается или он перестает вырабатываться в организме, организм перестает потреблять глюкозу, что и приводит к повышению уровня сахара в крови. А это, в свою очередь, влечет появление таких симптомов:
- учащенное мочеиспускание и повышение суточного количества выделяемой мочи до 6-10 л;
- повышение уровня сахара в крови натощак до 6,7 ммоль/л и выше;
- глюкозурия (до 10-12%);
- уменьшение уровня гликогена в мышечных тканях и самой печени;
- нарушение белкового обмена;
- липидемия, которая характеризуется повышением уровня жиров в крови из-за нарушения процессов окисления;
- повышение уровня кетоновых тел в крови (ацитоз).
Симптоматика, характерная для сахарного диабета
При недостатке инсулина в организме в работу включаются антагонисты, которые имеют противоположное ему действие. При этом повышается не только концентрация глюкозы в крови, но и аминокислот, а также свободных жирных кислот. Из-за этого у пациента начинают развиваться такие заболевания, как артериосклероз и ангиопатия.
Когда инсулин высвобождается из клеток поджелудочной, он вступает в цепную реакцию с клетками организма. После того как он проникает в них, он начинает свое действие, которое направлено на стимуляцию движения глюкозы и утилизацию жира.
Как уже было сказано выше, от выработки инсулина напрямую зависит синтез гликогена, который угнетает перевод аминокислот в глюкозу. По этой причине врачи рекомендуют делать инъекции инсулина сразу же после активных физических нагрузок, так как это благоприятно сказывается на росте мышечной ткани.
Нормальными показателями уровня глюкозы в крови у взрослого человека принято считать 3,3–5,5 ммоль/л. Если эти цифры ниже, то речь идет о гипогликемии, если выше – гипергликемии. Как бы это ни было странно, но гипогликемические состояния также свойственныи для диабетиков. Возникают они по разным причинам – несвоевременной постановке инъекции или чрезмерных физических нагрузок.
Но и гипогликемия, и гипергликемия являются очень опасными состояниями, так как они могут вводить человека в кому, при которой клетки головного мозга начинают испытывать кислородное голодание. А при дефиците кислорода она повреждаются, что негативным образом сказывается не только на функциональности головного мозга, но и на работоспособности всего организма.
Следует отметить, что уровень глюкозы в крови может повышаться не только у диабетиков на фоне недостаточной секреции инсулина, но и у совершенно здоровых людей. Происходит это, как правило, после употребления пищи. Высокий уровень глюкозы в данном случае может наблюдаться в течение нескольких часов, но потом уровень должен нормализоваться. Если же это происходит гораздо позже и наблюдается постоянно, то это серьезный повод, чтобы посетить врача и сдать все необходимые анализы на предмет выявления сахарного диабета. Помните, чем раньше он будет диагностирован, тем выше вероятность того, что вы сможете предотвратить развитие на его фоне осложнений.
Аделина Павлова
Медикаментозные способы
При обнаружении повышенного содержания инсулина в крови в первую очередь необходимо определить причину этого явления. Во многих случаях повышенная его выработка стимулируется неправильным образом жизни. В таких случаях необходимо скорректировать режим дня, наладить правильное питание, отказаться от употребления алкоголя.
К сожалению, повышение уровня инсулина нередко является симптомом серьезных патологических нарушений в организме. В медицине это явление называется “гиперинсулинизм”. В зависимости от причин образования различают первичный и вторичный гиперинсулизм. Для первичного (панкреатического) характерна гиперфункция поджелудочной железы либо сниженный уровень выработки глюкагона.
Первичный гиперинсулинизм является симптомом следующих состояний:
- опухоли поджелудочной железы, вырабатывающих инсулин, чаще всего это доброкачественные новообразования, называются инсулиномами;
- патологическое увеличение количества бета-клеток, синтезирующих инсулин;
- пониженный уровень секреции альфа-клеток, выделяющих глюкагон.
Вторичный гиперинсулинизм (внепанкреатический) развивается при различных нервных расстройствах (неврозах, гипоталамическом синдроме), при голодании, при почечной глюкозурии, поносах, лактации, при лихорадке, тяжелой физической работе, а также при повышенной чувствительности рецепторов инсулина. Развитие вторичного гиперинсулинизма стимулирует повышенное потребление сахаров и углеводов, приводящее к нарушению углеводного баланса, дисбалансу в работе кишечника и печени, злокачественным новообразованиям брюшной полости и надпочечников, дисфункции гипофиза и коры надпочечников.
Причины повышенного инсулина
Действующие вещества этих лекарств улучшают чувствительность тканей к инсулину и нормализуют ответ поджелудочной железы на повышение уровня сахара в крови. Они обладают сахароснижающим эффектом, уменьшают аппетит и помогают человеку быстрее похудеть. Однако все эти эффекты будут заметны только в комплексе с диетотерапией и физическими нагрузками. Сами по себе эти таблетки не принесут никакой пользы, и часто именно для нормализации уровня инсулина в крови можно вполне обойтись без них.
Медикаменты назначаются только при неэффективности альтернативных способов лечения или значительно повышенных показателях лабораторных исследований. В любом случае, заниматься самолечение нельзя, так как у этих средств есть побочные эффекты.
Назначать дозу и режим приема таблеток должен только эндокринолог на основании объективных данных проведенных диагностических исследований и осмотра пациента
Если гормон инсулин повышен, то стоит обратиться к врачу, а не предпринимать попытки самостоятельного лечения, так как при нарушенном балансе гормонов возможно появление достаточно тяжелых болезней и дальнейших последствий. Обязательна консультация с эндокринологом, проводящим обследование и рекомендующим правильные методы терапии.
Операция будет проведена при активной выработке инсулина за счет развития инсулиномы, являющейся опухолью гормонального характера в организме. Такое состояние и приводит к появлению приступов гипогликемии. В том случае, если инсулинома носит злокачественный характер, врач может назначить химиотерапию.
Инсулинома поджелудочной железы усиленно производит инсулин.
Препараты инсулина
Для медицинских целей Инсулин получают из поджелудочной железы крупного рогатого скота, свиней и китов. Активность И. определяют биол, путем (по способности понижать содержание сахара в крови у здоровых кроликов). За единицу действия (ЕД), или интернациональную единицу (ИЕ), принимают активность 0,04082 мг кристаллического инсулина (стандарта). И. легко соединяется с двухвалентными металлами, особенно с цинком, кобальтом, кадмием, и может образовывать комплексы с полипептидами, в частности с протамином. Это свойство было использовано при создании препаратов И. пролонгированного действия.
По длительности действия различают три типа препаратов И. Препаратом короткого действия (ок. 6 час.) является инсулин отечественного производства (И. крупного рогатого скота и свиней). Препарат средней продолжительности действия (10—12 час.) — суспензия цинк-инсулина аморфного — отечественный препарат, аналогичный зарубежному препарату семиленте. К препаратам длительного действия относятся протамин-цинк-инсулин для инъекций (16—20 час. действия), суспензия инсулин-протамина (18— 24 час.), суспензия цинк-инсулина (до 24 час.), суспензия цинк-инсулина кристаллического (до 30—36 час. действия).
Фармакологическую характеристику наиболее употребляемых препаратов И. и формы их выпуска — см. Гормональные препараты, таблица.
Показания и противопоказания
И. является специфическим противодиабетическим средством и применяется в основном при сахарном диабете; абсолютным показанием является наличие кетоацидоза и диабетической комы. Выбор препарата и его дозировка зависят от формы и тяжести течения болезни, возраста и общего состояния больного. Подбор доз и лечение И. проводится под контролем содержания сахара в крови и в моче и наблюдением за состоянием больного. Передозировка И. грозит резким падением содержания сахара в крови, гипогликемической комой. Конкретные показания к применению тех или иных препаратов И. при сахарном диабете у взрослых и детей — см. Диабет сахарный, лечение.
Препараты И. применяются для лечения некоторых психических болезней. В СССР инсулиношоковое лечение шизофрении было применено в 1936 г. А. С. Кронфельдом и Э. Я. Штернбергом. С появлением нейролептиков лечение И. стало методом выбора — см. Шизофрения.
В небольших дозах И. иногда назначают при общем истощении, фурункулезе, рвоте беременных, гепатитах и др.
Все препараты И. пролонгированного действия вводят только под кожу (или внутримышечно). Внутривенно (напр., при диабетической коме) можно вводить только р-р инсулина кристаллического для инъекций. Нельзя вводить суспензии цинк-инсулина (и другие препараты И. пролонгированного действия) в одном шприце с р-ром инсулина для инъекций; в случае необходимости вводят р-р инсулина для инъекций отдельным шприцем.
Противопоказание — аллергия к Инсулину; относительные противопоказания — заболевания, протекающие с гипогликемией
Необходима осторожность при лечении И. больных, у которых наблюдаются коронарная недостаточность и нарушения мозгового кровообращения.
Библиография: Биохимия гормонов и гормональной регуляции, под ред. Н. А. Юдаева, с. 93, М., 1976; Ньюсхолм Э.И Старт К. Регуляция метаболизма, пер. с англ., с. 387 и др., М., 1977; Проблемы медицинской энзимологии, под ред. G. Р. Мардашева, с. 40, М., 1970, библиогр.; Руководство по клинической эндокринологии, под ред. В. Г. Баранова, Л., 1977; Сахарный диабет, под ред. В. Р. Клячко, с. 130, М., 1974; Старосельцева Л. К. Различные формы инсулина в организме и их биологическое значение, в кн.: Совр. вопр, эндокрин., под ред. H. А. Юдаева, в. 4, с. 123, М., 1972; Юдаев Н. А. Биохимия гормональной регуляции обмена веществ, Вестн. АН СССР, № 11, с. 29, 1974; Banting F. G., а. Вest С. H. Internal secretion of pancreas, J. Lab. clin. Med., v. 7, p. 251, 1922; Cerasi E. a. Luft R. Diabetes mellitus — a disorder of cellular information transmission, Horm. metaboi. Res., v. 4, p. 246, 1970, bibliogr.; Insulin, ed. by R. Luft, Gentofte, 1976; Steiner D. F. a, o. Proinsulin and the biosynthesis of insulin, Recent Progr. Hormone Res., v. 25, p. 207, 1969, bibliogr.
Инсулин и диабет
Как уже было сказано, инсулин отвечает за переработку и транспортировку глюкозы в клетки организма. Когда же происходят какие-либо сбои в работе гормона или его выработке, развивается такое заболевание, как сахарный диабет. Бывает он двух типов – 1 и 2.
При развитии СД1 выработка инсулина в организме либо снижается, либо полностью прекращается, что связано с нарушением целостности клеток поджелудочной железы. А при СД2 продуктивность этого гормона происходит в нормальном режиме, но по каким-то причинам клетки начинают терять к нему чувствительность и перестают вступать с ним в цепную реакцию. Поэтому организм не может использовать инсулин полноценно и также начинает откладывать его в крови.
Механизм развития сахарного диабета
И в первом, и во втором случае человек нуждается в применении лечебной терапии, так как при ее отсутствии в крови начинает скапливаться глюкоза, которая негативным образом сказывается на работе всего организма в целом.
В первую очередь от высокого уровня сахара в крови страдают:
- сердце (развивается ишемическая болезнь, повышается риск развития инфаркта и инсульта);
- головной мозг (клетки мозга повреждаются, работоспособность снижается, появляются проблемы со стороны ЦНС);
- сосудистая система (на стенках сосудов появляются бляшки);
- нервные волокна (у человека отмечается снижение чувствительности кожных покровов);
- органы зрения (повреждаются зрительные нервы, что становится причиной развития ретинопатии);
- почки (увеличивается риск развития нефропатии, почечной недостаточности и т.д.);
- кожные покровы (они плохо заживают, что приводит к появлению трофических язв и возникновению гангрены) и т.д.
Учитывая все эти осложнения, к которым может привести повышенный уровень сахара в крови, больным сахарным диабетом необходимо постоянно проводить мероприятия по его нормализации. И для этого требует инсулин, который мгновенно расщепляет глюкозу, попадающую в организм вместе с пищей.
Следует отметить, что когда этот гормон вырабатывается естественным образом, он сначала проникает в желудок и переваривается в нем вместе с другими веществами, а только затем попадает в кровоток. Поэтому чтобы улучшить многочисленные действия гормона, врачи рекомендуют его вводить подкожным путем. Так он сразу же проникает в кровоток, где и начинает выполнять свои функции.
Действие инсулина
Также необходимо сказать, что организм каждого человека индивидуален и имеет свои особенности. Причины, по которым у человека развивается сахарный диабет, также различны, да и образ жизни, который он ведет, играет немаловажную роль в лечении этого недуга. И благодаря тому, что наука сделала немало шагов в своем развитии, она предлагает человечеству более 30 различных форм инсулина, которые позволяют подобрать препарат для каждого больного.
Естественно, что характеристика этих препаратов различна, да и действуют они все по-своему. Некоторые из них имеют быстрое действие, но действуют мало времени, другие же начинают работать только спустя несколько часов после введения, но обеспечивают поддержку уровня сахара в крови в нормальных пределах на протяжении всего дня.
Повышение показателей инсулина и проинсулина
Увеличение концентрации инсулина и проинсулина наблюдается при:
- инсулиномах;
- ожирении;
- инсулинорезистентности;
- сахарном диабете второго типа;
- превышении дозы препарата при лечении диабета;
- патологиях печени и почек (обусловлено это тем, что данные органы принимают участие в распаде и выведении гормонов из организма);
- синдроме Кушинга (заболевание, которое возникает из-за избыточной секреции гормонов надпочечников);
- регулярном приеме кортикостероидов и оральных контрацептивов.
Также количество инсулина и проинсулина повышается при акромегалии. Это нейроэндокринное заболевание, которое вызвано, чаще всего, опухолью гипоталамуса. При данной патологии резко возрастает продукция гормона роста (СТГ), повышается концентрация факторов роста, и инсулинового в том числе. Так как организм уже сформировался, влияние гормона распространяется на мягкие ткани, на хрящи, происходит рост трубчатых костей в ширину. Проявляется акромегалия увеличением кистей, стоп, лицевой части черепа.
В случае, если уровень гормонов по какой-то из причин повысился, врач назначит еще несколько дополнительных тестов, для того чтобы выявить причину увеличенной концентрации инсулина и проинсулина. Среди таких тестов выделяют анализы на С-пептид и на концентрацию глюкозы в крови. Так же, в зависимости от клинической картины, врач назначает тесты на исследование концентрации других гормонов в крови (например, гормоны надпочечников, щитовидной железы). Может понадобиться исследование функциональной деятельности органов брюшной полости (поджелудочной железы, печени, почек).
При подтверждении первичного диагноза пациенту потребуется специфическая терапия в зависимости от того, какая патология была выявлена. Например, если была обнаружена инсулинома, может понадобиться хирургическое вмешательство по поводу удаления новообразования.
Если у пациента обнаружен диабет второго типа, он помещается на диспансеризацию к лечащему врачу (ставится на учет). Человеку назначается индивидуальная диета, проводится терапия препаратами, которые повышают чувствительность тканей к действию инсулина и увеличивают абсорбцию (впитывание) глюкозы в кишечнике.
В случае гормональных нарушений пациент направляется к эндокринологу для лечения первичной патологии.
Интересный факт!