Килевидная деформация грудной клетки
Содержание:
- Лечение
- Лечение килевидной грудной клетки
- Где можно сделать рентген грудной клетки?
- Что такое грудная клетка
- Врожденная деформация грудной клетки у ребенка (ВДГК)
- Какие патологии грудной клетки у детей можно исправить с помощью ЛФК?
- Искривление грудной клетки у ребенка
- Лечение и операция при килевидной деформации грудной клетки
- Доброкачественные и злокачественные опухоли (рак) на рентгене грудной клетки
- Часто задаваемые вопросы (FAQ):
Лечение
Ответ на вопрос, как исправить деформацию грудной клетки, может дать только врач после проведения диагностики и определения формы патологии. Лечение может быть как консервативным, так и хирургическим, в зависимости от степени выраженности болезни. В некоторых случаях исправить искривление удается с помощью физических упражнений, лечебного массажа и других методов.
Доктора
специализация: Хирург / Ортопед
Сусин Сергей Вячеславович
5 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Ибупрофен
Парацетамол
Натрия Хлорид
Декстроза
Морфин
Трамадол
Линкомицин
Цефазолин
Цефоперазон
Цефтриаксон
Цефуроксим
Суть медикаментозного лечения состоит в применении лекарств, которые устраняют симптомы, вызванные заболеванием. Могут применяться следующие препараты:
- Антибиотики (применяют при выраженной симптоматике со стороны внутренних органов, а также при лечении осложнений после операции) – Цефазолин, Цефуроксим, Цефтриаксон, Цефоперазон, Линкомицин.
- Нестероидные противовоспалительные средства (с целью обезболивания) – Парацетамол, Ибупрофен.
- Анальгетики опиоидные (при необходимости применяются для обезболивания) – Трамадол, Тримеперидин, Морфин.
- Плазмозамещающие и перфузионные растворы (для нормализации водно-электролитного обмена) — Декстроза 5%, Натрия хлорид 0,9%.
Процедуры и операции
Процедуры, направленные на улучшение состояние, врач назначает в зависимости от степени и вида заболевания. Вероятно назначение таких методов терапии:
- Лечебная физкультура – выполнение упражнений носит вспомогательный характер в процессе лечения. С помощью гимнастики можно улучшить состояние при слабо выраженной аномалии, а также в тех ситуациях, когда деформация произошла вследствие внешнего воздействия. Упражнения целесообразны, когда проводится лечение деформации грудной клетки у детей при слабо выраженной патологии. Они помогают укрепить мышечный корсет. Комплекс упражнений специалист обязательно подбирает индивидуально.
- Массаж – как и упражнения, его назначают, чтобы скорректировать незначительные аномалии грудины. Проводить его может только опытный специалист. Массаж делают в местах деформации.
- Ингаляции – назначают больным, у которых вследствие деформации развиваются проблемы с легкими.
- УФО грудной клетки.
- Физиолечение.
Что касается вопроса, как исправить килевидную грудную клетку или сложную воронкообразную деформацию, то в этом случае врач принимает решение о проведении хирургического вмешательства. Как правило, операцию проводят при 3-4 степени патологии, а также при выраженном влиянии патологии на состояние и функции внутренних органов. В зависимости от особенностей патологи специалист определяет тип операции. Практикуются следующие операции:
- стернохондропластика;
- торакопластика с применением метода Насса;
- удаление дополнительных ребер;
- остеотомия и транспозиция ребер;
- иссечение локальных деформаций костного каркаса грудной клетки и др.
Не менее важен правильный уход, восстановление и режим в послеоперационный период. Только под контролем врача и при выполнении всех его рекомендаций пациент может быстро восстановиться и получить ожидаемые результаты.
Лечение килевидной грудной клетки
Среди людей, далеких от медицины, распространено мнение, что килевидную деформацию грудной клетки можно исправить при помощи лечебной физкультуры, дыхательной гимнастики и физических упражнений. К сожалению, специалисты придерживаются другого мнения – восстановить нормальную форму грудной клетки можно только с использованием хирургических методик
Все остальные методы лишь улучшают физическую форму пациента (что также немаловажно, особенно при выраженной астении, наличии болезней соединительной ткани и патологии сердечно-сосудистой системы)
Исходя из вышесказанного, а также из того, что килевидная грудь является по большей части чисто косметическим дефектом, понятно, что оптимального результата при лечении данной патологии можно добиться, только определив приоритеты, имеющие наибольшее значение для конкретного больного. При одинаковом типе и степени деформации для одного пациента важнее будет восстановить нормальный психологический фон и самооценку, проведя операцию, для другого – улучшить общее состояние организма, назначив курс ЛФК и общеукрепляющего лечения.
Поскольку, в отличие от воронкообразной, килевидная деформация грудной клетки не оказывает явного негативного влияния на функционирование органов и систем больного, единственным показанием к хирургической коррекции является настоятельная потребность больного в устранении косметического дефекта. При этом врачи рекомендуют прибегать к оперативному лечению только в крайних случаях. Существует две основных хирургических методики лечения килевидной груди: малоинвазивное вмешательство по методу Абрамсона и операция по методу Марка Равича с открытым доступом.
При хирургическом вмешательстве по Равичу врач выполняет поперечный разрез под молочными железами/грудными мышцами и отсекает от мест прикрепления грудные мышцы и прямые мышцы живота. Затем резецирует реберные хрящи и сшивает оставшуюся надхрящницу, уменьшая межреберные промежутки и выводя грудину в физиологичное положение. При выраженной деформации дополнительно проводится клиновидная стернотомия.
Реже применяются открытые оперативные вмешательства по методу Кондрашина (поперечная стернотомия с резекцией области деформации и перемещением ребер), а также металлостернохондропластика по Тимощенко. В настоящее время, наряду с перечисленными традиционными методами все более популярной становится малоинвазивная операция по Абрамсону. При использовании этой методики врач производит два разреза длиной 3-4 см по бокам, подшивает к ребрам пластины и крепит к этим пластинам еще одну – выправляющую. Металлоконструкции удаляют через несколько лет, после полного исправления килевидной деформации и переформирования грудной клетки.
При наличии противопоказаний к операции, а также в случаях, когда пациент недоволен внешним видом своей грудной клетки, но не согласен на перечисленные хирургические вмешательства, предлагаются методы, позволяющие откорректировать эстетическое восприятие тела без исправления формы грудной клетки. Мужчинам рекомендуют накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез. Это не устраняет деформацию, но делает ее менее заметной.
В последние годы ряд отечественных торакальных хирургов предлагает пациентам безоперационную коррекцию с использованием компрессионной системы Ферре. Эта методика может использоваться только в раннем возрасте, когда кости и хрящи еще достаточно гибкие, и предполагает ношение специального аппарата.
Стоит отметить, что данная система пока не сертифицирована в России, и аппараты приходится заказывать за рубежом. Еще одним недостатком этого метода является необходимость носить аппарат в течение нескольких лет. Дети достаточно тяжело переносят процедуру, и до завершения курса лечения «доходит» всего половина пациентов. К тому же, из-за длительного давления кожа в области грудины может истончаться и становиться излишне пигментированной.
| Литература1. Детская хирургия. Практическое руководство в 3-х томах/ Ашкрафт К.У. – 19972. Клинические варианты деформаций грудной клетки (обзор литературы)/ Комолкин И.А., Агранович О.Е.// Гений ортопедии – 2017 – Т.23, №23. Дефекты развития грудной клетки и их лечение/ Малахов О.А., Рудаков С.С., Лихотай К.А.// Вестник травматологии и ортопедии им. Н.Н. Приорова – 2002 – №44. Детская ортопедия/ Волков М.В., Дедова В.Д. – 1980 | Код МКБ-10Q67.7 |
Где можно сделать рентген грудной клетки?
Записаться на рентген грудной клетки
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Что такое грудная клетка
Состоит грудная клетка из трех частей:
- — изогнутых ребер, обычно 12 пар с одинаковым строением, но разными по размерам. Из них истинных всего 7 пар, ложных 2 пары, не прикрепленных к грудине и свободных, имеющих такое положение благодаря мышцам;
- — косточки спереди, называющейся грудиной. Она отвечает за нормальное формирование грудной клетки. По внешнему виду похожа на щит, выпуклый с одной стороны и вогнутый с другой, внутренней. Грудина состоит их рукоятки, тела и мечевидного отростка;
- — позвонков, являющихся опорой грудной клетки.
Верхняя граница грудной клетки находится на уровне плеч, где берет начало первая пара ребер. Нижняя граница без характерной линии и похожа на пятиугольник. Если смотреть сбоку и сзади, то заканчивается грудная клетка в районе поясницы.
Все вместе представляют собой прочное место для внутренних органов – сердца и легких. В качестве соединительных элементов выступают реберно-позвоночные и реберно-грудинные суставы.
Но и мышечные ткани занимают не последнее место в обеспечении мобильности. Грудная клетка подвижна. Такая сложная конструкция помогает принимать активное участие в дыхательном процессе, расширяясь при вдохе и сжимаясь при выдохе.
Понятие куриной груди
Заболевание стоит на втором месте по врожденным деформациям груди. Первое место занимает воронкообразная грудь. Мужской пол примерно в 4 раза чаще подвергается врожденным аномалиям. Четверть больных настигает наследственная предрасположенность, у 15% патология сопровождается с синдромом Марфана, сколиозом, пороком сердца и др.
Килевидная грудная клетка является наследственным или приобретенным заболеванием. Иногда встречается совместно с воронкообразной деформацией, поэтому считается, что природа происхождения у них одна.
Установлено, что между КДГК (килевидной грудной клеткой), телосложением больного, соединительной тканью имеется связь. Такие люди отличаются высоким ростом и астеническим телосложением.
Астеническая грудь – это клетка, выделяющаяся маленьким диаметром. Она узкая, вытянутая в длину с очерченными ключицей и ребрами. Причем ребра лежат не горизонтально, с большим промежутком между ними. Образуется тупой угол между шеей и плечами. Мышечные ткани не развитые.
Синдром Марфана – патологическое изменение соединительной ткани в совокупности с долихостеномиелией или высоким ростом, длинными паукообразными пальцами, недостатком жировой ткани, суставной гипермобильностью, проблемами сердечно-сосудистой системы и работоспособности зрительных органов. Некоторые пациенты являются обладателями синдрома Марфана с ГДГК.
Бывают случаи, когда проявляются пороки сердца и деформация позвоночного столба.
Как только ребенок родился, деформирующий процесс грудной клетки не заметен, но по мере увеличения роста, болезнь становится видимой. С течением времени появляется косметический дефект разной выраженности.
Как правило, у таких пациентов нет проблем с дыханием и кровообращением в первые годы жизни. Чем старше становится ребенок, тем больше появляется одышка, быстрая усталость, повышается сердцебиение. Проблемой становятся объективные нарушения в виде увеличения объема дыхания, дефицита кислорода и снижения емкости легких.
Заболевания появляются не из-за самой деформации грудины, а благодаря особенностям строения тела.
Разновидность деформаций грудины
Классификация патологий большая, но наиболее известные варианты — Фокина и Баирова, которые в середине 60-х годов прошлого века выделили следующие типы:
Костальный
При этом нет искривления грудины или незначительная деформация за счет изгибания ребер вперед. Грудная клетка удлиненная. Мочевидный отросток выше нормы по размерам.
Манубриокостальный
В этом случае грудь изгибается вперед тремя соединенными ребрами, приобретает горизонтальную направленность, недоразвита и вместе с отростком в виде меча смещается назад.
Корпокостальный
Подразделяется на:
- — когда грудина в виде дуги выгибается вперед снизу и ближе к середине, ребра обращены внутрь;
- — грудина косая с направлением вперед и вниз. Наиболее выпирающее место – нижняя треть.
Деформация может быть симметричной и асимметричной, при которой грудина развивается неправильно и искривляется по оси.
Врожденная деформация грудной клетки у ребенка (ВДГК)
При врожденных деформациях меняется форма передней поверхности груди, наблюдается недоразвитие грудины, ребер или мышц. Зачастую некоторые ребра могут вовсе отсутствовать. В подавляющем большинстве случаев (более 90% от всех грудных деформаций) диагностируется искривление груди по типу воронки.
Воронкообразная грудная клетка представляет собой западение передних отделов грудины внутрь. Точная причина появления данного дефекта не установлена. Однако нет сомнений в его генетическом происхождении, что подтверждается наличием такой же патологии у близких родственников пациентов. Кроме того, очень часто воронкообразной деформации сопутствуют и другие пороки развития.
Непосредственной причиной является дисплазия хрящевой и соединительной ткани, которая может проявляться не только до рождения ребенка, но и в процессе его дальнейшего роста. С возрастом патология нередко прогрессирует и приводит к негативным последствиям:
- искривлению позвоночника;
- сокращению объема грудной полости;
- смещению сердца;
- нарушению работы внутренних органов.
Врожденная воронкообразная деформация (грудь сапожника) встречается преимущественно у новорожденных младенцев мужского пола
Существует 3 степени воронкообразной деформации. Чтобы их определить, необходимо измерить величину впадины. Если она меньше 2 см – это 1 степень, при которой сердце не смещено.
При размере воронки от 2 до 4-х см говорят о 2 степени деформации, сдвиг сердца в этом случае составляет не больше 3-х см. Последняя 3 степень характеризуется глубиной воронки свыше 4-х см и смещением сердца более чем на 3 см.
У новорожденных и детей до года воронкообразная деформация почти незаметна. Единственным признаком аномалии является так называемый парадокс вдоха – усиление западения грудины и ребер при вдохе.
Однако постепенно искривление прогрессирует, достигая своего максимума к трем годам. У детей отмечается отставание в физическом развитии, нарушение работы вегетативной нервной системы и частые простуды. В дальнейшем глубина воронки все больше увеличивается и может достигать размера 7-8 см.
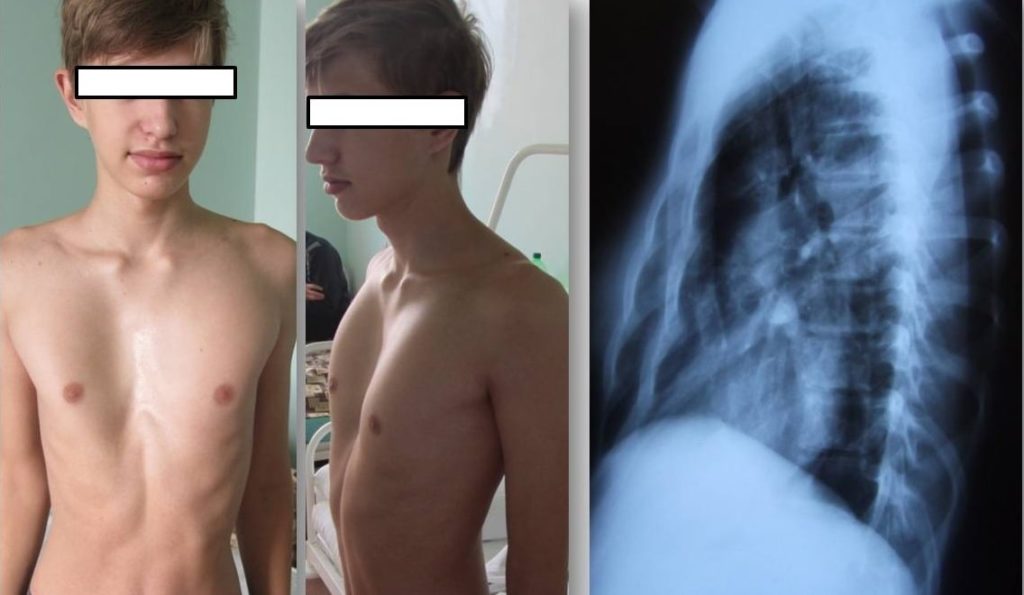
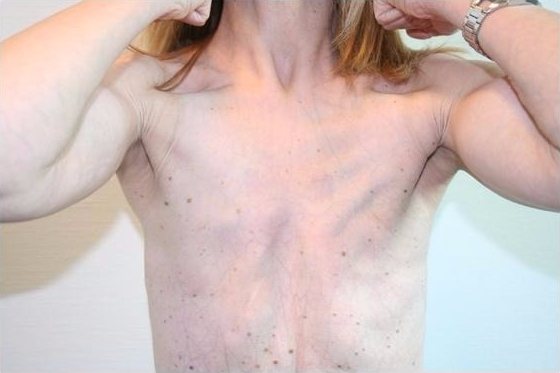
Килевидная деформация встречается в 10 раз реже, чем воронкообразная, и характеризуется чрезмерным разрастанием реберных хрящей, как правило, 5-6 ребер. Грудь выдается вперед посередине и становится похожей на лодочный киль.
По мере роста ребенка форма грудины все больше искажается и представляет собой существенный косметический дефект. Со стороны может показаться, что грудь находится в состоянии постоянного вдоха.
Стоит отметить, что при килевидной деформации позвоночник и органы грудной клетки практически не страдают. Сердце принимает форму капли – его продольная ось сильно увеличивается в сравнении с поперечной.
Основными жалобами пациентов являются одышка, быстрая утомляемость, сильное сердцебиение при физических нагрузках.
Какие патологии грудной клетки у детей можно исправить с помощью ЛФК?
Деформация костно-мышечного каркаса верхней части туловища намного чаще поддается лечению у детей, так как их костная и хрящевая ткани более гибкие и податливые. Искривление, обнаруженное на начальной стадии, можно устранить с помощью традиционных методов. Если деформация только начинает развиваться, она не успевает за такой короткий срок вызвать тяжелые нарушения работы сердечно-сосудистой системы и легких, а также не смещает органы и позвоночник.
ВАЖНО! Если родители замечают какие-либо малейшие отклонения в форме грудины своего ребенка, нужно срочно обращаться к врачу и не пытаться исправить патологию самостоятельно. ЛФК поможет вылечить не только приобретенные патологии, но и окажет хорошее воздействие при лечении врожденных деформаций
Конечно, как самостоятельный вид лечения, лечебная физкультура малоэффективна, однако в комплексе с хирургическими операциями просто необходима. Рассмотрим, какие бывают виды деформации грудной клетки у ребенка
ЛФК поможет вылечить не только приобретенные патологии, но и окажет хорошее воздействие при лечении врожденных деформаций. Конечно, как самостоятельный вид лечения, лечебная физкультура малоэффективна, однако в комплексе с хирургическими операциями просто необходима. Рассмотрим, какие бывают виды деформации грудной клетки у ребенка.
Виды патологий грудины
В медицине различают три основных разновидности искривления грудной клетки у ребенка:
- Воронкообразное искривление. Визуально наблюдаются углубления в средней и нижней части грудины. В народе такую патологию называют «грудью сапожника». Данный вид – самый распространенный порок костно-мышечного каркаса, который можно встретить у 91 % людей, имеющих деформацию грудной клетки. Грудина увеличивается в поперечном направлении, а в грудном отделе позвоночника появляются выпуклость и боковые искривления. С ростом и развитием ребенка развивается и патология, становясь более выраженной и принося большой вред внутренним органам, так как деформация смещает грудную клетку влево и разворачивает сердце и крупные сосуды.
- Килевидное искривление. Основные характеристики – это выпячивание вперед грудины и ребер, при этом увеличивается переднезадний размер. Данную деформацию также называют «куриной грудью». При килевидной патологии грудная клетка сильно выступает вперед, а ребра расположены по отношению к ней под острым углом, как бы придавая грудине форму киля. Деформация может быть врожденной, а может появиться из-за таких заболеваний, как рахит, костный туберкулез и т. д. Этот дефект костно-мышечного каркаса значительно нарушает нормальное функционирование сердца и легких ребенка.
- Плоская грудь. Появление такой деформации зависит от особенностей телосложения человека. Такая патология характеризуется уменьшением переднезадних размеров грудины. Искривление не оказывает негативного влияния на работу сердечно-сосудистой системы и легких. Плоская грудь – это не заболевание, а вариант развития.
Помимо трех основных видов патологий, различают еще несколько искривлений грудной клетки:
- выгнутая грудь – встречается очень редко. Рассматривается чисто как косметический дефект. В верхней части груди можно увидеть выступающую борозду, которая образовывается из-за раннего окостенения грудины;
- Синдром Поланда – генетическая патология. Если кто-то из родителей имеет такое искривление, то в половине случаев у ребенка также будет данная деформация. От синдрома страдает вся структура грудной стенки: грудина, ребра, мышцы, подкожно-жировой слой и позвоночник;
- врожденная расщелина грудины – у пациентов с такой деформацией наблюдается частично или полностью расщепленная грудина. Эта патология очень опасна, ведь внутренние органы ребенка, а именно передняя поверхность сердца и сосуды, не защищаются грудной клеткой, находятся сразу под кожей, и поэтому очень уязвимы.
При всех вышеперечисленных разновидностях деформации грудной клетки ЛФК будет оказывать положительное воздействие.
Искривление грудной клетки у ребенка
У ребенка врожденная деформация грудной клетки, как правило, заметна невооруженным глазом. Однако впалая грудная клетка у ребенка может быть и приобретенной. Поэтому родители должны тщательно следить за его развитием и не пропускать профилактических осмотров у врача. Дети, у которых впалая или куриная грудь, могут страдать от одышки, частых инфекций дыхательных путей, сильной и постоянной усталости. Если у ребенка впалая грудь, со временем у него может развиться искривление позвоночника, сколиоз, кифоз и другие патологии. У таких детей часто наблюдается недостаточный вес, патологическая бледность кожи, они имеют низкую выносливость.
После установления диагноза у ребенка врач определяет, с помощью каких методов можно исправить патологию. При легких деформациях назначают ношение корсетов, лечебную физкультуру, массаж. При тяжелых формах болезни – оперативное вмешательство. Как правило, хирургическую операцию проводят в подростковом периоде. Но иногда специальные методики для улучшения состояния малыша применяют сразу после его рождения.
Лечение и операция при килевидной деформации грудной клетки
Радикально исправить дефект грудной клетки при ее килевидной деформации можно только при помощи хирургического метода. Такие консервативные методы, как лечебная физкультура, дыхательная гимнастика, массаж, неэффективны – они не влияют на физические параметры структур организма в целом и грудной клетки в частности. С их помощью можно только улучшить общее состояние пациента.
Некоторые торакальные хирурги предлагают пациентам так называемую безоперационную коррекцию с использованием специальной компрессионной системы Ферре, которую носят пациенты.
Но такая методика не является абсолютной панацеей при описываемом заболевании по следующим причинам:
- ее целесообразно применять только в раннем возрасте – в это время кости и хрящи сохраняют определенную гибкость, поэтому ношение специального аппарата может корректировать их форму;
- корректирующий аппарат необходимо носить несколько лет, и дети тяжело переносят процедуру. До конца термина ношения терпит только половина пациентов, другая половина отказывается от лечения раньше;
- из-за длительного сдавливания кожные покровы в области грудины могут истончаться и становиться чересчур пигментированными.
Обратите внимание
Так как, в отличие от воронкообразной, грудная клетка к существенным нарушениям со стороны ее органов не приводит, торакальные хирурги на оперативном вмешательстве не настаивают – при его проведении возникают дополнительные риски.
Оперативное лечение может быть проведено по настоянию пациента – для коррекции косметического дефекта. Даже в этом случае врачи рекомендуют оценить потребности в коррекции и прибегать к операции только в крайних случаях, если психологическое состояние пациента из-за уродующей деформации оставляет желать лучшего.
Используются две основных разновидности хирургического лечения килевидной грудной клетки:
- по методу Абрамсона;
- по методу Марка Равича с открытым доступом.
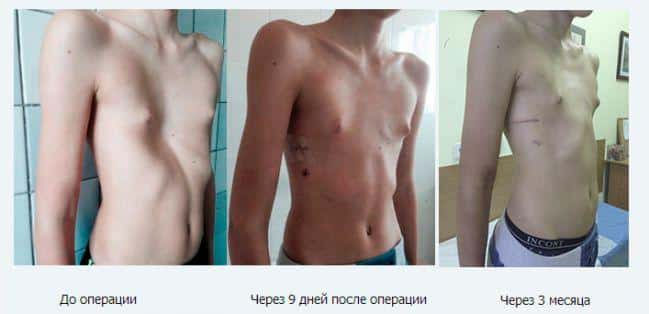
Метод Амбрансона считается малоинвазивным и менее травматичным, поэтому наиболее популярен. Во время операции к ребрам подшивают пластины, которые удаляют через несколько лет – после максимально полной коррекции формы грудной клетки.
Метод Равича более радикальный – осуществляется пластика грудной стенки, во время которой проводится большое количество манипуляций с пересечением грудных мышц и мышц живота, реберных хрящей и грудины. Последнюю выводят в физиологическое положение.
Существуют паллиативные методы, при помощи которых привести грудную клетку в нормальное состояние не получится, но благодаря некоторым ухищрениям визуальное восприятие килевидной деформации ликвидируется. Так, мужчинам рекомендуется накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез.
Доброкачественные и злокачественные опухоли (рак) на рентгене грудной клетки
Наиболее частыми опухолевыми заболеваниями легких являются:
- Аденома. Она относится к доброкачественным опухолям, развивается из желез слизистой оболочки бронхов.
- Гамартома. Это врожденная доброкачественная опухоль, которая развивается из-за нетипичного включения жировых, хрящевых и других клеток в легочную ткань.
- Гемангиома. Она развивается из сосудистой ткани.
- Фиброма. Встречается не так часто, не перерождается в злокачественные опухоли.
- Рак легких. Самая частая злокачественная опухоль в организме развивается, как и аденома, из слизистой эпителия бронхов.
- Саркома легких. Встречается реже, чем рак, развивается из перегородок легких и стенок бронхов.
Самыми распространенными опухолевыми образованиями средостения являются:
- Неврогенные опухоли. Они развиваются из нервов и их оболочек.
- Лимфомы. Такие опухоли развиваются из лимфатических узлов средостения.
- Тератомы. Это опухоли смешанного строения, которые образуются в средостении из-за смещения зародышевых листков.
- Липомы. Развиваются из жировой ткани около позвоночника.
- Бронхогенные, энтерогенные, целомические кисты. Такие кисты представляют собой полости, которые образуются из-за эмбриональных нарушений.
Рак легких на рентгенографии грудной клетки
Злокачественные опухоли в легких могут быть двух типов:
- Первичный рак. Он развивается изначально в ткани легкого.
- Вторичный рак. Он попадает в легкое путем метастазирования из злокачественной опухоли другой локализации.
спадению легкихкровохарканьеРентгенологическими признаками периферического рака являются:
- тень округлой формы (от 4 до 15 мм и более);
- слабая интенсивность затемнения;
- нерезкие контуры тени;
- внутри опухоли может быть полость с утолщением одной из стенок (симптом «кольца с перстнем»);
- при больших размерах опухоли наблюдается тень в виде линии, соединяющая ее с корнем легкого.
сцинтиграфияисследование с применением радиоизотопов
Рак молочной железы
молочной железымаммографииПризнаками опухолей молочной железы на маммографии являются:
- округлые узловатые тени;
- лентовидные тени;
- кальцификации;
- кистовидные полости;
- овальные тени с неровными краями.
маммолога
Часто задаваемые вопросы (FAQ):
В чем причина появления ямки на груди у ребенка?
Воронкообразная деформация грудной клетки – это врожденная генетическая патология развития груднины, ребер и хрящей. У детей это обычно небольшая ямка, которая с ростом ребенка прогрессирует. Мы рекомендуем не спешить с оперативным лечением детей, наблюдаться у педиатора, ортопеда, хирурга.
На сколько эффективен Vacuum Bell при исправлении ВДГК?
Его эффективность трудно оценить, поскольку использование Vacuum Bell показано далеко не всем пациентам с ВГДК. Например, у женщин его использование крайне затруднительно. Vacuum Bell может несколько улучшить внешний вид грудной клетки и уменьшить воронку примерно на 30%.
Насколько эффективно ношение ортезов совместно с занятиями физическими упражнениями при ВДГК?
Ортезы являются эффективным способом исправления ВГДК у детей до 14 лет. Однако заниматься нужно регулярно и непрерывно не менее 2-х лет. Эта программа должна составляться индивидуально, под каждого пациента. К сожалению, в России такие программы пока только разрабатываются. Но зарубежный опыт показывает, что правильное применение ортезов помогает улучшить внешний вид воронки на 50-70%.
Как нужно вести себя перед предстоящей операций?
Рекомендации стандартные: не разрешается алкоголь и курение, лекарственные перпараты принимаются только по согласованию с врачом. Помимо прочего нужно будет сдать стандартные предоперационные анализы, пройти КТ-обследование грудной клетки или сделать рентген.
Какой наркоз используется при операции Насса?
Обычно используется внутривенный наркоз, при котором пациент спит. В конце операции, когда до последнего шва остается несколько минут, наркоз прекращается, чтобы пациент легче проснулся и начал сам дышать. Правда, впоследствии большинство пациентов этот момент не помнит.
Сколько длится операция Насса по исправлению деформации грудной клетки?
Операция Насса длится от 30 до 60 минут, в зависимости от степени деформации и, соответственно, количества устанавливаемых пластин – 1-2, 3. То есть операция, при которой коррекция проводится при помощи 1 пластины, занимает в среднем 30 минут.
Через какое время после операции можно выйти на работу/учебу?
В зависимости от типа работы. Если работа офисная, за компьютером, то через 1-1,5 месяца. Если работа сопровождается физической активностью, подъемом тяжестей, то не ранее, чем через 6 месяцев, или через 3 месяца, но со строго дозированными физическими нагрузками, оговоренными с Вашим врачом.
Через какое время после операции по Нассу я смогу заняться спортом?
Через 3 месяца после операции разрешены дозированные, согласованные с врачом нагрузки, а уже через 6 месяцев можно заниматься спортом в полную силу.
Сколько нужно находиться в клинике после операции по Нассу?
Пребывание в стационаре после операции обычно до 10 дней.
Из какого материала изготовлена пластина для коррекции воронкообразной груди?
Пластины сделаны из титана. Этот металл уникален тем, что обладает памятью формы и не окисляется.
Реагирует ли металлодетектор на установленную пластину?
Нет, металлодетекторы не реагируют на титан, так как он является парамагнетиком (слабомагнитным веществом). Если вы все же беспокоитесь – можно взять в клинике справку о том, что у вас установлены пластины. Сейчас делают много операций с установкой титановых элементов в различные участки тела, поэтому службы безопасности не будут удивлены.
Сколько пластин устанавливать при исправлении вогнутой грудной клетки?
В зависимости от степени деформации устанавливают от 1 до 3 пластин. Окончательное решение, сколько пластин ставить, принимается во время операции, когда уже образован доступ к ребрам. С одной пластиной послеоперационный период протекает немного легче, чем с двумя или тремя. Три пластины ставят достаточно редко.
Через какое время пластину нужно и можно извлекать?
Обычно пластины извлекают через 3-4 года. Здесь нет жестких критериев, но со временем пластина обрастает костной тканью и через несколько лет извлечь ее сложнее. Несмотря на молодость самого метода, уже есть пациенты, которые не извлекают пластину спустя 8 лет, аргументируя тем, что нет времени на операцию и восстановление. Это не совсем правильно. После того, как коррекция закончилась, швы рассосались, внутренние органы адаптировались, нужно убрать пластину. Грудь останется зафиксированной в нормальном положении. Во время операции по удалению пластины открывают пластину с обеих сторон, слегка разгибают по кривизне и вынимают. Процедура проходит под наркозом, в эпидуральной анестезии необходимости нет.