Лейкоплакия шейки матки: начнется ли рак
Содержание:
Как лечить лейкоплакию шейки матки
Лечение патологии зависят от формы, но, в любом случае, измененные участки слизистой требуется удалять. Также, обязательно используется лечение фоновых болезней, а всевозможные воспаления ликвидируют до начала оперативного вмешательства.
Если у пациентки есть инфекции, передающиеся половым путем, врач назначает противогрибковые, антибактериальные или противовирусные средства.
Женщинам с нерегулярным менструальным циклом показана терапия гормональными средствами.
Оперативные методы лечения
Если все, ранее опробованные, способы лечения не позволили достичь желаемого эффекта, пациентке показано хирургическое вмешательство.
Суть процедуры заключается в конизации шейки матки, в результате чего иссекаются патологические ткани по периметру очага. В процессе такой чистки вырезается участок, который внешне похож на конус. Именно из-за этого процедура называется конизацией.
Данный метод лечения показан пациенткам с обширными поражениями. Если же анализы показывают, что в тканях есть атипичные клетки, требуется удаление матки либо ее части.
Диатермокоагуляция
Диатермокоагуляция – один из способов удаления патологических тканей. В ходе процедуры производится прижигание шейки матки с помощью электрических импульсов.
Основной плюс манипуляции – ее можно проводить в кабинете гинеколога без дополнительных плат.
Минус диатермокоагуляции – болезненность в ходе прижигания и высокая вероятность развития осложнений.
Такая процедура назначается только ранее рожавшим девушкам. После прижигания, есть вероятность возникновения на шейке матки рубцов, которые могут негативно повлиять на родовую деятельность.
Криодеструкция
Наиболее популярный и эффективный способ лечения лейкоплакии – криодеструкция. В ходе процедуры, на пораженные участки воздействуют жидким азотом, который замораживает клетки. Результат – некроз новообразований.
Такой метод может назначаться девушкам, независимо от того, есть ли у нее дети. Это вызвано тем, что после криодеструкции рубцы не появляются.
Криодеструкция так популярна в силу того, что она безболезненная и не требует долгого восстановления и заживления. Минус процедуры – возможен рецидив.
После выполнения манипуляции, шейка матки может стать короче, что сразится на фертильности женщины. Также, могут быть повреждены здоровые участки слизистой, ведь следить за глубиной воздействия холодом невозможно.
Лазеротерапия
Лечение лейкоплакии лазером – бесконтактный способ. Лазерный луч разрушает патологические ткани, испаряя жидкость. В результате, на эпителии образуется пленка, которая препятствует инфицированию раны.
Продолжительность восстановления женщины после процедуры зависит от соблюдения врачебных рекомендаций. Как правило, на заживление уходит от 2 до 4 недель.
В ходе лазерной терапии, пациентка не ощущает боли, рубцы не формируются. Минусом считается дороговизна лечения.
Радиоволновый метод
Для радиоволнового лечения используется аппарат Сургитрон. В ходе манипуляции, используется электрод, который позволяет преобразовывать электронные импульсы в радиоволны. При этом, патологические очаги подвергаются нагреванию, за счет чего испаряется жидкость.
Из-за минимальной болезненности, способ лечения пользуется популярностью, раневые поверхности шейки матки быстро заживают.
За счет того, что врач может контролировать и регулировать направленность волн, здоровая слизистая не разрушается и кровотечения не открываются.
Химическая коагуляция
При химической коагуляции, на патологические ткани воздействуют раствором Солковагин. Вещество содержит органические и неорганические кислоты.
Такая тактика лечения лейкоплакии может использоваться только на первых порах развития патологии, ведь раствор проникает вглубь тканей всего на 2,5 мм. Если патологический процесс поразил большие объемы тканей, химическая коагуляция не поможет.
Основное достоинство процедуры – минимальные шансы осложнений и побочных эффектов.
Народные способы лечения
Учитывая всю сложность заболевания, вылечить лейкоплакию шейки матки народными средствами невозможно. Но, нетрадиционные методы помогут уменьшить симптоматику.
Отличное решение – это отвары из лекарственных трав. Такие составы используются на этапе восстановления либо перед хирургическим вмешательством.
Для приготовления широко используются цветки ромашки, золотарник, зверобой и календула.
Кроме того, что настои используют внутрь, их также можно использовать для подмываний или тампонирования.
Продолжительность лечения травами и отварами из них составляет не менее 3 недель.
Прогноз и профилактика
Прогноз при своевременной диагностике плоской формы лейкоплакии благоприятный. Бородавчатая, эрозивная форма являются необратимыми.
Профилактика заболевания включает:
- регулярное посещение кабинета гинеколога для плановых осмотров;
- своевременное устранение воспалительных процессов;
- ликвидацию сбоев гормонального характера, нарушений метаболизма.
Лейкоплакия вульвы – серьёзное состояние, требующее постоянного врачебного контроля. При возникновении характерных признаков в обязательном порядке нужно обратиться к специалисту за консультацией и предпринять соответствующие меры.
Лейкоплакия наружных пол. органов у женщин – одна из наиболее распространенных патологий в гинекологии. Что это за заболевание, чем оно опасно, каким должно быть его лечение – будем подробно обсуждать данные вопросы в следующих разделах статьи.
Лейкоплакия наружных пол. органов у женщин (фото) – заболевание, с которым чаще всего приходиться сталкиваться представительницам прекрасного пола в период менопаузы, но также данная патология может проявить себя и в любое другое время. Болезнь имеет выраженную симптоматику и при первых же признаках лейкоплакии половых органов следует незамедлительно обращаться к врачу
Это важно потому, что наиболее успешно лечится патология на ранних стадиях развития
Лейкоплакия наружных пол. органов у женщин – это сильнейшее огрубение дермы и слизистой оболочки вульвы. Если болезнь оставить без лечения – она вызовет развитие онкологии. Первый признак болезни – появление заметных пятнышек на дерме деликатной области. Пятнышки белые и заметно выдаются над поверхностью эпителия.
Представленные ниже картинки лейкоплакии наружных пол. органов отображают разные стадии прогрессирования недуга.
Важно!
Данное заболевание определяется гинекологами как предонкоогическое, поэтому ни в коем случае нельзя запускать болезнь и нужно приступать к лечению лейкоплакии наружных пол. органов при первых же симптомах.
Опасность патологии состоит в том, что развивается она крайне медленными темпами и поначалу ее симптомы не слишком заметны. К причинам развития лейкоплакии наружных половых органов у женщин специалисты относят:
- Хронические болезни слизистой оболочки влагалища;
- Хронические воспаления в области гениталий;
- Дисплазия шейки матки;
- Плохая гигиена гениталий;
- Дефицит витамина А;
- Травмы вульвы в данной области;
- Колебания гормонального фона;
- Сильные эмоциональные переживания, депрессии.
Также данная патология может начать активно развиваться из-за сбоя в деятельности яичников, желез, вырабатывающих гормоны, атрофических поражений вульвы.
Симптомы лейкоплакии наружных пол. органов у женщин становятся наиболее выраженными при прогрессировании болезни. Насторожиться следует при появлении следующих признаков:
- В области половых органов проявились белесоватые пятнышки. Область локализации – промежность, губы вульвы.
- В промежности ощущается сильнейший зуд, приступы которого обостряются в ночные часы.
- Во время коитуса ощущаются сильные боли.
Боли при лейкоплакии могут появляться и при мочеиспускании, также ухудшается и общее состояние организма – больную могут беспокоить бессонницы, беспричинная раздражительность, сильное чувство усталости.
Лечение лейкоплакии наружных пол. органов у женщин – процесс длительный и состоящий из целого комплекса мероприятий. Способ терапии определяется индивидуально: врач подбирает лечебные процедуры исходя из возраста больной и особенностей ее организма, наличия сопутствующих патологий.
Чаще всего для лечения лейкоплакии применяют разные медикаменты, назначают физиотерапевтические процедуры, пациентке также предписывается соблюдение диетического режима питания. Реже лечение осуществляется путем хирургического вмешательства.
В ходе лечения крайне важно уделять максимум внимания гигиене промежности: вагину ежедневно следует подмывать водой с настоями трав календулы или ромашки. Запрещается носить трусики из синтетики и принимать горячие ванны
Заболевания слизистой оболочки, вызванные отложением в клетках кератина — рогового вещества — известны под общим названием лейкоплакии. Чаще всего они поражают гениталии.
Под действием некоторых факторов клетки плоского эпителия, выстилающего наружные половые органы, начинают размножаться слишком быстро — это и приводит к такого рода изменениям.
Лечение
Все пациентки с лейкоплакией вульвы подлежат диспансерному динамическому наблюдению у гинеколога или онколога (при наличии злокачественного поражения). Для наблюдения за состоянием участков лейкоплакии обязательно проводятся такие методики обследования как цитологический анализ и кольпоскопическое исследование.
Тактика лечения лейкоплакии вульвы зависит от степени и характера изменений слизистой вульвы и направлена на устранение симптомов заболевания и предупреждение перерождения бляшек в злокачественную опухоль. На начальных этапах заболевания больной назначается длительная комплексная консервативная терапия, которая требует постоянного врачебного контроля и проведения мониторинга ее эффективности (по результатам анализов).
Консервативная терапия
Для консервативного лечения лейкоплакии вульвы больной рекомендуется:
- прием лекарственных препаратов;
- правильное проведение гигиенических мероприятий;
- соблюдение диеты;
- физиотерапевтические процедуры.
Медикаментозная терапия
Для устранения неприятных симптомов заболевания назначаются:
- местные препараты для устранения воспаления: Банеоцин, Элидел крем, Белодерм мазь, Дермовейт мазь, Клобетазол пропионат и др.;
- местные препараты для устранения зуда: Акридерм, Синафлан мазь, Белодерм, Тридерм, Целестодерм, Прогестерон крем и др.;
- антигистаминные препараты: Тавигил, Лоратадин, Кларисенс, Фенкарол и др.;
- местные гормональные препараты: Эстриол крем, Прогестерон крем, Тестостерона пропионата мазь и др.;
- антибактериальные средства для местного применения (при вторичных инфекциях): Левомиколь, масляный раствор Хлорофиллипта, 5% линимент Синтомицина, свечи Синтомицин, эмульсия Хлоргексидина и др.
Для общего укрепления организма и улучшения состояния слизистой оболочки рекомендуется прием витаминно-минеральных комплексов.
При невозможности устранения зуда вульвы медикаментозными средствами для наружного применения назначаются новокаиновые вульварные блокады и радиоволновая пункция кожного покрова вульвы.
При выраженном воспалении и вторичном инфицировании могут назначаться противовоспалительные и антибактериальные препараты в виде таблеток или инъекций. При необходимости назначаются препараты для иммунной коррекции.
Пациенткам с психоневрологическими нарушениями назначаются занятия по психокоррекции и прием седативных средств, антидепрессантов и транквилизаторов.
Гигиенические мероприятия
При лечении лейкоплакии вульвы рекомендуется:
- Не допускать перегревания тела.
- Не носить синтетическое и плотно облегающее тело белье.
- Избегать пребывания на солнце.
- Отказаться от приема горячих ванн, посещений сауны и бани.
- Для подмывания не использовать пересушивающих кожу антисептических растворов и мыла, а пользоваться кипяченой водой с добавлением соды (для смягчения) и отварами трав (ромашка, календула, крапива, шалфей).
- Не спринцеваться.
- Отказаться от применения синтетических прокладок и тампонов.
Диета
Во время лечения лейкоплакии вульвы рекомендуется исключить:
- употребление спиртных напитков и курение;
- прием жирных копченых, острых блюд, черного чая и кофе.
В ежедневный рацион должны включаться богатые витаминами (особенно витамином А) и минералами овощи, фрукты, нежирные сорта мяса, крупы и молочные продукты.
Физиотерапия
Для противовоспалительного и десенсибилизирующего эффекта назначаются:
- фонофорез с лекарственными препаратами;
- модуляция ритмов головного мозга;
- радиоволновое лечение;
- магнитофорез;
- сонофорез;
- лазерофорез;
- дарсоваль;
- бальнеотерапия;
- чрескожное лазерное облучение крови;
- лечебная физкультура.
Хирургическое лечение
Необходимость хирургического лечения определяется показателями анализов и эффективностью консервативной терапии. Для устранения очагов лейкоплакии могут применяться:
- иссечение участков лейкокератоза вульвы скальпелем или радионожом;
- удаление очагов лейкокератоза при помощи криодеструкции;
- удаление очагов лейкокератоза при помощи лазерной абляции;
- экстирпация вульвы (проводится при признаках перерождения в рак).
При признаках перерождения опухоли в раковую больной после операции назначаются курсы радиолучевой терапии.
Лечение лейкоплакии вульвы
Наиболее эффективна комплексная терапия , которая подбирается строго индивидуально.
Неоперативное лечение лейкоплакии включает следующие компоненты: психотерапию, фонофорез гидрокортизона на область вульвы, внутримышечные инъекции 5-10%-ного раствора токоферола ацетата в масле по 1 мл, прием аскорбиновой кислоты . Также рекомендуется ежедневно проводить подкожные инъекции биогенных стимуляторов (экстракта алоэ, ФиБСа, взвеси или экстракта плаценты — все по 1 мл) с целью активации гормональной функции коры надпочечников. Курс лечения (30 инъекций) повторяют через 3-4 месяца. Одновременно с применением биостимуляторов в качестве местного терапевтического средства можно использовать фолликулиновую мазь (20 ООО ЕД) и линимент алоэ.
Для лечения лейкоплакии используют мази, содержащие глюкокортикоиды. Они обладают противовоспалительным и противоаллергическим свойством, а также ликвидируют или уменьшают ощущение зуда. Наиболее целесообразно применение гидрокортизоновой (1%-ной и 2,5%-ной), преднизолоновой (0,5%-ной), фторокортовой (содержит 0,1% триамцинолона ацетонида) мазей.
Непременной предпосылкой успешности лечения является тщательный систематический туалет наружных половых органов, промежности. Для мытья используют только кипяченую воду, добавив в нее натрия бикарбонат, настой ромашки или календулы. Использовать для подмывания растворы калия перманганата и борной кислоты , как и различные мыла, нежелательно, так кат. они сушат и этим раздражают ткани, усугубляя неприятные ощущения.
Белье должно быть из натуральных тканей, оно не должно плотно прилегать к наружным половым органам, в противном случае возможно усиление зуда.
Необходимо исключить курение и употребление алкоголя. Основу рациона должны составлять молочные продукты, отварное мясо (особенно печень и почки), отварная рыба, овощи, ягоды и фрукты. Следует исключить еду всухомятку, пряности, острые блюда, копчения, крепкий чай и кофе.
Народная медицина предлагает свои методы лечения лейкоплакии вульвы — акупунктуру, водные процедуры с использованием трав и растений. Например, лежа перед сном и сразу после пробуждения полезно выпивать стакан кипяченой воды комнатной температуры.
Диагностика
Диагностика патологии основывается на сборе жалоб больной, результатах осмотра и итогах лабораторных исследований.
Обязательным методом является вульвоскопия, которая позволяет обнаружить изменения оттенка слизистой, бугристые участки, недостаточно выраженный или полностью отсутствующий «рисунок», а также зафиксировать начавшиеся атрофические и диспластические процессы.
Диагностическое обследование предусматривает следующие мероприятия:
- выполнение Шиллер-теста с применением «Люголя»;
- микроскопия мазка на микрофлору и онкопатологию.
Дифференциальная диагностика необходима в виду схожести симптоматики лейкоплакии с клинической картиной таких болезней, как:
- сахарный диабет;
- сифилис;
- псориаз;
- нейродермит (кожная болезнь неврогенно-аллергического характера);
- экзема;
- лишай Вильсона;
- красная волчанка.
Разновидности
Патология характеризуется наличием нескольких клинических форм.
Очаги лейкоплакии бывают:
- единичными;
- множественными.
В гинекологии выделяют несколько разновидностей лейкоплакии.
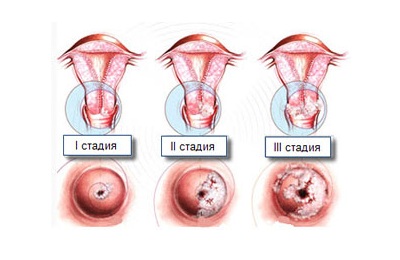
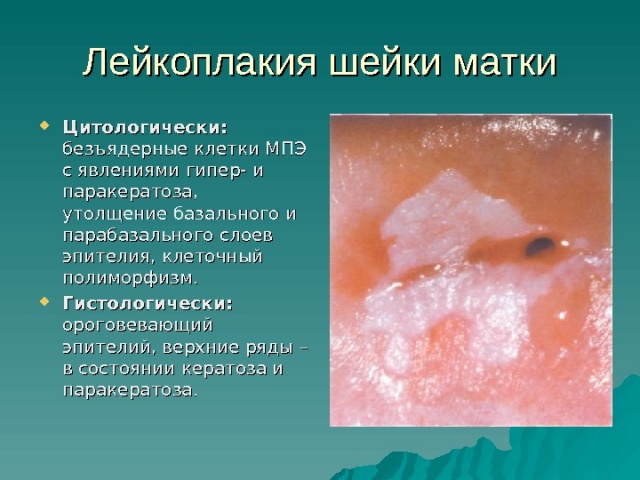
Простую. При этой патологии происходит характерное утолщение, а также ороговение поверхности эпителия. Однако клетки более глубоких слоёв не изменяются. Простая лейкоплакия характеризуется возникновением светлых очагов, которые не возвышаются над здоровой тканью. Для простой лейкоплакии свойственно бессимптомное течение. Выявление простой формы заболевания происходит случайно во время профилактического осмотра или обращения к гинекологу по другой причине.
Начальную стадию патологии при простой форме не всегда удаётся диагностировать в рамках обычного гинекологического осмотра.
- Пролиферативную. При такой форме наблюдается клеточная пролиферация всех слоёв эпителия. Нарушается процесс жизнедеятельности клеток, и со временем появляются атипичные структуры. Пролиферативная лейкоплакия называется предраковой разновидностью или дисплазией (CIN).
- Эрозийная. Для этой формы характерно образование пятен белого цвета, трещин и эрозийных участков.
- Бородавчатая. Такое заболевание проявляется образованиями, которые можно визуализировать на эпителиальной поверхности. Бородавчатые очаги имеют плотную структуру и наслаиваются друг на друга.
Самой благоприятной формой лейкоплакии является её простой вариант. Простая разновидность легче поддаётся лечению и реже сопровождается развитием осложнений. В то время как при выявлении бородавчатой разновидности лейкоплакии женщине рекомендовано проведение биопсии. Это связано с тем, что этот вид патологии имеет существенный риск трансформации в злокачественную опухоль.
Методы диагностики
На ранней стадии заболевания диагностика простой лейкоплакии затруднена из-за отсутствия клинических признаков. При прогрессировании патологического процесса визуального осмотра зачастую достаточно для постановки диагноза.
Диагностика патологии включает различные методы.
Гинекологический осмотр. При осмотре вагинальным зеркалом визуализируются пятна белого цвета, имеющие овальную форму и чёткие границы. Эти пятна незначительно возвышаются над участками здоровой ткани и покрыты ороговевшими чешуйками.
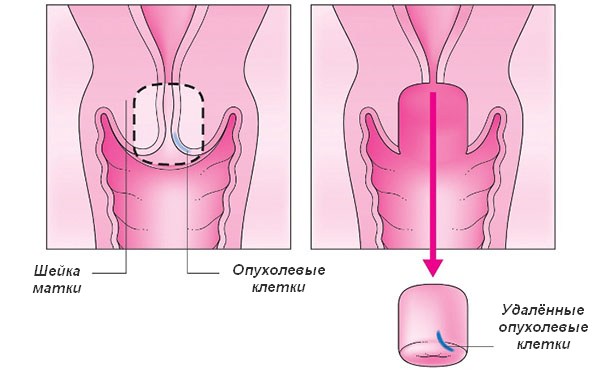
Цитологическая диагностика. Для определения простой лейкоплакии и других разновидностей выполняется соскоб шейки матки. Однако это исследование может давать неверные результаты из-за процессов, происходящих при ороговении и уплотнении слизистой.
- Биопсия. Это ведущий метод исследования, который выполняется способом прицельной ножевой биопсии с последующей гистологической диагностикой. Метод позволяет определить или исключить наличие опухолей и дисплазии шейки матки.
- Диагностическое выскабливание области цервикального канала. Исследование выполняется для исключения злокачественного процесса.
- Кольпоскопия. Как правило, для определения разновидности и размера лейкоплакии рекомендована расширенная кольпоскопия с применением специальных растворов.
- Лабораторная диагностика. Такое исследование включает выполнение мазков на флору, бакпосев и ПЦР-диагностику. В некоторых случаях необходимо проведение гормонального и иммунологического анализов.
Различные методы диагностики позволяют дифференцировать простую лейкоплакию с другими видами патологии, а также псевдоэрозией и онкологическим процессом.
Некоторым пациенткам рекомендован осмотр онкогинекологом и консультация гинеколога-эндокринолога.
Лейкоплакия – основные симптомы:
- Язвы на языке
- Сухость влагалища
- Дискомфорт внизу живота
- Язвочки на слизистой ротовой полости
- Неприятные ощущения при мочеиспускании
- Дискомфорт в области наружных половых органов
- Раздражение в зоне вульвы
- Белые пятна на слизистой рта
- Бородавки на половых органах
- Микротрещины на половых губах
- Эрозии на половых органах
- Стянутость в зоне вульвы
- Чешуйки на слизистой рта
- Серые пятна на слизистой рта
Лейкоплакия – заболевание, которое поражает слизистые оболочки в организме человека и приводит к ороговению эпителия. Обычно недуг проявляется на слизистой полости рта, гортани и мочеполовых органов. В медицине известны случаи, когда у пациента также развивалась лейкоплакия пищевода.
- Причины
- Классификация
- Симптоматика
- Диагностика
- Лечение
Появляется недуг в виде бело-розовых или серовато-белых пятен, которые имеют чёткие контуры. Размеры, как и формы, могут быть различными. Обычно появление данных патологических образований не доставляет человеку каких-либо дискомфортных ощущений. Поэтому первые признаки прогрессирования недуга можно заметить только при осмотре у врача совершенно по другому поводу.
В группу риска входят люди старше 30 лет. У детей и пожилых людей патология развивается редко. Лейкоплакию клиницисты относят к предраковым состояниям, так как патологические очаги могут подвергаться малигнизации под воздействием различных неблагоприятных факторов. Именно по этой причине, во время проведения диагностики данной патологии, обязательно берётся биопсия из очагов поражения. Далее ткань тщательно обследуется на предмет обнаружения атипичных клеток.
Наиболее распространёнными формами патологии являются:
- лейкоплакия шейки матки;
- лейкоплакия полости рта;
- лейкоплакия вульвы;
- лейкоплакия мочевого пузыря;
- лейкоплакия языка;
- лейкоплакия половых губ.
Лейкоплакия шейки матки чаще всего диагностируется у пациенток в возрасте от 20 до 30 лет. Лейкоплакия гортани составляет 30% от всех предраковых заболеваний данного участка. Но наиболее часто врачи диагностируют именно лейкоплакию полости рта. Это объясняется тем, что слизистая оболочка в данном месте наиболее часто контактирует с большинством факторов, которые могут спровоцировать прогрессирование данной патологии. Стоит отметить важный момент – не все формы патологии перерождаются в злокачественные.
Сопутствующая симптоматика
Образование белого налета, вызванного патогенной этиологией, является не отдельным заболеванием, а одним из его симптомов. Как правило, его возникновение сопровождается рядом других признаков, которые помогают диагностировать болезнь.

К числу сопутствующих симптомов , можно отнести следующие:
- Ощущение постоянного дискомфорта в нижней части живота.
- Боль и рези при опорожнении мочевого пузыря.
- Периодическое повышение тела.
- Появляется явный, неприятный запах выделений.
- Покраснение наружных половых органов, отдельных случаях возникает отек.
В зависимости от характера заболевания, может так же появиться, гнойные прыщики, нехарактерные образования на кожных покровах и слизистой половых органов (данный признак характерен при заражении сифилисом).
Если вы обнаружили совместно с белым налетом, хотя бы один из симптомов, то нужно не теряя времени обратиться к специалисту гинекологу либо венерологу. Не надо ставить себе диагноз и назначать самостоятельно лечение, это может нанести организму непоправимый вред (вплоть до бесплодия).
Диагностика
Вообще многие пациентки узнают о своем заболевании при плановом осмотре на кресле гинеколога. Диагноз ставится на основании жалоб больной, а также результатов, полученных за счет инструментального и лабораторного обследования
Лейкоплакию очень важно отличить от экземы, сифилиса, плоского лишая, волчанки и псориаза
Гинекологический осмотр дает возможность выявить наличие белых участков, свидетельствующих о дистрофических изменениях. Осуществляется кольпоскопия, во время которой определяется состояние всего органа: оттенок, наличие гиперемии и внешний вид поверхности. Эта методика диагностики дает возможность вовремя выявить злокачественные образования либо другие атрофические явления.
Еще одним, не менее результативным способом обнаружения лейкоплакии является тест Шиллера, при котором применяется специальный раствор Люголя, придающий нормальным участкам вульвы определенный окрас. После проведения процедуры очаги патологии становятся четко видны.

Кроме всего прочего, у пациентки берется мазок из мочеиспускательного канала для исследования под микроскопом микрофлоры и обнаружения онкоцитологических явлений. Способ ПЦР позволяет определить наличие вируса папилломы.
Для извлечения анамнеза для гистологического исследования осуществляется биопсия. В случае выявления признаков атипии пациенте могут поставить диагноз «предраковое состояние». Полное специализированное обследование дает возможность определить вид и стадию патологии. В некоторых случаях необходима дополнительная консультация психотерапевта, онколога, дерматолога и иммунолога.
Что такое лейкоплакия вульвы
Лейкоплакия вульвы — патологический процесс, сопровождающийся дистрофией вульварных тканей с дальнейшим развитием гиперплазии (активного разрастания) многослойного плоского эпителия. Для состояния типично формирование нехарактерных зернистых и ороговевших слоёв, становящихся причиной таких патологий, как акантоз (появление на поверхности вульвы уплотнений тёмного цвета) и гиперкератоз (утолщение рогового слоя эпителия, не сопровождающееся изменениями в строении клеток). Заболевание довольно часто осложняется краурозом вульвы, которая характеризуется атрофией наружных половых органов.
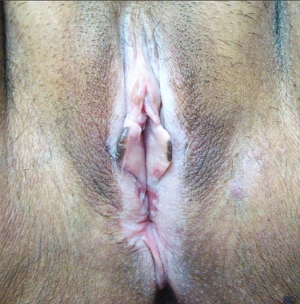 Лейкоплакия вульварных тканей сопровождается ороговением поверхностного слоя эпителия, что проявляется побелением и утолщением слизистой
Лейкоплакия вульварных тканей сопровождается ороговением поверхностного слоя эпителия, что проявляется побелением и утолщением слизистой
Бородавчатый тип лейкоплакии рассматривается гинекологами как предраковое состояние. Озлокачествление происходит в 13–30% от всех выявленных случаев.
Классификация состояния
В основе классификации патологии лежит степень утолщения рогового слоя эпителия. Принято выделять три формы лейкоплакии вульварных тканей:
- Плоская. Сопровождается появлением на поверхности слизистых белесоватых пятен. Признаки воспаления отсутствуют. Образования удаляются ватным диском, но возникают снова. Формируются на небольших участках, но иногда покрывают всю поверхность вульвы.
- Гипертрофическая. Изменённые очаги выглядят как пятна серовато-белого цвета с чёткими границами. Слегка поднимаются над поверхностью здоровых тканей. Способны сливаться в единое образование. Удаление тампоном невозможно.
- Бородавчатая. Состояние характеризуется формированием бородавчатых наростов. Не исключено появление изъязвлений, воспалительных процессов, отёков, трещин, эрозированных участков.
Бородавчатая разновидность лейкоплакии является необратимой.
Может ли заболевание быть обнаружено у детей и беременных
В редких случаях причиной формирования лейкоплакии вульвы выступает беременность. Своевременная диагностика и проведение адекватной терапии позволяют предупредить прогрессирование патологии. Если состояние остаётся стабильным, то женщине будут рекомендованы естественные роды.
 Развитие лейкоплакии вульвы во время вынашивания ребенка может быть вызвано перестройкой гормонального фона
Развитие лейкоплакии вульвы во время вынашивания ребенка может быть вызвано перестройкой гормонального фона
При диагностировании повышенной сухости слизистых, длительно заживающих трещин и язы, больших по величине очагов поражения в качестве разрешения беременности выбирается операция кесарева сечения.
В детском возрасте патология встречается редко. Её развитие обусловлено незавершённым строением вульвы и малым содержанием влагалищной лактофлоры.
Выявить заболевание на ранней стадии поможет регулярный осмотр промежности ребёнка
Важно обращать внимание на поведение девочки. Первым признаком лейкоплакии становится изнуряющий зуд, усиливающийся по ночам. Его появление — серьёзный повод для обращения к специалисту
Его появление — серьёзный повод для обращения к специалисту.