Где находится матка у женщин фото при беременности
Содержание:
- Причины задержки сокращения матки:
- Строение стенки матки
- Метаплазированный эпителий
- Маточные трубы. Развитие строение и функции. Влагалище. Развитие. Строение его стенок. Изменение в связи с менструальным циклом.
- Физиология
- Гистология
- Сосуды и нервы матки
- Что делать, если матка медленно сокращается?
- Особенности строения
- Особенности строения и функции
- Строение матки
Причины задержки сокращения матки:
Сокращение матки может происходить с задержкой из-за гормональных сбоев, нарушения анатомии организма или банальной инфекции.
Гормональные сбои
Недостаточное количество гормона, который отвечает за выработку грудного молока- пролактина.
Дело в том, что пролактин- это главный родительский гормон и его в должно быть первые сутки в достаточном количестве даже у тех, кто не кормит грудью изначально.
От выработки пролактина зависит выработка окситоцина- гормона, благодаря которому сокращаются мышцы матки.
Анатомические предпосылки
Если после родов в матке осталась плацента. прикрепленная к стенке матки, то скованная матка не может полностью сокращаться.
Кстати говоря, загиб матки или закупорка наружного зева и прочие народные мифы остаются всего лишь мифами.
Инфекция
Если у женщины началась послеродовая инфекция, то скорее всего она уже сидела в организме, потому как в стерильных условиях практически невозможно занести какую-либо инфекцию.
Послеродовой эндометрит развивается в том случае, если беременная перенесла воспаление плодных оболочек хорионит. Воспаленная поверхность матки становится дряблой и не может стимулироваться окситоцином.
В любом случае, причины , по которым матка не сокращается или делает это медленно, выявляются в роддоме и сразу лечатся.
Нужно сказать, что какие-либо осложнения, связанные с послеродовым сокращением матки, это редкое явление. В основном у рожениц всегда все проходит хорошо, без каких-либо отклонений.
Главное. следить за собой и своим здоровьем в течение беременности, ведь будущая мамочка уже не одна!
Строение стенки матки
Стенка матки состоит из 3 оболочек: внутренней – слизистой (эндометрий), средней – мышечной (миометрий) и наружной – серозной (периметрий), представленной брюшиной.
Строение эндометрия
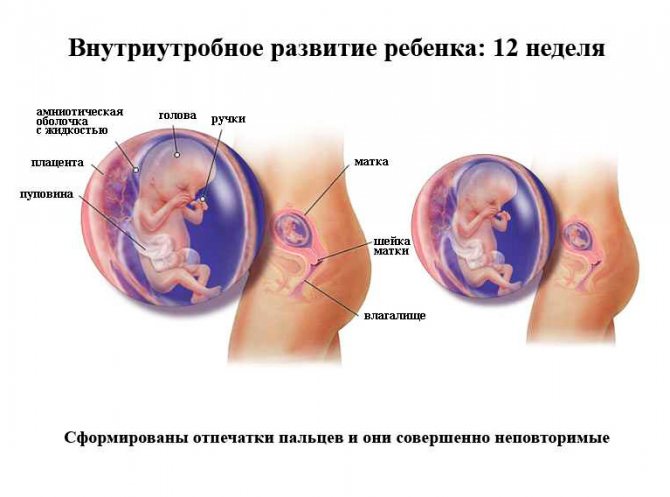
Слизистая оболочка матки покрыта мерцательным эпителием и имеет простые трубчатые железы. С наступлением половой зрелости она претерпевает периодические изменения, связанные с созреванием в яичнике яйцеклеток – женских половых клеток. Созревшая яйцеклетка с поверхности яичника по маточной трубе направляется в полость матки. Если в маточной трубе происходит оплодотворение яйцеклетки (слияние яйцеклетки и сперматозоида – мужской половой клетки), то начавший формироваться зародыш внедряется в слизистую оболочку матки, где и происходит его дальнейшее развитие, то есть начинается беременность. На 3 месяце беременности в матке формируется плацента, или детское место, – специальное образование, через которое плод получает питательные вещества и кислород от материнского организма.
При отсутствии оплодотворения эндометрий подвергается сложным циклическим изменениям, которые принято называть менструальным циклом. В начале цикла происходят структурные преобразования, направленные на подготовку эндометрия к приему оплодотворенной яйцеклетки: толщина эндометрия увеличивается в 4–5 раз, его кровоснабжение усиливается. Если оплодотворения яйцеклетки не происходит, наступает менструация – отторжение поверхностной части эндометрия и удаление его из организма вместе с неоплодотворенной яйцеклеткой. Менструальный цикл продолжается около 28 дней, из них 4–6 дней занимает сама менструация. В постменструальную фазу (до 11–14-го дня от начала менструации) в яичнике созревает новая яйцеклетка, а в матке восстанавливается поверхностный слой слизистой оболочки. Следующая далее предменструальная фаза характеризуется новым утолщением слизистой оболочки матки и подготовкой ее к приему оплодотворенной яйцеклетки (с 14-го до 28-го дня).
Циклические изменения в строении эндометрия происходят под действием гормонов яичника. В яичнике на месте созревшей и вышедшей на поверхность яйцеклетки развивается так называемое желтое тело. При отсутствии оплодотворения яйцеклетки оно существует в течение 12–14 дней. В случае оплодотворения яйцеклетки и наступления беременности желтое тело сохраняется в течение 6 месяцев. Клетки желтого тела вырабатывают гормон прогестерон, влияющий на состояние слизистой оболочки матки и перестройку организма матери при вынашивании плода.
Строение миометрия
Мышечная оболочка матки, миометрий, составляет ее главную массу и имеет толщину от 1,5 до 2 см. Построен миометрий из гладкой мышечной ткани, волокна которой расположены в 3 слоя (наружный и внутренний – продольные, средний, наиболее мощный, – циркулярный). При беременности волокна миометрия сильно увеличиваются в размерах (до 10 раз в длину и в несколько раз в толщину), поэтому к концу беременности масса матки достигает 1 кг. Форма матки становится округлой, а длина увеличивается до 30 см. Изменения размеров живота беременной женщины может представить каждый. Столь мощное развитие мышечной оболочки матки необходимо для осуществления родов, когда созревший плод выводится из организма матери путем сокращения матки и мышц брюшного пресса. После родов происходит обратное развитие матки, которое заканчивается через 6–8 недель.
Таким образом, матка – это орган, который в течение жизни периодически изменяется, что связано с менструальным циклом, беременностью и родами.
Метаплазированный эпителий
На шейке матки есть ещё один вид эпителия — метаплазированный эпителий, образующийся из бипотентных клеток. В зависимости от условий, благодаря процессу метаплазии, они могут принимать вид любого из двух основных видов эпителия шейки матки.
Метаплазия имеет три стадии: раннюю, незрелую, зрелую. Ранняя метаплазия близка к клеткам цилиндрического эпителия, и может имитировать рак, что является неправильным диагнозом. При зрелой метаплазии клетки получают свойства МПЭ.
Метаплазию на шейке матке запускает эктопия цилиндрического эпителия, эрозии и травмы. Именно в этой зоне особенно высок риск развития злокачественных процессов.

Стадии метаплазии
Маточные трубы. Развитие строение и функции. Влагалище. Развитие. Строение его стенок. Изменение в связи с менструальным циклом.
Маточные
трубы — парные органы, по которым яйцо
из яичников проходит в матку.
Развитие.
Маточные трубы развиваются из верхней
части парамезонефральных протоков.
Строение.
Стенка яйцевода имеет три оболочки:
слизистую, мышечную и серозную. Слизистая
оболочка собрана в крупные разветвленные
продольные складки. Она покрыта
однослойным призматическим эпителием,
который состоит из двух видов клеток
— реснитчатых и железистых.Мышечная
оболочка, следующая за слизистой,
состоит из внутреннего циркулярного
или спирального слоя и наружного
продольного. Снаружи яйцеводы покрыты
серозной оболочкой.В момент овуляции
сосуды фимбрий яйцеводов увеличиваются
в объеме и воронка при этом плотно
охватывает яичник.Стенка влагалища
состоит из слизистой, мышечной и
адвентициальной оболочек. В составе
слизистой оболочки различают три слоя:
базальный, промежуточный и поверхностный.
Эпителий
слизистой оболочки. В клеткахоткладываются
зерна кератогиалина. Клетки этого слоя
эпителия богаты гликогеном. Распад
гликогенаприводит к образованию
молочной кислоты. Железы отсутствуют.
Под
слизистая основа не выражена и пластинка
слизистой оболочки непосредственно
переходит в прослойки соединительной
ткани в мышечной оболочке Адвентициальная
оболочка влагалища состоит из рыхлой
волокнистой неоформленной соединительной
ткани, связывающей влагалище с соседними
органами. В этой оболочке располагается
венозное сплетение.
100.
Молочная (грудная) железа. Происхождение.
Развитие. Строение. Постнатальные
изменения. Функциональная морфология
лактирующей и нелактирующей
(нефункционирующей и после лактации)
молочной железы. Нейроэндокринная
регуляция функций молочных желез.
Изменение молочных желез в ходе
овариально-менструального цикла и при
беременности.
Развитие.
Молочные железы закладываются у зародыша
на 6—7-й неделе в виде двух уплотнений
эпидермиса. Из этих утолщений формируются
«молочные точки». Затем они формируют
зачатки молочных желез.
Закладка
желез у мальчиков и девочек происходит
одинаково. В течение детского возраста
у обоих полов происходит разрастание
разветвлений молочных ходов. С
наступлением половой зрелостиполовые
различия. В течение овариально-менструального
цикла происходят циклические изменения
концевых отделов.Строение. У половозрелой
женщины каждая молочная железа состоит
из 15—20 отдельных железок, разделенных
прослойками рыхлой соединительной и
жировой ткани. Выводные протоки переходят
в расширенные молочные синусы, в которых
накапливается молоко. В молочные синусы
впадают молочные протоки. Молочные
синусы открываются на верхушке соска,
представляющего собой утолщение кожи,
в которых располагаются многочисленные
инкапсулированные нервные окончания.
Полного развития молочная железа
достигает во время беременности. Во
второй половине беременности железистые
клетки начинают вырабатывать секрет.
Выработка молока происходит в
альвеолах.Изменения молочных желез
половозрелых женщин в течение
овариально-менструального цикла.
Разрастание концевых отделов отмечается
за несколько дней перед овуляцией и
продолжается до 20-го дня: с 22—23-го дня
пролиферативные процессы прекращаются
и альвеолы претерпевают обратное
развитие до первых дней менструальной
фазы. С 9—10-го дня вновь начинается
разрастание ацинусов, но в их клетках
нет признаков секреции.
Физиология
Матка – основной детородный орган женского организма, выполняющий генеративную функцию. Также матка выполняет менструальную функцию, которая, по сути, является частью генеративной. Начало менструального периода у девочек зависит от индивидуальных особенностей организма и приходится обычно на 10-14 лет. Длится он до начала менопаузы – климактерического периода, который начинается обычно в 40-50 лет. С окончанием климакса менструальная функция матки угасает, женщина выходит из репродуктивного возраста.
Матка функционирует циклично, по индивидуальному расписанию. Сам важнейший женский половой орган не продуцирует гормоны, но является гормонозависимым. Функции матки можно разделить на несколько фаз. Условно первый этап — подготовка к принятию яйцеклетки из яичника, оплодотворению созревшего ооцита и имплантации его во внутренний слизистый слой. Второй этап при условии успешного оплодотворения – создание благоприятных условий для развития эмбриона. Третий – питание плодного яйца и его защита, вынашивание эмбриона на протяжении внутриутробного развития. Четвертый – родоразрешение, то есть активная родовая деятельность. И пятый – сокращение матки после родов и восстановление первоначальных функций, подготовка к следующей беременности.
Гистология
Верхний слой стенок матки состоит плотной соединительной серозной мембраны – периметрия. Он образуется из соединительной ткани, покрытой выстилающими плоскими клетками мезотелия.
Средний слой самый плотный и массивный – мышечный миометрий с сосудами и гладкими мышцами. Миометрий имеет 3 слоя, связанных между собой и функционирующих синхронно.
Внутренний слой – мукозный – образует эндометрий. Это гладкая слизистая оболочка без подслизистой, связанная с мышечным миометрием. Эндометрий образует однорядная эпителиальная ткань и рыхлая железистая строма (соединительная неоформленная ткань). Железы стромы функционируют циклично и продуцируют малое количество секрета. В период менструации происходит отторжение функционального слоя эндометрия, который затем восстанавливается.
Перешеек также покрыт слоем слизистой и функционирует синхронно с маткой практически идентично с отделением функционального слоя в определенный период цикла. Шейка не принимает участия в этом процессе. Она имеет более толстую и плотную слизистую ветвящейся складчатой структуры.
Сосуды и нервы матки
Кровоснабжение матки осуществляется за счет аа. et w. uterinae et ovaricae. Каждая а. uterinae обычно отходит от передней ветви внутренней подвздошной артерии, чаще всего вместе с пупочной артерией. Начало маточной артерии обычно проецируется на боковой край таза, на уровне 14-16 см ниже безымянной линии. Далее маточная артерия направляется медиально и вперед под брюшиной над покрытой фасцией мышцей, поднимающей задний проход, в основание широкой связки матки, где от нее обычно отходят ветви к мочевому пузырю (rami vesicales). Они участвуют в кровоснабжении не только соответствующих отделов стенки мочевого пузыря, но и области пузырно-маточной складки. Далее маточная артерия пересекает мочеточник, располагаясь над ним и отдавая ему маленькую веточку, и затем подходит вплотную к боковой стенке матки, чаще на уровне перешейка. Здесь a. uterinae отдает нисходящую, или влагалищную (одну или несколько), артерию (a. vaginalis). Продолжаясь далее вверх по боковой стенке матки к ее углу, маточная артерия на всем протяжении отдает от 2 до 14 ветвей к передней и задней стенкам матки. В области отхождения собственной связки яичника a. uterina иногда отдает крупную ветвь ко дну матки (от которой часто отходит трубная ветвь) и веточки к круглой маточной связке, после чего маточная артерия меняет свое направление из вертикального на горизонтальное и идет к воротам яичника, где делится на яичниковые ветви, анастомозирующие с яичниковой артерией.
Вены матки имеют тонкие стенки и образуют маточное венозное сплетение, располагающееся преимущественно в области боковых стенок шейки матки и околоматочной клетчатке. Оно широко анастомозирует с венами влагалища, наружных половых органов, моче-пузырными и прямокишечными венозными сплетениями, а также гроздевидным сплетением яичника. Маточное венозное сплетение собирает кровь преимущественно из матки, влагалища, маточных труб и широкой связки матки. Посредством вен круглой связки маточное венозное сплетение сообщается с венами передней брюшной стенки. Кровь от матки оттекает по маточной вене во внутреннюю подвздошную вену. Маточные вены в своих нижних отделах чаще всего состоят из двух стволов
Важно отметить, что из двух маточных вен одна (меньшая) обычно располагается впереди мочеточника, другая — позади него. Кровь от дна и верхнего отдела матки оттекает, кроме того, и через вены круглой и широкой связок матки в гроздевидное сплетение яичника и далее — через v
ovarica в нижнюю полую вену (справа) и почечную (слева); от нижнего отдела тела матки и верхней части шейки матки отток крови осуществляется непосредственно в v. iliaca interna; от нижней части шейки матки и влагалища — в систему v. iliaca interna через внутреннюю полую вену.
Иннервация матки осуществляется из нижних подчревных сплетений (симпатическая) и по тазовым внутренностным нервам (парасимпатическая).
Лимфатическая система матки условно делится на внутриорганную и внеорганную, причем первая постепенно переходит во вторую.
Лимфатические сосуды первой группы, отводящие лимфу примерно от двух верхних третей влагалища и нижней трети матки (преимущественно шейки) располагаются в основании широкой связки матки и вливаются во внутренние подвздошные, наружные и общие подвздошные, поясничные крестцовые и заднепроходно-прямокишечные лимфатические узлы.
Лимфатические сосуды второй (верхней) группы отводят лимфу от тела матки, яичников и маточных труб; они начинаются преимущественно от крупных подсерозных лимфатических синусов и проходят главным образом в верхнем отделе широкой связки матки, направляясь к поясничным и крестцовым лимфоузлам, а частично (в основном от дна матки) — по ходу круглой маточной связки к паховым лимфатическим узлам. Регионарные лимфатические узлы матки располагаются в различных отделах полости таза и брюшной полости: от подвздошных артерий (обшей, наружной, внутренней) и их ветвей до места отхождения брыжеечной артерии от аорты.
Что делать, если матка медленно сокращается?
После того, как малыш родился, незамедлительно роженице на низ живота кладут холодную грелку. Это делается для того, чтобы остановить кровотечение и начать процесс сокращения матки.
Те дни, которые роженица будет находится в роддоме, врачи будут следить за состоянием матки и уровнем ее сокращения. И если при осмотре врачом выяснится, что дно матки мягкое, то это даст ему повод зафиксировать низкую способность матки к сокращению.
И пока врач не будет уверен в том, что сокращение матки после родов происходит нормальными темпами, то выписки не будет.
Бывает и так, что гинеколог констатирует тот факт, что матка не в состоянии сократится своими силами, тогда врач назначает только что родившей женщине препараты, которые способствуют сокращению матки.
Это в основном такие препараты, как простагландины или окситоцин, вместе с этим рекомендуется наружный массаж дна матки, осуществляемый на передней брюшной стенке.
Как ни покажется странным, но грудное вскармливание является стимулирующим действием для сокращения матки. И это стоит взять на заметку!
При отсутствии противопоказаний девушке после родов требуется двигаться как можно чаще, к тому же, если есть возможность, нужно лежать на животе или , даже, спать на нем. Конечно же, правила личной гигиены никуда не исчезли, каждая женщина знает, что их стоит придерживаться в любой ситуации.
К тому же, на сократительные свойства матки влияет и тот факт, что нельзя, чтобы мочевой пузырь был переполнен
Важно часто опорожняться, даже при внутренних швах, когда каждый поход в туалет приносит немыслимую боль
Кстати, матка после родов гораздо чаще сокращается у тех представительниц слабого пола, которые во время беременности не избегали физических нагрузок, активно двигались и выполняли всю работу по дому сами конечно же, в разумных пределах.
Свежий воздух играет здесь не последнюю роль- так, что милые беременные, бегом на вечернюю прогулку на свежем воздухе.
Если же испробовали все методы, а эффект нулевой, то придется прибегнуть к чистке- случается иногда так, что в матке остаются лохии, частички плаценты или же маточный зев закупоривают сгустки крови.
Чистку нужно делать обязательно, если для нее имеются показания, так как запущенная форма может привести к воспалениям как в самой матке, так и вокруг нее.
Если же чистка не приносит требуемых результатов, тогда назначается операция. Но для успокоения беременных, читающих эту статья отметим, что такой исход бывает крайне редко.
А тем более, если женщина, находясь в положении, следит за своим здоровьем, выполняет все назначения врача, искоренила вредные привычки, тогда счастье от деторождения ей ничто не испортит и для нее все закончится наиболее положительно!
Если матка задерживается в своем сокращении, такое явления называется субинволюцией матки.
Нормой считается возвращение к прежним размерам у кормящих матерей к шестой неделе и у некормящих к восьмой.
Происходит гормональная перестройка организма женщины. Гормон роста прекращает свою выработку и за дело берутся вещества, призванные восстановить организм.
Природа позаботилась о том, чтобы организм женщины как можно быстрее приходил в норму после родов. И если все проходит нормально, то и матка сокращается соответственно.
А если матка вдруг стала сокращаться то ли с задержкой, то ли вообще решила не сокращаться, это сигнал о том, что организм дал сбой и не только в плане иммунной системы, но и в гормональном плане тоже.
Бесспорным фактором, при котором матка плохо сокращается является Кесарево сечение. И поэтому последнее время роженицам, перенесшим операцию Кесарева сечения, рекомендуется вставать как можно раньше, проявлять активность и двигаться как можно чаще, иначе длительная неактивность может привести к вялости мышц, в том числе и маточных.
Особенности строения
Матка располагается в брюшной области, а именно в тазовой полости. Она состоит из тела, шейки и дна. Шейка представляет собой продолжение тела матки округлой формы. Зона, где маточное тело преобразовывается в шейку, называется перешейком. Это место зачастую разрывается в процессе родоразрешения.
Также от размера шеечного канала зависит течение беременности: слишком короткая шейка создаёт угрозу невынашивания плода. Помимо этого, ей принадлежит значимая роль в процессе родов: от шеечного раскрытия зависит успешность естественных родов. Так, что же такое матка?
Матка – непарный гладкомышечный полый орган, предназначенный для вынашивания плода. Матка расположена в тазовой области за мочевым пузырём, перед прямой кишкой. Вместе с яичниками, в которых вырабатываются яйцеклетки, матка представляет репродуктивную систему женщины.
Вес этого уникального органа у нерожавшей женщины составляет всего 50 грамм, после родов – около 100 грамм.
Детородный орган находится в «подвешенном» мобильном состоянии в малом тазу: его удерживают гибкие связки. В то время как шейка полностью зафиксирована. Нездоровым считается значительное отклонение матки от тазовой оси: опущение, выпадение, загиб.
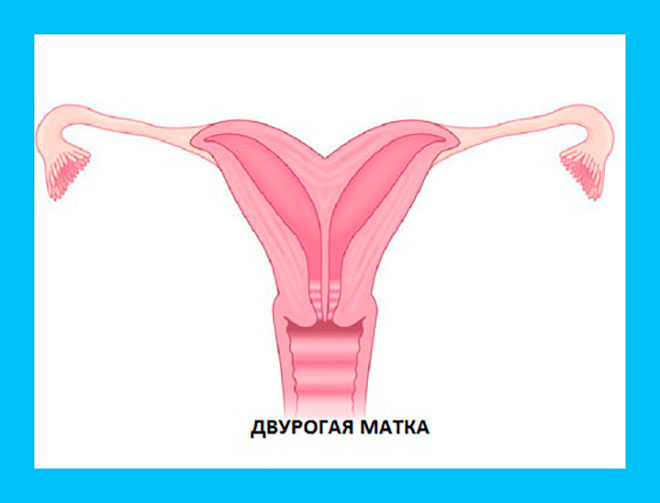
К сожалению, существуют и более серьёзные аномалии маточного строения:
- седловидность;
- двурогость;
- двойственность органа;
- гипоплазия (крошечный размер);
- агенезия (отсутствие).
Современная гинекология эффективно излечивает большинство маточных патологий.
В матке имеется несколько отверстий: две маточные трубы (фаллопиевы), переходящие в яичники, и шейка. Также орган снабжён кровеносными сосудами, нервными окончаниями.
Маточные стенки трёхслойные, они могут достигать трёх сантиметров в толщину:
- периметрий – внешняя брюшинная оболочка;
- миометрий – маточная мышца, способствующая растяжению органа в период беременности;
- эндометрий – внутренний слой, толщина которого непостоянна.
Правильное функционирование эндометрия является показателем женского здоровья. Ведь именно эта слизистая оболочка отвечает за цикличность менструаций. Ежемесячно эндометрий выстилает полость матки, увеличивается, находясь в «ожидании» зародыша. При отсутствии оплодотворения эндометрий отторгается, выходя наружу вместе с менструальным потоком. Обычно это происходит около пяти дней – так образуются месячные.
В период менопаузы орган значительно уменьшается: тело и шейка становятся практически идентичными по длине. Помимо этого, после выкидыша или аборта матка способна увеличиться.
Особенности строения и функции
Устройство и местоположение матки подвержены частым изменениям. На нее влияют внутренние органы, период вынашивания ребенка, процессы, происходящие каждый менструальный цикл.
По состоянию шейки матки определяют наступление овуляции. В этот период ее поверхность становится рыхлой, слизь — вязкой, она опускается ниже, чем в другие дни цикла.
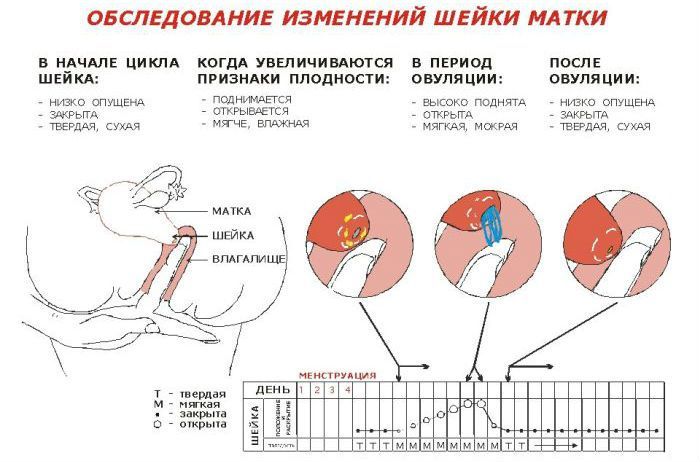
При отсутствии зачатия наступает менструация. В это время происходит отделение верхнего слоя полости матки — эндометрия. При этом внутренний зев расширяется для выхода крови и части слизистой оболочки.
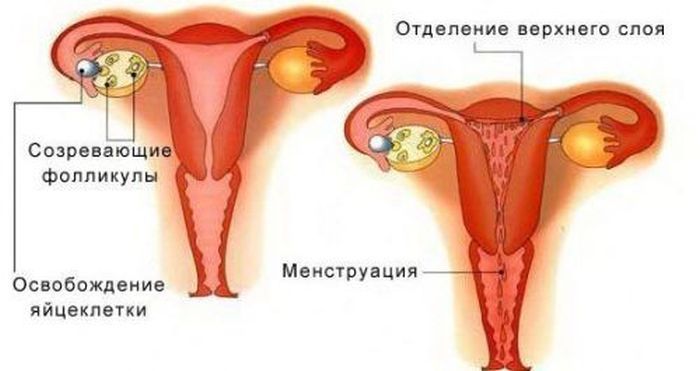
После прекращения месячных зев сужается, слой восстанавливается.
Определены функции, для чего нужна матка:
- репродуктивная — обеспечение развития, вынашивания и последующего изгнания плода, участие в формировании плаценты;
- менструальная — очистительная функция выводит из организма часть ненужного слоя;
- защитная — шейка препятствует проникновению патогенной флоры;
- секреторная — продукция слизи;
- опорная — матка выступает поддержкой для других органов (кишечника, мочевого пузыря);
- эндокринная — синтез простагландинов, релаксина, половых гормонов.
Строение матки
Стенка матки отличается значительной толщиной и ограничивает узкую полость матки (cavitas uteri), имеющую на разрезе во фронтальной плоскости форму треугольника. Основание этого треугольника обращено к дну матки, а вершина направлена вниз, в сторону шейки матки, где ее полость переходит в канал шейки матки (canalis cervicis uteri). Последний открывается в полость влагалища отверстием матки. Верхние углы полости матки суживаются в виде воронкообразных углублений, в которые открываются маточные отверстия труб.
Стенка матки состоит из трех слоев. Поверхностный слой представлен серозной оболочкой (tunica serosa), которую называют также периметрием (perimetrium). Это листок брюшины, покрывающий матку спереди и сзади. Подсерозная основа (tela subserosa) в виде рыхлой волокнистой соединительной ткани имеется только в области шейки и по бокам, где покрывающая матку брюшина переходит в широкие связки матки.
Соединительная ткань по бокам от матки с расположенными в ней кровеносными сосудами получила название околоматочной клетчатки — параметрия (parametrium). Средний слой стенки матки — мышечная оболочка (tunica muscularis), или миометрий (myometrium), наиболее толстый. Миометрий состоит из сложно переплетающихся пучков гладкой мышечной ткани, а также небольшого количества соединительнотканных пучков, содержащих эластические волокна. В соответствии с преимущественным направлением мышечных пучков в миометрии выделяют три слоя: внутренний косопродольный, средний циркулярный (круговой) и наружный косопродольный. Самым мощным слоем является средний круговой слой, в котором содержится большое количество кровеносных, лимфатических сосудов и особенно крупных вен, в связи с чем этот слой называют сосудистым слоем; круговой слой наиболее сильно развит в области шейки матки. Подслизистая основа в стенках матки отсутствует.
Слизистая оболочка (tunica mucosa), или эндометрий (endometrium), образует внутренней слой стенки матки, толщина ее достигает 3 мм. Поверхность слизистой оболочки матки гладкая. Только у канала шейки матки имеются одна продольная складка и отходящие от нее в обе стороны под острым углом более мелкие пальмовидные складки (plicae palmatae). Эти складки расположены на передней и задней стенках канала шейки матки. Соприкасаясь друг с другом, пальмовидные складки препятствуют проникновению в полость матки содержимого из влагалища. Слизистая оболочка выстлана однослойным столбчатым (призматическим) эпителием. В ней залегают простые трубчатые маточные железы (glandulae utennae).
Матка как орган в значительной степени подвижна. В зависимости от состояния соседних органов может занимать различное положение. В норме продольная ось матки ориентирована вдоль оси таза. При опорожненном мочевом пузыре дно матки направлено вперед — матка наклонена кпереди (anteversio uteri). Наклоняясь вперед, тело матки образует в шейкой угол, открытый кпереди, — изгиб матки кпереди (anteflexio uteri). При наполненном мочевом пузыре дно матки отходит кзади и матка немного выпрямляется. Матка несколько отклонена вправо (чаще) или влево (lateropositio literi). В редких случаях матка наклонена назад (retroversio uteri) или изогнута кзади (retroflexio uteri).