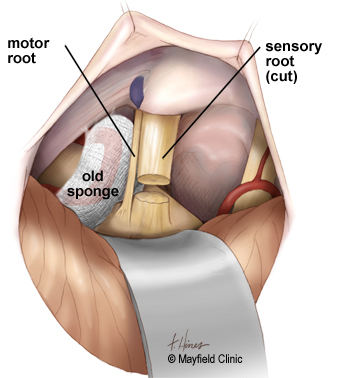
Воспаление тройничного нерва на лице: симптомы и лечение
Содержание:
- Симптомы и протекание заболевания
- Механизм возникновения воспаления
- Как лечить неврит лицевого нерва?
- Чем может быть опасен: последствия и осложнения
- Лечение тройничного нерва медикаментами
- Пошаговая процедура диагностики
- Диагностика
- Невралгия лицевого нерва: лечение
- Основные причины невралгии лицевого нерва
Симптомы и протекание заболевания
Клинические проявления поражения лицевого нерва в значительной степени зависят от уровня его повреждения. Обычно неврит лицевого нерва развивается постепенно. В начале возникает боль позади уха. через 1−2 дня становится заметна асимметрия лица. Начинается развитие паралича пораженной стороны лица. то есть пациент не может делать никакие произвольные мимические движения. Может развиться парез мимических мускулов. Во время разговора больного явно заметна лицевая асимметрия. Врач отмечает неодинаковую ширину глазных щелей. различную выраженность носогубных и лобных складок. перекошенный уголок рта к здоровой стороне лица. Ярким симптомом воспаления лицевого нерва так же является невозможность или явная ограниченность движений бровями. глазами. щеками. На стороне пораженного нерва сглаживается носогубная складка. опускается уголок рта и лицо перекашивается в здоровую сторону. Пациент не может сомкнуть веки. Когда он пытается это сделать. его глаз поворачивается вверх ( симптом Белла).
Слабость мимических мышц проявляется невозможностью осуществить движения ими: улыбнуться. оскалиться. нахмурить или поднять бровь. вытянуть губы трубочкой.
У пациента с невритом лицевого нерва на больной стороне широко раскрыты веки и наблюдается лагофтальм ( «заячий глаз») — белая полоска склеры между радужной оболочкой и нижним веком. Происходит снижение или полное отсутствие вкусовых ощущений на передней части языка. также иннервируемой лицевым нервом. Возможно появление сухости глаза или слезотечения. В некоторых случаях развивается симптом « крокодиловых слез» — на фоне постоянной сухости глаза у пациента во время приема пищи происходит слезотечение. Наблюдается слюнотечение.
На стороне неврита лицевого нерва может повыситься слуховая чувствительность ( гиперакузия) и обычные звуки кажутся больному более громкими.
При патологии ядра лицевого нерва ( например. при стволовой форме полиомиелита) у больных наблюдается только слабость мышц лица. При локализации процесса в мосту головного мозга ( например. стволовой инсульт) в него вовлекается не только корешок лицевого нерва. а и ядро отводящего нерва. иннервирующего наружную мышцу глаза. что проявляется сочетанием пареза лицевой мускулатуры со сходящимся косоглазием. Нарушения слуха в сочетании с симптомами лицевого неврита наблюдаются при поражении лицевого нерва на выходе из ствола головного мозга. поскольку происходит сопутствующее поражение слухового нерва. Такая картина часто наблюдается при невриноме в области внутреннего слухового входа. Если патологический процесс находится в костном канале пирамиды височной кости до места выхода поверхностного каменистого нерва. то мимический паралич сочетается с сухостью глаза. нарушением вкуса и слюноотделения. гиперакузией. При возникновении неврита на участке от места отхождения каменистого нерва до отхождения стремянного нерва вместо сухости глаза наблюдается слезотечение. Неврит лицевого нерва на уровне его выхода из шилососцевидного отверстия черепа на лицо проявляется только двигательными нарушениями в мышцах лица.
Выделяют синдром Ханта — герпетическое поражение коленчатого ганглия. через который проходит иннервация наружного слухового прохода. барабанной полости. ушной раковины. неба и миндалин. В процесс вовлекаются и расположенные рядом двигательные волокна лицевого нерва. Заболевание начинается с сильных болей в ухе. отдающих в лицо. шею и затылок. Наблюдаются высыпания герпеса на ушной раковине. в наружном слуховом проходе. на слизистой оболочке глотки и в передней части языка. Характерны парез мимических мышц на стороне поражения и нарушение восприятия вкуса на передней трети языка. Возможно появление звона в ушах. понижение слуха. возникновение головокружений и горизонтального нистагма.
Неврит лицевого нерва при эпидемическом паротите сопровождается симптомами общей интоксикации ( слабость. головная боль. ломота в конечностях), повышением температуры и увеличением слюнных желез ( появлением припухлости за ухом).
Неврит лицевого нерва при хроническом отите возникает в результате распространения инфекционного процесса из среднего уха. В таких случаях парез мимических мышц развивается на фоне стреляющих болей в ухе.
Синдром Мелькерсона-Розенталя является наследственным заболеванием с приступообразным течением. В его клинике сочетается неврит лицевого нерва. характерный складчатый язык и плотный отек лица.
Двусторонние невриты лицевого нерва встречаются лишь в 2% случаев. Возможно рецидивирующее течение неврита.
Механизм возникновения воспаления
При неврите лицевого нерва развитие патологии происходит по такому сценарию:
- на фоне простуды или прочих причин возникает спазм артерий;
- из-за застоя крови начинают расширяться капилляры;
- кровь может проникать сквозь стенки капилляров, скапливаясь в межклеточных промежутках;
- возникает отёк тканей;
- наблюдается сдавливание лимфатических сосудов, вен, что приводит к нарушению оттока лимфы;
- прекращается нормальная поставка питания и кровообращения к нервному волокну;
- отмечается непроходимость импульсов по нервам, что прекращает подачу правильных команд мышцам.
Механизм развития заболевания основан на потере функциональности нервных волокон. Леммоциты и миелин, участвующие в трансфере импульсов по нервам, постепенно разрушаются под воздействием инфекций, опухолей и травм. В тяжёлых случаях наблюдается разрушение осевого цилиндра. Вследствие нарушений прекращается проход импульсов от мозга к нервным тканям. Это приводит к их дисфункции.
Чем отличается от невралгии

Комбинированное поражение лицевого и троичного нерва
Воспаление лицевого нерва (неврит) часто принимают за невралгию. Патология неврологического характера локализуется на определённом участке нервного волокна. Причиной её является механическая травма.
Тройничный нерв обеспечивает контроль над всеми лицевыми мышцами. Воспалительный процесс возникает неполный паралич мышечной ткани. Такое нарушение называют параличом Белла.
Основная симптоматика:
- неподвижность одной стороны лица;
- уголки глаз и рта опущены.
Неврит лицевого нерва по своей природе возникает в сопровождении воспаления, спровоцированного бактериями или вирусами. Невралгией называют болевой синдром, который ощущается по ходу стволовой части волокна или по нервным ветвям.
Этот процесс может протекать в сочетании с невритом, но нередко отмечается отсутствие воспалительного процесса. Такое случается при механическом повреждении/ущемлении нерва, что встречается при ушибах, травмах.
Для лечения обеих патологий лицевого нерва применяются разные методики.
Как лечить неврит лицевого нерва?
Для лечения неврита лицевого нерва необходим комплексный подход, включающий самые разные направления. В некоторых случаях болезнь отступает уже через месяц, но вероятны рецидивы в будущем, а иногда даже полугодовое лечение не приводит к полному выздоровлению.
Итак, неврит лицевого нерва подразумевает следующие методы лечения:
Медикаментозное лечение включает в себя прием мочегонных (для уменьшения отека), противовоспалительных (для снятия воспаления), спазмолитических (для устранения спазма мускулатуры), нейротропных (для улучшения работы нервных клеток), антихолинэстеразных (для улучшения проведения импульсов по нервам в мышцы) средств. В зависимости от симптомов назначают антивирусные препараты, антибиотики, анальгетики, витамины группы В и другие средства. Все препараты должны назначаться врачом, поскольку они имеют множество побочных эффектов.
Массаж лица назначается через несколько недель после начала болезни. Лучше посещать опытного массажиста, поскольку массаж при неврите лицевого нерва имеет массу особенностей. 10-15 процедур проходят у специалиста, а затем можно прибегнуть к самомассажу по той же методике. Самостоятельно в домашних условиях можно также выполнять гимнастику, цель которой, как и цель массажа, – заставить мимические мышцы заново работать.
Физиотерапевтическое лечение начинается не раньше 7-10 дня болезни. С его помощью усиливается действие медикаментозных препаратов, улучшается кровообращение и проводимость по нерву, предупреждается появление различных осложнений. Врач может назначить любые процедуры: УВЧ, УФО, магнитотерапию, диадинамотерапию, лазеротерапию, дарсонвализацию, электрофорез и т.д
После физиотерапии больному важно не допускать переохлаждения, поскольку состояние может серьезно ухудшиться.
Иглоукалывание является популярным способом борьбы с невритом лицевого нерва. Благодаря ему можно быстрее восстановить тонус мышц на пораженной стороне и расслабить мышцы здоровой половины.
Хирургическое вмешательство необходимо, если улучшения от лечения другими средствами не наблюдается в течение 8-10 месяцев
Обычно операция нужна, если лицевой нерв сдавливается в фаллопиевом канале или разорван из-за травмы. Если неврит лицевого нерва осложнился контрактурой мышц лица (стягивание, потеря их эластичности), прибегают к пластической хирургии для устранения косметического дефекта, но сами мышцы при этом работать не начнут.
Стоит помнить, что лечение неврита в домашних условиях невозможно: лечатся либо в больнице, либо в условиях дневного стационара (с разрешения врача). В противном случае мышцы лица могут до конца так и не восстановиться. Народные средства при этом заболевании не эффективны и могут привести к ухудшению состояния больного.
Чем может быть опасен: последствия и осложнения
При отсутствии лечения заболевание приводит к развитию осложнений:
- парезу, параличу мимических и жевательных мышц;
- снижению остроты зрения и слуха;
- атаксии;
- потере чувствительности кожи лица;
- нервным тикам.
Приступы острой боли нарушают психоэмоциональное состояние пациента. Больной становится раздражительным, у него развивается депрессия, снижается аппетит. Стресс ослабляет иммунитет и приводит к расстройству метаболизма.
В отличие от невралгии неврит относится к более опасным заболеваниям, приводящим при отсутствии лечения к разрушению нервной ткани. Воспаление нередко провоцирует двигательные нарушения лицевых мышц, онемение и нервные тики. Патология сопровождается приступами острой боли.
Тройничный нерв делится на 3 ветви, которые иннервируют область лица, глаз и ушей. Поэтому при отсутствии лечения патология может привести к расстройству слуха, мимики и зрения. Симптомы неврита тройничного нерва схожи с другими воспалительными заболеваниями, из-за чего требуется проведение дифференциальной диагностики.
Лечение тройничного нерва медикаментами
Особый механизм возникновения боли при воспалении тройничного нерва на лице диктует персональную тактику лечения. Как лечить тройничный нерв, если обезболивающие анальгетики при этом бессильны? Распространенным медицинским препаратом в предыдущие годы, оказывающим терапевтическое воздействие, был дифенин, который входил в группу противоэпилептических лекарственных средств. Значение имеет введение в лечение карбамазепина, который радикально улучшает состояние больного.
Карбамазепин в виде активного составляющего входит в препараты тегратол, финлепсин, стазепин. Широко применяются и препараты на основе вальпроевой кислоты. К ним относят конвулекс, орфирил, ацедипрол, депакин. Эффективно действие лекарственных препаратов суксилепа, триметина, антилепсина. Иногда неправильно проведенная диагностика определяет у больного невралгию тройничного нерва, но на самом деле отмечается один из случаев прозопалгии. В таком случае использование антиэпилептических препаратов заканчивается неэффективным результатом и симптомы не проходят.
Длительный период лечения противоэпилептическими средствами у больных с воспалением тройничного нерва приводит к снижению действия препарата. Это происходит в связи с развитием толерантности к применяемому лекарственному препарату, иногда у больного развиваются побочные эффекты, что требует снижения дневной нормы. Нежелательные побочные проявления ведут к неадекватной установке дозировки без учета рекомендаций по фармакокинетике лекарственного средства.
В условиях возникновения нежелательных эффектов для недопустимости снижения суточной нормы эффективным является переход на аналогичные препараты противоэпилептического действия, добавления в терапию производных средств от гамма — аминомасляной кислоты, например, фенибута по 0,25 г или по 0,5 г. Аналогично добавление пантогама в дозе 0,5–1 г трехразово в сутки. Используются внутривенные уколы 20% раствора оксибутирата натрия на основе глюкозы.
Назначают баклофен трехразово за сутки по 35–50 мг, но он уступает по эффективности карбамазепину. В качестве экспериментального лечения применялся препарат миоглинол, который успешно прошел клинические испытания и зарекомендовал себя с эффективной стороны.
Значение при невралгии тройничного нервного ствола имеет использование в терапии антидепрессантов. Из них наибольшей популярностью пользуется амитриптилин, который назначают по 50–150 мг в день. Антидепрессивные препараты уменьшают тревогу, смягчают ощущение сильных болей, купируют страх перед возникающим новым приступом, лечат депрессивные нотки в поведении больного.
Проведенные массовые психологические обследования выявляют изменение психики, в особенности, если судить о переменах с учетом шкалы невротической триады. Для нормализации состояния используют на фоне общего лечения амитриптилин в комбинации с антипароксизмальными средствами. Если у пациентов присутствуют общие заболевания сосудов или изменения вызваны наступлением пожилого возраста, то в терапевтическую схему включают средства вазоактивного действия (кавинтон, трентал).
https://youtube.com/watch?v=MjfXig6okt4
Другие методы лечения невралгии лицевого нерва
Довольно эффективно лечить иглоукалыванием в комплексе с остальными препаратами. Применяют спиртоновокаиновые блокады пораженных нервных волокон, но не всегда. Эти уколы ведут, как показали морфологические исследования нервных волокон, к развитию фиброза и дегенеративным изменениям в стволах нервной системы. Неоднократное использование подобных блокад со временем стирается по эффективности, и медикаментозные препараты становятся бездейственными.
Еще одним видом лечения является оперативное вмешательство по декомпрессии нервных и сосудистых пучков у пациентов с невралгией при диагнозе стеноза нижнечелюстного канала и подглазничного канала. Широкое распространение получила физиотерапия в виде фонофореза гидрокортизона на участок выхода задействованной в заболевании ветви нервного ствола.
Используют ультразвук, который имеет интенсивность потока 0,2–0,4 Вт на кубический сантиметр по 5 минут. Всего рекомендуется сделать таких 15 процедур. Действенно работают флуктуирующие и диадинамические токи. При проведении процедуры один из электродов помещают участок нижнечелюстного височного сустава, а второй кладут на точку выхода третьей или второй ветви. Расположение электродов изменяется в зависимости от схемы поражения нервных волокон, иногда лучше расположить их в поперечном направлении.
Пошаговая процедура диагностики
Специальных методов диагностики для выявления неврита не существует, поэтому клинический диагноз ставится на основании жалоб и физикального обследования больного.
При этом врач исключает наличие других заболеваний со схожей симптоматикой. Сначала специалист собирает полный анамнез пациента, после чего проводит физический осмотр.
Как диагностировать воспаление тройничного нерва? При неврите тройничного нерва появляется специфическая боль, сопровождающаяся рядом необычных симптомов:
- онемением кожи лица;
- ухудшением зрения и слуха;
- нарушением работы мимических мышц, включая нервные тики;
- головокружением.
Как определить причины воспаления тройничного нерва лица? Для определения причины появления неврита проводят лабораторные тесты и инструментальные обследования в рамках дополнительной диагностики.
На что врач обращает внимание?
При сборе анамнеза подозрение на наличие неврита появляется, когда:
- больной переносил ранее черепно-мозговые травмы;
- пациент подвергся нейротропной инфекции;
- у человека есть кариес;
- больной жалуется на приступы боли, локализующиеся по ходу иннервации тройничного нерва.
На физическом осмотре при неврите врач обращает внимание на продолжительность и характер болевого синдрома. При воспалении нервной ткани приступы длятся до 2 минут и усиливаются при пальпации, разговоре, движении мышц
При этом у больного отсутствует неврологический дефицит, между приступами проходит мало времени
При воспалении нервной ткани приступы длятся до 2 минут и усиливаются при пальпации, разговоре, движении мышц. При этом у больного отсутствует неврологический дефицит, между приступами проходит мало времени.
Дополнительные исследования
Чтобы установить причину, по которой воспален тройничный нерв, проводят следующие методы диагностики:
- Лабораторные тесты: общий анализ мочи и крови. Если нервные волокна воспалились в результате инфекции, то в крови поднимается уровень лейкоцитов. Благодаря такой методике выявляют синусит, стоматологические заболевания.
- Магнитно-резонансная и компьютерная томография головы. На снимках показаны состояния нервов и сосудов. Последние могут давить на тройничный нерв, вызывая воспаление и боль. Кроме того, МРТ и КТ выявляют наличие опухолей.
- Рентгенография головы, полости рта, носовых пазух. Позволяет выявить очаг инфекции.
- Ангиография с применением контраста. Позволяет выявить аномалии сосудов и состояние кровотока, если существует риск сдавливания тройничного нерва крупными артериями.
Диагностика
Фото: superdeal.ua
Основанием для постановки диагноза неврит лицевого нерва являются данные анамнеза, клинической картины и функциональных методов исследований.
При изучении анамнеза особое внимание уделяется причине возникновения неврита (впервые возникший или повторный, предшествовало ли невриту инфекционное заболевание, были ли у родственников случаи системных заболеваний нервной системы) и характеру течения патологического процесса, поскольку это напрямую влияет на подходы к лечению и вероятный исход заболевания. Клиника неврита лицевого нерва оценивается по степени выраженности ассиметрии лица, активности и тонусу мимических мышц, нарушения работы слюнных и слёзных желез, изменению чувствительности и наличию синкинезий (непроизвольные дополнительные движения) и контрактур мимических мышц (постепенная замена мышечной ткани на соединительную)
Клиника неврита лицевого нерва оценивается по степени выраженности ассиметрии лица, активности и тонусу мимических мышц, нарушения работы слюнных и слёзных желез, изменению чувствительности и наличию синкинезий (непроизвольные дополнительные движения) и контрактур мимических мышц (постепенная замена мышечной ткани на соединительную).
С помощью современных инструментальных методов диагностики стало возможно установить степень нарушения передачи нервного импульса к мышцам (электронейромиография), тип и уровень повреждения нервных волокон (магнитно-резонансная и компьютерная томография), степень мышечной атрофии (ультразвуковое исследование).
Обязательно проводится ПЦР-анализ для выявления нейротропных вирусов (цитомегаловирус, герпес, Эпштейн-Барр).
Невралгия лицевого нерва: лечение
Лечение лицевого неврита требует купирования всех симптомов патологических состояний. Существуют стандартные схемы устранения патологии.
Большинство невралгий лечится нестероидными противовоспалительными препаратами. Лекарственные средства устраняют тригеминальную лицевую боль. При сильном болевом синдроме рекомендовано использование амитриптилина, габапентина, карбамазепина.
Препараты для лечения лицевого неврита:
- Карбамазепин – доступное, эффективное лекарство для лечения невралгии тройничного нерва. Максимальное действие средства выражено на начальном этапе заболевания. Показан карбамазепин при сильном болевом синдроме. Суточная доза лекарства при обострении симптомов лицевого неврита – 600-1200 мг. Для достижения лечебного действия достаточно трехразового использования средства. При прогрессировании невралгии требуются длительные поддерживающие дозы карбамазепина;
- Габапентин назначается при пароксизмальных болях в качестве альтернативы карбамазепину. Средство относится к категории антиконвульсантов с анальгетическим действием. Препарат популярен при непароксизмальной и пароксизмальной формах невралгии тройничного нерва. Суточная дозировка лекарственного средства – 400-1500 мг. Препарат считается безопаснее, чем амитриптилин и карбамазепин;
- Амитриптилин – антидепрессивное средство трициклической структуры. Механизм действия лекарства – блокада обратного захвата серотонина и норадреналина, что ингибирует передачу нервного импульса. Обезволивающее действие лекарственного средства достигается через 2 недели. Для снижения антихолинергического и седативного эффектов рекомендуется суточная дозировка 75-100 мг. Если амитриптилин не оказывает должного действия, требуется применение габагамма (габапентин).
Для повышения лечебного эффекта вышеописанных средств рекомендуется использование препаратов группы B – «мильгамма композитум». Комбинированный состав снимает местное раздражение нервных волокон. Структурные компоненты мильгамма:
- Лидокаин (20 мг);
- Цианокобаламин (1000 мкг);
- Пиридоксин (100 мг);
- Тиамин (100 мг).
Лечебную активность мильгаммы специалисты объясняют торможением ноциоцептивных импульсов. При использовании препарата наблюдается ускорение восстановления миелиновой оболочки. Лечение проводится внутримышечными инъекциями по 2 мл ежедневно. Длительность терапии – около 2 недель. Затем на протяжении 6 недель следует принимать внутрь «мильгамма композитум» – трижды за день по 1 драже.
Некоторые европейские источники считают единственным действенным лекарством при невралгии карбамазепин, который снижает проницаемость мембраны нейронов.
Одним из международных товарных знаков карбамазепина считается Тегретол. Лекарство обладает одновременно психотропным и противосудорожным эффектом. Препарат подавляет пароксизмальные болевые ощущения. Рекомендуется при вегетативных симптомах и психических расстройствах.
Основное назначение тегретола – лечение симптомов эпилепсии. Противопоказания к назначению средства:
- Эпилептические припадки;
- Предсердная блокада;
- Гипонатриемия.
Лечение невралгии препаратом проводится по назначению врача. Без рецепта лекарство на продается в аптеке.
Фенитоин для купирования болевого синдрома по 3 таблетки в сутки. Противопоказанием к лечению является нарушение функции почек, нарушение сердечного ритма, кахексия, почечно-печеночная недостаточность. Побочные эффекты препарата:
- Порфирия;
- Сердечная аритмия;
- Кахексия;
- Почечно-печеночная недостаточность.
Для повышения лечебного эффекта применять фенитоин лучше в комбинации с клоназепамом, карбамазепином, вальпроевой кислотой.
При обострении лицевого неврита рекомендовано капельное внутривенное введение оксибутирата натрия (20% 5 мл) дважды за сутки. Никотиновая кислота назначается по 1 мл 1% раствора.
При обострении неврологических проявлений рекомендуется использование акупунктуры, лазерного воздействия, ультрафонофореза. Болевой синдром на фоне невралгии устраняется приемом антиспастических средств – миорелаксантов. Сирдалуд, мидокалм расслабляют мускулатуру, что снимает компрессию нерва, обусловленную ущемлением волокна внутри мышечных волокон. Сирдалуд также угнетает полисинаптическую передачу нервного сигнала.
При низкой эффективности лекарственных средств рекомендуются нейрохирургические способы терапии – декомпрессия тройничного нерва, терморизотомия ретрогассеральная.
Основные причины невралгии лицевого нерва
В большинстве случаев невралгия – результат переохлаждения или сквозняков, поскольку пик заболеваемости приходится именно в межсезонье, сентябрь и март, когда ещё (или уже) греет обманчивое солнце и дуют холодные ветры. Отсутствие головного убора, одежда не по погоде и открытые окна способствуют воспалению лицевого нерва.
Резкий перепад температуры вызывает спазм сосудов, питающих нерв, в результате чего он компрессируется в стенках костного канала и появляется отёк. Из-за этого ослабевает питание нерва и появляется острый болевой симптом. Современные неврологи пришли к выводу, что этимологией данного состояния также является сдавливание нерва сосудами или аномально увеличенными склеротическими бляшками.
Причиной невралгии могут также быть причины другого характера:
- Воспалительные процессы (отит, менингоэнцефалит), происходящие в области среднего уха;
- опухоли головного мозга;
- травмы лицевой и височной части черепа;
- воспалительная реакция после перенесённой операции;
- сужение костного канала в результате пародонтоза, кариеса или гайморита;
- специфическое строение костей;
- наследственный фактор;
- результат перенесённой герпесной инфекции.
Если истинную причину невралгии установить не представляется возможным, она считается идеопатической.