Что такое месячные у девушек
Содержание:
- Кровотечения между месячными
- Сильные боли при месячных — норма или повод обратиться к врачу?
- Менструация на фоне приема оральных контрацептивов
- Как не поправиться во время месячных. Как не набирать вес перед месячными?
- 7 Способы вызвать менструацию
- Диагностика ПМС
- Классификация и причины дисменореи
- Проблемы с месячными
- Менструальный цикл и его особенности
- Как остановить менструальную боль и снять спазм
- Месячные во время лактации
Кровотечения между месячными
Если у женщины отмечаются любые кровянистые выделения из половых путей в период между 10 и 25 днем менструального цикла, говорят о межменструальных кровотечениях. В середине цикла такое явление может быть вызвано физиологическим процессом овуляции, а именно разрывом фолликула. В этом случае женщина отмечает появление прозрачных слизистых выделений с прожилками крови. Также подобные проявления наблюдаются у некоторых представительниц прекрасного пола, начавших прием гормональных контрацептивных препаратов или принявших медикаментозные средства для экстренной контрацепции. К патологическим причинам возникновения кровотечений между менструациями относят гормональные перестройки, травмы половых органов, полипы эндометрия, гиперплазия эндометрия, кисты и опухоли яичников.
Отдельно в качестве отклонения от нормы рассматривается комплекс симптомов, получивший название предменструальный синдром (ПМС). Это состояние отмечается у многих женщин и сопровождается болезненностью в области живота и молочных желез, головными болями, раздражительностью и повышенной утомляемостью, появлением угревой сыпи и нехарактерных выделений из влагалища. Все эти неприятные проявления отмечаются обычно за несколько дней до наступления менструации и могут сохраняться на протяжении всех месячных. Однозначного перечня провоцирующих ПМС причин до сих пор не выявлено, однако большинство специалистов считают, что все патологические проявления перед месячными связаны с гормональным дисбалансом в организме.
Сильные боли при месячных — норма или повод обратиться к врачу?
Менструальными выделениями в медицинской терминологии называется процесс выведения из полости матки отслужившей слизистой и эндометрия посредством кровотечения. Началом менструального периода становится первый женский день.

В данное время о зачатии не может быть и речи, поскольку гладкие мышцы матки производят сильные сокращения и как бы помогают отторжению отработавшего эндометрия. Кроме того этому процессу сопутствует спазмирование вен и капилляров и соответственно не поступает достаточного количества кислорода и питательных веществ ко всем тканям и органам.
Поэтому появляется интенсивная боль в критические дни. Основаниями для такого хода событий являются гормоны — простагландины. Если рассматривать подробнее, то в продолжении 25-30 суток матка подготавливаясь к оплодотворению, насыщается внутри множеством капилляров, главная функция которых при оплодотворении матки, доставлять питательные вещества и кислород к плоду.
В случае не наступления оплодотворения, отпадает необходимость присутствия данного слоя ткани в полости матки, и путем синтеза простагландинов осуществляется его вывод. Это своеобразные «мини-роды»: детородный орган сокращается и стремится высвободиться от ненужного эндометрия, несколько раскрывая шейку матки.
Менструация на фоне приема оральных контрацептивов
Противозачаточные препараты, если их правильно принимать, не допускают наступления беременности почти в 100% случаев. Начинать пить противозачаточные во время месячных следует в первый день менструального цикла, лишь тогда препараты действуют. Таблетки принимаются раз в день в течение 21 дня, после чего делается перерыв на 7 дней, и затем продолжается прием таблеток из новой упаковки.
Кроме того, употребление данных препаратов регулирует месячный цикл, избавляет многих женщин от сильных менструальных кровотечений и от болевых ощущений при месячных. Современные противозачаточные средства помогают избежать симптомов климактерического и предменструального периодов, уменьшают риск развития онкологических болезней, предотвращают появление прыщей и приостанавливают нежелательный рост волос на лице.
Но следует заметить, что противозачаточные средства имеют некоторые побочные действия. Например, при приеме данных средств может появиться кровотечение, носящее как прорывной, так и мажущий характер. Мажущие выделения появляются в первые несколько месяцев приема противозачаточных таблеток. Чаще всего они наблюдаются при приеме средств с небольшим содержанием гормонов и происходят потому, что мизерные дозы гормонов, содержащиеся в таблетке, не успевают скопиться в организме в том количестве, чтоб задержать месячные. Данное явление отклонением от нормы не является, поэтому при возникновении мажущих выделений прекращать прием противозачаточных препаратов не стоит. Кроме того месячные во время приема противозачаточных препаратов могут наступать немного раньше либо позже положенного срока, все зависит от индивидуальных особенностей женского организма. Переживать по данному поводу не стоит, цикл нормализуется, когда организм полностью адаптируется.
Если в течение 6 месяцев после прекращения использования противозачаточных препаратов цикл месячных у вас так и не нормализовался, обратитесь к врачу.
Как не поправиться во время месячных. Как не набирать вес перед месячными?
Становиться на весы во время менструации — далеко не лучшая идея. В итоге вы можете испортить себе и без того не самое радужное настроение. Из-за воздействия гормонов в эти дни в организме задерживается много жидкости, чем и обусловлен набор веса. В любом случае, пугаться не стоит, ведь несколько лишних килограмм — это не «новоиспеченные» жировые отложения, а лишь жидкость, которая вскоре успешно покинет ваш организм.
Менструальный цикл каждой женщины делится на фазы, в которых изменяется гормональный фон. В каждой фазе цикла доминируют разные гормоны.
Менструальный цикл включает три фазы:
- менструальная (фолликулярная);
- пролиферативная (овуляторная);
- секреторная (лютеиновая).
Первая менструальная фаза начинается с первого дня месячных. Представляет собой кровотечение из полости матки из-за отторжения эндометрия. Фаза начинает с выделения гипоталамусом гонадолиберина. Далее вырабатываются фоллитропин и лютропин. Постепенно возрастает уровень эстрадиола. Фолликулы реагируют на гормоны, постепенно увеличиваясь в размерах.
Вес во время месячных
Через неделю от начала месячных начинается овуляторная фаза. Доминантный фолликул продолжает увеличиваться в размерах, остальные подвергаются обратному развитию. В данной фазе в кровь выбрасывается лютеинизирующий гормон (ЛГ). Фолликул продолжает развиваться, начинается производство гормонов простагландинов.
В период между овуляцией и менструацией наступает лютеиновая фаза (или фаза желтого тела). Фолликул трансформируется и становится желтым телом. Под его действием вырабатываются прогестерон, эстрадиол и андрогены. Прогестерон по другому называют гормон беременности, он ответственен за регуляцию менструации и обеспечение беременности.
фазы менструального цикла
Перед месячными отмечаются следующие симптомы:
- болезненность и увеличение молочных желез;
- отеки;
- головная боль;
- усталость;
- высыпания;
- раздражительность;
- увеличение аппетита;
- депрессия;
- подавленное состояние;
- расстройства пищеварения;
- боль в животе.
Ключевую роль в изменении физиологических процессов играет прогестерон. Именно под его действием перед месячными вес увеличивается. Это происходит из-за действия прогестерона на обмен веществ и на все органы и системы организма.
Влияние прогестерона на организм женщины:
- рыхлая соединительная ткань эндометрия становится отечной, накапливает жидкость и питательные вещества;
- способствует увеличению жира, чтобы в случае наступления беременности защитить плод и обеспечить питательными веществами;
- усиливает аппетит, особенно повышается тяга к углеводной пище;
- матка увеличивается в размерах;
- расслабляются мышцы желудочно-кишечного тракта, что способствует лучшему усваиванию питательных веществ;
- увеличивается производство инсулина, ткани становятся менее восприимчивы к нему, по этой причине появляется тяга к сладкому.
Из-за вышеперечисленного перед месячными увеличивается цифра на весах. Это носит временный характер, после начала менструации обычно вес возвращается к своим обычным показателям.
Чтобы к концу цикла и во время месячных не было привесов, стоит придерживаться принципов правильного питания. Во время предменструального синдрома женщины заедают плохое настроение вредными продуктами (шоколад, мучное, жирное, калорийное).
Чтобы не обрастать лишним жирком перед месячными стоит соблюдать следующие принципы в питании:
- исключить полуфабрикаты и копчености (колбасы, сосиски, сало);
- не употреблять жирное;
- перестать есть жареное на масле (особенно картошку);
- исключить сладости и мучное;
- убрать из рациона солености и снеки;
- максимально ограничить алкогольные напитки (способствуют не только появлению отеков, но и очень калорийны);
- ввести в меню каши, свежие овощи и фрукты;
Предменструальный синдром часто сопровождается раздражительностью. Для поднятия настроения женщины начинают заедать стресс сладостями, Чтобы уменьшить раздражительность рекомендуется пить травяные чаи с успокоительным действием (ромашка, мелисса, мята, валериана). Для уменьшения отечности можно добавлять в чайные напитки мочегонные травы (брусничный лист, тысячелистник, березовые почки).
На сколько женщина может поправиться при месячных или перед ними зависит от индивидуальных особенностей организма и режима питания. У некоторых прибавка составляет 2-3 килограмма, у других она и вовсе отсутствует. Незначительные отклонения от привычных показателей веса являются нормой. По окончании менструального кровотечения вес стабилизируется.
7 Способы вызвать менструацию
Относительно безобидными способами ускорить появление месячных при их задержке являются:
- принятие горячей ванны на протяжении 20–30 минут;
- учащение половых контактов;
- активные занятия спортом (противопоказаны при физическом переутомлении).
Чтобы вызвать месячные, применяются следующие рецепты народной медицины:
- 1. Необходимо 4 раза в течение дня тщательно разжевывать и съедать по щепотке зелени петрушки.
- 2. 150 граммов петрушки следует залить 1 литром кипятка и кипятить 10 минут. Готовый отвар процедить и употреблять по половине стакана двукратно в течение дня.
- 3. Нужно залить 1 стакан кожуры лука 3 стаканами кипящей воды и настаивать в течение часа. Следует выпить 200 мл полученной жидкости. Результат появится на следующий день.
- 4. Требуется смешать 4 столовых ложки цветов ромашки, 3 столовых ложки валерианы и 3 столовых ложки листьев мяты и залить половиной литра крутого кипятка. Настаивать в течение 20 минут. Полученную настойку надо процедить, охладить и употреблять по 100 мл дважды в день на протяжении 1 месяца.
- 5. Следует смешать по 2 столовых ложки листьев крапивы, душицы, тысячелистника, девясила, родиолы розовой, плодов шиповника, травы спорыша и залить 1 литром кипящей воды. Настаивать средство в термосе на протяжении 12 часов, процедить. Необходимо в течение дня выпить весь полученный отвар.
По рекомендации гинеколога при задержке менструации могут применяться следующие лекарственные препараты:
- 1. Пульсатилла. Это гомеопатическое средство на основе прострела лугового. Для вызова месячных необходимо рассасывать по 5–7 гранул на протяжении 3 дней.
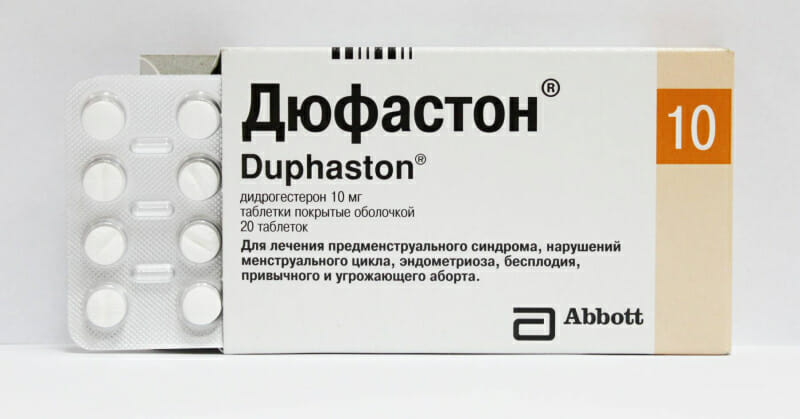
- 2. Дюфастон. Это синтетический аналог полового гормона прогестерона. С целью возобновления менструации препарат принимают по 1 таблетке двукратно в течение суток на протяжении 5 дней.
Такие препараты, как мифепристон, динопрост и т. д., способны вызвать менструацию, но они применяются для прерывания беременности строго под наблюдением лечащего врача. Самостоятельное использование этих гормональных средств опасно.
Диагностика ПМС
Для диагностики ПМС необходимо обратится к гинекологу. Он ознакомится с жалобами и анамнезом пациентки. Поставить диагноз ПМС поможет цикличность приступов заболевания и симптоматика, которая возникает до начала менструации и ослабевает или исчезает при ее появлении.
Основным диагностическим критерием предменструального синдрома является цикличность, периодический характер возникающих накануне менструации жалоб и их исчезновение после менструации.
Диагноз «предменструальный синдром» может быть поставлен на основании следующих признаков:
- Состояние агрессии или депрессии.
- Эмоциональная неуравновешенность: перепады настроения, плаксивость, раздражительность, конфликтность.
- Плохое настроение, чувство тоски и безысходности.
- Состояние тревоги и страха.
- Снижение эмоционального тонуса и интереса к происходящим событиям.
- Повышенная утомляемость и слабость.
- Понижение внимания, ухудшение памяти.
- Изменение аппетита и вкусовых пристрастий, признаки булимии, увеличение веса.
- Бессонница или сонливость.
- Болезненное напряжение молочных желез, отеки
- Головные, мышечные или суставные боли.
- Ухудшение течения хронической экстрагенитальной патологии.
Проявление пяти из вышеперечисленных признаков при обязательном наличии хотя бы одного из четырех первых позволяет с уверенностью говорить о предменструальном синдроме. Важным звеном диагностики является ведение пациенткой дневника самонаблюдения, в котором она на протяжении 2-3 циклов должна отмечать все нарушения в своем самочувствии.
Исследование в крови гормонов (эстрадиола, прогестерона и пролактина) позволяет установить форму предменструального синдрома. Известно, что отечная форма сопровождается уменьшением уровня прогестерона во второй половине менструального цикла. Цефалгическая, нейропсихическая и кризовая формы предменструального синдрома характеризуются повышением в крови уровня пролактина. Назначение дополнительных методов диагностики диктуется формой предменструального синдрома и ведущими жалобами.
Выраженное проявление церебральных симптомов (головные боли, обмороки, головокружение) является показанием для проведения МРТ или КТ головного мозга для исключения его очаговых поражений. Показательными при нейропсихической, отечной, цефалгической и кризовой формах предменструального цикла являются результаты ЭЭГ. В диагностике отечной формы предменструального синдрома большую роль играет измерение суточного диуреза, учет количества выпитой жидкости, проведение проб для исследования выделительной функции почек (например, проба Зимницкого, проба Реберга). При болезненном нагрубании молочных желез необходимо проведение УЗИ молочных желез или маммографии для исключения органической патологии.
Обследование женщин, страдающих той или иной формой предменструального синдрома, проводится с участием врачей различных специальностей: невролога, терапевта, кардиолога, эндокринолога, психиатра и т. д.
Для подтверждения диагноза также необходимо определить уровень гормонов в крови в разные фазы менструального цикла, далее необходимо установить форму ПМС по наличию симптомов, их количеству и тяжести течения.
При некоторых формах ПМС могут быть назначены следующие обследования:
- консультация невропатолога, психиатра, эндокринолога, терапевта, кардиолога, маммолога;
- КТ, МРТ или рентген черепа;
- электроэнцефалография (ЭЭГ);
- УЗИ молочных желез и маммография;
- пробы Реберга, Зимницкого и т.п.
Гинекологи рекомендуют женщинам вести ежедневник, в котором следует описывать и отмечать симптомы. Такие записи можно вести в блокноте, а можно установить специальное «женское» приложение в смартфоне, где есть возможность описания всех симптомов по дням. Данные записи помогут поставить диагноз, а также отразят динамику проводимой терапии (при её наличии).
Классификация и причины дисменореи
Почему месячные болезненные, зависит от разновидности дисменореи. Она может быть:
- Первичной (спазматической функциональной) – развивающейся без предшествующих патологических изменений в органах малого таза.
- Вторичной (органической) – обусловленной врожденными или приобретенными заболеваниями.
Первичная дисменорея часто беспокоит подростков и молодых женщин. После родов она способна исчезать. У многих пациенток боли ослабляются после 25 лет. Как правило, первичная дисменорея развивается через 1,5–2 года после начала первых месячных, когда устанавливается менструальный цикл.
Причины первичной дисменореи были установлены лишь во 2-й половине 20-го века. Ранее придерживались версии, высказанной еще Гиппократом. Он считал, что боли вызваны патологическим сужением цервикального (шеечного) канала, из-за чего нарушается отток менструальной крови. Однако в 20 веке было доказано, что хирургическое расширение цервикального канала не влияет ни на наличие, ни на интенсивность болезненных ощущений. Тогда появилась теория, что дисменорея возникает на фоне психосоматических нарушений.
И лишь в 50-ые годы прошлого века было установлено, что развитие боли связано с процессом отторжения эндометрия (внутренней слизистой оболочки матки) во время менструации. В норме внутренний слизистый слой матки ежемесячно сменяется новым. Старый выходит с менструальной кровью. Чтобы отторгнуть эндометрий, матка сокращается.
Затем были открыты простагландины (гормоноподобные вещества) E2 и F2a. Они вырабатываются эндометрием и нужны для сократительной активности матки. Однако у женщин с дисменореей эти простагландины содержатся в эндометрии, миометрии (мышечной стенке матки) и менструальной крови в высоком количестве или наблюдается изменение их соотношения. Повышение их уровня влечет за собой увеличение сокращений миометрия, а изменение соотношения E2 и F2a вызывает сосудистые спазмы и нарушение местного кровообращения, что приводит к кислородному голоданию клеток и активности нервных окончаний. Это способствует развитию болевых ощущений. Было установлено, что у женщин с дисменореей частота сокращений миометрия и внутриматочное давление как минимум в 2 раза выше, чем у пациенток, не испытывающих менструальных болей.
Почему повышается выработка простагландинов, до сих пор точно не установлено. Наиболее популярной является версия, что причиной этого процесса является увеличение количества женских половых гормонов прогестерона и эстрадиола (эстрогена). Уровень эстрогена повышается во время овуляции, а прогестерона – после нее.
Существует группа риска, в которую входят женщины с повышенной вероятностью развития первичной дисменореи:
- Профессиональные спортсменки, представительницы профессий, связанных с тяжелым физическим трудом (такой род деятельности также влияет на интенсивность боли).
- Пациентки с генетической предрасположенностью: если мама или бабушка страдают менструальными болями, то риск возникновения дисменореи повышается до 30%.
- Нерожавшие женщины.
- Пациентки с лишним весом.
Также развитие первичной дисменореи могут спровоцировать:
- Инфекционные заболевания (в том числе и инфекции, передающиеся половым путем).
- Переохлаждение или перегрев организма.
- Стрессы.
- Эмоциональные и умственные перегрузки.
Вторичная дисменорея развивается на фоне заболеваний: чаще гинекологических. К ним относятся:
- Врожденные аномалии матки: недоразвитие, патологическое расположение (загиб).
- Воспалительные процессы во внутренних половых органах (например, воспаление придатков).
- Эндометриоз и аденомиоз – разрастание клеток внутренней слизистой оболочки матки.
- Внематочная беременность.
- Полипы, миома матки – доброкачественные новообразования.
- Застой крови в органах малого таза.
Дисменорея может быть вызвана и не гинекологическими заболеваниями:
- Нарушениями работы ЖКТ (чаще всего – синдромом раздраженного кишечника).
- Воспалительными процессами в органах мочевыделительной системы.
Справка! Боли при месячных также могут развиться после операций на органах малого таза или после установки внутриматочной спирали.
Проблемы с месячными
Какие проблемы с месячными могут возникнуть и как с ними справиться?
Чем вызвано кровотечение между менструациями (кровянистые выделения из влагалища)?
Если ты заметила такую проблему, как кровотечение между менструациями, то в любом случае необходимо обратиться к врачу, потому что так быть не должно. Если это всего лишь небольшие кровянистые выделения из влагалища в середине цикла менструации, то, вероятнее всего, они связаны с овуляцией. В это время у некоторых женщин бывают небольшие боли в правой или левой половине живота. Это признак того, что из яичника выходит яйцеклетка. Однако если боль длится более суток, то она может быть симптомом болезни, а не менструации, так что стоит сходить к врачу.
Тошнота во время менструации — это проблема или нормально?
Иногда во время менструации может тошнить. Если такая проблема случится, не сиди допоздна, пораньше ложись спать и старайся поменьше стоять на ногах — лучше сядь или ходи. Если вдруг станет дурно, сядь, опусти голову между колен и сиди, пока не станет лучше, а затем выпей холодной воды. Или ляг на пол и положи ноги на стул; или согни колени и прижми их к груди.
Что делать, если во время менструации болит грудь?
До и во время менструации довольно часто болит грудь. Это не означает, что с ней что-то не так. Просто в результате гормональных изменений грудь набухает, в ней накапливается жидкость, и из-за этого возникает боль. По окончании месячных грудь вернется в норму и проблема исчезнет.
Зачастую подобные изменения проходят незамеченными. Если же они тебе докучают, то носи бюстгальтер немного большего размера и принимай теплые ванны. По окончании менструации грудь не должна быть набухшей. Если все же она не пришла в норму, возможно, ничего страшного в этой проблеме и нет, но лучше показаться врачу для исключения других проблем.
Почему появились выделения перед месячными?
Ничего страшного, если перед менструацией и при овуляции (в середине цикла) наблюдаются какие-то выделения из влагалища. Нормальные влагалищные выделения — это небольшое количество белой или бесцветной жидкости.
Если идут выделения из влагалища, в каких случаях надо обратиться к врачу?
- Если у выделений ненормальный цвет (желтый или кровянистый) и они стали неприятно пахнуть. Прежде чем идти к врачу, сначала проверь, не забыла ли ты вынуть тампон.
- Если выделения стали гораздо гуще и обильнее.
- Если у тебя постоянная боль, жжение или зуд.
Врач быстро определит, нормальны эти выделения или нет. Возможно, в них нет ничего страшного и это не проблема. Или у тебя обычная инфекция под названием молочница, которая легко лечится.
Что делать, если менструация не начинается?
Это аменорея (отсутствие менструации). Как физиологическое явление эта проблема наблюдается у девочек до наступления половой зрелости, у женщин во время беременности, в период кормления грудью и после климакса. Если менструация у тебя еще не началась, а у большинства твоих подруг уже есть, не переживай. Это еще не означает, что у тебя ее не будет. Просто твой организм развивается по другому графику. Иногда месячные не начинаются, пока девочке не исполнится шестнадцать или семнадцать лет.
Женщины по своей природе очень переменчивые особи. Им свойственна капризность, нервозность, непредсказуемость и частые смены настроения. Большинство мужчин считает, что во всем этом виноват характер. Но на самом деле, все зависит от физиологических особенностей представительниц прекрасного пола.
Особенно часто перемены и перепады настроения можно заметить перед менструацией и во время нее. Это объясняется изменениями, что происходят в организме в этот период, потому что связь между физиологическими процессами и эмоциональным состоянием очень тесная.
Во время менструации женщины испытывают ряд симптомов, которые значительно влияют на настроение. Чаще всего в этот деликатный период представительницы прекрасного пола наблюдают следующие признаки:
- Болевые ощущения в нижней части живота и пояснице;
- Головная боль;
- Возможно, повышение температуры;
- Плохой сон;
- Физический дискомфорт;
- Быстрая усталость;
- Раздражительность, нервозность, депрессия.
Эти симптомы начинают проявляться на протяжении нескольких дней до менструации и заканчиваются на 3-4 день месячных. Но процесс этот индивидуален, и у каждой женщины происходит по-разному.
Менструальный цикл и его особенности
Менструальный цикл регулируется гормональными факторами. В процессе регуляции участвуют гормоны коры головного мозга, гипоталамуса, гипофиза и желез внутренней секреции. Именно гормоны, воздействуя на органы половой системы, вызывают все процессы, происходящие во время менструального цикла женщины.
По мнению гинекологов, нормальный менструальный цикл составляет от 21 до 35 календарных дней. Чаще всего женщины отмечают продолжительность месячного цикла от 26 до 30 дней. При отсутствии серьезных патологий репродуктивной системы, месячные женщины отличаются регулярностью и стабильностью. При этом сдвиг определенного этапа на несколько дней не является патологией и считается нормальным физиологическим явлением.
Рассматривая этапы менструального цикла, следует упомянуть, что его началом всегда считается первый день менструации. Это значит, что женский цикл считается «от месячных до месячных». Однако, если речь идет о гинекологических этапах, специалисты предлагают рассматривать несколько другую классификацию этапов.
Этап №1 – Фолликулярный период менструации
В начале менструального цикла в организме женщины отмечается очень низкая концентрация женских гормонов эстрогенов. Такой низкий уровень становится стимулом для гипоталамуса к выработке специальных рилизинг-гормонов, которые воздействуют в дальнейшем на ткани гипофиза. Именно в гипофизе вырабатываются два главных гормональных вещества, регулирующих месячный цикл — фолликулостимулирующий (ФСГ) и лютеинизирующий гормоны (ЛГ).
Эти химические вещества поступают в кровь и достигают тканей яичников женщины. В результате такого взаимодействия яичники начинают вырабатывать те самые эстрогены, которых недостаточно в организме в первые дни менструального цикла. Высокий уровень эстрогенов в крови необходим для того, чтобы в яичниках стартовал процесс активного роста фолликулов (женских половых клеток).
Каждый месяц в женском организме начинает созревать сразу несколько таких клеток, среди которых выделяется один доминантный фолликул. Именно процесс созревания и роста фолликула лег в основу присвоения называния первому этапу менструального цикла, который называется фолликулярным. Длительность первого этапа может быть различной у каждой женщины, однако в среднем при 28-дневном цикле созревание фолликула занимает около 14 дней. Чем дольше длится этот этап, тем продолжительнее весь менструальный цикл женщины.
Этап №2 – Овуляция
Как уже говорилось выше, на протяжении первого этапа доминантный фолликул активно и быстро растет. За это время его размеры увеличиваются примерно в пять раз, в результате чего укрупненная клетка выступает за пределы стенки яичника, как-бы выпячиваясь из нее. Результатом такого выпячивания становится разрыв оболочки фолликула и выход яйцеклетки, готовой к дальнейшему оплодотворению. Именно на этом этапе менструального цикла наступает наиболее благоприятный период для зачатия ребенка. Рассчитать дату овуляции несложно, особенно если у женщины стабильный и регулярный менструальный цикл. День овуляции наступает ровно за 14 дней до первого дня наступления месячных.
Этап №3 – Фаза желтого тела
После того, как фолликул разорвался, на стенке яичника образуется так называемое желтое тело. Это образование активно выделяется гормоны беременности — прогестерон и эстрадиол. Если во время овуляции произошло слияние яйцеклетки и сперматозоида и наступило зачатие, из желтого тела формируется плацента. Если же оплодотворение не произошло, на месте желтого тела образуется маленький участок рубцовой ткани. Длится фаза желтого тела, практически у всех женщин около 14 дней.
Этап №4 – Нулевая фаза месячных или менструация
Если беременность не наступила, происходят дистрофические изменения функционального (слизистого) слоя матки, что вызывает его отторжение. Это и называется менструацией. Во время этого процесса происходит разрыв сосудов, питающих маточный эндометрий, что и сопровождается кровотечением. В результате во время критических дней женщина отмечает, что вместе с кровью через влагалище из матки выходят частицы оторженного слизистого слоя матки.
Таким образом, во время менструации одновременно происходят процессы отделения маточного эндометрия и его последующего восстановления, которое начинается уже на второй день критических дней. За весь период менструального цикла, верхний слизистый слой матки утолщается в 4-5 раз, после чего все этапы повторяются.
Как остановить менструальную боль и снять спазм
Менструальные спазмы и боль внизу живота обычно возникают с началом кровотечения и длятся в течение нескольких дней. Они могут сопровождаться тошнотой, слабостью и головной болью. Существует несколько способов облегчения боли и спазмов при менструациях.
Нестероидные противовоспалительные препараты. Один из самых простых способов лечения менструальных болей и спазмов – остановить производство простагландинов, вызывающих эти ощущения. Именно таким свойством обладают НПВП, они ингибируют ЦОГ 1 и ЦОГ 2 – ферменты, которые ответственны за выработку простагландинов.
Чаще всего для облегчения дисменореи гинекологами назначаются ибупрофен (Нурофен, комбинированный с парацетамолом Ибуклин) и напроксен. Кроме обезболивающего действия, эти препараты снижают температуру тела, которая с приходом месячных может подниматься до 37,5. Если женщина начинает принимать НПВП за 1-2 дня до наступления менструации, они работают еще лучше.
Но эта группа лекарственных средств может усилить некоторые симптомы дисменореи – тошноту и диспепсические расстройства. Также обезболивающие не рекомендуются женщинам с язвенной болезнью желудка. Перед их применением нужно обязательно проконсультироваться с гинекологом.
Тепло. Воздействие тепла уменьшает менструальные боли и спазмы при условии, что они не связаны с какими либо заболеваниями.
Можно положить теплую (не горячую) грелку на низ живота или принять расслабляющую теплую ванну.
Транскутанный электрический стимулятор нервов (TENS). Это устройство, которое носят над областью боли. Механизм действия устройства зависит от частоты импульсов.
- Принцип высокочастотной TENS. Электрические импульсы стимулируют нервные волокна к блокировке передачи болевых сигналов в сторону мозга. Поэтому болевые ощущения не воспринимаются.
- Принцип низкочастотной TENS. Электрические импульсы приводят к стимуляции выработки собственных эндорфинов, которые естественным образом уменьшаю боль.
Клинические испытания показали, что применение электростимулятора уменьшает менструальную боль с минимальными побочными эффектами. Прибор можно использовать отдельно или в дополнении к фармакологическому лечению дисменореи.
Нужно отметить – TENS уменьшает болевые ощущения в период месячных, но не лечит причину боли, поэтому в любом случае необходимо проконсультироваться с гинекологом.
Массаж и физические упражнения. Доказано, что массаж нижней части спины и аэробные физические упражнения уменьшают судороги и боль, связанные с менструальным периодом. Женщина может применять легкий самомассаж живота, что расслабит мышцы и уменьшит менструальные спазмы.
Гормональная контрацепция. Правильно подобранные оральные контрацептивы (противозачаточные таблетки) уменьшают менструальную боль и спазмы в 90% случаев.
Гормональные препараты препятствуют высвобождению собственных половых гормонов и поддерживают их устойчивое равновесие. Овуляции не происходит, организму не нужно готовиться к беременности, поэтому эндометрий матки разрастается меньше. Мышцы матки меньше сокращаются, снижается выработка простагландинов. Все это приводит к уменьшению болезненных менструальных спазмов.
Аналогичным образом работают не только противозачаточные таблетки, но и все гормональные методы контрацепции.
Болезненные месячные часто беспокоят девочек-подростков. Многие мамы не показывают их гинекологам, боясь, что применение противозачаточных таблеток будет стимулировать сексуальную активность. Клинические исследования показали, что противозачаточные таблетки не оказывают такого действия.
Идеальный вариант для молодых женщин, которые хотят избавиться от дисменореи и предотвратить нежелательную беременность – так называемый “голландский дубль” – презерватив+микродозированный КОК.
С медицинской точки зрения, противозачаточные средства действительно являются лучшим средством от менструальных болей и спазмов, но при условии, что они назначаются гинекологом.
Прием противозачаточных таблеток
Месячные во время лактации
Месячные во время лактации – довольно распространенное явление. В первые два месяца после рождения ребенка у женщин могут продолжаться послеродовые выделения, которые совершенно с менструацией не связаны. Они носят очищающий характер.
Если женщина кормит ребеночка грудью, то месячные у нее появляются спустя 6-12 месяцев после родов. Если малыш находится на искусственном вскармливании, менструации у женщины появляются значительно раньше, примерно через 6-8 недель после появления малыша на свет. Но в редких случаях месячные у кормящей женщины наступают всего через 1,5-2 месяца после родов, и зависит это от индивидуальных особенностей организма.