Панкреатит у мужчин: симптомы и лечение
Содержание:
- Какие признаки панкреатита у мужчин
- Признаки патологии на ранних стадиях
- Симптомы острого панкреатита у мужчин
- Почему панкреатит у мужчин проявляется чаще, чем у женщин?
- Диагностика и лечение заболеваний поджелудочной железы
- Диета при воспалении поджелудочной железы
- Разновидности
- Основные симптомы
- Симптомы панкреатита у мужчин
- Как лечить панкреатит поджелудочной железы
- Причины болезни поджелудочной железы
- Как проходит обследование
- Причины заболевания
- Функции поджелудочной железы
- Причины болезни у мужчин
- Способы снижения болевых ощущений
- Формы панкреатита у взрослого человека
Какие признаки панкреатита у мужчин
Среди взрослого населения проблемы с поджелудочной железой нередко возникают из-за систематического употребления алкоголя, но симптомы острого панкреатита у мужчин и женщин одинаковы. В детском возрасте нарушения функционирования органа встречаются реже. При легкой степени заболевания признаки слабо выражены, а острая форма протекает болезненно, тяжело. Высока вероятность осложнений, таких как геморрагический панкреатит или панкреатоз (тотальное поражение поджелудочной железы вследствие саморазрушения).
Симптомы воспаления поджелудочной железы
Главным клиническим признаком начинающейся болезни является сильная боль в животе. Нужно иметь в виду, что боль может иррадиировать к области сердца, что напоминает инфаркт миокарда. У заболевшего:
- возникает непрекращающаяся рвота;
- артериальное давление падает;
- появляется общая слабость;
- бледнеют кожные покровы.
Общие симптомы болезни поджелудочной железы схожи с другими заболеваниями брюшной полости:
- воспалением желчного пузыря;
- печеночной коликой;
- острой непроходимостью кишечника;
- пищевым отравлением.
Какие боли при панкреатите
Продолжительная режущая боль в верхнем отделе живота является первым симптомом панкреатита у мужчин и женщин. Она становится настолько интенсивной, распирающей, что у человека наступает болевой шок. При поражении органа целиком боли носят опоясывающий характер. Принести небольшое облегчение может сидячая поза с подтянутыми к груди ногами, а лежание на спине только усиливает рези. Приступы могут быть до нескольких суток, проявляться внезапно или после приема пищи, спиртного.
Температура
При обострении заболевания воспалительные процессы вызывают небольшое повышение температуры тела. Показания термометра выше 38°С и озноб указывают на начало гнойного осложнения, перитонита. Если температура при панкреатите снижена до показателя 35.5°С, это является симптомом коллапса (болевого шока) или чрезмерной потери жидкости. Организм может реагировать жаром на нестерпимую боль, но при хроническом течении болезни температура не снижается долгое время, что свидетельствует о скрытом прогрессировании недуга.
Проблемы с работой кишечника и понос всегда сопровождают заболевание. В начале приступа возможен запор, вздутие живота. Потом стул становится кашицеобразным, пенистым, неоднородным, приобретает серый оттенок. При рассмотрении можно заметить частички непереваренной пищи и большое количество непереработанных жиров ввиду ферментной недостаточности. Жидкий стул при панкреатите – частое явление, хотя в стадии ремиссии может прийти в норму.
- очаг воспаления находится на головке поджелудочной железы – болевые ощущения возникнут в эпигастральной области, ближе к правой стороне;
- если процесс образовался в средней части железы – боль будет распознаваться вверху, посередине или отдавать в левую сторону живота;
- если поражен хвост поджелудочной железы, то боль смещается глубоко к левому подреберью;
- при поражении всей поверхности органа, болевые спазмы центрируются в верхней части живота, приобретают опоясывающий характер и могут распространяться на область сердца.
Признаки патологии на ранних стадиях
Панкреатит, как и любое другое заболевание, легче поддается лечению на ранних стадиях. Именно поэтому при первых тревожных симптомах врачи рекомендуют обращаться к специалистам. Вот лишь несколько признаков, которые напрямую свидетельствуют о ранней стадии заболевания:
- тянущая боль в области живота, которая обостряется при переедании или длительном голодании;
- отрыжка и икота, которые трудно контролировать;
- после еды может возникать тошнота, которая не проходит в течение нескольких часов;
- наблюдается выраженная диарея, частый понос, а стул может иметь неприятный запах;
- наблюдается и общее ухудшение самочувствия.
Первые симптомы панкреатита пациент часто списывает на легкую форму отравления. При этом на икоту и необъяснимую диарею пациенты могут и вовсе не обращать внимания.
Тянущая боль в области живота может локализоваться в одном месте или распространяться на всю брюшную полость. Она исчезает и появляется без объективных причин, но чаще всего это связано с несбалансированным питанием или приемом алкоголя.
Боли могут возникать и при потреблении слишком большого количества жидкости. Наблюдается у пациентов и сухость во рту, которую никоим образом нельзя устранить.
Заболевание на ранней стадии лечится гораздо проще, чем запущенные формы панкреатита. Однако из-за того, что симптомы схожи с обычным расстройством желудка, пациенты часто не обращают на них внимания.
Симптомы острого панкреатита у мужчин
Острую форму болезни заметить гораздо проще, поскольку она сопровождается неконтролируемой болью в области живота, которая может не проходить в течение многих часов. Причем боль может иметь разный характер — от тянущего до резкого.
Еще один явный признак болезни — бледность кожных покровов. Причем со временем кожа обретает неприятный сероватый оттенок. Природный цвет теряют губы и ногти, у человека ухудшается состояние волос.
Часто врачам удается диагностировать проблему по характерному желтому налету на языке. Подобный налет свидетельствует о резком ухудшении работы поджелудочной железы.
На диагноз указывает и вздутие брюшной полости. При проведении пальпации у врача-диагноста возникают проблемы с определением напряженности в мышцах.
Резкие перепады в артериальном давлении, повышенная температура и общая слабость организма — частые спутники острого панкреатита. Обычно человек чувствует себя настолько плохо, что предпочитает немедленно обратиться к врачу. В таком случае требуется госпитализация и использование многочисленных лекарственных препаратов.
Почему панкреатит у мужчин проявляется чаще, чем у женщин?
По данным медицинской статистики панкреатит у мужчин диагностируется чаще, сем у женщин. Связан такой фактор с нюансами образа жизни и психологическими особенностями мужского организма. Воспаление поджелудочной железы может происходить на фоне психосоматических отклонений.
Мужчины, подвергаясь стрессовым ситуациям, в редких случаях «дают волю эмоциям». Постоянное внутреннее напряжение провоцирует сбои в работе пищеварительного тракта.
Другие причины склонности мужчин к патологии:
- склонность к употреблению вредной пищи и нарушению режима питания;
- злоупотребление вредными привычками (курение, употребление алкоголя);
- профессиональная деятельность, связанная с тяжелыми физическими нагрузками.
Диагностика и лечение заболеваний поджелудочной железы
Для диагностики панкреатита применяются такие методы, как:
- УЗИ;
- Биохимический анализ;
- Рентгенография;
- Магнитно-резонансную и компьютерную томографию;
- Ангиография;
- Лапароскопия.
В зависимости от степени тяжести заболевания применяют два вида терапии. Лечение поджелудочной железы может быть радикальным и консервативным.
Консервативное лечение начинается с очищения от токсинов внутривенно вводят большое количество жидкости (3 — 6 л/сут) с электролитами (плазмосорбция и гемосорбция). Показано голодание пациента на начальном этапе лечения. Постельный режим, холод на живот; применяют средства, снимающие боли, вплоть до наркотиков. Применяют антибиотики.
Устраняется спазм гладкой мышечной ткани и осуществляется декомпрессия желудка посредством назогастрального зонда.
Для консервативного лечения применяются препараты, угнетающие синтез белка и образование ферментов в поджелудочной железе. Используются также Соматостатин, снижающий панкреатическую секрецию.
Радикальная терапия осуществляется при помощи лапароскопии — операции через небольшой разрез и с использованием эндоскопа— аппарата для визуального наблюдения за ходом процесса. Могут быть установлены дренаж для удаления ядовитых веществ или проведена частичная резекция (удаление) органа.
Диета при воспалении поджелудочной железы
При обострении заболевания:
- В первые три дня нельзя есть. Пить можно простую или щелочную минеральную воду.
- С четвертого по седьмой день — понемножку есть протертую еду, которая приготовлена по требованиям диеты № 5П.
- Запрещается употребление любого жира и соли!
- Приготовление пищи только на пару или в воде.
- Перед приготовлением продукты тщательно измельчать.
- Пища должна быть максимально разваренной и протертой.
- Еда должна быть теплой.
- Не переедать.
- Есть 5÷6 раз за сутки с перерывами более 3÷4 часа, но небольшими порциями.
- Соли можно добавлять чуть-чуть в уже готовое блюдо.
- Продукты должны быть с большим содержанием белка и очень малым — углеводов.
- Овощи (кроме бобовых и содержащих кислоту) — в сыром или вареном виде.
- Несвежий или подсушенный пшеничный хлеб, несдобное печенье, сухари;
- Нежирные рыба и мясо.
- Нежирные кисломолочные продукты (молоко, творог, сыр).
- Отварные крупы (кроме пшена) и макаронные изделия.
- Обязательно супы на некрепком бульоне с разрешенными овощами и крупами.
- Растительное масло и немного сливочного, не подвергнутые тепловой обработке.
- Яйца в любом виде (1 раза в день).
- несладкие фрукты, груши и печеные яблоки некислых сортов.
- несладкие компоты, кисели, желе, разбавленные фруктовые соки, слабые и без сахара чай и кофе с добавлением молока, щелочная минеральная вода без газа или отвар шиповника.
- Вместо сахара рекомендуются заменители, например, фруктоза или ксилит.
- На восьмой день вместо протертой еды начинают есть обычную.
- Даже когда обострение снято, нужно питаться по этой диете длительное время (до года).
Категорически запрещается:
- Жирные, жареные, острые, очень соленые, копченые, маринованные блюда.
- Крепкие бульоны.
- Кислые супы.
- Консервы, копчености и колбасы.
- Хлеб из сдобного и ржаного теста.
- Грибы.
- Белокочанная капуста, бобовые, все кислые и острые овощи.
- Фрукты кислые и цитрусовые.
- Алкоголь, крепкие кофе и чай, газированные напитки.
- Сладкая пища, например, шоколад, мороженое.
Разновидности
Такая болезнь поджелудочной, как панкреатит, имеет 2 формы проявления: острую и хроническую. Обычно хроническим становится не вылеченный полностью недуг. Однако, так происходит далеко не всегда. Существует ещё несколько типов панкреатита. К примеру, рецидивирующий острый и хронический обостряющийся. Главное отличие между ними – частота активного проявления симптомов. Если интервал между обострениями составляет меньше полгода, такая форма панкреатита называется рецидивирующей. В случае, когда проявление симптомов происходит через больший промежуток времени, оно считается обостренным хроническим.
Классифицируют болезнь и по месту её «эпицентра». Если недуг локализуется в определенных точках железы, то он считается отечным. Если же воспаления гораздо больше по площади, то они считаются мелко- или средне- или крупноочаговыми.
Основные симптомы
Воспаление поджелудочной железы развивается постепенно, вместе с тем ухудшается работа органа. На ранних стадиях панкреатита у мужчин появляется чувство тяжести в эпигастральной области, вздутие живота и запоры.
Выраженные
Наиболее выраженные симптомы панкреатита связаны с нарушением выработки ферментов и воспалением тканей поджелудочной железы. К ним относят:
- Сильные боли в эпигастральной области. При острой форме заболевания они имеют режущий характер, при хронической — тупой. Во время приступа пациент принимает вынужденную позу, снижающую интенсивность неприятных ощущений.
- Тошнота и рвота. Приступ бывает сложно купировать, да и облегчение после него не наступает.
- Усиленное газообразование.
- Запор, сменяющийся поносом. Каловые массы больного панкреатитом содержат большое количество жира и непереваренных частиц пищи.
- Резкое похудение, связанное как с отсутствием аппетита, так и с нарушением пищеварения, вызванным недостатком ферментов.
Невыраженные
Подобные симптомы характерны не только для панкреатита, их появление объясняется течением воспалительного процесса в организме. На фоне поражения тканей поджелудочной железы появляются:
- головные боли;
- общая слабость;
- фебрильная температура;
- пожелтение кожных покровов;
- сухость языка и кровоточивость десен;
- признаки вторичного сахарного диабета;
- боли в костях;
- изжога;
- снижение остроты зрения.
Симптомы панкреатита у мужчин
Выраженность симптоматики панкреатита у мужчин зависит от общего состояния организма, степени поражения поджелудочной железы и наличия осложнений воспалительного процесса. Болевой синдром при острой форме заболевания более интенсивный, чем при хроническом развитии патологии. Некоторые симптомы, характерные для болезни, могут отсутствовать.
Основные симптомы:
- выраженный болевой синдром (опоясывающая, спазмообразная или блуждающая боль);
- регулярная тошнота с приступами неукротимой рвоты;
- острая боль после в зоне желудка после употребления алкоголя, жареной или жирной пищи;
- повышение температуры тела (в период обострения воспалительного процесса);
- наличие непереваренных частиц пищи в каловых и рвотных массах;
- резкое снижение массы тела и отсутствие аппетита;
- регулярный метеоризм с признаками вздутия живота;
- диарея, сменяемая запорами;
- кровоточивость десен и сухость слизистых оболочек полости рта;
- признаки тахикардии и болевой синдром, напоминающий стенокардию;
- болезненность при пальпации органов пищеварения;
- неприятный запах изо рта и зловонность каловых масс.
Мужчины и поджелудочная железа
Поджелудочная железа считается одним из самых сложных органов в человеческом организме (относится к двум системам — эндокринной и пищеварительной, располагается в брюшной полости под желудком). В группе риска заболеваний ПЖ находятся мужчины старше тридцати лет. Повышают риск патологических процессов многочисленные факторы. Опасность патологий, связанных с нарушением функционального состояния органа, заключается в необратимых последствиях. Железа не восстанавливается, а сбои в ее работе приводят к отклонениям в функционировании других систем организма.
Функции поджелудочной железы, которые нарушает панкреатит:
- синтез гормонов, жизненно важных для организма;
- полноценное переваривание пищи;
- обеспечение процесса усваивания полезных веществ в организме.
Видео на тему: Признаки заболеваний поджелудочной железы.
Как узнать, что развился панкреатит?
Панкреатит может сопровождаться интенсивными болями или развиваться в безболевой форме. Отсутствие выраженной симптоматики характерно для хронического типа патологии. Бессимптомно заболевание развиваться не может.
Любые отклонения в работе пищеварительного тракта должны стать для мужчины поводом для проведения комплексного обследования и консультации с гастроэнтерологом.
Первые симптомы патологического процесса:
- регулярные запоры в сочетании с вздутием живота;
- признаки нарушения процесса переваривания пищи;
- регулярные приступы тошноты;
- склонность к запорам, сменяющимся диареей;
- ощущение тяжести и дискомфорта после употребления пищи;
- боль разной интенсивности в органах пищеварения;
- белый налет на языке, сухость во рту и раны в уголках губ.
Классическая локализация боли в области эпигастрия.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Причины болезни поджелудочной железы
Развитие патологических процессов в поджелудочной железе может оставаться незамеченным в течение нескольких месяцев и даже лет. Так как орган постепенно теряет свои функции, болезнь непременно даст о себе знать. Спровоцировать воспаление и вызвать приступ способны некоторые факторы:
- употребление алкоголя;
- желчнокаменная болезнь;
- избыточный вес;
- вирусные гепатиты;
- отравления;
- наследственность.
Симптомы панкреатита у мужчин могут иметь различную степень выраженности, все зависит от характера течения заболевания. Например, при хронической патологии проявления вызываются нарушением кровоснабжения и питания клеток, при острой — отмиранием и воспалением тканей. Неспецифические симптомы панкреатита связаны с интоксикацией организма, вызванной распадом железы.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов
Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Функции поджелудочной железы
Лечение панкреатита у взрослых мужчин производится по симптомам и назначается всегда только врачом. Самолечение в таких случаях категорически запрещается, ведь сначала следует выяснить причины патологии, определить степень развития болезни.
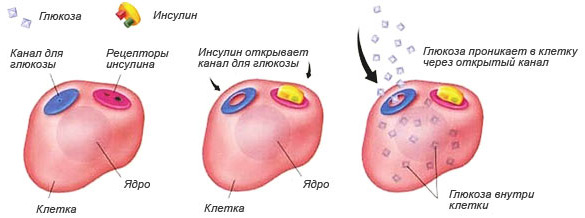
В нормальном состоянии у поджелудочной железы есть две функции:
- синтез ферментов, активизация которых осуществляется в тонком кишечнике, чтобы нормально переваривать белки, жиры, углеводы;
- синтез гормона инсулина, регулирующего содержание глюкозы в крови.
В случае нарушения деятельности железы ее ферменты активируются непосредственно в органе, начинают переваривать его ткани, из-за чего развивается острое воспаление. Что это – панкреатит у взрослых мужчин, какими симптомами он проявляется и как его лечить, знают терапевты, гастроэнтерологи.
Причины болезни у мужчин
Пожалуй, самая распространенная причина развития подобного диагноза — злоупотребление алкогольными напитками. Врачи отмечают, что спиртосодержащие напитки угнетают поджелудочную железу, мешая нормальной выработке панкреатического сока. На фоне этого повышается концентрация ферментов в соке, что способствует ухудшению самочувствия.
Дополнительным фактором, влияющим на самочувствие, может стать курение или длительное лечение препаратами некоторых групп
При приеме лекарств важно заранее узнавать подходящую дозировку у врача и не превышать ее
Другие причины, которые могут стимулировать развитие панкреатической болезни у мужчин:
- Вирусная форма гепатита.
- Травмы брюшной полости.
- В 20% случаев болезнь развивается на фоне мочекаменной болезни.
- Неправильное питание с обилием жирной и острой пищи.
- Поражение брюшной полости паразитами.
- Хирургическое вмешательство.
- Язва желудка, колит и прочие болезни ЖКТ.
Важно понимать, что панкреатит развивается на фоне многих заболеваний, но чаще всего болезнь появляется из-за неправильного образа жизни. Любовь к жирной или острой пище, частые застолья со злоупотреблением алкоголем и курение — все эти вредные привычки со временем приводят к развитию первых тревожных симптомов
Однако истинную причину развития заболевания может установить только врач после полного обследования
Важно изучить состояние всего организма, расспросить пациента об образе жизни и наличии хронических заболеваний
Способы снижения болевых ощущений
Конечно, пациентов интересует, каким образом можно уменьшить болевые ощущения. Врачи дают следующие советы:
- Полный отказ от алкоголя и курения становится главным способом устранения неприятных ощущений.
- Чтобы уменьшить симптомы, необходимо придерживаться специальной диеты с ограничением потребления острого, соленого и жирного.
- Следует избегать переедания, исключить большие порции. В идеале кушать нужно 5–6 раз, запивая еду водой.
- Из своего рациона рекомендуется исключить кофе и кондитерские изделия, поскольку они негативно влияют на работу поджелудочной железы.
- Рекомендуется проводить профилактику болезни, при первых же тревожных симптомах обращаться к врачу.
Сбалансированный рацион, отказ от алкоголя и прием медикаментов в определенной дозировке — все это помогает избавиться от тревожащих человека симптомов. Однако если речь идет о болезни в хронической стадии, то следует подготовиться к частым рецидивам панкреатита.
Заключение
Панкреатит — серьезное заболевание, и не заметить те изменения, что происходят с организмом, проблематично. Врачи советуют обращаться в больницу сразу, как будут обнаружены первые неполадки в работе системы ЖКТ.
Вылечить панкреатит проще всего на ранних стадиях, а вот запущенная, хроническая форма чаще всего оборачивается неприятными последствиями для организма, такими как нарушения в работе внутренних органов, кровотечения, желтуха и риск развития сахарного диабета.
Формы панкреатита у взрослого человека
Определить наличие патологии может только специалист. То, что боли отдают под левыми ребрами, не дает человеку основания самому себе ставить диагноз и начинать лечение по совету фармацевта в аптеке.
Врачи различают панкреатит в формах:
- острой;
- хронической.
Острая форма панкреатита чаще диагностируется у взрослых мужчин 30-60 лет. Она проявляется особыми симптомами, и лечение требуется активное, особенно людям с наличием лишнего веса.
При остром панкреатите предлагается госпитализация в гастроэнтерологическое отделение, где можно проводить лечение частыми инъекциями, капельницами, контролировать появление болей, купировать болевой синдром.
Нужно ли вызывать скорую при приступе панкреатита – такой вопрос часто задают врачу на приеме. Конечно, надо, именно в этот момент можно на срочной диагностике выявить течение заболевания, подобрать наиболее эффективное лекарство
Важно при этом самому не принимать обезболивающих, чтобы не смазать клинической картины
Хроническая форма – если заболевание проявляется не в первый раз. При его обострении лечение назначается в домашних условиях, где основой терапии становится соблюдение диеты, режима дня, прием лекарств по схемам, расписанным врачом.