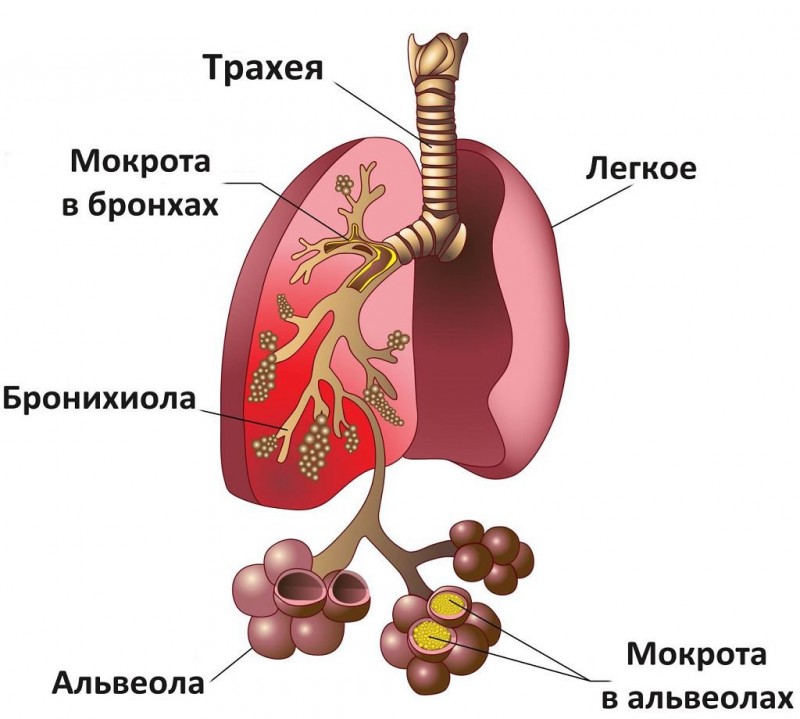
Как проявляется и лечится правосторонняя верхнедолевая пневмония
Содержание:
Профилактика атипичной пневмонии
В настоящее время не существует эффективных вакцин, способных защитить человека и предотвратить возможный вариант его заражения какой-либо формой данной патологии. Однако исследования продолжаются, и, возможно, в ближайшее время лекарство будет изобретено и внедрено в фармацевтическую промышленность для разработки и применения в дальнейшем.
Следовательно, к основным механизмам профилактики по-прежнему остаётся непосредственная настороженность каждого человека в период активного распространения вирусных инфекций, которая также включает приём специальных противовирусных и иммуномодулирующих препаратов в профилактических дозах, укрепление иммунной системы, употребление витаминов и сбалансированное питание. Не менее важным способом защиты является ограничение посещений мест с большим количеством людей в период эпидемий, использование марлевых повязок или масок при контакте и общении с больным атипичной пневмонией, а также с больными любыми вирусными инфекциями
Своевременная обработка и мытьё рук после возвращения с улицы, похода в магазин также очень важно и необходимо, так как в некоторой мере позволяет предотвратить процесс заражения атипичной пневмонией
На уровне государственных структур также важно проводить соответствующие мероприятия, предотвращающие возможное распространение заболевания, таких как, например, обработка транспортных средств, прибывших из районов с повышенной эпидемической опасностью, а также тщательный осмотр и опрос на момент наличия жалоб лиц, возвращающихся из таких регионов. Важно оповещать население о регистрировании вспышек данного заболевания, информировать о симптоматике, характерной для данной патологии, возможных вариантах течения и осложнений
Важно оповещать население о регистрировании вспышек данного заболевания, информировать о симптоматике, характерной для данной патологии, возможных вариантах течения и осложнений. Не менее значимым является возможность изобретения тестов экспресс-диагностирования или раннего определения наличия в организме подозрительного больного одного из инфекционных агентов атипичной пневмонии
Не менее значимым является возможность изобретения тестов экспресс-диагностирования или раннего определения наличия в организме подозрительного больного одного из инфекционных агентов атипичной пневмонии.
Своевременное обращение за медицинской помощью при развитии схожей симптоматики заболевания является значимым фактором в предупреждении возникновения патологических осложнений, которые часто неминуемы в случае заболевания легионеллёзной атипичной пневмонией или атипичной пневмонией, вызванной вирусом. Эти формы данной патологии достаточно опасны для здоровья взрослого, а также и для ребёнка и имеют часто неблагоприятный для жизни исход, особенно при позднем диагностировании.
Случаи регистрирования микоплазменной атипичной пневмонии и хламидийной атипичной пневмонии среди общего процента поражений именно нехарактерными микроорганизмами достаточно велик, а прогноз при развитии этих заболеваний, как правило, благоприятный.
При установлении диагноза атипичная пневмония больному, важным моментом является решение о необходимости его госпитализации, так как, например, в случае с вирусной атипичной пневмонией, больной достаточно опасен для окружающих и тем более для членов семьи, с которыми он проживает. Лечение остальных форм атипичной пневмонии можно проводить их в домашних условиях.
Выписка выздоровевших пациентов возможна только через 1 неделю после снижения температурной реакции, при отсутствии нарушений со стороны лёгких на рентгенограмме, а также при полном восстановлении нарушенной функции органов дыхания.
Атипичная пневмония — какой врач поможет? При малейшем подозрении на развитие данного заболевания следует незамедлительно обратиться к таким врачам как терапевт, инфекционист.
Лечение болезни
Принципы лечения пневмонии зависят от возбудителя заболевания. Вирусные пневмонии проходят самостоятельно в течение 7 дней и не требуют дополнительного лечения. Вылечить бактериальные можно только антибиотиками
Очень важно обеспечить достаточное количество жидкости, даже если ребенок отказывается пить самостоятельно
Стандарты лечения детской пневмонии включают применение следующих лекарств:
- Кашель. Используются препараты разжижающие мокроту и облегчающие ее выведение. Применять можно в виде таблеток или сиропов, состав может быть химическим или натуральным. Хорошо зарекомендовали себя – Амброксол (с рождения), Бромгексин (от 3 лет).
- Температура. Жаропонижающие лекарства применяются, если температура тела выше 38,5 градусов. Наиболее популярные – Парацетамол (с рождения) и Нурофен (с рождения).
- Антибиотики. В первую очередь назначают пенициллинового ряда, но выбор зависит от формы пневмонии. Популярные – Амоксициллин (с рождения), Эритромицин (с 4 месяцев).
- Пробиотики – Линекс (с рождения), Бификол (с 6 месяцев).
При возникновении пневмонии на фоне ОРВИ, важно лечить насморк. При отеке слизистой обязательно использовать сосудосуживающие препараты – Отривин (с 6 лет), Називин (от 1 года)
Промывать солевыми растворами – Аква Марис, Квик, Пшик, все они могут применяться с рождения.
При бронхообструкции назначают лечение Беродуалом или Эуфиллином. Препараты можно использовать с рождения под контролем врача.
Разновидности медикаментов при пневмонии, дозировка и способ приема указаны в таблице:
| Вид медикамента | Название препарата | Возраст | Дозировка | Способ приема |
| Разжижающие мокроту | Амброксол
Бромгексин |
с рождения
от 3 лет |
до 6 лет – 1/2 ч. л., до 12 лет – 1 ч. л., старше 12 лет – 2 ч. л.
3-6 лет – 2,5 мл, 6-10 лет – 5-10 мл, старше 10 лет – 10-20 мл |
2-3 раза в сутки, во время еды
3 раза в сутки |
| Жаропонижающие | Парацетамол
Нурофен |
с рождения
с рождения |
15 мг на 1 кг
50 мл |
3-4 раза в сутки
3 раза в сутки |
| Антибиотики | Амоксициллин
Эритромицин |
с рождения
с 4 месяцев |
20 мг на 1 кг
50 мг на 1 кг |
разделить на 3 приема
разделить на 4 приема |
| Пробиотики | Линекс
Бификол |
с рождения
от 6 месяцев |
до 7 лет – 1 саше, старше 7 лет – 2 саше
до 12 месяцев – 1 доза, старше года – 5-10 доз |
1 раз в сутки через 3 часа после антибиотика
1 дозу растворить в 1 ч. л. воды, применять за 20-30 минут до еды |
| Сосудосуживающие | Отривин
Називин |
от 6 лет
от 1 года |
1 впрыскивание
до 6 лет – 0,025% – 1-2 капли, старше 6 лет – 0,5% – 1-2 капли |
3-4 раза в сутки
2-3 раза в сутки |
| Растворы для промывания | Аква Марис
Квик |
с рождения
с рождения |
1-2 орошения
1-2 орошения |
3 раза в сутки
3 раза в сутки |
| При бронхоспазме | Беродуал
Атровент |
с рождения
с рождения |
2 капли (0,1мг) на 1 кг на 1 дозу, не более 1,5 мг в сутки
индивидуально |
ингаляции через небулайзер
внутривенно |
Основные правила лечения пневмонии дома
При диагностировании пневмонии рекомендуется больничный уход. Лечиться в домашних условиях можно с разрешения педиатра при условии соблюдения всех предписаний.
Наиболее важные рекомендации:
- Как только ребенок начал заболевать, температура в его комнате должна быть 18-19 градусов, поскольку прохладный воздух препятствует быстрому высыханию слизи в легких.
- Все сборники пыли и ковры желательно убрать, если это невозможно, нужно чаще совершать влажную уборку. Лучше делать это 1 раз в день, но не реже двух раз в неделю без использования моющих средств с отдушками.
- Комната, где находится ребенок, должна регулярно проветриваться и увлажняться. Для этого можно использовать специальные бытовые приборы, ионизаторы воздуха или любые другие предметы (полотенца на батарее, тазик с водой). Проветривать каждые 10 минут в течение часа.
Сколько будет длиться лечение пневмонии дома, будет зависеть от соблюдения ребенком питьевого режима и диеты. Питание должно быть легким, без жирной и жареной пищи. Идеально подойдут овощные супы и паровое мясо. Если ребенок не хочет кушать, можно ограничиться отварами из сухофруктов, компотом или чаем.
Заболевание лечится быстрее, если придерживаться соблюдения постельного режима. Гулять на улице можно с 6-7 дня заболевания при хорошем самочувствии и благоприятных погодных условиях.
Особенности лечения
Медицинское лечение левосторонней пневмонии требует грамотного подбора антибиотика. Об этом мы упоминали несколько выше в статье. Для подбора адекватного лекарственного средства следует выявить возбудителя заболевания. Это удается только в 60% случаев.
Затруднения связаны с тем, что в ротовой полости и носоглотке в человеке в норме живет множество бактерий. Они способны спровоцировать патологию только при определенных условиях: снижение иммунитета, переохлаждение, курение. Как правило, сапрофитная флора самостоятельно не вызывает обширного поражения легочной ткани. Только в сочетании с патогенными микроорганизмами и вирусами она обуславливается долевые поражения.
Таким образом, выявление в мазке из ротоглотки и мокроте сапрофитных палочек и кокков не свидетельствует о том, что они являются причиной пневмонии. Только при обнаружении специфических возбудителей (пневмококка, гемофильной палочки, микоплазм, легионелл, хламидий) врачи имеют возможность для назначения антибактериальных средств узкого спектра действия.
Затруднения при терапии патологии возникают вследствие того, что результаты микробиологического исследования появляются через 3-4 дня, а заболевание требует незамедлительного лечения. Чтобы исключить прогрессирование воспалительных изменений легких, врачи на этом сроке назначают антибиотики широкого спектра действия – цефалоспорины 3-4 поколения, ампициллины, фторхинолоны.
После получения результатов мазков на обнаружение возбудителя болезни, тактические подходы меняются. Пациенту назначается препарат, способный уничтожать этиологические микроорганизмы.
Чтобы самостоятельно лечить воспаление легких в домашних условиях, пациенты пытаются использовать те же лекарственные средства, что и врачи. При этом они не имеют возможностей для выявления возбудителя. Такие подходы обусловили высокую нечувствительность бактерий к антибиотикам. Микроорганизмы при неадекватном применении лекарств адаптируются к их действию.
Внимание! Не применяйте антибиотики самостоятельно! Это приведет к тому, что «ваши» микробы станут нечувствительными к влиянию лекарственных средств
Предположить, что человек самостоятельно сможет лечить долевую или тотальную левостороннюю пневмонию, сложно даже самому квалифицированному доктору медицинских наук. Терапия заболевания требует учета множества симптомов, постоянного контроля состояния лабораторными исследованиями и рентгенографией.
В заключение приведем одну из схем медицинского лечения воспаления легких:
- Амоксициллин при пневмококковой инфекции эффективно воздействует на пневмококк (по последним исследованиям);
- При неэффективности препарата «амоксициллин/клавуланат» в дозе 1-2 грамма 3 раза в сутки, необходима замена его на антибиотик широкого спектра действия других групп;
- Бронхорасширяющие препараты для улучшения функций дыхания (амброксол, бромгексин, корень солодки);
- Вливание растворов для разжижения мокроты.
При формировании дыхательной недостаточности, пациента следует срочно госпитализировать в отделение, оснащенное аппаратами искусственной вентиляции легких.
У детей для повышения функций иммунной системы применяется рибавирин. При вирусном левостороннем воспалении легких целесообразнее лечить заболевание следующими препаратами:
- Ремантадин или амантадин в суточной дозе 200 мг;
- Занамивир – по 10 мг 2 раза в сутки ингаляторно;
- Осельтамивир – 2 раза в сутки по 75 мг перорально;
- Ацикловир – внутривенно по 7-10 мкг/кг через каждые 8 часов.
Противовирусное лечение эффективно только в первые 48 часов после проникновения возбудителей в дыхательный эпителий.
Обращаем внимание читателей – антибиотики при вирусных инфекциях не эффективны. Почему врачи их иногда назначают? Для предотвращения присоединения бактериальной флоры к вирусному поражению дыхательных путей
Лечение воспаления легких у некоторых категорий пациентов требует вакцинации против пневмококка. Существует специальная вакцина, которая формирует иммунитет против данного возбудителя тяжелой двухсторонней пневмонии.
Вакцинация проводится лицам с возникновением простуды и воспаления легких более 3 раз в году.
Подведем итог: левосторонняя пневмония может проявляться незначительными инфильтративными очагами или тотальным поражением левого легкого. При ее лечении необходимо выявление возбудителя для назначения этиотропных антибиотиков. В течение первых 2-4 дней заболевания лечение проводится антибактериальными средствами широкого спектра действия. Симптоматическая терапия – по показаниям.
Лечение
При возникновении такого заболевания, как правосторонняя верхнедолевая пневмония, лечение должно назначаться незамедлительно. Неосложненные формы пневмонии допускается лечить в амбулаторных условиях.
Госпитализация показана при следующих условиях:
- возраст пациента ( после 65 лет у взрослых и детский возраст до 3 лет);
- наличие серьезных сопутствующих заболеваний;
- сердечная и дыхательная недостаточность;
- тяжелое течение заболевания;
- развитие осложнений.
Назначается комплексное лечение, включающее в себя медикаментозную терапию, вспомогательные методы лечения, постельный режим, диету.
Медикаментозное
Медикаментозная терапия является основным методом лечения пневмонии.
Таблица №1. Лекарственная терапия воспаления легких:
| Препараты | Лечебный эффект | Инструкция по применению |
| Антибиотики — Клацид, Левофлоксацин, Флемоклав | Подавляют рост и размножение микробной флоры | Применяют в таблетках, при тяжелом течении болезни — инъекционным способом |
| Отхаркивающие — Амброксол, Флуимуцил | Помогают разжижить мокроту и вывести ее из легких | Применяют в таблетках и растворах для ингаляций |
| Витамины — Аскорутин, Ревит | Обладают общеукрепляющим действием, способствуют ускорению выздоровления | Применяют в таблетках и драже |
Немедикаментозное
Дополнительно к приему лекарственных средств будут назначены вспомогательные методы лечения — физиотерапия, дыхательная гимнастика, массаж. Такое лечение способствует предупреждению развития осложнений, облегчает состояние пациента, сокращает сроки выздоровления.
Таблица №2. Дополнительные методы лечения пневмонии:
| Методы | Описание |
|
Физиотерапия Физиопроцедуры устраняют неприятные симптомы болезни |
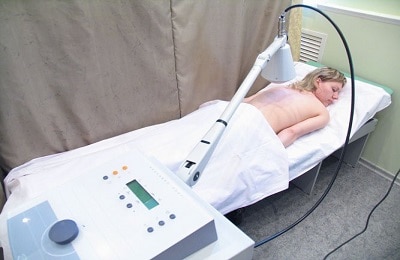
Физиолечение оказывает бактериостотическое и противовоспалительное воздействие. Процедуры помогают усилить выделение мокроты, устраняют кашель и боли в груди. Обычно при пневмонии назначают электрофорез, магнитотерапию, индуктотермию, УВЧ, ультрафиолетовое облучение, ингаляции. Физиопроцедуры щадяще воздействуют на организм и показаны детям, пожилым людям и беременным женщинам. |
|
Дыхательная гимнастика и ЛФК Физические упражнения необходимы в лечении пневмонии |
Занятия лечебной физкультурой назначают через два дня после прекращения лихорадки. При занятиях физкультурой и дыхательной гимнастикой увеличивается подвижность грудной клетки, улучшаются кровоснабжение органов дыхания и насыщение тканей кислородом. Восстанавливаются дыхательные и дренажные функции, что приводит к быстрому рассасыванию очагов воспаления. С некоторыми методиками дыхательной гимнастики и лечебной физкультуры можно ознакомиться, посмотрев видео в этой статье. |
|
Массаж Массаж укрепляет дыхательную мускулатуру |
Массаж грудной клетки улучшает крово- и лимфообращение в органах дыхания, способствует отхождению мокроты, устраняет застойные явления и способствует улучшению общего самочувствия пациента. Для пациентов с воспалением легких рекомендованы дренажный, вибрационный, вакуумный, сегментарный, точечный виды массажа. |
Диета является важным пунктом в лечении пациентов с пневмонией. Правильное питание восстанавливает защитные функции организма, укрепляет иммунитет, устраняет нехватку необходимых витаминов и микроэлементов.
Диета при пневмонии предполагает введение в рацион молока, кисломолочных продуктов, сливочного масла, мяса и рыбы нежирных сортов, каш, свежих фруктов, зелени овощей. Необходимо также соблюдать питьевой режим.
Можно употреблять разбавленные натуральные соки, морсы, чай из шиповника, кисели, отвары целебных трав, компоты из сухофруктов. На время лечения следует воздержаться от употребления консервированных, острых, копченых продуктов, а так же ограничить употребление соли.
При пневмонии рекомендовано дробное питание до 6 раз в день
Правосторонняя верхнедолевая пневмония — серьезное заболевание, вызывающее тяжелые осложнения. Сроки выздоровления колеблются от 5 до 20 дней, в зависимости от тяжести течения патологии. Необходимы своевременное обращение к врачу, правильная диагностика, грамотное лечение и реабилитация.
Принципы терапии
Неосложненные формы пневмонии лечатся амбулаторно.
Показаниями для госпитализации являются:
- тяжелое течение воспалительного процесса;
- возраст пациентов старше 65 лет и дети до 3 лет;
- тяжелая внелегочная патология;
- другие очаги инфекции;
- признаки осложнений.
Если амбулаторное лечение в течении 3 дней не дало положительных результатов и состояние ухудшается, пациент также подлежит госпитализации. Лечение пневмонии проводится комплексно, оно включает в себя медикаментозную терапию, вспомогательные методы, диетотерапию, соблюдение постельного режима.
Медикаментозное
Для лечения воспаления легкого в первую очередь должны использоваться лекарственные препараты.
Таблица. Медикаментозное лечение пневмонии:
| Группа препаратов | Лечебный эффект | Инструкция по применению |
| Антибиотики — Флемоклав. Цефтриаксон, Левофлоксацин | Обладая широким спектром действия, препараты подавляют рост и размножение бактерий, прекращают воспалительный процесс. | Чаще всего применяются внутрь в виде таблеток, при тяжелом течении заболевания показано внутримышечное введение препаратов. |
| Отхаркивающие — Амброксол, Бронхобос | Обладают свойством разжижать мокроту, что облегчает ее выведение из легких. | Применяют внутрь в виде таблеток и растворов, также может использоваться в виде ингаляций. |
| Жаропонижающие — Парацетамол, Аспирин | Устраняют лихорадку. | Применяют в виде таблеток, у детей в виде сиропов и свечей. |
| Витамины — Аскорутин, Ревит | Способствуют повышению защитных свойств организма. | Применяют внутрь в виде таблеток. |
Прописывая тот или иной препарат, врачи учитывают тип возбудителя, наличие противопоказаний и непереносимости для пациента, степень тяжести болезни.
Немедикаментозное лечение
Для предотвращения развития осложнений, устранения беспокоящих симптомов, ускорения выздоровления применяют вспомогательные методы терапии. К таким методам относят физиотерапию, массаж, дыхательную гимнастику. Их начинают применять сразу же после стабилизации состояния пациента с помощью медикаментов.
Таблица №2. Вспомогательные методы лечения:
| Методы лечения | Описание |
|
Дыхательная гимнастика
|
При выполнении упражнений отмечается улучшение вентиляции легких, снабжение кислородом кровеносной системы. Быстрее восстанавливаются функции дыхания и ускоряется процесс выздоровления. Существует много авторских методик дыхательной гимнастики. О наиболее эффективных можно узнать из видео в этой статье. |
|
Массаж
|
Массаж позволяет устранить застойные явления в легких, улучшает отток мокроты, ускоряет рассасывание очага инфекции. Выделяют несколько видов массажа, применяемых при пневмонии: точечный, сегментарный, вибрационный, вакуумный, дренажный.
Сеансы массажа проводятся строго при нормальной температуре тела и хорошем самочувствии пациента. Сеанс длится не более 15 минут. Лечебный курс составляет 10-15 сеансов. |
|
Физиопроцедуры
|
Физиолечение способствует устранению очагов воспаления и отеков. Физиотерапия положительно влияет на укрепление иммунитета, оказывает бактериостатическое воздействие. Если нет противопоказаний ( сердечная и легочная недостаточность, новообразования, высокая температура, гнойные очаги, заболевания крови) пациенту назначают магнитотерапию, ингаляции, электрофорез, УВЧ, индуктотермию, ультрафиолетовое облучение. В домашних условиях можно применять различные компрессы, парафиновые аппликации на грудную клетку. Это поможет быстрее избавиться от остаточных признаков болезни. |
Кроме вышеназванных методов немедикаментозного лечения, большое значение имеет диета. В рацион питания пациента должны быть включены нежирное мясо и рыба, крупы, яйца, печень, свежие овощи и фрукты, молочные продукты, орехи, сухофрукты, свежая зелень. Эти продукты содержат все витамины и микроэлементы, необходимые в борьбе с болезнью.

Питание при пневмонии должно быть разнообразным
Правосторонняя среднедолевая пневмония имеет благоприятный прогноз при условии ранней диагностики, комплексного лечения и выполнения всех рекомендаций лечащего врача.
Симптомы коронавирусной пневмонии
В некоторых случаях пневмония при КВИ протекает без явных клинических проявлений. Такую форму заболевания называют бессимптомным, хотя клинические проявления у нее есть:
- общая слабость, разбитость, сонливость;
- кашель и незначительная одышка;
- иногда – ринит.
Но в большинстве случаев коронавирусная пневмония протекает достаточно тяжело. Возбудитель заболевания провоцирует множественные очаги воспаления в легочной ткани, поэтому больной постепенно лишается способности дышать самостоятельно. Даже если патология протекает со средней степенью тяжести, и человек не нуждается в искусственной вентиляции легких, внутренние органы страдают от кислородной недостаточности (гипоксии), что часто проявляется в вегетативных расстройствах, когнитивных нарушениях, депрессивном и астеническом синдроме. У больного наблюдается форсированное дыхание, в котором участвуют вспомогательные мышцы: на вдохе он поднимает ребра и выгибает спину, на выдохе – втягивает живот и опускает ребра.
| Легкое течение | Средняя тяжесть | Тяжелое течение | Крайне тяжелое |
| Проявления обычной респираторной инфекции, температура не поднимается выше 38,5 градусов. | Температура выше 38,5 градусов, сатурация падает до 95%, при незначительной физической нагрузке появляется одышка | Сатурация опускается до 93%, одышка присутствует постоянно. Снижается артериальное давление. Может возникать задержка мочеиспускания. | Дыхательная недостаточность и отказ других внутренних органов. Сатурация ниже 85%. |
При прогрессирующей дыхательной недостаточности больной теряет способность дышать самостоятельно, так как его легкие наполняются экссудатом. Распознать это можно по следующим клиническим признакам:
- из-за кислородной недостаточности больной вялый, жалуется на предобморочные состояния, слабость, постоянную сонливость;
- кровяное давление падает, в области сердца появляется дискомфорт;
- кожа бледнеет, в зоне носогубного треугольника проступает синева.
Если человек не получит срочную медицинскую помощь, риск летального исхода многократно возрастет. В домашних условиях рекомендуется лечиться пациентам только с легкой степенью тяжести болезни. Остальным рекомендована госпитализация в стационар, где пациенты получают круглосуточное наблюдение и быстрое оказание помощи при развитии осложнений и дыхательной недостаточности.
Лечение
Лечение может проходить как амбулаторно так и дома, но со строгим соблюдением врачебных рекомендаций. В среднем длительность лечения около 2-х недель. Самолечение может стать причиной:
- плеврита;
- перикардита;
- абсцессов;
- дыхательной недостаточности;
- прочих опасных осложнений.
Назначенная терапия напрямую зависит от вида возбудителя. При правосторонней пневмонии рекомендуется:
- Курсовое лечение с применением антибиотиков широкого спектра.
- Жаропонижающих и противовоспалительных препаратов.
- Отхаркивающих лекарств.
- Медикаментов для разжижения мокроты.
- Общеукрепляющих средств.
Показана белковая пища с содержанием фруктов (преимущественно цитрусовых), разрешены компрессы из различных трав (например, подорожник, алоэ). Больному нужно периодически изменять положение тела в постели, во избежание развития отека легкого.
Лечение правосторонней пневмонии типично и описано в этой статье.
Прогноз жизни
С рациональным применением антибиотиков прогноз благоприятный. Кишечная микрофлора восстанавливается самостоятельно, без применения препаратов. Летальный исход встречается в случае неразумной терапии и при ряде сопутствующих заболеваний (иммунодефицит, другие заболевания органов дыхания, патологии сердечно-сосудистой системы)
Важно контролировать состояние сердца и сосудов, так как велик риск развития сердечной недостаточности
Особое внимание стоит уделить мерам профилактики:
- иммунизации (против гриппа, пневмококка, кори);
- исключению переохлаждения;
- отказу от курения;
- борьбе с запыленностью.
Причины возникновения и общие симптомы
Симптомы болезни
Основной причиной возникновения этого заболевания являются болезнетворные бактерии, которые проникли в организм.
Возбудителями являются:
- Кишечная и гемофильная палочка.
- Стрептококк, пневмококк и стафилококк.
Когда один из этих возбудителей проникает в организм, это может запустить механизм развития долевой пневмонии. Особенно подвержены этому заболеванию люди с ослабленным иммунитетом.
Долевая пневмония имеет свои особенности, по которым ее можно отличить от других форм этого заболевания. Например:
- Внезапное начало заболевания, сопровождаемое сильным ознобом и головной болью.
- Высокая температура, которая может доходить до 39 градусов и не спадать длительное время.
- Болезненные ощущения в определенной области грудной клетки, в зависимости от места поражения. Боль отдает в спину, поэтому иногда воспаление легких путают с другими заболеваниями.
- Изменение цвета кожи (нездоровый сероватый оттенок).
- Ощущение тошноты или рвота.
- При поражении нижней доли легкого боль отдает в живот или бок.
- Сильный недостаток кислорода и одышка, даже в состоянии покоя.
- Сухой кашель, переходящий в кашель с мокротой, в которой есть сгустки крови
- Сильные хрипы в области грудной клетки.
- Головные боли.
В зависимости от стадии заболевания, со временем проявляется все больше симптомов. В качестве осложнения может начаться развитие сердечной недостаточности.