Таблетки от эпилепсии: список противосудорожных лекарств
Содержание:
- Виды противоэпилептических препаратов
- Практический опыт потребителей
- Типы эпилептических приступов
- Кетогенная диета у взрослых: меню
- Список
- Диагностика эпилепсии
- Лекарственные препараты в виде инъекций
- Выбор современных врачей
- Основные задачи лечения эпилепсии
- Методы лечения
- Препараты
- Принципы лечения эпилепсии
- Противосудорожные средства от эпилепсии – дженерики или натуральные препараты
- Подведем итоги
Виды противоэпилептических препаратов
Медикаменты для борьбы с эпилепсией подбираются исходя из типа эпилептического припадка. В этом плане можно выделить 4 группы лекарственных средств:
1. Противосудорожные
Входящие в эту группу препараты прекрасно расслабляют мышцы, а потому их назначают в случае височной, идиопатической, а также фокальной или криптогенной эпилепсии. Такие средства могут назначаться и маленьким пациентам, если у них обнаруживают миоклонические судороги.
2. Транквилизаторы
Эти медикаменты применяют для подавления повышенной возбудимости
Назначают их с осторожностью, и в первые недели приема наблюдают за пациентом, т.к. на начальном этапе лечения клиническая картина усугубляется, а значит, увеличивается частота припадков
3. Седативные средства
Многочисленные наблюдения показывают, что далеко не всегда припадки проходят без последствий. У 40% больных в преддверии или после приступа появляется раздражительность или развивается депрессивное состояние. Во избежание этих проявлений и назначаются седативные препараты.
4. Инъекции
При необходимости подавления сумеречных состояний, а также в случае аффективных нарушений у больных эпилепсией, не обойтись без инъекций предварительно подобранных противоэпилептических медикаментов.
Кроме того, средства для борьбы с эпилепсией принято делить на препараты I и II ряда, то есть на лекарства базисной категории и средства нового поколения.
Выбирая таблетки для лечения эпилепсии необходимо придерживаться следующих принципов:
1. Выбирается одно противоэпилептическое средство из I ряда.
2. Препарат подбирается с учетом вида эпилептического припадка.
3. Врач должен контролировать лечебное действие и токсическое воздействие препарата на организм.
4. В случае неэффективности монотерапии специалист назначает средства II ряда.
5. Терапию противоэпилептическими лекарствами нельзя прекращать резко.
6. Назначая препарат, врач должен учитывать материальные возможности пациента.
Практический опыт потребителей
Как обстоит дело с противосудорожной терапией на практике? Об этом можно судить по отзывам пациентов и врачей.
Принимаю Карбамазепин в качестве замены Финлепсина, поскольку зарубежный аналог стоит дороже, а препарат отечественного производства отлично подходит для терапии при моей болезни.
Поскольку пробовал оба препарата, могу утверждать о высокой эффективности обоих, однако существенная разница в стоимости является существенным минусом зарубежного средства.
Иван
После нескольких лет приема Финлепсина по совету врача сменил его на Ретард, поскольку специалист считает, что этот препарат больше подходит для меня. Жалоб в процессе приема Финлепсина у меня не было, однако в Ретарде кроме аналогичного действия присутствует успокоительный эффект.
Кроме того, препарат характеризуется большим удобством в использовании, поскольку по сравнению с аналогами его необходимо принимать не трижды в сутки, а один раз.
Виктор
Препарат Вольтарен помогает при болевых синдромах средней степени тяжести. Неплохо использовать его в качестве дополнения к основному средству лечения.
Люба
Типы эпилептических приступов
Эпилепсия может проявляться совершенно различными типами приступов. Эти типы классифицируются:
- по причине их возникновения (идиопатическая и вторичная эпилепсия);
- по месту расположения первоначального очага излишней электрической активности (кора правого или левого полушария, глубинные отделы мозга);
- по варианту развития событий во время приступа (с потерей сознания или без).
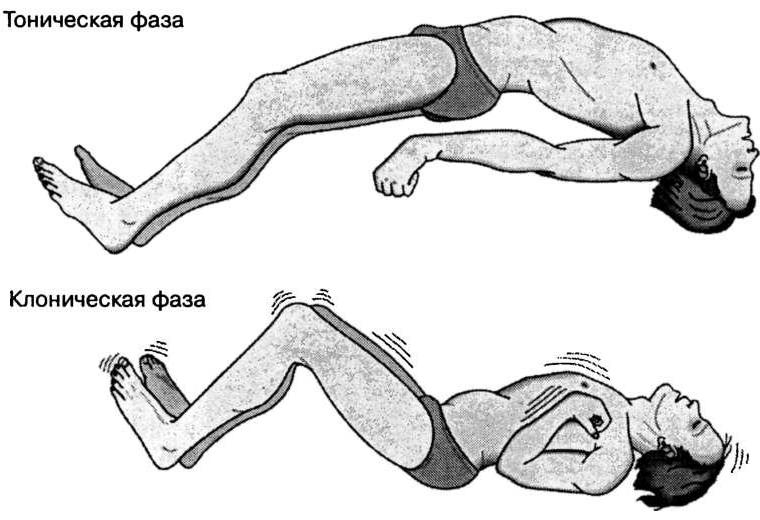
Генерализованные приступы протекают с полной потерей сознания и контроля над своими действиями. Происходит это в результате излишней активации глубинных отделов и дальнейшем вовлечении всего головного мозга. Такое состояние не обязательно приводит к падению, т.к. не всегда нарушается тонус мышц. Во время тонико-клонического приступа в начале возникает тоническое напряжение всех групп мышц, падение, а затем клонические судороги – ритмичные сгибательные и разгибательные движения в конечностях, голове, челюсти. Абсансы возникают почти исключительно у детей и проявляются приостановкой деятельности ребенка – он как будто застывает на месте с неосознанным взглядом, иногда при этом у него могут подергиваться глаза и мышцы лица.
80% всех эпилептических приступов у взрослых и 60% приступов у детей относятся к парциальным. Парциальные приступы возникают, когда формируется очаг избыточной электрической возбудимости в каком-то определенном участке коры головного мозга. Проявления парциального приступа зависят от того места расположения такого очага – они могут быть двигательными, чувствительными, вегетативными и психическими. Во время простых приступов человек находится в сознании, но не контролирует определенную часть своего тела или у него возникают непривычные ощущения. При сложном приступе происходит нарушение сознания (частичная потеря), когда человек не понимает, где он находится, что с ним происходит, в это время вступить в контакт с ним не возможно. Во время сложного приступа, так же, как и во время простого, происходят неконтролируемые движения в какой-либо части тела, а иногда это даже может быть имитацией целенаправленного движения – человек ходит, улыбается, разговаривает, поет, «ныряет», «бьет по мячу» или продолжает начатое до приступа действие (ходьбу, жевание, разговор). И простой, и сложный парциальный приступ может завершаться генерализацией.
Все типы приступов являются кратковременными – длятся от нескольких секунд до 3х минут. Почти все приступы (кроме абсансов) сопровождаются послеприступной спутанностью и сонливостью. Если приступ протекал с полной потерей или с нарушением сознания, то человек ничего о нем не помнит. У одного пациента могут сочетаться различные типы приступов, и может меняться частота, с которой они возникают.
Межприступные проявления эпилепсии
Всем известны такие проявления эпилепсии, как эпилептические приступы. Но, как выяснилось, повышенная электрическая активность и судорожная готовность мозга не оставляют страдальцев даже в период между приступами, когда, казалось бы, никаких признаков болезни нет. Эпилепсия опасна развитием эпилептической энцефалопатии – при этом состоянии ухудшается настроение, появляется беспокойство, снижается уровень внимания, памяти и познавательных функций. Особенно актуальна данная проблема у детей, т.к. может приводить к отставанию в развитии и мешать формированию навыков речи, чтения, письма, счёта и др. А также неправильная электрическая активность между приступами может способствовать развитию таких тяжелых заболеваний, как аутизм, мигрень, синдром дефицита внимания и гиперактивности.
Кетогенная диета у взрослых: меню
Диета кетогенная применяется для разгрузки функциональности головного мозга. Способ является альтернативным средством использования противосудорожных препаратов. Меню рационального питания направлено на восстановление ацидоза, кетоза. Состояние устраняет гипервозбудимость коры мозга. Меню кетогенной диеты у взрослых приносит положительный лечебный эффект при синдроме Леннокса-Гасто.
Механизм лечебного действия кетогенной диеты остается невыясненным, но при лечении детей в возрасте 2-5 лет, диетотерапия является прекрасной альтернативной токсичным противосудорожным таблеткам.
Особенности диеты – это большое число жиров, поэтому меню не рекомендуются людям с выраженным ожирением. Кетогенная диета не назначается при почечной или печеночной недостаточности, хронических заболеваниях паренхиматозных органов.
Не применяется диетотерапия пациентам с атеросклерозом, болезнями сердечно-сосудистой системы.
Рацион кетогенной диеты:
- Большое число клетчатки (злаковые продукты, отруби);
- Принимать питание не позднее 3 часов до сна;
- Ограничение жидкости;
- Жиры – без ограничений.
Примерное меню кетогенной диеты у взрослых:
- Салат с творогом и морковью;
- Борщ с тефтелями;
- Большой апельсин;
- Рыбное филе с лимоном;
- Кисель с сухарем;
- Вермишелевый суп с мясом;
- Куриный рулет с яйцом;
- Фруктовый салат с йогуртом;
- Чай с крекерами и молоком;
- Голубцы;
- Бутерброд с сыром.
Кетогенная диета у детей содержит аналогичное меню, но назначается без особых ограничений, так как у детей не возникает атеросклероз, приобретенные пороки сердца достаточно редки.
Список
Существует большое количество противосудорожных медикаментов, применяемых при эпилепсии. В их числе следующие:
- Фенобарбитал (Люминал) при эпилепсии применяется как противосудорожный препарат с 1911 года. Может использоваться при всех видах припадков помимо абсансов. Дозировка составляет 0,2-0,6 г/сутки. Стоит отметить, что сейчас этот медикамент не так популярен ввиду большого количества побочных реакций. Среди них возможна бессонница, сыпь, возникновение непроизвольных движений, снижение давления и когнитивных функций, токсическое воздействие на печень, агрессия, депрессия.
Из противопоказаний выделяется алкогольная и наркотическая зависимость, миастения, серьезные болезни печени и почек, сахарный диабет, сильная анемия, беременность, обструктивные болезни легких.
- Депакаин. Выпускается в разных лекарственных формах. Существует также большое количество других препаратов с таким же активным веществом: Вальпроевая кислота, Вальпроат кальция, натрия, Конвулекс и прочие. Средство относится к препаратам первой линии и используется для терапии практически любых припадков, и генерализированных, и парциальных.
Преимущество медикамента в отсутствии негативного влияния на любые приступы, то есть, даже при отсутствии результативности он не приведет к их учащению.
Дозировка составляет 15-20 мг/кг/сутки. При приеме возможно негативное влияние на печень, повышение массы тела, нарушение свертываемости крови, тошнота, рвота, пищеварительные расстройства, сонливость. Препарат нельзя назначать детям до 6 лет.
Карбамазепин. С этого средства часто начинается терапия вторично генерализованных и парциальных припадков. При миоклонических приступах и абсанах не назначается. Дозировка оставляет 10-20 мг/кг, при этом, она может повышаться.
Кроме противосудорожного действия оказывает также антипсихотическое, что делает его особенно полезным для пациентов с сопутствующими нарушениями в области психики. Разрешен детям старше одного года.
Окскарбазепин (Трилептал). средство второго поколения Карбамазепина, который используется тоже при генерализированных и парциальных приступах. Схема лечения тоже аналогичная.
При этом в сравнении с предыдущим этот препарат имеет массу достоинств. Он лучше переносится, имеет меньшее количество побочных эффектов, реже провоцирует аллергические реакции, не нуждается в коррекции дозировки.
Может назначаться детям старше одного месяца. Кроме того он в меньшей мере взаимодействует с иными препаратами, поэтому если требуется комплексная терапия, часто назначают именно его.
Препараты отпускаются по рецепту.
Читайте о лечении эпилепсии:
- в домашних условиях, народными средствами и хирургическими методами,
- препаратами Кортексин, Мексидол и Пантогам,
- с помощью фолиевой кислоты, Глицина и магнезии,
- и сопутствующем приеме антибиотиков.
Диагностика эпилепсии
При сборе анамнеза пациента уточняются следующие вопросы:
- год и возраст пациента во время первого приступа;
- регулярность возникновения;
- ощущения пациента до начала и сразу после завершения припадка;
- характер мышечных спазмов.
Получить ответы на перечисленные вопросы удается у родных пациента, являющихся свидетелями приступов. При условии точного описания заболевания невропатолог легко установит, в какой зоне мозга находится очаг эпилепсии – патология, раздражающая нервные окончания и вызывающая приступы.
Единственный инструментальный метод диагностики эпилепсии – электроэнцефалограмма. Расположенные на голове пациента электроды списывают сигналы головного мозга на разных его участках, что фиксируется в компьютере в виде характерных графиков. На основании полученной картины можно легко заметить признаки эпилептиформной активности. Информативным методом диагностики является считывание показаний деятельности мозга во время приступов. Сравнение видеозаписи поведения пациента и данных ЭЭГ позволяет выявить патологию в определенной зоне головного мозга и принять меры по ее устранению.
Метод магнитно-резонансной томографии может быть полезен при риске развития заболевания. Его назначают при жалобах пациента на головные боли, неустойчивую походку и ощутимую слабость в конечностях. Перечисленные симптомы указывают на органические поражения головного мозга, которые могут спровоцировать наступление и регулярность приступов.
Развитие эпилепсии не является поводом для присвоения статуса инвалидности. Пациент может продолжать вести привычный образ жизни и работать в безопасных условиях, регулярно принимая назначенные препараты и отслеживая возможные обострения
Важно, чтобы при резком наступлении приступа ему была оказана первая помощь при эпилепсии со стороны родственников или окружающих.
Лекарственные препараты в виде инъекций
Сибазон универсальное средство и хорошо переносится больными. Его можно пить в таблетках, а также ставить укол внутривенно или внутримышечно. Отмена лекарства влечет появление тревожности и депрессивного состояния, нарушение сна и возникновение конвульсий. Запрещается для беременных женщин, больных глаукомой, с серьезными заболеваниями печени и почек, миастения.
Полезно узнать: Продукты питания для эффективной работы мозга
Церебролизин применяют только для некоторых видов эпилепсии внутримышечно в количестве 20 — 40 ампул на время лечения. Возможна аллергия.
к содержанию ^
Выбор современных врачей
Лицам с данным заболеванием назначают исключительно одно лекарственное средство, т.к. одновременный прием нескольких препаратов категорически противопоказан. Иначе повышается вероятность токсического поражения организма.
Изначально врач назначает минимальную дозировку средства, чтобы проверить реакцию пациента на медикамент. При отсутствии побочных эффектов дозировку постепенно увеличивают.
Мы уже упоминали о том, что все противоэпилептические медикаменты делятся на две категории – базисные препараты и средства широкого спектра действия. В первую группу включают средства на основе 5 активных компонентов:
1. Бензобарбитал (Бензол).
2. Карбамазепин (Стазепин, Тегретол).
3. Вальпроат натрия (Конвулекс, Депакин).
4. Этосуксимид (Петнидан, Суксилеп).
5. Фенитоин (Дилантин, Дифенин).
Перечисленные средства уже доказали свою эффективность против эпилепсии. Однако если по некоторым причинам такие препараты не помогают решить проблему, специалист назначает медикаменты второго ряда.
Эти современные разработки фармакологии не столь популярны, так как не всегда обеспечивают желаемый результат, да к тому же обладают рядом побочных эффектов. Тем не менее, некоторые из них назначают больным эпилепсией на довольно продолжительный период. Это такие препараты, как Дикарб и Седуксен, Фризиум и Люминал, Сабрил и Ламиктал.
Основные задачи лечения эпилепсии
При лечении эпилепсии преследуются следующие цели:
- Обеспечение обезболивающего эффекта в случае болезненных приступов. В такой ситуации врач назначает систематический приём обезболивающих и противоэпилептических средств. Также пациентам, страдающим болезненными припадками, рекомендуется часто употреблять продукты, содержащие кальций.
- Предотвращение повторных приступов. Если приём противосудорожных медикаментов не дал нужного эффекта, принимаются меры для уменьшения их количества. В этом случае медикаментозная терапия может нести пожизненный характер.
- Снижение интенсивности приступов. Эта задача особо актуальна, если приступы сопровождаются нарушением дыхания (его отсутствие более 60 секунд).
- Защита больного. В состоянии эпилептического припадка человек может нанести вред себе и окружающим. Больные в процессе лечения сложной эпилепсии с часто повторяющимися приступами наблюдаются и лечатся в стационарах.
- Достижение максимально положительного результата. Каждый врач стремится к тому, чтобы неконтролируемые приступы больше не возвращались в жизнь пациента.
Метод проведения комплексной терапии определяется после того, как пациент был обследован. Наряду с этим врач определяет тип эпилептических приступов больного, интервальность их повторений, а так же их интенсивность, так как эпилепсия может проявляться по-разному.
Методы лечения
Принципы лечения эпилепсии:
- Назначение противоэпилептических препаратов.
- Определение необходимости применения диеты.
- Нейрохирургическая коррекция заболевания.
- Социально-психологическая реабилитация больных и семьи.
Перед врачами в лечении эпилепсии стоят такие цели:
- обезболить судороги;
- предотвратить рецидив нового приступа;
- уменьшить длительность приступов;
- уменьшить количество побочных эффектов от приема препаратов;
- восстановить психические функции или предотвратить их деградацию.
Медикаментозное
Медикаментозное лечение эпилепсии имеет такие принципы:
- Индивидуальность. Доза и режим подбирается индивидуально для каждого пациента.
- Комплексность. Целесообразно использовать препараты с комбинированным действием, которые оказывают комплексный эффект на судороги и психическую сферу пациента. С антиконвульсантами также назначаются метаболические средства, рассасывающая терапия и дегидратационные препараты.
- Непрерывность. Для успешного лечения эпилепсии, как правило, назначается монотерапия – пожизненный прием одного препарата. Его следует принимать постоянно, согласно режиму. При отмене средства повышается риск возникновения эпилептических припадков.
Однако 70% пациентов получают монотерапию, 25% – битерапию (два препарата) и 5% – тритерапию (три препарата). - Своевременность. Один припадок без специфической причины (стресс, психическое напряжение) не нуждается в противоэпилептической терапии.
- Постепенность. Лечение начинается с минимальной дозы антиконвульсантов. Со временем доза увеличивается до тех пор, пока припадки полностью не устраняться. Доза рассчитывается на вес и возраст пациента.
Однако главный принцип терапии эпилепсии – максимум эффективности при минимуме побочных явлений.
Лечение эпилепсии у взрослых предполагает прием таких антиконвульсантов:
- вальпроаты;
- карбамазепины;
- бензодеазепины;
- Барбитураты;
- сукцинимиды.
Рассасывающая терапия: гиалуронидаза, бийохинол. Дегидратационная терапия: магния сульфат, раствор декстрозы 40%, фуросемид. Метаболическая терапия: ноотропные средства, витамины, фитотерапия, фолиевая кислота.
Диета
При лечении эпилепсии применяется кетогенная диета. Врачи установили, что питание по этой диете уменьшает риск возникновения эпилептических припадков у детей и части взрослых. Основное положение кетогенной диеты – низкое содержание в пище углеводов при высоком содержании жиров.
Кетогенная диета включает такие продукты:
- сливочное масло;
- бекон;
- сливки с высоким содержанием жиров;
- растительное масло;
- майонез.
Диета только в том случае, когда медикаментозная терапия не дала эффекта – у организма сформировалась устойчивость к антиконвульсантам.
Оперативное
Хирургическое лечение применяется только в таких случаях:
- Симптоматическая эпилепсия появилась на фоне структурного очага в головном мозгу.
- Частота эпилептических приступов больше двух раз в месяц. Приступы приводят к дезадаптации больного, ухудшают его умственные способности.
- Сформировалась резистентность к противоэпилептической терапии при приеме не менее четырех препаратов.
- Эпилептические очаги возникают в областях мозга, которые не несут жизненно важных функций.
Цель операции – уменьшить частоту судорожных припадков и улучшить качество жизни пациента.
Социально-психологическое
Этот пункт лечения состоит из таких позиций:
- Социально-педагогические аспекты. Они направлены на адаптацию больного к обществу, формирование личностных качеств и выработку жизненной позиции.
- Психологическая реабилитация. Направлена на восстановление сниженных психических функций и формирование эмоционально волевой устойчивости.
Профилактика последствий при эпилепсии:
- достаточное количество сна;
- отмена вредных привычек, физической и эмоциональной перегрузки;
- избежание перегревов на солнце, гипервентиляции и помещений с высокой температурой;
- уменьшение количество проведенного времени перед телевизором.
Не нашли подходящий ответ?Найдите врача и задайте ему вопрос!
Препараты
Препаратов —
4304; Торговых названий —
143; Действующих веществ —
31
Действующие вещества
Торговые названия
Фирмы-производители
| Действующее вещество | Торговые названия |
| 1-мочевина (1- urea) | Галодиф |
| Ацетазоламид* (Acetazolamidum) | Ацетазоламид Ацетазоламид-Акри Диакарб |
| Барбексаклон* (Barbexaclonum) | Малиазин |
| Бекламид* (Beclamidum) | Хлоракон Хлоракона таблетки 250 мг |
| Бензобарбитал* (Benzobarbitalum) | Бензобарбитал Бензонал Бензонала таблетки 0,05 г Бензонала таблетки по 0,1 г |
| Бриварацетам* (Brivaracetamum) | БРИВИАК |
| Бромизовал + Кальция глюконат + Кофеин + Папаверин + Фенобарбитал (Bromisovalum + Calcii gluconas + Coffeinum + Papaverinum + Phenobarbitalum) | Паглюферал-2 Паглюферал-3 |
| Вальпроевая кислота* (Acidum valproicum) | Ацедипрола сироп 5% Валопиксим Вальпарин ХР Вальпроат натрия Вальпроевая кислота Вальпроевая кислота Сандоз Депакин Депакин хроно Депакин Хроносфера Депакин энтерик 300 Дипромал Конвулекс Конвульсофин-ретард Конвульсофин МИРОДЕП лонг Энкорат Энкорат хроно |
| Вальпромид* (Valpromidum) | Депамид |
| Вигабатрин* (Vigabatrinum) | Сабрил |
| Габапентин* (Gabapentinum) | Габагамма Габапентин Габапентин Канон Гапентек Катэна Конвалис Нейронтин Тебантин |
| Диазепам* (Diazepamum) | Валиум Рош Диазепабене Диазепам Диазепам Никомед Диазепам-ратиофарм Диазепекс Диапам Реланиум Релиум Седуксен Сибазон Сибазона раствор для инъекций 0,5% Сибазона таблетки Сибазона таблетки, покрытые оболочкой, для детей |
| Зонисамид* (Zonisamidum) | Зонегран |
| Карбамазепин* (Carbamazepinum) | Актинервал Апо-Карбамазепин Загретол Зептол Карбалепсин ретард Карбамазепин Карбамазепин Никомед Карбамазепин ретард-Акрихин Карбамазепин таблетки 0,2 г Карбамазепин-Акрихин Карбамазепин-Акри Карбамазепин-АЛСИ Карбамазепин-Ферейн Карбапин Карбасан ретард Мазепин Стазепин Сторилат Тегретол Тегретол ЦР Фимазепсин Финлепсин Финлепсин ретард Эпиал |
| Клобазам* (Clobazamum) | Фризиум |
| Клоназепам* (Clonazepamum) | Клоназепам Клонотрил Ривотрил |
| Лакосамид* (Lacosamidum*) | Вимпат |
| Ламотриджин* (Lamotriginum) | Веро-Ламотриджин Конвульсан Ламиктал Ламитор ДТ Ламитор Ламолеп Ламотриджин Ламотриджин Канон Ламотрикс Сейзар |
| Леветирацетам* (Levetiracetamum) | Зеницетам Кепайра-веро Кеппра Комвирон Конвилепт Леветинол Леветирацетам Леветирацетам Канон Леветирацетам Люпин Леветирацетам-Акрихин Летирам Тирапол Элсетор ЭПИКЕПРАН Эпитерра Эпитерра Лонг Эпитропил |
| Окскарбазепин* (Oxcarbazepinum) | Окскарбазепин — натив Трилептал |
| Перампанел* (Perampanelum) | Файкомпа |
| Прегабалин* (Pregabalinum*) | Альгерика Лирика Прегабалин Прегабалин Д-р Редди’с Прегабалин Канон Прегабалин Медисорб Прегабалин-нaтив Прегабалин-Рихтер Прегабалин-СЗ Прегабио |
| Примидон* (Primidonum) | Гексамидин Мисолин Примидон |
| Руфинамид* (Rufinamidum) | Иновелон |
| Топирамат* (Topiramatum) | Макситопир Ропимат Топалепсин Топамакс Топирамат Топирамат Канон Топирамат-АЛСИ Топирамат-Виал Топирамат-ТЛ Топиромакс Топсавер Тореал Торэпимат Эпимакс |
| Фенитоин* (Phenytoinum) | Дифенин Дифенина таблетки 0,117 г |
| Фенобарбитал натрия (Phenobarbitali natrium) | Фенобарбитал натрия |
| Фенобарбитал* (Phenobarbitalum) | Фенобарбитал Фенобарбитал (Люминал) Фенобарбитала таблетки Фенобарбитала таблетки для детей 0,005 г |
| Фенозановая кислота (Acidum phenosanicum) | Дибуфелон |
| Эсликарбазепин* (Eslicarbazepinum) | Эксалиеф |
| Этосуксимид* (Aethosuximidum) | Суксилеп Этосуксимид-натив |
Принципы лечения эпилепсии
Еще раз подчеркнем: на сегодняшний день не существует лекарств для полного излечения животного от этой болезни. Основной задачей всегда является купирование (в идеале – предотвращение) приступов.

Один нюанс: каждый последующий приступ способствует смерти миллионов клеток мозга, сокращает жизнь питомца, ухудшает ее качество и способствует учащению припадков. А потому крайне желательно всеми силами не допускать новых приступов.
Давать лекарства при выявлении эпилепсии приходится в течение всей последующей жизни собаки, без «перерывов и выходных». К слову, мы настоятельно не рекомендуем пропускать прием препаратов!
Это не только не слишком удобно: некоторые лекарства (точнее, большая их часть) при столь длительном использовании неизбежно вызывают привыкание, приходится увеличивать их дозу, что, в свою очередь, плохо сказывается на состоянии организма животного. Не реже (а лучше чаще) раза в квартал псу необходимо сдавать кровь и проходить полный ветеринарный осмотр. Это нужно, чтобы при необходимости назначать более щадящее лечение, производить корректировку доз лекарств и т.д.
Противосудорожные средства от эпилепсии – дженерики или натуральные препараты
Лечение эпилепсии лекарствами длительное, поэтому значительную роль играет цена лекарственного средства. Для регистрации дженериков требуется определение биодоступности при сравнении с оригинальными лекарствами. Противоэпилептические средства назначаются для снижения числа рецидивов, уменьшения тяжести патологических приступов.
Есть ряд европейских исследований, указывающих на появление эпилептических припадков при использовании синтетических лекарств, включающих аналогичный субстрат, как и при использовании природного аналога. Эффект появляется из-за различной биодоступности дженериков и натуральных аналогов. Механизм метаболизма, катаболизма многих синтетических лекарств изучен недостаточно, поэтому не всегда рационален данный выбор.
Лечение эпилепсии противосудорожными препаратами у детей проводится группой вальпроатов, доступность которых достигает 100%. Клиническая практика показывает эффективность использования данной группы у ребенка при тонико-клонических, миоклонических судорогах. У грудничков вальпроаты применяются для лечения генерализованных форм, сопровождающихся вторичными приступами.
Список противоэпилептических вальпроатов:
- Депакин;
- Конвулекс;
- Апилепсин;
- Этосуксимид;
- Фенитоин;
- Кабамазепин;
- Энкорат;
- Вальпарин ХР.
При выборе нужного лекарственного средства необходимо учитывать все клинические симптомы, проводить тщательную диагностику состояния пациента.
Перед лечением эпилептических приступов у детей требуется соблюдение некоторых принципов:
- Пищевой режим;
- Медикаментозное лечение антиконвульсантами;
- Психотерапевтические методики;
- Нейрохирургические операции.
При назначении лекарства для ребенка нужно оценивать токсичность. Для уменьшения количества негативных действий нужно начинать терапию с минимальной дозировки. Постепенное увеличение концентрации проводится до прекращения приступов. Если средство не помогает, требуется постепенная отмена. Описанная концепция «монотерапии» является общераспространенной во всем мире. Европейские медики базируются на снижении токсичности лекарства для детей.
Исследователи разных стран мира описывают погрешности данной схемы, но альтернативные методики не указываются. Погрешности использования нескольких лекарственных средств также описаны в литературе. Побочных действий при политерапии возникает гораздо больше.
При назначении нескольких противосудорожных препаратов в низких дозах суммируется токсичность каждого средства в отдельности. При таком подходе не достигается противосудорожная активность средства, но резко повышается токсичность.
Политерапия несколькими препаратами приводит к усилению приступов, так как первичную причину диагностировать сложно. Нельзя игнорировать интеллектуальные проблемы, возникающие при повышении в крови транквилизаторов, противодепрессивных лекарств.
Истинную причину заболевания в большинстве случаев установить не удается, поэтому нельзя направить терапию исключительно на очаг гипервозбуждения. Снятие повышенной возбудимости мозговой ткани химическими соединениями приводит к кратковременному эффекту.
Проведены исследования использования политерапии при эпилепсии. Опыты выявили лучшую схему комбинированной терапии заболевания:
- Последовательное изменение дозы на протяжении недели;
- Обязательный контроль лабораторных показателей через каждые 3 дня;
- Если достигнуто прекращение приступов, следует выбрать лекарство, приведшее к восстановлению состояния. Назначать следует в дозе, которая стабилизовала состояние пациента;
- Постоянное отслеживание уровня вальпроатов крови. Концентрация адекватно отражает реакцию организма на лечебные мероприятия. Лекарственная интоксикация часто наблюдается у детей, поэтому уровень токсинов следует постоянно контролировать;
- При лечении антиконвульсантами возможно развитие гематологической патологии, нарушение функциональности печени. Биохимический анализ крови позволяет изучить уровень показателей холестаза. Ферменты АлАт, АсАт отражают степень поражения гепатоцитов. Медики США говорят о необходимости контроля всех биохимических показателей, так как при лечении противосудорожными препаратами возможна патология многих внутренних органов;
- Противоэпилептические лекарственные средства отменяются постепенно. Особенно опасен резкий отказ от барбитуратов. У группы пациентов отмена данных лекарств становится причиной формирования эпилептического статуса – серии потерь сознания, мышечных судорог.
Очевидно, что лекарственная терапия при эпилепсии должна подбираться индивидуально психиатром.
Подведем итоги
Эпилепсия по праву признается одним из самых серьезных недугов.
Именно поэтому сразу после его подтверждения нужно приступать к терапии. Последнюю может назначить только квалифицированный специалист с учетом генерации патологического процесса, состояния здоровья пациента и наличия сопутствующих заболеваний. Как правило, лечение сводится к приему только одного медикамента. Первоначально его назначают в минимальной дозировке. Если побочные эффекты в течение определенного времени не появятся, количество приемов лекарства увеличивают до нормы.
Такой подход к лечению является единственно верным.
Когда по истечении нескольких лет приступы перестают беспокоить больного, врач может отменить лекарства. Делать это самостоятельно не рекомендуется. Таким образом можно не только навредить организму, но и поспособствовать усилению припадков.
Препараты противосудорожной группы применяются в качестве средства для устранения болевых симптомов и мышечных спазмов, недопущения перехода из состояния приступов боли к конвульсивным и .
Активация нервного импульса одновременно группой определенных нейронов подобна сигналу, подаваемому нейронами моторного типа в коре головного мозга. В случае возникновения поражения такого типа нервные окончания проявляются не в тиках или конвульсиях, а вызывают приступы боли.
Целью использования противосудорожных препаратов является устранение болевых ощущений или спазмов мышц без провоцирования угнетения деятельности центральной нервной системы. В зависимости от степени сложности болезни эти препараты могут применяться от нескольких лет до употребления в течении всей жизни при тяжелых хронических или генетических формах заболевания.
Приступы судорожной активности связаны с увеличением степени возбуждения нервных окончаний в головном мозге, обычно локализуемых в определенных участках его структуры и диагностируемым при наступлении состояния, характерного для начала .
Причиной возникновения судорог может стать дефицит в организме необходимых химических элементов, например магния или калия, защемления мышечного нерва в канале или резкого продолжительного воздействия холодом. Дефицит калия, кальция или магния провоцирует сбои при передаче сигналов к мышцам из головного мозга, о чем свидетельствует возникновение спазмов.
В начальной стадии проявление развития болезни неврологического типа состоит в локальных болевых ощущениях, исходящих из области пораженных нервных клеток и проявляющихся приступами боли различной силы и характера проявления. С течением болезни за счет развития воспалительных процессов или мышечных спазмов в области защемленных нервных окончаний, сила приступов нарастает.
В случае раннего обращения к специалисту для проведения терапии используется комплекс лекарственных препаратов, устраняющих причины и признаки поражения нервных окончаний. Самостоятельное диагностирование и лечение не позволяет выбрать из широкого спектра противосудорожных препаратов наиболее подходящий для купирования болевых симптомов и устранения причины неприятных ощущений.
Большинство из используемых при терапии судорог препаратов обладают комбинированными эффектами, и имеет множество противопоказаний, исходя из чего, самовольное назначение и прием этих средств может представлять опасность для здоровья больного.
При наблюдении у специалиста он оценивает работу назначенного препарата по его эффективности и диагностирует отсутствие патологических изменений после его приема по результатам анализов крови.