Узи органов малого таза: цены, адреса и запись онлайн
Содержание:
- Что позволяет увидеть УЗИ?
- Когда назначают УЗИ малого таза
- УЗИ матки
- Подготовка к исследованию
- Незадолго до менструации: что покажет обследование и кому оно необходимо?
- Расшифровка результатов
- Признаки, рассказывающие об отклонении
- Признаки, рассказывающие об отклонении
- Как проходит процедура исследования
- Нормальная эхографическая картина
- Органы малого таза и их заболевания
- Особенности подготовки к УЗИ малого таза
- Как сохранить здоровье женских органов малого таза?
Что позволяет увидеть УЗИ?
УЗИ по гинекологии позволяет выявить патологические процессы в органах половой системы женщины на самых ранних стадиях. Также при помощи метода можно узнать об анатомических особенностях яичников, матки, придатков. Способ успешно используется не только на этапе диагностики, но и в ходе лечения для оценки эффективности применяемой терапии. Среди заболеваний, которые можно выявить при помощи УЗИ:
- одиночные кисты;
- поликистоз;
- перекрут ножки кисты;
- миома матки;
- эндометриоз;
- воспаление матки, придатков;
- патологическое скопление жидкости в малом тазу;
- злокачественные опухоли органов женской репродуктивной системы.
Сложно оценить роль ультразвуковой диагностики в акушерстве. Данный метод способен выявить внематочную беременность, угрозу выкидыша на ранних сроках. Плановое ультразвуковое исследование показывает, как развивается плод, не испытывает ли он гипоксии, не имеет ли генетических или других патологий. Также УЗИ позволяет контролировать состояние женщины после родов (это особенно актуально, если они были сложными), выкидышей, абортов.
Когда назначают УЗИ малого таза
Показания к выполнению УЗИ у женщин:
- дизурические явления – боли и рези при мочеиспускании, наличие крови и других примесей в моче, патология в общем анализе мочи;
- подозрение на беременность;
- наличие патологических выделений из половых органов;
- боли внизу живота в покое и при близости;
- межменструальные кровотечения;
- нарушение менструального цикла;
- невозможность наступления зачатия после одного года регулярных половых связей без контрацепции;
- контроль состояния органов после хирургических, гинекологических вмешательств.
Показания к проведению УЗИ малого таза у мужчин:
- дискомфорт при мочеиспускании, наличие выделений из уретры, чувство неполного опорожнения мочевого пузыря, частые позывы к мочеиспусканию;
- патология в общем анализе мочи;
- боли в органах мошонки, надлобковой зоне, промежности;
- бесплодие, патология в спермограмме, эректильная дисфункция.
Наличие противопоказаний зависит от доступа исследования.
Нежелательно выполнять трансабдоминальное УЗИ малого таза при наличии в зонах прикладывания датчика воспалительных и травматических повреждений кожи, ожогов, поскольку возможно искажение проведения ультразвуковых колебаний.
Противопоказания при трансвагинальном исследовании:
- невозможность введения вагинального датчика (у пациенток, у которых не было половых связей, при вагиноспазме);
- инвазивные гинекологические вмешательства в сроке менее 5 дней до выполнения процедуры.
Противопоказания к ТРУЗИ: острая диарея, кровянистые выделения из прямой кишки (при геморрое, трещинах), парапроктит – воспаление клетчатки вокруг прямой кишки, состояние после операций на прямой кишке.
УЗИ матки
Основные параметры при исследовании матки
| Параметр | Нормальное значение | Особые указания |
| Положение тела матки | Тело матки направлено кпереди и вверх | Тело матки формирует угол с шейкой матки, который может приближаться к прямому. В норме матка может несколько отклоняться влево или вправо, что не является патологией. |
| Длина тела матки | 60 – 80 мм | Размер тела матки может значительно отличаться у различных женщин в зависимости от конституции, генетических данных, количества беременностей и родов. |
| Переднезадний размер тела матки | 35 – 45 мм | |
| Контур эндометрия | Четкий и гладкий | После месячных может не определяться. |
| Толщина эндометрия после окончания месячных | 1 – 2 мм | Эндометрий отслаивается и выделяется вместе с менструальной кровью. |
| Толщина эндометрия перед месячными | 16 – 22 мм | Наблюдается рост и развитие эндометрия в течение всего менструального цикла, со средним утолщением на 2 – 6 мм за 7 дней. |
| Длина шейки матки | 20 – 45 мм | Канал шейки матки при ультразвуковом исследовании не определяется (его диаметр меньше разрешающей способности большинства аппаратов УЗИ). |
| Толщина шейки матки | Менее 30 мм (до 45 мм при отклонении тела матки кзади) |
Наиболее частыми причинами бесплодия, выявляемыми при ультразвуковом исследовании, являются следующие патологии матки:
- Полипы эндометрия. Полипы эндометрия развиваются как множественные доброкачественные опухоли на ножке, которые состоят из разросшегося эндометрия. В большинстве случаев они бессимптомны или сопровождаются маточными кровотечениями, инфекциями, болью и бесплодием. На УЗИ они лучше всего видны в первой половине менструального цикла или во второй половине после предварительного введения контрастного вещества в полость матки. Выявляются как гиперэхогенные (светлые) структуры в полости матки.
- Внутриматочные спайки. Спайки в полости матки развиваются в результате повреждения базального слоя эндометрия и представляют собой плотные фиброзные тяжи, ограничивающие полость матки. Характеризуются отсутствием менструального цикла или скудными менструальными выделениями. Лучше всего визуализируются во время месячных (если таковые есть), когда отслаивающийся эндометрий окутывает их и, тем самым, как бы контрастирует. На УЗИ выявляются как гиперэхогенные перемычки между стенками матки.
- Эндометриоз. Эндометриоз, как писалось выше, является патологической ситуацией, при которой участки эндометрия оказываются вне внутренней полости матки. Чаще всего наблюдается прорастание эндометрия в мышечный слой матки. Проявляется недуг тазовыми болями, нарушенным менструальным циклом и обильными выделениями во время месячных. При ультразвуковом исследовании выявляется увеличенная в размере матка, которая, однако, может быть и нормальных размеров. Мышечный слой матки приобретает аспект «швейцарского сыра» с множественными гипоэхогенными (темными) зонами, а также со следами кровотечений и тромбов. Иногда вся стенка матки становится менее плотной с редкими крупными кистами.
- Гиперплазия эндометрия. Гиперплазия (разрастание) слизистой оболочки матки может возникнуть в результате избыточной стимуляции женским половым гормоном эстрогеном. При этом наблюдается увеличение эндометрия в толщине.
- Злокачественная опухоль эндометрия. Злокачественная опухоль эндометрия (карцинома эндометрия) является тяжелой онкологической патологией, которая встречается в основном в постменопаузальном периоде, но может развиться и в репродуктивном возрасте. На УЗИ выявляются гиперэхогенные массы в полости матки, утолщение эндометрия, свободная жидкость в полости матки и малого таза, иногда разрушение слизистого и подслизистого слоя.
- Лейомиома (миома матки). Лейомиома является наиболее распространенной доброкачественной опухолью матки, которая встречается почти у четверти женщин детородного возраста. Представляет собой чрезмерно разросшуюся гладкомышечную ткань, которая может прорастать в полость матки, в стенку матки или в полость малого таза. При ультразвуковом исследовании выявляется увеличение матки в размерах, изменение контура матки. Может быть выявлено образование, акустическая плотность которого зависит от содержания мышечных и соединительно-тканных волокон.
- Аномалии структуры и формы матки. При некоторых врожденных патологиях в матке могут выявляться дополнительные полости, перегородки и прочие аномальные образования. Иногда матка может полностью отсутствовать или быть недоразвитой. Все это довольно легко выявляется при ультразвуковом исследовании.
полипы матки, лейомиома и пр.
Подготовка к исследованию
Независимо от того, каким способом будет проводиться
диагностика, следует за 1—2 дня до процедуры позаботиться о том, чтобы
уменьшить количество газов в кишечнике. С этой целью рекомендуется исключить из
рациона все продукты, стимулирующие повышенное газообразование. Это:
- бобовые (чечевица, фасоль, горох);
- газированные напитки;
- молоко;
- капусту, редьку, редис;
- бананы;
- алкоголь.
Также за пару дней до назначенной даты можно начать
принимать препараты с ветрогонным действием, например, Эспумизан, или сорбенты.
Непосредственно перед процедурой стоит опорожнить кишечник.
Перед УЗИ можно и нужно завтракать, но использовать для
этого стоит продукты, не провоцирующие газообразование. Непосредственно для
проведения исследования потребуется одноразовая пеленка. Если же планируется
проведение трансвагинального УЗИ, то перед заходом в кабинет ультразвуковой
диагностики нужно опорожнить мочевой пузырь.
Незадолго до менструации: что покажет обследование и кому оно необходимо?
Что может показать диагностика, которая производится после овуляции? Этот срок наименее часто выбирается для обследования. Чаще УЗИ перед менструацией оказывается необходимым для женщин с подозрением на эндометриоз, беременность или тем, кто планирует зачатие.
В норме вторая часть цикла характеризуется увеличением размеров матки и утолщением ее внутреннего слоя – эндометрия. Также приобретает больший объем один из яичников (за счет образования в нем желтого тела).
Патологии, которые обнаружит сонолог, могут быть следующими:
- лютеиновая киста (чрезмерно большое желтое тело);
- эндометриома (киста, принимающая большие размеры непосредственно перед менструацией);
- гиперплазия эндометрия (чрезмерное его нарастание в полости детородного органа);
- эндометриоз (очаги эндометрия в не характерных для него местах).
Перед месячными специалист может усмотреть беременность или предположить ее. Но это оказывается возможным только при помощи современной аппаратуры. Старые приборы ультразвуковой диагностики покажут присутствие плодного яйца в матке только после задержки.
Расшифровка результатов
Расшифровка результатов проводится сразу во время сканирования. Полученные данные сравниваются с нормальными значениями.
| Орган | Норма |
| Матка | Находится почти в центре тазовой области, ближе к ее передней стенке. На продольных срезах – грушевидной формы, на поперечных – овальной. Эхогенность органа средняя, структура – однородная с небольшими включениями.
Размеры органа (в мм) 40-59, его толщина – 38, ширина от 46 до 62, шейка – 20-35. Значения меняются в зависимости от «прихода» менструации. Перед ней показатели самые большие. |
| Яичники | Овальные, средней эхогенности, однородной структуры, с множественными точечными включениями без эха. У половозрелых женщин средние размеры органов – 30*25*15 мм, но это значение может варьироваться в зависимости от возраста. Доминантный фолликул определяется только на 8-12 день цикла, а к овуляции он становится 18-24 мм и хорошо просматривается. |
| Влагалище | Соединяется с маткой. Имеет трубчатую структуру, плохую эхогенность, маленький диаметр. На поперечных срезах видно резко уплощенный овоид. В середине влагалища есть четкая эхогенная граница – место соприкосновения стенок органа. В норме они толщиной от 3 до 4 мм. |
| Эндометрий | Структура и толщина его меняются в течение всего цикла:
1. В первые два дня месячных эндометрий толщиной 0,5-0,9 см, по структуре неоднородный, с низкой эхогенностью, повышенной звукопроводимости. Однако четких слоев нет. 2. На 3-4 день эхогенность повышается, толщина уменьшается – 0,3-0,5 см. 3. На 5-7 сутки слизистый слой утолщается до 0,6-0,9 см. При этом снижается эхогенность, появляется небольшой ободок примерно 0,1 см, повышается звукопроизводимость. 4. На 8-10 день уже видна четкая структура. Усиливается эхоплотность, середина эндометрия толщиной примерно 0,1 см. До двух недель картина примерно схожа с последними значениями. Потом эндометрий постепенно утолщается и перед менструацией достигает максимальных показателей. Поэтому УЗИ и показано в 1-ю половину цикла. |
Для исследования фолликула обычно применяется трансвагинальное УЗИ, в начале цикла. Потом обследование назначается повторно через несколько дней. Во время УЗИ могут быть обнаружены:
- Маточная миома (доброкачественное разрастание). УЗИ позволяет визуализировать даже небольшое образование в 1 см.
- Эндометриоз, когда слизистый слой разрастается за пределы матки.
- Аденомиоз (эндометрий появляется в мышечном слое).
- Отклонения в развитии матки (двурогость, седловидность, удвоенность и т.д.).
- Полипы (точечное разрастание слизистой).
- Рак матки либо ее внутренней оболочки.
- Киста яичников (доброкачественное образование с жидкостью).
- Поликистоз.
- Сальпингит (воспаление фаллопиевых труб).
- Опухоли.
Так как сканируются органы в области малого таза, то одновременно проверяется, нет ли абсцессов, состояние мочеполовой системы, толстый кишечник. Обследуется мочевой пузырь и почки, в т. ч. и на наличие песка и камней. День обследования выбирается в зависимости от целей исследования, сроки устанавливает врач.
УЗИ относится к самым востребованным методам диагностики. Стоимость его – самая низкая в сравнении с другими способами. Чаще всего обследование назначается в первой половине цикла, когда эндометрий еще не успел разрастись. Однако в ряде случаев УЗИ необходимо после 10-15 дней по завершении менструации.
Признаки, рассказывающие об отклонении
Размытость контуров матки может указывать на воспаление прилегающей к органу клетчатки. При патологии Рокитанского-Кюстнера матка и влагалище на эхограмме совсем не видны. При гипоплазии отмечается уменьшение размеров органа и недоразвитие цервикального протока. Другие признаки, указывающие на отклонения от нормы:
- При атрезии влагалища (фиброзной пленки у входа) на мониторе виден гематоцервикс в разной степени либо скопление в матке (и ее шейке) менструальной крови.
- Кисты яичников видны как круглые либо анэхогенные образования (до 2-х мм) с ровными и четким границами. Они могут быть эндометриодные, герминогенные или функциональные.
- При инфантильности матки она отстает в размерах, длина тела равна шейке, а толщина не больше 15 мм. Седловидная форма определяется по выпячиванию мышечной оболочки (показатели при этом 10-15 мм). При удвоении матки видны «рога» (большой угол 2-х полуорганов).
- Миома определяется по опухолевидному новообразованию с низкой эхогенностью, неровными, но четкими контурами. При этом важный критерий – слизистый слой, у которого более выраженная эхогенность. Индекс резистентности и скорость потока крови – низкие.
- При эндометриозе слой эпителия, который в норме выстилает лишь матку, появляется на тазовых стенках, яичниках, в брюшине, во влагалище. На 1-й стадии заболевания появляются анэхогенные трубчатые структуры диаметром до 1 мм, утолщение эндометрия, его небольшая деформация и появление маленьких просветов. При прогрессировании заболевания увеличивается толщина матки, возникает ассиметричность ее стенок. В миометрии появляются анэхогенные участки до 3-х мм.
- На поликистоз яичников указывают изменения в структуре тканей. Появляется много небольших кист, разрастается фиброзная оболочка. При этом матка уменьшается, а яичники увеличиваются. Не видно желтого тела или доминантного фолликула.
- При воспалении труб видны одиночные или множественные образования с жидкостью. Ее количество зависит от длительности течения патологии и особенностей органа.
Обследование мочевого пузыря может выявить цистит или конкременты. Они хорошо просматриваются с помощью акустической тени. Одинаковое утолщение пузыря говорит о хроническом цистите, если изменения локальны, то это могут быть полипы или опухоли. Камни выглядят на изображении как округлые и подвижные гиперэхогенные образования.
УЗИ тазовой области у женщин помогает выявить даже заболевания, протекающие бессимптомно. Это помогает назначить своевременное лечение, обнаружить причины бесплодия, предотвратить серьезные осложнения.
УЗИ может быть сделано бесплатно только во время диспансеризации. В остальных случаях процедура платная, но ее цена – самая низкая из возможных методов обследования (от 500 рублей).
Признаки, рассказывающие об отклонении
Расшифровка полученных данных должна проводиться опытным врачом-гинекологом. Самостоятельно вы не сможете дать здравую оценку обнаруженной ситуации, сопоставить одни показатели с другими и вынести диагноз. Но некоторые слова-подсказки могут натолкнуть вас на мысль о присутствии какой-то патологии.
Итак, что можно увидеть во время исследования?
Воспаление матки и ее придатков
Это состояние характеризуется увеличением размера органов и несоответствием их имеющемуся дню женского цикла.
При воспалительном процессе появляется жидкость позади матки. Иногда также нарушается гормональный фон, что характеризуется неправильной работой яичников (отсутствием в них фолликулов, появлением кист и так далее). О воспалительном процессе могут говорить визуализирующиеся фаллопиевы трубы.
Новообразования
Как и когда обнаруживаются кисты, миомы и полипы, вы уже знаете. Эти патологии отчетливо видны на всем протяжении цикла (за исключением менструального кровотечения). О них говорят необычные включения, находящиеся в разных местах, которые могут отличаться своей эхогенностью от общего фона.
Признаки миомы на снимке: увеличенные размеры главного женского органа, возникновение в маточной полости сгустка округлой формы. Если на изображении видно, что матка изменила свою форму,значит, что миоматозные узлы достигли крупных размеров
Спаечный процесс
Во время диагностики нередко у женщин предполагается спаечный процесс. Причины – воспалительные заболевания и хирургические вмешательства. Заподозрить наличие спаек можно из-за смещения органов с их привычных мест, деформации тела матки, появлении жидкости в позадиматочном кармане.
К основным осложнениям,появляющимся из-за такой болезни, относятся: кишечная непроходимость, синдром хронической тазовой боли, нарушение вынашивания плода, бесплодие
Внематочная беременность
Данная патология легко определяется при помощи УЗИ. В большинстве случаев эмбрион обнаруживается внутри фаллопиевых труб, что дает их четкую визуализацию, как и при воспалении.
Данное обследование позволяет определить трубную беременность на тех этапах, когда заболевание не грозит опасными последствиями.Такая беременность характеризуется расположением плодного яйца в маточной трубе.
Реже плодное яйцо можно увидеть на внешней стенке матки, в яичнике, цервикальном канале или брюшной полости.
Врожденные и приобретенные аномалии
Во время УЗИ достоверно устанавливаются такие отклонения, как загиб детородного органа или его опущение, двурогая матка, онкологические заболевания.
Как проходит процедура исследования
В современных условиях эта процедура происходит с максимальным комфортом для всех пациентов. Однако методика их проведения отличается в зависимости от пола. Небольшая боль может быть в случае, если датчик затрагивает болезненное место. Иногда неприятные ощущения появляются в момент введения датчика в прямой кишечник.
Если же проводится биопсия (например, предстательной железы), то у пациента появляются дополнительные неприятные ощущения, связанные с введением в орган тонкой иглы. Однако такие ощущения минимальны, так как врач вводит иглу в место, где количество нервных окончаний минимально.
Проведение процедуры у женщин
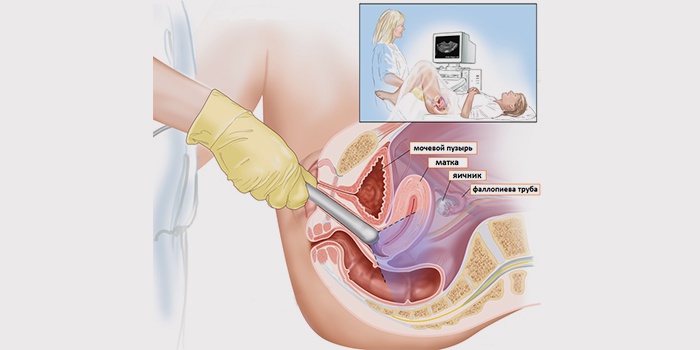
У женщин врач проводит обследование трансабдоминально, трансвагинально или трансректально.
При трансабдоминальном исследовании пациентка ложится на кушетку, которая может свободно изменять угол наклона и прочие параметры. На кожу наносится специальный безвредный гель (для более плотного прикосновения датчика с кожей).
Мочевой пузырь при этом должен быть наполнен. Специалист водит датчиком по участкам кожи пациентки, прижимая его к коже. Так он может более подробно рассмотреть исследуемый орган.
Данный вид обследования удобен тем, что он не инвазивен, т.е. при обследовании датчик не проникает в естественные среды организма
Трансвагинальное исследование состоит в том, что врач вводит ультразвуковый датчик в вагину. На датчик надевается кондом, на который наносится гель. Положение пациентки при этом такое же, как и на обыкновенном осмотре врача-гинеколога.
При трансвагинальном методе не требуется наполненный мочевой пузырь, а также информативность процедуры гораздо выше, чем при трансабдоминальном виде обследования
Ректальное исследование состоит в том, что УЗ-датчик вводится в прямую кишку. Такой вид процедуры назначают девушкам. Пациентка лежит в положении на боку, с согнутыми в коленях ногами.
Особенности процедуры у мужчин
Врач выбирает один из указанных ниже способов проведения УЗИ малого таза.
Трансабдоминальное исследование органов малого таза происходит с помощью обыкновенного датчика, излучающего УЗ-волны. Он перемещается по брюшной стенке (мочевой пузырь при этом должен быть наполненным).
Таким образом, специалист может увидеть состояние всех исследуемых органов, толщина и структура их стенок и прочие параметры. Такая же диагностика проводится и после мочеиспускания (в ходе такого обследования врач определяет и количество оставшейся урины).
Ректальное обследование проводится с помощью специально сконструированного датчика, который вводится в анальное отверстие. Это исследование делается в тех случаях, когда пациент не может длительное время удерживать мочу в пузыре (это бывает во время воспаления органа, а также при недержании мочи).
Таким образом можно обнаружить патологии, не визуализирующиеся обычным трансабдоминальным обследованием. Врач хорошо видит камни, абсцессы, кисты и другие посторонние объекты. Иногда в ходе трансректального обследования проводится биопсия простаты (эта процедура проводится обязательно под контролем ультразвука).
Этот вид обследования сочетает в себе высокую информативность и доступность, а также позволяет диагностировать большинство возможных патологий
Допплеровское исследование – это дополнительная уточняющая диагностика. Она дает возможность увидеть причины нарушения кровообращения в органах малого таза, обнаружить другие поражения сосудов.
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
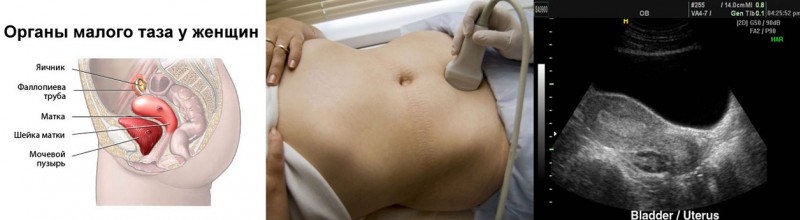
Органы малого таза и их заболевания
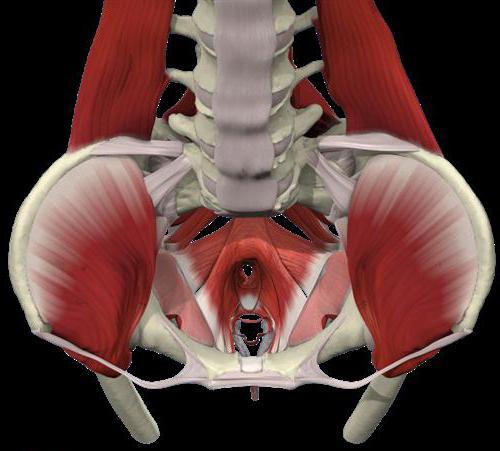
Таз — часть скелета, которая обеспечивает прикрепление к туловищу нижних конечностей и служит вместилищем и защитой для ряда важных внутренних органов. Мужской и женский таз по строению схожи, но у женщин он позволяет вынашивать и защищать плод во время беременности. Проблемы у слабого пола возникают гораздо чаще, органы малого таза то и дело дают о себе знать. Это связано с особенностями строения женского организма, в который легче проникают инфекции и вирусы.
Органы малого таза
1. Половые органы (матка, придатки, маточные трубы, влагалище).
2. Органы мочевыводящей системы (мочеточники, мочевой пузырь, мочеиспускательный канал).
Основные заболевания органов малого таза
Чаще всего это проблемы, связанные с мочеполовой системой. К заболеваниям относятся:
1. Воспалительные явления во влагалище.
2. Половые инфекции.
3. Заболевания матки (эрозия, эндометриоз и т.д.).
4. Воспаление придатков.
5. Киста яичника.
6. Заболевания мочевого пузыря (например, цистит).
У женщин в организме все взаимосвязано, поэтому заболевание одного органа часто отражается на другом.
Эндометриоз и эндометрит
Органы малого таза играют первостепенную роль для беременности и рождения ребенка. Некоторые женщины сталкиваются с проблемой воспаления слизистой оболочки матки (эндометрит). Он является следствием запущенных инфекционных заболеваний, выкидышей или абортов. Также воспаление может возникнуть при использовании местных средств контрацепции (например, при установке спирали)
Обращайте внимание на свое здоровье, следите за выделениями и иногда прощупывайте органы малого таза, чтобы убедиться, что все в порядке. Эндометриоз проявляется в разрастании тканей матки на другие органы
Он может привести к бесплодию, поэтому выявлять его следует на ранних стадиях. Основной признак эндометриоза — болезненные ощущения в нижней части живота, нарушение менструации. Выделения при эндометриозе представляют собой сгустки крови. В некоторых случаях требуется оперативное вмешательство. Для исключения заболеваний или выявления их на ранних стадиях следует регулярно посещать гинеколога. Органы малого таза — это вещь, с которой шутить нельзя. Так как даже незначительная боль может быть признаком тяжелого заболевания.
Вагиниты и другие заболевания влагалища
Воспаления влагалища возникают при наличии каких-либо вредных факторов. Например, плохая гигиена вашего мужчины, постоянная аллергия на презервативы. Также вагинит возникает при недолеченной или игнорируемой молочнице, хламидиозе. Ни в коем случае нельзя заниматься сексом при наличии этих проблем, так как физическое воздействие на раздраженные стенки влагалища приводит к появлению ранок и микротрещин, в итоге все перерастает в вагинит. При рецидивирующей молочнице следует обращаться к врачу, так как самолечение может привести только к ухудшению состояния. Часто молочница переходит и на матку, и на другие органы малого таза. Тогда избавиться от нее будет очень трудно. Если молочница появляется редко и всегда связана с переохлаждением, неправильным питанием или принятием антибиотиков, то паниковать не стоит. Самый простой вариант лечения — 1 капсула флуконазола. Из народных методов борьбы — спринцевания и подмывания содовым раствором, отваром ромашки или подорожника.
Особенности подготовки к УЗИ малого таза
Ультразвуковая диагностика малого таза требует некоторой подготовки, которая будет отличаться в зависимости от выбранной врачом методики.
Так, на трансабдоминальное УЗИ пациентка приходит с полным мочевым пузырем. Поэтому за несколько часов до процедуры необходимо выпить не менее литра воды и воздерживаться от посещения туалета. Накануне процедуры следует избегать употребления продуктов и напитков, провоцирующих газообразование в кишечнике.
Подготовка к трансвагинальному и трансректальному УЗИ подразумевает принятие предварительных (вечером накануне процедуры) мер по очищению кишечника. Также врач может рекомендовать специальную диету и прием препаратов, уменьшающих газообразование.
Процедуры абсолютно безопасны для пациентки: и при трансвагинальном, и трансректальном УЗИ на датчик надевается одноразовый презерватив.
Как сохранить здоровье женских органов малого таза?
Если соблюдать определенные рекомендации и правила, то сохранить здоровье или избавиться от болячек не составит труда. Врачи рекомендуют проходить медицинский осмотр ежегодно.
- При наличии патологий раз в полгода, или даже чаще. При возникновении болей, выделений, резей, трудностей с мочеиспусканием, нарушениях менструального цикла необходимо как можно скорее посетить специалиста, выявить причину появления проблемы. Пройти гинекологический осмотр, сдать анализы, мазок, при необходимости пройти диагностику более глубокую — УЗИ, МРТ, рентген и прочее.
- Далее нужно наладить свой образ жизни: приучиться к правильному сбалансированному питанию, пить много воды, заниматься спортом, чаще гулять на свежем воздухе, избегать стрессов, негатива, спать 8-9 часов в сутки, своевременно отдыхать.
- Также девушкам и женщинам не рекомендуется поднимать тяжести, иметь чрезмерно тяжёлые нагрузки.
- Обязательно запомнить! Нельзя сидеть на холодной земле, бетоне и т.п. Это провоцирует появление воспаления по-женски.
Ещё одно важное правило — не иметь беспорядочные половые связи. Если в планах нет детей — обязательно использовать контрацепцию.Для предотвращения беременности и венерических заболеваний эффективнее всего презервативы
Аборты наносят удар по женскому здоровью, порой непоправимый и меняют весь ход дальнейшей жизни женщины из-за убийства человека, которому суждено было жить .
Одеваться нужно всегда по погоде, не носить лёгкую одежду в холод, избегать переохлаждения.
Естественно, важную роль для здоровья половой системы играет соблюдение личной гигиены. Мыться лучше всего 2 раза в день, ежедневно менять бельё.
Соблюдая все эти простые рекомендации и советы вы сможете сохранить здоровье системы женских органов малого таза.