Какие патологии органов брюшной полости выявляет узи
Содержание:
- Особенности прохождения процедуры
- УЗИ селезенки
- Как подготовиться к процедуре взрослому и ребёнку?
- УЗ-диагностика в «МедикСити»
- Подготовка к обследованию
- Адреса клиник Санкт-Петербурга и цена исследования
- Противопоказания к процедуре УЗИ сосудов головы и шеи
- Что такое ультразвуковое исследование головного мозга, и зачем его проводят?
- Как подготовиться к диагностике?
- В каких случаях нужно делать УЗИ
- Нормальная эхографическая картина
- Техника процедуры
- Трактовка результатов обследования
- Стандартные рекомендации перед УЗИ брюшной полости
Особенности прохождения процедуры
Осмотр органов абдоминальной полости обычно назначается на утреннее время. По мнению многих специалистов, такой период является идеальным для разного рода манипуляций. Утреннее проведение процедур будет связано и с минимальными лишениями: часто может быть, что пациент не успеет «как следует» проголодаться. Только в исключительных случаях можно легко позавтракать (идеально выпить только несладкий чай – так ощущение голода не будет столь мучительным).
Все виды обследований проходят только с помощью высокотехнической аппаратуры. Делают же их высококвалифицированные врачи. В современных условиях общая длительность процедур не займет больше, чем полчаса. В процессе диагностики главная задача для пациента – неподвижно лежать определенное время. Так как сама процедура не связана с болевыми ощущениями, то выполнить такую рекомендацию будет совсем несложно.
Часто врач может попросить пациента на некоторое время задержать дыхание. На тело наносится гель, который служит своеобразной смазкой для датчика. При нанесении такого геля может ощущаться приятный холодок. Иногда чувствуется небольшая боль во время надавливания врачом датчика на кожу (это бывает в исключительных случаях).
Такое исследование не причинит пациенту ощутимого вреда. На сегодня нет никаких убедительных фактов, доказывающих вред УЗИ. Процедуру можно делать несколько раз в год/месяц/день. В отличие, скажем, от рентгенографии или КТ, которые связаны с лучевой нагрузкой на организм, УЗИ не принесет пациенту ровно ничего. Такую процедуру рекомендовано проходить всем без исключения, в том числе беременным и младенцам.
УЗИ селезенки
лимфоцитовтравмыкровотечениямиСелезенку удаляют в следующих случаях:
- заболевания крови, сопровождающиеся поражением клеток селезенки (лейкозы);
- повышенная активность селезенки в разрушении эритроцитов (гиперспленизм);
- чрезмерное увеличение размеров селезенки (спленомегалия);
- травмы селезенки.
УЗИ селезенки
Диффузные изменения селезенки на УЗИ. Спленомегалия
Спленомегалия встречается при следующих состояниях:
- Инфекционные заболевания. Инфекция может находиться как в селезенке, так и вне нее. На воспалительные причины увеличения селезенки указывает увеличение лейкоцитов в крови, жар, разбитость, повышенная утомляемость.
- Заболевания лимфатической системы. При заболеваниях лимфатической системы происходит увеличение многих групп лимфатических узлов.
- Поражения кроветворной системы. Отличаются изменениями в общем анализе крови.
- Гемолитическая анемия. При данном заболевании уменьшается количество эритроцитов в крови из-за их ускоренного разрушения в сосудах и селезенке.
- Заболевания печени. При портальной гипертензии происходит венозный застой в венах брюшной полости. Избыток венозной крови направляется в селезеночную вену, из-за чего селезенка увеличивается в размерах.
Инфаркт селезенки на УЗИ
боли слева под ребрамиИнфаркт селезенки на УЗИ определяется следующими признаками:
- гипоэхогенный очаг внутри паренхимы селезенки;
- размеры очага могут быть различными, но чаще отмечается клиновидная форма;
- может присутствовать гематома в виде анэхогенного участка;
- при дуплексном ультразвуковом исследовании выявляется отсутствие кровотока в месте инфаркта.
Как подготовиться к процедуре взрослому и ребёнку?
Правильная подготовка к УЗИ брюшной полости выглядит так:
| За 3 дня | Накануне вечером | В день проведения |
| Небольшие приёмы пищи каждые 3-4 часа. Пить не менее 1.5 литров воды ежедневно. | Лёгкий ужин за 2 часа до сна. | Утром проводить диагностику УЗИ необходимо натощак. Перед процедурой рекомендуется принять душ. |
Из рациона необходимо убрать продукты, вызывающие вздутие живота:
|
Исключить мясо и рыбу. | Если диагностика проводится во второй половине дня, допускается лёгкий приём пищи примерно за 4 часа до УЗИ. |
Диета перед УЗИ включает следующие продукты:
Можно позволять себе пищу, приготовленную следующими способами:
|
Пациентам со склонностью к запорам рекомендуется за 5-6 часов до сна принять слабительное средство. | За 2 часа до исследования пациент принимает 5-10 таблеток активированного угля или 2 капсулы Симетикона. При обследовании почек за 1 час до процедуры нужно употребить не менее 1 литра воды. Пить медленно, чтобы в желудок не попало много воздуха. |
При склонности к метеоризму пациенту назначают лекарственные препараты, выводящие газы из ЖКТ:
|
При плохой переносимости слабительных лекарств в прямую кишку вводится свеча от запора. | При склонности к повышенному газообразованию проводить очистительную клизму необходимо утром за несколько часов до процедуры. |
Для улучшения пищеварения выписывают ферментные препараты:
|
Когда лекарства не оказывают слабительного эффекта, за 12 часов до исследования делают очистительную клизму. | Перед диагностикой нельзя:
|
Инструкция по подготовке ребёнка к УЗИ.
| Возраст | Действия по подготовке |
| Грудничок | Не кормить за 3 часа и не поить за 1 час до процедуры. |
| Ребёнок от 1 до 3 лет | Не давать еду за 4 часа и воду за 1 час до проведения обследования. |
| Ребёнок старше 3 лет | Еда исключается за 6 часов, любая жидкость за 1 час до УЗИ. |
УЗ-диагностика в «МедикСити»
Ультразвуковая диагностика относится к наиболее информативным и доступным методам исследования здоровья пациентов. В некоторых областях (например, в акушерстве), УЗ исследование является основным средством диагностической визуализации.
Помимо обследования беременных пациенток, эта методика уникальна для проведения диагностики некоторых органов и систем, например, кровеносных сосудов (триплексное исследование сосудов), сердца (эхокардиография) и т.д.
УЗИ безболезненно, не оказывает вредного воздействия на организм и не требует значительных материальных затрат. Немаловажным является и тот факт, что процедура не продолжительна по времени и не утомительна для пациентов, при этом дает качественную и полную информацию о состоянии обследуемого отдела организма.
Преимущества УЗ-диагностики:
- возможность изучения большинства органов и систем;
- доступность и быстрота исследования;
- отсутствие противопоказаний;
- высокая информативность;
- безопасность, неинвазивность;
- возможность неоднократного повторения процедур для уточнения диагноза, мониторинга течения заболевания, отслеживания динамики лечения;
- возможность проведения скрининговых обследований для профилактики и раннего обнаружения патологии и т.д.
В клинике «МедикСити» проводятся следующие УЗ исследования:
- Эхокардиография с доплеровским анализом;
- Исследование органов брюшной полости;
- УЗИ мочеполовой системы у мужчин;
- УЗИ органов мошонки;
- УЗИ предстательной железы;
- УЗИ в гинекологии;
- УЗИ плода;
- Исследование щитовидной железы;
- Исследование молочных желёз;
- УЗИ вен;
- УЗИ периферической нервной системы;
- Эластография;
- Исследование плевральных полостей;
- УЗИ поверхностных органов и структур (мягких тканей, лимфатических узлов, слюнных желез, щитовидной железы, молочных желез, мошонки);
- УЗИ мочевыводящей системы (почек, надпочечников, мочевого пузыря с определением остаточной мочи);
- УЗИ плода;
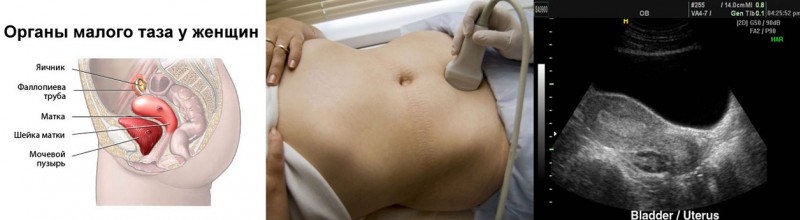
- УЗИ органов малого таза мужчин и женщин, в т.ч. трансректальное и трансвагинальное;
- Ультразвуковая триплексная допплерография сосудов головы и шеи, внутренних органов, конечностей;
- Ультразвуковая диагностика суставов, позвоночника.
Особенности подготовки к УЗИ
При анализе результатов УЗ-диагностики обязательно учитываются анамнез пациента и клиническая картина болезни. Поэтому, если у пациента имеются при себе данные предыдущих сканирований, рекомендуется взять их с собой.
Как правило, специальной подготовки ультразвуковая диагностика не подразумевает. Так, для изучения состояния сердца, почек, глаз, головного мозга, молочных желез, щитовидной и слюнных желез, а также для обследования беременных (УЗИ плода) специальной подготовки не требуется.
Однако существует ряд исследований, к которым готовиться необходимо:
Подготовка к УЗ исследованию брюшной полости предполагает предварительное тщательное очищение кишечника с помощью клизмы или специальных препаратов. Также пациент должен прийти на процедуру натощак (не пить, не есть и не курить!).
Подготовка к ультразвуковому исследованию предстательной железы у мужчин методом трУЗИ также подразумевает использование очистительной клизмы. То же касается и трансректального УЗ-обследования органов малого таза у пациентов обоего пола.
На УЗ-диагностику малого таза следует приходить, заранее выпив 1,5-2 л воды, чтобы мочевой пузырь был полным.
Подготовка к УЗИ исследованию мочеполовой системы для женщин и мужчин заключается в тщательной гигиене соответствующих органов.
Как проходит ультразвуковое исследование
Пациент во время обследования находится в положении лежа, сидя или стоя, в зависимости от того, какие органы подлежат изучению.
Для обеспечения хорошего контакта с датчиком на кожу исследуемой зоны тела наносят проводящий ультразвук гель на водной основе.
Водя датчиком по коже пациента, врач меняет положение датчика и при необходимости усиливает или ослабляет надавливание, чтобы получить наиболее полную информацию о состоянии органов.
По завершении диагностики врач отпускает пациента и приступает к анализу данных. Далее он составляет свое экспертное заключение.
В среднем, ожидание результатов диагностики составляет 30 минут.
Подготовка к обследованию
Перед тем как идти на УЗИ малого таза, у каждой женщины возникают вопросы о том, как подготовиться к мероприятию. От тщательности следования пациентки рекомендациям гинеколога напрямую зависят итоговые показатели и качество терапии.
На какой день цикла лучше делать
УЗИ любого типа рекомендуют проводить на 5–7-й день менструального цикла. Состояние яичников и желтого тела лучше устанавливать на 14–21-й день при повторном сканировании.
Во время менструаций исследование делают в редких случаях, если пациентка страдает от острых нестерпимых болей, для быстрого установления диагноза. Также обследование не откладывается на потом при явных паталогических отклонениях. В таком случае день не имеет значения.
Беременным советуется записаться на УЗИ через 14–21-й день после задержки менструаций. На 4–6-й неделе беременности плод отчетливо виден на мониторе аппарата.
Диета и питьевой режим
Воздух в кишечной полости препятствует правильному отображению импульсов ультразвука. Поэтому за 2–3 дня перед мероприятием следует соблюдать диету, чтобы снизить газообразование. Кушать предпочтительно быстроперерабатываемую и легкоусвояемую еду.
Список разрешенных продуктов:
- гречка, овсянка, ячневая и льняная каши (на воде);
- говядина, птичье мясо, нежирная рыба (на пару, в духовке, в вареном виде);
- омлет, яйца всмятку (не больше 1 шт. в день);
- отстоявшиеся кисломолочные напитки;
- зернистый творог, твердый нежирный сыр.
Продукты, повышающие активное образование газов, нужно убрать из рациона.
Запрещенные продукты:
- овощи и фрукты в сыром виде;
- хлебобулочные, сдобные изделия, печенье;
- цельное молоко;
- квашеная капуста;
- бобовые (фасоль, горох, чечевица, соя, арахис);
- жирное мясо и рыба;
- сладости;
- газировка, кофе, соки и алкоголь.
Самый лучший вариант — перейти на дробное питание (4–5 приемов пищи через каждые 3–4 часа). Ужин в 18:00 или за 3 часа до сна. За день следует выпивать достаточное количество негазированной воды (1,5–2 литра).
Делать УЗИ предпочтительнее утром натощак. За 6 часов до исследования можно сделать последний прием пищи.
При трансвагинальном и трансректальном способе мочевой пузырь должен быть пустым, поэтому нельзя пить воду за 30 минут до диагностирования. Перед процедурой хорошо сходить в туалет.
Трансабдоминальное УЗИ, напротив, проводят с наполненным мочой пузырем. Поэтому незадолго до процедуры необходимо выпить 5–8 стаканов воды и не опорожняться. В экстренных ситуациях пузырь наполняется с помощью катетера. Таким образом изображение мочевой системы будет контрастным.
Прием препаратов
Кроме диетического питания помочь страдающим метеоризмом может прием активированного угля или препаратов на основе симетикона за 3–4 дня до диагностики. Для улучшения пищеварения подходят фестал, мезим, панкреатин.
Основной принцип подготовки при трансректальном ультразвуке — очищение кишечника. В случае запоров врач прописывает слабительные средства или микроклизмы. Также приемлемо введение свеч с бисакодилом и очистительная клизма за несколько часов до диагностирования.
Что взять с собой в кабинет
Готовясь отправиться на исследование, важно побеспокоиться о личной гигиене половых органов — принять ванну или душ и сменить белье. Заранее продумайте, что надеть
Одежда должна быть свободной, чтобы ее можно было легко снять при обследовании.
Что понадобится в кабинете:
- В кабинете УЗИ пригодятся полотенце или пеленка, а также салфетки.
- Нелишними будут бахилы или сменная обувь.
- При внутреннем сканировании возьмите презерватив.
- При наружной эхографии возьмите с собой воду (1–2 л).
- Если УЗИ приходится проводить во время менструальных выделений, не забудьте взять с запасом гигиенические прокладки и тампоны.
Во время диагностики не стоит волноваться. Положительный настрой поможет сохранить спокойствие и обеспечит достоверное заключение.
Адреса клиник Санкт-Петербурга и цена исследования
В Санкт-Петербурге делают УЗИ в следующих медицинских центрах:
| Название и адрес клиники | Стоимость |
| Альтермед — проспект Большевиков, 7, корпус 2 | 2200 руб. |
| Лечебно-диагностический центр – улица Ленская 19, корпус 1 | 2800 руб. |
| ЛабСтори — Бассейная улица, 45 | 2500 руб. |
| Клиника Валмед — Московский проспект, 73, корпус 4, помещение 27-Н | 1850 руб. |
| Лечебно-диагностический медицинский центр ЦМРТ — улица Типанова,12А | 3750 руб. |
| Клиника Альтермед — улица Олеко-Дундича, 17, корпус 1, литера А | 2200 руб. |
| Медицинская клиника Семейный доктор — Петроградский район, улица Академика Павлова, 5Е | 2200 руб. |
| Первая Невская Клиника — улица Есенина, 1к1, 1 этаж | 1400 руб. |
| Международная клиника МЕДСИ — улица Марата, 6 | 3996 руб. |
УЗИ сосудов определяет отклонения в функционировании кровотока в головном мозге и шее, позволяют врачу разработать методику лечения и предупредить развитие осложнений. Исследование безвредно, не требует от пациента предварительной подготовки и является эффективным способом диагностики.
Оформление статьи: Лозинский Олег
Противопоказания к процедуре УЗИ сосудов головы и шеи
Проведение данного вида исследования рекомендовано:
- людям, у которых обнаружены проблемы с мозговым кровообращением (в острой или хронической форме);
- больным, перенесшим травмы сосудов вследствие черепно-мозгового повреждения и нейрохирургической операции);
- после токсического поражения сосудов;
- после диагностирования асимметрии или отсутствия пульса, артериального давления в области верхних конечностей (рук);
- при ярко выраженном шуме на аортной дуге;
- при резкой потере зрения;
- различный спектр патологий шейного отдела позвоночника (после диагностирования остеохондроза, травм, врожденных аномалий, нарушения осанки) при условии возникновения угрозы сдавления позвоночной артерии и нарушения кровоснабжения в области спинного мозга.
УЗИ сосудов головного мозга и шеи, цена которой оптимальна для пациентов разных финансовых возможностей — доступная скрининговая процедура УЗИ желательно повторять время от времени для повторного обследования больных атеросклерозом и другими патологиями сосудов головы. В группе риска сосудистых заболеваний головного мозга присутствуют люди с вредными привычками (табакокурение), с лишним весом, страдающие й гипертоническим и ишемическим недугом сердца.
Ультразвуковая диагностика позволяет на ранних стадиях выявить нарушения кровотока к тканям мозга. Кислородное голодание тканей приводит к усугублению состояния. Вовремя сделанное УЗИ позволит предупредить инсульт головного мозга. УЗИ-скриннинг рекомендован для наблюдения за больными, страдающими сосудистыми патологиями и сравнения результатов состояния сосудов после курса лечения.
УЗИ предоставляет специалисту важную информацию о проходимости артериальных сосудов, которые отвечают за питание головного мозга – цена полученных данных безмерна. Врач сможет быстро выявить нарушения оттока крови с черепной полости, которые чреваты летальными последствиями. Невропатолог по результатам диагностики определяет степень развития коллатеральной и венозной патологии.
Для УЗИ нет возрастных ограничений. Ультразвуковые волны абсолютно безопасны для человека. В течении длительного лечения сосудистых заболеваний процедуру можно применять несколько раз подряд.
Процедура может быть затрудненной к реализации, если больной сосуд закрыт костной тканью или большим слоем подкожного жира. Сложности проведения диагностики с помощью УЗ-волн возникают у больных аритмией и сердечными патологиями, у пациентов с медленным кровотоком.
Чаще всего показанием для УЗИ головы служит подозрение на наличие деформации, сужение сосудов, закупорку артерий. В медицине исследование помогает:
- уточнить степень нарушения кровоснабжения в результате травм головы;
- выявить начало развития патологии сосудов мозга;
- показать стеноз кровеносных сосудов в результате перенесенных инфекций;
- подобрать результативное лечение мигрени, уточнить участок спазма;
- оценить мозговую гемодинамику после перенесения трансплантации;
- выявить причину нарушенного кровоснабжения головы;
- следить за состоянием мозгового кровотока после проведенного хирургического вмешательства;
- выявляет наличие микроэмболий.
УЗИ шейных сосудов назначается лечащим врачом при наличии малейшего подозрения на измененное мозговое кровоснабжение. Диагностика применяется в качестве профилактического метода для обследования лиц пожилого возраста, которые страдают от атеросклероза и других заболеваний сосудов головы. Этот вид исследования способен предупредить инсульты и подобрать наиболее эффективную терапевтическую тактику.
Допплерография считается, как и, собственно, УЗИ, информативным, но при этом абсолютно безопасным методом, и противопоказаний, в том числе по возрасту пациента, не имеющим. Процедура ультразвуковой допплерографии совершенно безболезненна и занимает не более 20-40 минут. Это исследование нельзя провести разве что тогда, когда состояние пациента не позволяет ему занять лежачее положение.
Никакой особой подготовки к процедуре не требуется: ни диет, ни приема медикаментов, ни прочих изменений образа жизни. Возможно, врач порекомендует в день обследования не употреблять продуктов, влияющих на тонус сосудов: кофе, чая, алкоголя и энергетических напитков, и не курить. А во время процедуры единственное, что может понадобиться – это снять украшения с шеи.
Что такое ультразвуковое исследование головного мозга, и зачем его проводят?
Головной мозг человека является жизненно важным органом и относится к центральной нервной системе (ЦНС). Он состоит из таких структур: полушария большого мозга, таламус, гипоталамус, средний мозг, мост, мозжечок, продолговатый и спинной мозг. Каждая из этих единиц имеет свои морфофункциональные особенности. УЗИ головного мозга
Основные функции всей системы заключаются в том, что она является своеобразным контрольным пультом для работы всего организма, и проявляется это в приеме, обработке, анализе информации, а также в формировании ответа на различные импульсы.
ЦНС – крайне сложная система со своими специфическими особенностями. Для адекватной работы ей необходимы хорошая васкуляризация (кровоснабжение) и регулярное поступление питательных веществ. При появлении сбоя работы хотя бы в одном структурном звене, могут возникнуть необратимые изменения, которые ведут к крайне опасным последствиям. Поэтому своевременное обследование является важным компонентом для сохранения жизни и здоровья человека. Одним из методов диагностики состояния тканей и сосудов является УЗИ головного мозга.
В целом методика проведения ультразвукового исследования головного мозга не отличается от такого же стандартного обследования других органов. Преимуществами УЗИ головы являются безболезненность, неинвазивность, информативность, скорость, доступность и безопасность манипуляции. Положительной стороной этой процедуры является отсутствие какой-либо специфической подготовки, за исключением запрета на курение, прием кофеинсодержащих и алкогольных напитков в день исследования.
УЗИ шеи и головы можно проводить даже беременным, женщинам в период лактации, детям, в том числе новорожденным. Это обусловлено тем, что данный метод исследования не несет никакого вреда организму. Механизм ультразвукового исследования заключается в прохождении и отражении высокочастотных волн от тканей организма с дальнейшим улавливанием их с помощью датчика и выведением результатов на экран монитора УЗИ-аппарата.
Расшифровка данных, назначение дополнительных анализов и процедур, постановка диагноза, а также разработка плана лечения проводится исключительно врачом-специалистом. Длительность исследования не превышает 30–40 минут.
Существует несколько видов УЗИ головы:
- Эхоэнцефалография у взрослых (исследование проводится у взрослых людей и детей начиная с дошкольного возраста, диагностика происходит через височные кости) или нейросонография у детей (изучают состояние тканей мозга через открытые роднички, проводят данное исследование до 12–24 месяца жизни).
- Ультразвуковая доплерография.
- Дуплексное сканирование.
- Триплексное сканирование.
УЗИ сосудов головного мозга обычно называют ультразвуковой доплерографией (УЗДГ) или транскраниальным УЗ-исследованием. Сосуды головы и шеи обычно обследуют одновременно. При транскраниальном исследовании датчик устанавливают в локализации височной кости, в области перехода головы в шею и на закрытые веками глаза.
В случае если позволяют время и возможности, лучше провести дополнительно еще и ангиографию сосудов мозга. Так как это исследование является более точным. Также не стоит забывать о таких методах диагностики, как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) для определения наличия патологических морфофункциональных изменений мозга.
Как подготовиться к диагностике?
Результат процедуры будет верным только при условии правильной подготовки обследуемого. Последний прием пищи должен быть вечером накануне УЗИ
Особенно важно соблюдать условие при осмотре желчного пузыря, желудка
Последние двое суток лучше не употреблять медикаменты, особенно те, которые способствуют расслаблению мышц или купируют болезненные проявления. Отказ от лекарственных средств обсуждается с лечащим врачом.
В день проведения исследования не рекомендуется использовать жевательные резинки, злоупотреблять табакокурением. Для подготовки кишечного тракта накануне назначают прием активированного угля, Полисорба, Фортранса.
Исследование брюшной полости (УЗИ) проводится не только взрослым пациентам, но и детям. Малышей также нужно подготовить к диагностике. Ребенок грудного возраста не должен употреблять пищу и питье на протяжении последнего часа до процедуры. Детям 1-3 лет не дают продукты и воду за 3-4 часа до ультразвука.
В каких случаях нужно делать УЗИ
- Болит живот в любом его отделе – надо обязательно сделать УЗИ брюшной полости и почек. При необходимости его дополняют другими ультразвуковыми исследованиями, например области малого таза – низа живота. Это необходимо, поскольку из-за иррадиации боли может оказаться, что проблемный орган находится совсем не в той части живота, где наблюдаются болезненные ощущения.
- Ухудшение переносимости определенной пищи или общее изменение пищеварения.
- Изжога, отрыжка, тошнота, рвота.
- Метеоризм, урчание в кишечнике, повышенное газообразование, колики, спазмы.
- Появление признаков желтухи – пожелтение кожи, глазных склер, кожный зуд, осветление кала, потемнение мочи.
- Налёт на языке, неприятный запах изо рта.
- Боль и тяжесть в пояснице, сочетающаяся с повышением температуры.
- Снижение объема выделяемой мочи. Появление в урине мути, крови, гноя.
- Затруднения мочеиспускания.
- Появление прыщей, кожная сыпь.
- Необъяснимая прибавка массы тела, которая может происходить из-за внутренних отеков или скопления жидкости в брюшной полости. Появление большого живота.
- Изменения в биохимических анализах, указывающие на поражение желудочно-кишечного тракта или почек. Анемия (малокровие) и авитаминоз при разнообразном питании.
- Травмы живота и поясницы.
- Стойкое повышение артериального давления, которое сложно снимается таблетками.
- Подготовка к беременности. Женщине в этот период нужно проверить состояние всего организма, в том числе органов брюшной полости и почек.
- Наличие хронических заболеваний органов живота. Если сделать УЗИ, можно вовремя выявить обострение болезни.
- Контроль состояния больных после операции на пищеварительном тракте. Такой скрининг позволяет вовремя обнаружить рецидивы и осложнения перенесенных болезней.
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
Техника процедуры
Аппарат для УЗИ-диагностики находится в отдельном кабинете. Обследуемый оголяет верхнюю часть туловища, укладывается на кушетку вблизи аппарата в том положении, которое определяет врач. На кожные покровы пациента в области исследования и на датчик аппарата наносят специальный гель, который обеспечивает проникновение волн внутрь тканей.
Длительность процедуры определяется объемом исследуемой области. Как правило, не превышает 15-20 минут. По окончанию осмотра гель обтирают салфетками. Бланк с результатами УЗИ-диагностики отдают пациенту на руки или вклеивают в амбулаторную карту.
Трактовка результатов обследования
В ходе расшифровки врач сравнивает фактические параметры кровеносных сосудов с нормой. Проверяется диаметр, проходимость, кровоток, толщина стенок. При патологиях эти показатели ухудшаются.
Ультразвуковые признаки поражения артерий или вен:
атеросклероз – в зоне бляшки уменьшается просвет артерии и утолщается стенка, ниже скорость кровотока;
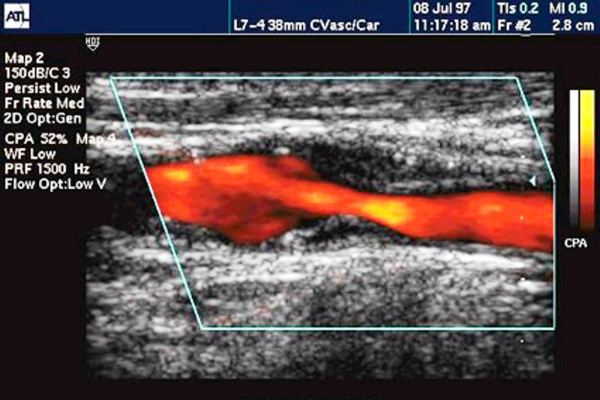
тромбоз – в месте кровяного сгустка неинтенсивный кровоток или его отсутствие;

окклюзия – закупорке характерно отсутствие движения эритроцитов, уплотнение в просвете, расширение, воспаление стенки;
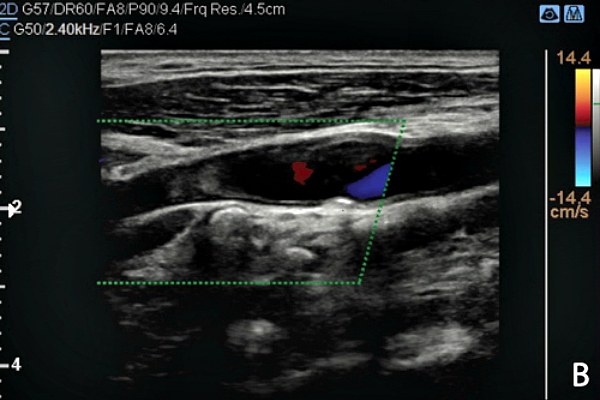
диссекция – кровь протекает в места надрыва, стенка утолщается, расслаивается;
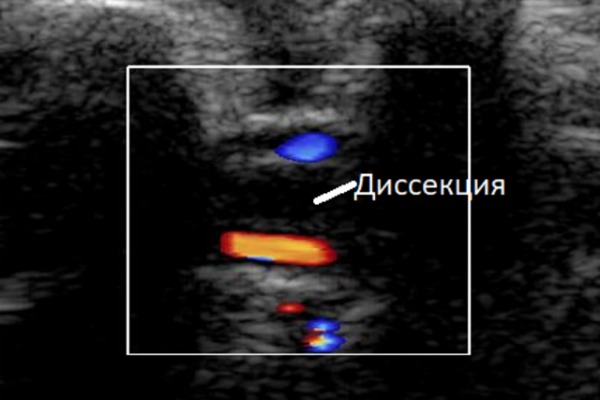
аневризма – на артерии есть мешковидное выпячивание наружу от просвета, заполненное циркулирующей кровью;

флебит – при воспалении увеличивается толщина и снижается эхогенность стенок сосудов;
варикоз – вены в месте утраты эластичности расширены, в полостях скапливается кровь.

При трактовке протокола врач оценивает также симптомы, анамнез пациента. При сомнительных результатах после УЗИ дообследуют сосуды томографией.
Стандартные рекомендации перед УЗИ брюшной полости
Основные рекомендации врачей перед УЗИ направлены на устранение явлений метеоризма. Даже небольшое количество газов в кишечнике приводит к тому, что органы брюшной полости полноценно не визуализируются в ходе исследования. Если же их много, то исследование даже могут перенести на следующий день в виду недостаточной диагностической ценности визуализации органов брюшной полости в случае немедленного проведения.
Перед диагностикой из диеты исключают:
- газированные напитки – они сами по себе источники газов, которые пациент заглатывает вместе с жидкостью;
- овощи, фрукты, бобовые – содержат множество нерастворимой клетчатки (в кишечнике она не растворяется ферментами человека, а потому ферментируется бактериальной флорой с выделением большого объема газов);
- квас, ржаной хлеб и другие продукты брожения;
- сладости – они содержат слишком много простых сахаров, что усиливает бродильные процессы.
Такие диетические рекомендации пациенты соблюдают перед УЗИ брюшной полости за 2 дня до выполнения исследования внутренних органов. От того, насколько тщательно человек будет её соблюдать, зависит, насколько информативным будет исследование. Поэтому придерживаться диетических рекомендаций для подготовки к УЗИ органов брюшной полости – это в интересах самого пациента.
Как готовят пациента?
Иногда подготовка к ультразвуковому исследованию органов требует решительных мер. Чтобы в кишечнике человека вообще не было газов, и чтобы она легко проходила через все отделы ЖКТ, перед ультразвуковым исследованием органов брюшной полости человеку назначают:
- за 2 дня до УЗИ брюшной полости диету с содержанием только жидких продуктов;
- вечером накануне исследования – очистительную клизму.
В амбулаторных условиях при подготовке к УЗИ органов брюшной полости пациенты редко соблюдают слишком строго рекомендации врача. Поэтому на практике это возможно разве что в условиях стационара, когда рацион пациента строго контролируется.
Как делают клизму перед УЗИ брюшной полости
При подготовке к УЗИ брюшной полости пациенту часто делают очистительную клизму. Её проводят вечером накануне диагностического исследования. Иногда желудочно-кишечный тракт очищают перед УЗИ в условиях стационара.
- Воду берут комнатной температуры. Её вводят через прямую кишку. Используется для этого баллон с мягким наконечником. Может также применяться кружка Эсмарха.
- Человек ложится на кушетку. Он укладывается на левый бок, а ноги поджимает к туловищу. В задний проход вставляется наконечник. Кружка Эсмарха поднимается выше уровня тела. Поэтому жидкость устремляется в кишечник, повинуясь силе давления. За одну процедуру вводят от 500 мл жидкости.
- Скорость вливания воды регулируется краном на трубке. Иногда возникают затруднения при её прохождении. Особенно у пациентов с запорами, при затвердении кала. Тогда пациента просят сильнее согнуть ноги. Это ведет к расслаблению мышц передней брюшной стенки.
- Обычно кружка находится на 50-70 см выше уровня тела. Но если у человека появляется ощущение распирания в животе, это может быть следствием метеоризма. Тогда кружку опускают ниже уровня тела и ждут отхождения газов. После этого кружку снова постепенно приподнимают.
- Как только процедура вливания жидкости в кишечник будет завершена, наконечник вынимают из заднего прохода. В течение ближайших нескольких минут у пациента появятся позывы на дефекацию. Он идёт в туалет и опорожняет кишечник.
У пожилых пациентов с атоническими запорами могут возникнуть трудности с дефекацией. Им желательно добавлять в воду вещества, усиливающие перистальтику кишечника. Для этого используют 1-2 столовые ложки соли на литр воды, либо глицерин. Применяют также растительное масло. При атонических запорах можно снизить температуру вводимой в кишечник жидкости до 18-20 градусов. В этом случае происходит стимуляция перистальтики.