Внутриутробные инфекции
Содержание:
- Внутриутробное инфицирование плода по триместрам развития беременности
- Терапия внутриутробной инфекции во время беременности
- Симптомы
- Причины, пути и механизмы передачи
- Лечение
- Понятие и причины внутриутробной инфекции у плода
- Наиболее частые внутриутробные инфекции
- Что это такое?
- Диагностика и последствия внутриутробной инфекции
- Профилактика
- Виды внутриутробных инфекций
Внутриутробное инфицирование плода по триместрам развития беременности
Проблема ВУИ является одной из ведущих в акушерской практике в связи с высоким уровнем инфицирования беременных, рожениц и родильниц, опасностью нарушения развития плода и рождения больного ребенка. Наличие инфекции у матери служит фактором риска неблагоприятного исхода беременности и родов, но это не всегда означает инфицирование плода. При наличии инфекции у матери плод инфицируется сравнительно редко -от 1-2 до 10-12%. У 65-82% беременных женщин при исследовании материала мочеполовых путей выявляется разнообразная патологическая микрофлора (чаще инфекции, передающиеся половым путем), нередко без каких-либо признаков воспаления. Всегда ли нужно лечить выявленную урогенитальную инфекцию, особенно в I триместре беременности? От чего зависит проникновение инфекции к плоду и в какие сроки беременности это наиболее вероятно? Каковы результаты терапии в различные триместры беременности?
Возрастание значимости внутриутробных инфекций в перинатологии связано с появлением более информативных методов диагностики и расширением спектра изучаемых возбудителей. С другой стороны, истинное увеличение частоты этой патологии может быть обусловлено возрастанием инфицированности женщин репродуктивного возраста.
Внутриматочная инфекция является причиной широкого спектра антенатальной патологии: инфекционных заболеваний плода, фетоплацентарной недостаточности, мертворождений, невынашивания, задержки роста плода и аномалий его развития.
Наряду с острым течением инфекции у плода и новорожденного может наблюдаться длительная персистенция возбудителя с формированием латентного, медленнотекущего хронического инфекционного процесса. Инфекционная патология плода часто скрывается за такими диагнозами, как внутриутробная гипоксия, асфиксия, внутричерепная травма новорожденного.
Согласно современным исследованиям, инфекционные заболевания выявляют у 50-60% госпитализированных доношенных и у 70% недоношенных детей. По результатам вскрытий новорожденных, у 37,5% инфекционная патология явилась основной причиной смерти, сопутствовала или осложняла течение основного заболевания.
При многолетнем изучении внутриутробных инфекций выявлено особое своеобразие этой патологии. К сожалению, до настоящего времени мы не имеем достоверных представлений об истинной распространенности перинатальных инфекций, равно как и о вероятности заражения и заболевания плода от инфицированной матери.
Заключения о частоте той или иной инфекционной перинатальной патологии выносят ретроспективно, на основании материалов о выявлении больных детей. Тотального скрининга на перинатально значимые инфекции нет ни в одной стране мира. В результате не учитываются случаи, когда у инфицированных матерей родились здоровые дети. Искажению показателей инфицированности, заболеваемости, риска вертикальной передачи возбудителей способствует и отсутствие микробиологического мониторинга всех плодов при прерванной беременности, обязательного микробиологического изучения тканей мертворожденных детей, плацент во всех случаях преждевременных, осложненных родов, завершившихся рождением больного, слабого или маловесного ребенка.
Многие инфекционно-воспалительные заболевания во время беременности имеют общие черты.
Под внутриутробным инфицированием понимают процесс внутриутробного проникновения микроорганизмов к плоду, при котором отсутствуют признаки инфекционной болезни плода. Диагноз внутриутробного инфицирования у новорожденного устанавливают на основании выделения возбудителя из клеток крови, спинномозговой жидкости и других источников, выявления антител IgM и низкоактивных антител IgG на патоген в пуповинной крови.
Внутриутробное инфицирование не означает неизбежного развития инфекционного заболевания. Для выявления ВУИ необходимо наличие данных лабораторного исследования в сочетании с клинической картиной инфекционного заболевания.
Под внутриутробной инфекцией подразумевают процесс распространения инфекционных агентов в организме плода и вызванные ими морфофункциональные нарушения различных органов и систем, характерные для инфекционной болезни, возникшей анте- или интранатально и выявляемой пренатально или после рождения.
Возможный спектр возбудителей внутриутробной инфекции весьма разнообразен и широк. Это бактерии, грибы, простейшие, микоплазмы, хламидии, вирусы. Чаще всего наблюдается сочетание возбудителей — бактериально-вирусная смешанная инфекция.
Принимая во внимание, что источником инфекции для плода всегда является его мать, особое значение приобретают следующие факторы риска внутриутробных инфекций:
Терапия внутриутробной инфекции во время беременности
ОРВИ
При выявлении в анамнезе данной беременности эпизода перенесенной острой респираторной вирусной инфекции у женщины, которая не получала лечение, обязательным является назначение противовирусных препаратов.
Спектр данных лекарственных средств резко ограничен в период вынашивания ребенка. В основном разрешены препараты, основанные на растительных компонентах.
К таким относятся:
- протефлазид;
- иммунофлазид;
- инфлюцид;
- энгистол;
- афлубин.
При присоединении бронхита, а тем более пневмонии необходимо добавить в терапию антибактериальные препараты.
ТОRCH-инфекции и их терапия
Даже при выявлении в анализе на torch-инфекции обострения герпетической инфекции системные противогерпетические препараты типа Ацикловира к применению у беременных женщин запрещены.
Цитомегаловирусная инфекция, выявленная во время беременности, также не подлежит какому либо специфическому лечению кроме разрешенных противовирусных препаратов.
Выбираются гомеопатические противовирусные средства, которые помогут организму беременной бороться с возбудителями. Также в момент манифестации патологического процесса возможно использование иммуномодуляторов в виде интерферонов человеческих, гриппферона.
Краснуха во время беременности в сроке до 16 недель является показанием для прерывания беременности.
При выявлении острого токсоплазмоза либо «виража» назначаются препараты группы макролидов типа эритромицина, ровамицина.
Для выявления возбудителей внутриутробной инфекции используются такие методики как ПЦР-исследование влагалищного отделяемого, также отделяемого уретры, бак.посев мочи бак.посев из зева.
Также часто причиной внутриутробной инфекции может служить бессимптомная бактериурия — содержание патогенных бактерий в моче. В последующем такая флора может стать причиной развития гестационного пиелонефрита. Назначение антибактериальных препаратов в таком случае ведется в соответствии с результатами чувствительности к антибиотикам. Также рекомендовано назначение уросептиков, дренажных упражнений.
При манифестации сифилиса во время беременности необходима консультация дерматовенеролога с назначением специальных схем применения бензилпенициллина. За беременность таких курсов должно быть два. Вместе с антибактериальными лекарственными средствами обязательным является назначение пробиотиков, а также сорбентов.
При выявлении хламидиоза назначаются препараты группы макролидов – вильпрафен, джозамицин, ровамицин либо эритромицин.
При идентификация золотистого стрептококка обоснованным является терапия антибиотиками группы пенициллинов (амоксициллин, амоксиклав, флемоксин).
Терапия ВУИ у новорожденных
Лечение внутриутробной инфекции у новорожденных осуществляется на основе верификации возбудителя и назначения этиотропной терапии.
В случаи вирусного поражения назначаются противовирусные препараты, бактериальные возбудители элиминируются антибактериальными препаратами в зависимости от чувствительности.
Довольно редко, но встречаются случаи грибковых инфекций новорожденного, которые должны получать патогенетическую противогрибковую терапию.
Стоит сказать, что лечение внутриутробной инфекции намного эффективнее и безопаснее проводить во время беременности. Вопреки общественному мнению об опасности антибактериальной терапии в период вынашивания ребенка, можно, а главное нужно пройти курс лечения для того, чтобы обезопасить своего кроху от последствий. Так как отсутствие терапии во время внутриутробного развития приводит к тяжелым бактериальным осложнениям для новорожденных в виде пневмоний, колитов, которые довольно тяжело поддаются лечению в постнатальном периоде. Также не исключена возможность возникновения септических состояний, которые могут угрожать жизни новорожденного.
Грамотная диагностика и своевременное лечение помогут сохранить здоровье вашего ребенка.
Симптомы
Клинические проявления у любых внутриутробных инфекций, вне зависимости от этиологии, схожи.
Наиболее часто у новорожденных, страдающих от заболевания, выявляются следующие признаки:
- нарушение внутриутробного развития;
- увеличение печени и селезенки;
- длительная желтуха;
- патологии нервной системы;
- снижение уровня тромбоцитов;
- расстройства дыхания;
- врожденная пневмония;
- нарушения работы сердечно-сосудистой системы.
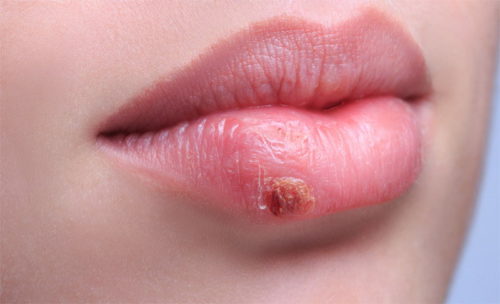
Некоторые виды внутриутробных инфекций имеют особенные проявления. К примеру, для герпеса характерно осложнение — герпетический энцефалит. Он проявляется поражением глаз и других слизистых оболочек. Возможно формирование тромбоцитопении с выраженной геморрагической сыпью.
Наблюдение
Специфическим проявлением для цитомегаловирусной инфекции является хориоретинит, а также отложение кальцификатов в головном мозге. Часто на фоне инфицирования развивается гепатит и кардит. Если у мамы отмечается хламидиоз, то также возможно развитие внутриутробной инфекции. На фоне нее развивается врожденная пневмония и офтальмия.
Опасной инфекцией для плода является краснуха. Если мама заболела в первом триместре, врачи настоятельно рекомендуют прервать беременность. Это связано с тяжелым синдромом, который может развиться у плода. Он носит название триады Грега.
В нее входят следующие проявления:
- врожденный порок сердца;
- глухота;
- слепота.
Несмотря на классическое течение внутриутробных инфекций, очень часто врачам тяжело поставить точный диагноз, поскольку не всегда удается определить возбудителя
Именно поэтому так важно обращаться к врачам во время беременности, когда появляются симптомы инфекционных заболеваний
Причины, пути и механизмы передачи
Перечисленные инфекционные недуги развиваются у плода в случае его инфицирования от мамы еще до рождения или прямо в процессе родов. Почти всегда источник заражения – женщина. До рождения малыш может заразиться через кровь, циркулирующую в системе «мать-плацента-плод», через зараженные амниотические воды. В процессе родов — контактным путем и аспирационно. Инфекционное заражение способно поразить малыша и при назначенной инвазивной пренатальной диагностике: при кордоцентезе, амниоцентезе, биопсии ворсинок хориона, а также при процедурах, связанных с введением малышу через пуповинные сосуды плазмы крови и других препаратов.
В родовом процессе заражение происходит из-за наличия инфекции в родовых путях матери. Плацента создана природой не только для питания, но и для защиты ребенка от вирусов, бактерий, грибков. И для большинства возбудителей болезней плацента действительно представляет собой непреодолимый барьер. Но только в том случае, если «детское место» не повреждено, функционирует нормально.
В группу риска относятся беременные, которые имеют проблемы с женским здоровьем, например, кольпит, эндоцервицит или заболевания, передающиеся половым путем. Вероятность, что ребенок заразится внутриутробной инфекцией, повышается, если у женщины есть диагностированная угроза выкидыша, гестоз, если она, уже будучи в интересном положении, перенесла в острой форме указанные выше инфекции. В большей степени риску заразиться внутриутробно подвержены недоношенные дети.
Если ребенок инфицируется на стадии органогенеза в течение первых 2-3 месяцев беременности, то беременность обычно завершается выкидышем, поскольку многие сформировавшиеся пороки несовместимы с жизнью и дальнейшим развитием. Если инфицирование происходит до 12 недели, то нередко это приводит к рождению мертвого малыша либо малыша с тяжелыми пороками. Если заражение случается в середине гестационного срока или в заключительном третьем триместре, то обычно поражение ограничивается каким-то одним органом или инфекция становится генерализованной.

Лечение
Все малыши, родившиеся с внутриутробными инфекциями, сразу начинают получать лечение. Если поражение регистрируется вирусное, назначается лечение интерферонами, иммуноглобулинами, ребенку вводят иммуномодуляторы. Герпетические вирусы требуют применения особого препарата, который и был разработан против них – «Ацикловира». Если инфекция у ребенка носит бактериальную природу, назначается лечение антибиотиками.
Все эти меры призваны устранить и нейтрализовать организм, который в ответе за заражение и все патологические процессы. Помимо основного препарата, назначается и симптоматическое лечение. А оно зависит от того, какими конкретно симптомами у карапуза сопровождается инфицирование.
Ни один доктор не сможет с уверенностью ответить на вопрос, каковы прогнозы у ребенка, который родился с внутриутробной инфекцией, — все зависит от характера недуга, степени поражения маленького организма, его собственного иммунитета, и даже от желания ребенка выжить. Но статистика показывает, что в 80% случаев при генерализованной врожденной инфекции гибель малыша наступает вне зависимости от того, насколько хорошо технически оснащен роддом и детское отделение в нем.
Понятие и причины внутриутробной инфекции у плода
Внутриутробная инфекция – это патологические процессы, вызванные микроорганизмами или вирусами, которые поражают плод в период эмбриогенеза. Существует два способа заражения: антенатальный, при котором происходит проникновение возбудителя из организма матери, и ятрогенный, при котором инфекция проникает извне в результате врачебного вмешательства.
Антенатальное инфицирование (передача от матери плоду)
При антенатальном инфицировании происходит передача возбудителя от матери плоду. Если женщина больна или является носителем вируса, то с большой вероятностью он передастся плоду. Бывает несколько механизмов передачи болезни от беременной ребенку:
Трансплацентарный – возбудители болезни попадают в организм ребенка через кровь матери, проникая сквозь гемоплацентарный барьер. Таким путем обычно передаются вирусные заболевания и внутриклеточные микроорганизмы, например токсоплазма.
Восходящий – заражение происходит через половые пути. Таким образом распространяются ИППП, хламидии. Внутриамниотическая передача микроорганизмов происходит через амниотические воды.
Нисходящий – вредоносные микроорганизмы попадают в тело плода из очагов воспаления внутренних половых органов
Именно поэтому важно заранее вылечить аднексит или оофорит.
Контактный – младенец заражается во время родов, проходя родовые пути. Чаще всего так происходит передача кандидоза.
Ятрогенное инфицирование (в результате врачебных манипуляций)
Гораздо реже происходит инфицирование плода во время медицинских манипуляций. Такой путь проникновения инфекции называется ятрогенным. Причиной занесения обычно становится непрофессионализм врача, неправильное проведения диагностической или лечебной процедуры, использование нестерильного оборудования. Занести вирус или болезнетворные бактерии можно во время инвазивных вмешательств:
- амниоцентез;
- кордоцентез;
- биопсия ворсин хориона.
Наиболее частые внутриутробные инфекции
Статистика показывает, что в этот список входят следующие инфекции по мере убывания:
- Токсоплазмоз;
- Цитомегаловирус;
- Стафилококковая инфекция.

Рассмотрим их более подробно:
- Токсоплазмоз принято считать самой неприятной из списка. По сути это паразиты из простейших и их разносчиками являются всем знакомые и родные кошки, грызуны и птицы. Заражение происходит следующим образом – человек употребляет инфицированную пищу или же зараза попадает внутрь через царапины и укусы животных. Последствия довольно тяжелы: рождение мертвого ребенка, выкидыш. Врожденные менингит, энцефалит, желтуха. Также могут быть проблемы со зрением и головным мозгом (гидро- и микроцефалия). Благо, что современные меры по профилактике и лечению токсоплазмоза более чем на 60 % уменьшают риск;
- При цитомегаловирусной инфекции заражение происходит в основном во время нахождения маленького внутри матери, реже во время родового процесса. Заражение для самой женщины проходит практически бесследно, но вот у новорожденного проявление заражения достаточно яркое. Всему виной является слабость иммунной системы матери. Именно это позволяет вирусу поразить плод. Радует только одно – данная инфекция мало влияет на итоговое развитие детского организма. И только потому использование медикаментов рекомендуется только в одном случае – жизнь маленького находится под угрозой. Более опасным признано заражение плода и мамы родственным цитомегаловирусу вирусом герпеса. Если заражение им было обнаружено еще на стадии беременности, то беременную ожидает кесарево сечение, никаких самостоятельных родов. Если при этом вирус успел поразить плод, то после рождения ребенка ожидает специализированная терапия,целью которой будет являться минимализация негативного воздействия герпеса на нервную систему малыша;
- Стафилококковая инфекция это не просто какая-то отдельная инфекция. Это целая группа гнойно-воспалительных заболеваний. Причем в зону поражения попадает все: от слизистых до систем ЦНС и внутренних органов. Заражение происходит как внутри утробы,так и во время процесса родов. Немалая часть инфицирования происходит и после родов через контакты с грязным бельем, предметами обихода, от рук мамочки и больничных работников. Мать может заразить ребенка и в процессе кормления через молочко (если у нее сосочки покрыты трещинками или имеется мастит).
Стафилококковую инфекцию специалисты в свою очередь делят на два типа:
- Гнойно-воспалительные процессы с локальным характером;
- Инфекция генерализованная или сепсис.
Наиболее опасным для ребенка является золотистый стафилококк. О том, что его возбудитель имеется в детском организме можно узнать по гнойничкам на коже. Сюда же можно отнести и гнойное воспаление пупочной ранки. Последствия стафилококковой инфекции довольно тяжелы, вплоть до токсикологического шока. Поэтому, как только появятся первые признаки, необходимо сразу обратиться в медучреждение.
Что это такое?
Внутриутробными инфекциями называют довольно большую группу недугов плода и только что рожденного крохи. Подобные инфекции становятся возможными в результате заражения ребенка при беременности (во время его внутриутробного пребывания), а также в процессе родов. Такое инфицирование способно стать причиной смерти крохи еще до рождения, а также отставания малыша в развитии. Наличие у женщины внутриутробной инфекции повышает вероятность выкидыша и преждевременных родов. Велики риски аномалий и пороков формирования ребенка, поражения его органов и систем, особенно нервной.
Вызвать заболевания плода в утробе и в период рождения могут вирусные агенты, болезнетворные бактерии, грибки, а иногда и некоторые паразиты. Путь передачи всегда вертикальный, то есть болезнь переходит от мамы к малышу. Насколько часто встречаются такие инфекции, сказать сложно, не существует более-менее достоверной статистики, однако, по данным Всемирной организации здравоохранения, каждый десятый новорожденный малыш подвергался воздействию внутриутробной инфекции.
В четверти случаев гибели младенцев в России «виновны» внутриутробные инфекции. Они же выступают причиной аномалий и грубых пороков примерно у 80% карапузов, родившихся с теми или иными отклонениями. Среди деток, погибших до достижения ими годовалого возраста, с врожденными аномалиями развития, примерно в 30% случаев основная причина трагедии также заключается во внутриутробной инфекции.
О каких же инфекциях идет речь? Обычно дело в ТОРЧ-инфекциях (TORCH). Это сокращение было введено в 1971 году экспертами Всемирной организации здравоохранения:
- Т – токсоплазмоз;
- О — микоплазма, сифилис, гепатиты, стрептококковая инфекция (стрептококки), кандида и другие вирусные и бактериальные инфекции;
- R – краснуха;
- С — цитомегаловирус;
- H – герпес.
При этом все инфекционные возбудители выделены в отдельные группы:
- вирусы: рубелла (краснуха), цитомегаловирус, герпетические вирусы, вирусный гепатит;
- бактерии: сифилис, листериоз, туберкулез, недуги, передающиеся половым путем, сепсис;
- паразиты: токсоплазмоз и некоторые иные;
- грибки: кандида и другие;
- сочетанные инфекции, вызванные несколькими разногрупповыми возбудителями.
Диагностика и последствия внутриутробной инфекции
 Внутриутробная инфекция — это одна из самых частых причин гибели детей в первые дни после их рождения. Возбудителями смертельных для новорожденных детей заболеваний являются различные бактерии, грибы, простейшие и вирусы.
Внутриутробная инфекция — это одна из самых частых причин гибели детей в первые дни после их рождения. Возбудителями смертельных для новорожденных детей заболеваний являются различные бактерии, грибы, простейшие и вирусы.
Женщин, планирующих беременность, а также во время вынашивания ребенка, проверяют на носительство скрытых инфекций (уреаплазмы, микоплазмы, хламидии), герпеса, сифилиса, краснухи, вирусного гепатита и пр. Если они есть, то в большинстве случаев необходимо лечение. Конечно, его лучше провести до наступления беременности. Если же заражение происходит уже после зачатия, почти наверняка произойдет внутриутробное инфицирование плода, ну а чем все закончится — будет зависеть от срока беременности.
Если ребенок заражается в первом триместре, то это в абсолютном большинстве случаев приводит к выкидышу, замершей беременности или тяжелым, многочисленным порокам развития. Если в середине беременности и позднее — последствия внутриутробной инфекции будут видны уже после рождения ребенка. Это могут быть неврологические нарушения, желтуха, кожная сыпь, сепсис, энцефалит и пр.
Заразиться ребенок от матери может тремя путями: при проникновении инфекционного возбудителя из влагалища, маточных труб, во время родов. Диагностика внутриутробных инфекций проводится путем анализа пуповины, плаценты и крови ребенка после рождения. При правильно проведенном обследовании и сделанных выводах, удается не только установить болезнетворного возбудителя, но и сказать был он занесен в кровь ребенку внутриутробно или заражение произошло после родов — такое тоже бывает, и не факт, что по вине матери. Анализ на внутриутробные инфекции ребенка до его рождения не проводится. Сдать кровь может только мать.
Интересно, что при рецидивах заболеваний, например, генитального герпеса, во 2-3 триместре, ребенок заражается довольно редко. Его защищает плацента. Опытный врач уз-диагностики знает как выглядит плацента при атаке ее какой-то болезнетворной бактерией или вирусом. Она изменяет толщину, начинает хуже проводить к ребенку питательные вещества, кислород. Врачи это еще называют фетоплацентарной недостаточностью. Плацента быстро «стареет», изнашивается. Симптомы внутриутробной инфекции у новорожденных — это в том числе задержка их развития в утробе матери. Когда размеры туловища, головы, конечностей не соответствуют сроку беременности. Ребенок имеет небольшой вес, есть нарушения частоты сердечных сокращений — это видят при доплер-исследовании и КТГ.
Лечение внутриутробных инфекций осуществляют в зависимости от симптоматики, состояния ребенка, непосредственно самого заболевания. Но протекает любая такая инфекция очень тяжело. Поэтому каждая будущая мать должна принять все возможные меры для недопущения заражения себя различными инфекциями. Особенно опасны токсоплазмоз, генитальный герпес, цитомегаловирус, краснуха и пр.
Нужно знать в чем заключается профилактика внутриутробной инфекции при беременности. Кстати, лор-заболевания также опасны, и особенно грипп. Следить нужно и за изменениями микрофлоры влагалища в негативную сторону. После отхождения слизистой пробки из шейки матки, нарушения целостности околоплодного пузыря, опасными становятся условно-патогенные микроорганизмы, провоцирующие вагинальный кандидоз и бактериальный вагиноз. Поэтому и считается нежелательным длительный, более 6 часов, безводный промежуток.
Конечно, всего знать невозможно. Поэтому и нужно с самого начала беременности наблюдаться у врача-гинеколога, сдавать все необходимые анализы и не стесняться задавать вопросы о своем здоровье.
Профилактика
Подавляющее большинство внутриутробных инфекций вызываются возбудителями, передающимися половым путем, поэтому медицинское образование населения, исключение случайных половых связей – самые важные мероприятия в профилактике заболеваемости.
Профилактикой врожденной краснухи является соответствующая прививка. Обязательны обследования на сифилис, токсоплазмоз, гепатит В, ВИЧ, микоплазмы, хламидии. Обязательно обследование перед родами на наличие в родовых путях стрептококков группы В и лечение матери до родов.
Если диагностика была положительной, диагноз внутриутробной инфекции ставится на основании анамнестических данных, клинической симптоматики, результатов лабораторного обследования.
Выделяют несколько групп факторов риска:
- заболевания матери – наличие хронических очагов инфекции, особенно заболеваний мочеполовой системы;
- акушерский анамнез матери – бесплодие, выкидыши, мертворождения, рождение детей с множественными пороками развития;
- течение беременности – угроза прерывания настоящей беременности, многоводие, перенесенные беременной инфекции, в том числе ОРИ, бактериальный вагиноз или дисбиоценоз влагалища, кольпиты;
- течение родов – патология плаценты, длительный безводный период, наличие околоплодных вод с запахом, слабость родовой деятельности, акушерское пособие в родах, лихорадка у матери до родов, во время родов и сразу после родов.
Теперь вам известны основные причины внутриутробной инфекции при беременности, их последствия, а также симптомы и признаки. Здоровья вашему ребенку!
Виды внутриутробных инфекций
Какие инфекции опасны при беременности? Самыми серьезными являются:
- герпетическая инфекция;
- токсоплазмоз;
- ВИЧ;
- парвовирус В19;
- краснуха;
- ветрянка;
- гепатит В;
- листериоз;
- сифилис.
Рассмотрим самые распространенные и опасные инфекции детальнее.
Вирус простого герпеса (ВПГ)
ВПГ может привести к врожденной герпетической инфекции. Даст о себе знать которая уже на первом месяце жизни. Болеют малыши, мамы которых инфицировались первоначально именно во время вынашивания. Риски уменьшаются, если женщина заболела намного раньше. Заразиться малыш может как через плаценту, так и во время родов.
Данная инфекция приводит к:
- замершей беременности;
- выкидышу;
- желтухе;
- пневмонии;
- воспалению глаз;
- высыпаниям;
- поражениям мозговых оболочек, ЦНС и др.
Ребенок может погибнуть и после рождения через 5-7 дней. Может развиться тяжелой степени менингит или энцефалит. Часто дети становятся инвалидами на всю жизнь. Отсюда же дети с ДЦП, олигофренией и пр.
Краснуха
Еще один коварный вирус, из-за которого дети рождаются с серьезными аномалиями. Если женщина заразилась краснухой в первые 4 месяца, то 85% из 100%, что болезнь повлияет на плод. Ребенок может родиться с заболеванием в виде:
- порока сердца;
- катаракты;
- воспаления мозга;
- микроцефалии;
- воспаления легких.
Нередко имеет место глухота и проблемы с кожей.
Иногда беременность срывается.
Парвовирус В19
Инфекционная эритема особо опасна с 12-ой по 28-ую неделю. Малыш может умереть внутриутробно, о чем уже будет понятно позже. Иногда происходит просто выкидыш.
Если ребенок выживет, то у него может наблюдаться:
- малокровие;
- отечность;
- воспаление мозговых оболочек;
- поражение сердечной мышцы;
- желтуха.
При наличии повышенной температуры, высыпаний и болезненности в суставах, стоит обратиться в больницу, так как это может говорить о парвовирусной инфекции.
Ветряная оспа
К порокам приводит инфицирование женщины в первом триместре. Может иметь место недоразвитие мозга и глаз, воспаление легких, деформация рук и ног. Если женщина заболела перед родоразрешением, ребенок цепляет инфекцию и тяжело ее переносит. Часто умирает в первые дни жизни.
Гепатит В
Передается обычно половым путем, к малышу попадает через плацентарный барьер, не зависимо от срока.
Если это произошло, то ребенок может пострадать от:
- гепатита;
- рака печени;
- гипоксии.
Малыши рождаются недоношенными, могут стать носителями гепатита В. Часто диагностируют торможение в развитии. В крайних случаях малыш умирает внутриутробно. В начале срока происходят выкидыши.
Вирус иммунодефицита человека (ВИЧ)
ВИЧ передается малышам внутриутробно или при родах. Дети с иммунодефицитом редко доживают до 3-летнего возраста. Их организм атакуют оппортунистические инфекции.
Шанс выжить таким детям все же есть. Для этого показано постоянное лечение, как матери во время беременности, так и ребенка после рождения и в дальнейшей жизни.
Листериоз
Возбудитель этой инфекции способен проникнуть к плоду через плаценту. В женский организм попадает после употребления плохого сыра, мяса или овощей. Иногда появляется тошнота, понос, слабость и повышенная температура. Бывает течение бессимптомно.
У детей потом обнаруживается:
- воспаление головного мозга;
- сепсисы;
- апатия;
- нарушения целостности кожных покровов с гнойным содержимым.
Не исключен выкидыш и мертворождение.
Сифилис
Всегда сифилис передается ребенку, если его не начать лечить сразу же. У выживших 3 детей из 10 будет присутствовать врожденное заболевание.
Симптомы возникают сразу после заражения — это шанкр, увеличение лимфатических узлов, повышенная температура. Спустя время все уходит и наступает скрытый период
Важно выявить патологию на первых порах, ведь после ярких симптомов нет. Но опасность для малыша остается
Кроме приобретенного сифилиса ребенок может иметь:
- желтуху;
- проблемы со слухом;
- торможение в развитии;
- нарушения целостности кожных покровов;
- высыпания, папилломы;
- проблемы с глазами, зубами, конечностями.
Родоразрешение может начаться раньше времени, иногда ребенок появляется на свет мертвым.
Токсоплазмоз
Переносчики инфекции — животные. Если беременная ухаживает за котом (меняет ему туалет), то она в зоне риска. Это стоит исключить в таком периоде. Также нелишним будет отказаться от плохо прожаренного мяса, шашлыка и овощей, ведь в этих продуктах могут быть возбудители инфекции.
Стоит отметить. Что именно первичное заражение во время беременности грозит внутриутробным инфицированием. Если это произошло ранее, то опасность сводится на нет.
Если паразит проник через плацентарный барьер к плоду, то ему могут грозить:
- менингит;
- энцефалит;
- проблемы с печенью;
- заболевания глаз;
- микроцефалия;
- торможение в развитии