Эзофагит
Содержание:
- Диагностика рака пищевода
- Грыжи пищевода, при которых патология протекает без синдрома недостаточности, актуального для кардии
- Патологические процессы
- Симптомы воспаления пищевода у взрослых
- Пищевой режим при канцере пищевода
- Рефлюкс-эзофагит
- Лечение заболевания
- Раковые опухоли
- Методы лечения
- Способы лечения
- Спазм пищевода: лечение
- Язва
- Сужения пищевода анатомические и физиологические
- Частная патология.
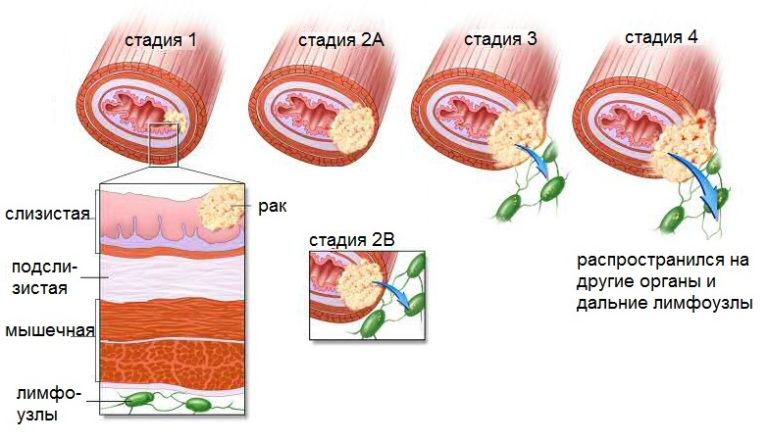
Диагностика рака пищевода
Диагноз рака пищевода считается установленным, если в биоптате, взятом из пищевода больного, обнаружены раковые клетки. Все остальные методы обследования направлены на уточнение локализации, распространенности процесса. Это необходимо для составления плана ведения больного, выбора рационального метода лечения.
Рентгенологическое обследование с контрастированием пищевода делается всем больным с заболеваниями пищевода:
- на рентгенограмме хорошо видны сужения пищевода, определяется наличие язв и свищей, характерных для ракового процесса;
- по рентгенограмме можно определить положение ракового дефекта относительно других структур и органов;
- исследование позволяет оценить проходимость пищевода и его пропульсивную функцию (способность к перистальтическим движениям);
- определить наличие других заболеваний пищевода.
Эзофагоскопия позволяет не только прицельно взять биопсию слизистой для проведения гистологического исследования, но и детально рассмотреть пораженный участок, выявить в нем участки некроза, изъязвления, кровотечения.
КТ и МРТ необходимы для выявления инвазии канцера в рядом расположенные органы (сердце, аорту).
Кроме того, выясняется вовлечены ли в процесс шейные лимфоузлы и лимфоузлы средостения, что крайне важно при планировании операции. Ультразвуковая компьютерная томография позволяет выявить поражение лимфоузлов и анатомически удаленных органов
Ультразвуковая компьютерная томография позволяет выявить поражение лимфоузлов и анатомически удаленных органов.
Внутриорганное УЗ-исследование пищевода делают, чтобы определить глубину онкологического процесса, а так же оценить состояние лимфоузлов в околопищеводном и околожелудочном пространстве.
Грыжи пищевода, при которых патология протекает без синдрома недостаточности, актуального для кардии
В данном случае клиника основывается на таких проявлениях, как эзофагеальные гипермоторные дискинезии либо в проявлениях, свойственных осложнениям, возникшим на фоне основного заболевания. В качестве предшествующих симптомов указывают эпигастральные, перикардиальные либо ретростернальные боли, которые появляются сразу после принятия пищи, а также в результате волнения или подъема тяжестей. Длительность таких болей составляет порядка от нескольких минут до нескольких суток. Купирование их возможно – для этого используются нитроглицерин или ненаркотические анальгетики (кроме валидола, эффективность от приема которого отсутствует). При изменении положения тела также возможно облегчение, как и при приеме жидкости. Бывает и так, что для уменьшения боли больные принимают пищу, что также позволяет достичь требуемого результата. В частых случаях отмечается парадоксальная дисфагия или дисфагия перемежающаяся.
Патологии грыж пищевода, протекающие в комплексе с другого рода заболеваниями ЖКТ
На первом месте в таких заболеваниях рассматривается в частности дуоденальная язва, реже отмечается язва желудка. В этом случае у больных возникают жалобы, которые существенным образом меняют стандартную клинику, свойственную язвенной болезни. В частности, теряется временная зависимость от принятия пищи, характерная для этого состояния – эпигастралгии появляются либо в процессе изменения положения тела, либо после этого. Помимо этого формируются/усиливаются характерные для кардиоэзофагеальной недостаточности признаки.
Грыжи пищевода параэзофагеальные
Преимущественно для грыж этого типа характерно отсутствие каких-либо внешних проявлений, что определяет случайность их диагностирования при проведении обследований на предмет других возможных заболеваний. Между тем, в ситуации, когда грыжа существенно увеличивается в размерах, появляется эзофагеальная компрессия, что приводит к появлению дисфагии у больных с чертами «органического» характера ее происхождения. Только единичные случаи указывают на возможность проявления симптоматики, характерной для эзофагоспазма. Ущемление параэзофагеальных грыж, в свою очередь, проявляется в таком превалирующем симптоме, как боль, локализация эпицентра которой сосредотачивается в эпигастрии, а также в области грудины. Что касается явлений, характерных для грыж с недостаточностью кардии, то в этом случае они практически неактуальны.
Грыжевая патология, обусловленная врожденным коротким пищеводом
Относительно данного варианта существует два возможных варианта развития. Так, первый обуславливается так называемым «грудным желудком», для которого, в свою очередь, актуальны две следующие формы:
- расположение в грудной клетке кардиального желудочного отдела;
- желудок характеризуется интраторакальной локализацией.
В последнем случае в частности в дистальной части пищевода содержится слизистая желудка, что касается его серозной оболочки и мышечной стенки, то для них характерно нормальное строение. Установка истинного диагноза происходит лишь в результате оперативного вмешательства либо и вовсе при вскрытии.
Патологические процессы
Обычно заболевания пищевода имеют тяжелый механизм развития. Большинство нюансов в этом вопросе не изучено до конца. Известно, что общими симптомами поражения данного органа являются:
- нарушение глотания;
- затрудненное глотательное движение;
- отрыжка;
- срыгивание;
- боль за грудиной после прохождения пищевого комка.
Многие болезни пищевода связаны с острыми воспалительными процессами. Развитие неприятных симптомов обусловлено повреждением слизистой оболочки органа и нарушением его функций. С этой точки зрения выделяют следующие заболевания:
- ахалазия;
- язва;
- дивертикул;
- рефлюкс-эзофагит;
- грыжа;
- онкология.
Ахалазия — это спазм, который развивается на фоне нервного перевозбуждения. При проглатывании пищевой комок не попадает в желудок, а накапливается в полости пищевода, что приводит к появлению стойкого просвета. Язва обусловлена употреблением провоцирующей пищи и проникновением в организм бактерий, которые повреждают слизистую оболочку.
Рефлюкс-эзофагит развивается из-за слабости кардинального кольца, которое расположено между пищеводом и желудком. В результате этого процесса кислое содержимое желудка забрасывается в орган, вызывая раздражение слизистой оболочки. Пищеводное отверстие диафрагмы часто страдает из-за грыжи. Обнаруживается патологический процесс при смещении части органа. Спровоцировать данное явление способно внутрибрюшное давление, чрезмерное переедание и активная физическая нагрузка.
Боль в пищеводе нередко является следствием онкологического заболевания. Оно считается наиболее распространенным среди всех раковых болезней. Спровоцировать его способен вирус папилломы человека, химическое и механическое воздействие на слизистую оболочку, хронические воспалительные процессы. Первые клинические проявления появляются по мере прогрессирования опухоли.
Симптомы воспаления пищевода у взрослых
При воспалении пищевода симптомы , в зависимости от формы заболевания могут несколько отличаться.
Симптомы острого эзофагита
Острое воспаление слизистой пищевода, сопровождается клиникой, которая определяется причиной заболевания и выраженностью воспалительной реакции:
- При катаральном и эрозивном эзофагите клиническая картина может быть умеренно и мало выражена. Больных беспокоит умеренно выраженная дисфагия и одинофагия (боли при глотании) в основном при проглатывании грубой или горячей пищи, отрыжка воздухом, повышенная саливация, чувство «кома в горле».
- При геморрагическом эзофагите больных беспокоит отрыжка с кровавой слизью, рвота с примесью крови (возможны выраженные кровотечения), мелена (черный стул из-за примеси крови).
- При некротическом эзофагите, возникающем при инфекциях (все формы сепсиса, сыпной тиф, дифтерия) а также при химических ожогах (кислоты, щелочи) на фоне тяжелого общего состояния отмечаются дисфагии, резкие ретростернальные боли, рвота с фрагментами некротической ткани. Лечить такие состояния очень тяжело.
Симптомы хронического эзофагита
При хроническом эзофагите, чаще всего являющегося синдромом различных патологий, основной симптом – изжога и жжение в груди. Эти признаки усиливаются после приема жирной пищи, газированных напитков, кофе. Боли при хроническом эзофагите умеренные, их типичная локализация – за мечевидным отростком. Частой жалобой при хроническом эзофагите является отрыжка с горьким или кислым послевкусием.
Симптомы рефлюкс-эзофагита (пептического эзофагита)
Постоянное воздействие желудочного сока, вызывает раздражение и воспаление внутренней оболочки пищевода. Ярким и определяющим признаком рефлюкс-эзофагита является изжога, возникающая после еды или во время приема пищи. Изжогу часто сопровождают схваткообразные боли, появление которых связывают со спазмом пищевода. Также частой жалобой при этой патологии является регургитация съеденной пищи. Дисфагии при ГЭРБ носят преходящий характер. Постоянные боли, чувство жжения, срыгивание пищи – все это отрицательно действует на психику больного, вызывая депрессивные реакции, что затрудняет лечение.
Пищевой режим при канцере пищевода
Недостаточность питания и, как следствие низкий вес, свойственны для всех больных раком пищевода. При прогрессировании процесса, прием пищи становится трудной задачей. Недоедание отрицательно влияет на физическое и психическое здоровье больного.
Меню при раке пищевода должно быть богато белками (мясо, птица, рыба, молоко, яйца) и энергетическими продуктами (овсянка, хлеб и макароны из нерафинированной муки, коричневый рис). Каждодневное меню больного должно содержать витаминные продукты, измельченные в блендере (ягоды, зелень, фрукты), а так же животные и растительные жиры (сливочное масло, сливки, растительное масло). Больной должен питаться маленькими порциями, но часто. Пища должна быть теплой.
Способы приема пищи при этой болезни, зависят от выраженности заболевания, а также от проводимого в это время лечения.
Лечение при второй степени рака комплексно, включает в себя все три составляющих Перед началом лечения необходимо восстановить вес и во время лечения сохранить его. Режим питания при раке второй степени – это естественный и энтеральный пути:
- При естественном питании пища протертая, полужидкая поступает через рот. Прием пищи многоразовый, маленькими порциями.
- Энтеральное. При растущей опухоли питание через рот становится недоступным. Тогда питание осуществляется через зонд, который вводят через нос в тощую кишку либо в желудок. После операции зонд помещают в тощую кишку (еюностомия), что бы как можно раньше после операции доставлять организму пищу.
При третьей степени заболевания лечение в основном включает лучевую и химиотерапию. Радикальные операции делают при 3 стадии рака редко. Для того чтобы дать возможность больному питаться, проводится операция стентирования. Питание через стент должно быть полноценным, с большим количеством белка.
При четвертой степени, когда в арсенале лечения остается химиотерапия, питание больного также осуществляют через стент.
Рак пищевода – это тяжелое, смертельно опасное заболевание. Но при раннем выявлении вероятность побороть болезнь достаточно велика. Поэтому главная рекомендация онкологов – при первых признаках заболевания сразу же обращаться к врачу.
Рефлюкс-эзофагит
Рефлюкс – болезнь пищевода, обусловленная часто повторяющимся забросом содержимого желудка в пищевод. Это происходит по причине недостаточного функционирования пищеводного сфинктера. Длительное воздействие на слизистую пищевода желчи, желудочного сока, а также панкреатического сока провоцирует воспаление, образование язв, при рубцевании которых наблюдается сужение этого органа. Протекает болезнь очень медленно.
Зачастую наблюдается эта болезнь у детей грудного возраста. Среди основных проявлений нужно выделить такие как:
- изжога;
- жжение в области грудины;
- отрыжка;
- привкус желчи во рту;
- болезненные ощущения.
При срыгивании ночью содержимое желудка попадает в дыхательные пути, что провоцирует очень сильный кашель и иногда может стать причиной возникновения пневмонии. Со временем возникает сужение пищевода и связанное с этим затруднение прохождения пищи по нему. Осложнением может стать кровотечение, рубцовые изменения в пищеводе, кровотечение.
Лечение заболевания
Метод лечения назначается врачом исходя из стадии заболевания, величины опухоли, возраста больного и общего состояния здоровья пациента. Применяются:
- хирургический метод;
- химиотерапия;
- лучевая терапия.
Их применяют как по отдельности, так и в сочетании.
Хирургическое вмешательство имеет в виду удаление всего органа целиком или его части. Иногда удаляется и часть желудка и может формироваться гастростома. Есть несколько типов операций, проводимых при этом виде раке:
- операция по Осава-Гарлоку. При такой операции выполняется разрез брюшной полости. Ткани рассекают, выделяют пищевод, рассекая плевру. Желудок извлекают в плевральную полость. Отступают от опухоли на 8 см и иссекают ее с пищеводом, применяя зажим Федорова. Желудок фиксируют в диафрагме;
- операция Торека. Делают разрез справа, выделяют орган, потом, расширив отверстие, кардию. На окончание пищевода накладывают шов, применяя кетгут и шелковые нити. Опухоль отсекают вместе с частью пищевода;
- операция Льюиса. Удаление проводят в два этапа. Сначала делают абдоминальный доступ через серединную линию живота, потом проводится ревизия. После выполняется правосторонняя торакотомия. Опухоль иссекают вместе с пищеводом. Этот вид операции проводится чаще других. Этот вид хирургического вмешательства назначается, когда нет метастазов.
Иногда применяют эндоскопические операции, они не такие травматичные. Они используются на ранних этапах заболевания. Для увеличения просвета пищевода делается бужирование с помощью специальных гибких цилиндрических трубок.
Использование сочетания лучевой и химиотерапии имеет хороший эффект. При онкологии пищевода применяют следующие препараты:
- «Митомицин»;
- «Блеомицин»;
- «Фарморубицин»;
- «Виндезин».
При использовании только химиотерапии продолжительность жизни больных увеличивается на 15-20 %, при комбинации химио- и лучевой терапии продолжительность жизни может увеличиться до 45 %.
У некоторых больных хороший эффект получается при применении дистанционной гамма-терапии. Ее применение возможно самостоятельно или как вспомогательная терапия до и после операции. Облучение опухоли ведет к приостановлению роста раковых клеток.
Видео по теме:
Диета при раке
Большое значение в период восстановления имеет правильное питание. Надо включать в рацион такие блюда, которые снабжают организм всеми необходимыми компонентами для нормального функционирования. Следует избегать грубой пищи.
Основными рекомендациями по питанию являются:
- пища должна быть протертой, это облегчит ее прохождение по пищеводу;
- масса продуктов, съеденных за день, не может быть больше 3 кг;
- объем жидкости – не более 6 стаканов (учитывая супы);
- приемов пищи — не менее 6. Порции — небольшие;
- температура блюд — средняя.
Народные способы лечения
Для лечения народными средствами используют различные компоненты. К примеру, лечат чесноком, медом и подорожником. Для этого отдельно подготавливается сок чеснока, сок подорожника молодого и мед.
Чеснок продавливают через чесночницу и выжимают сок из полученной массы. Сок подорожника получают из молодых листьев растения. Их перемалывают в блендере, пересыпают сахаром (немного) и настаивают в прохладном месте 5-7 дней. Затем полученный сок процеживают и хранят в холодильнике.
Лечение проводят так:
Утром перед едой пьют сок чеснока – 1 неделя – 10 капель, 2 неделя – 25 капель, 3 неделя – 30 капель, с 4 недели по 1 ст. ложке. Каждая принятая доза чеснока запивается соком подорожника – 100 г, после этого через полчаса надо съедать 1 ст. ложку меда.
Лечение – 2 месяца, потом перерыв несколько недель и все повторяют. Сок подорожника пьют все время 2 раза в день по 1 ст. ложке до еды.
Еще один народный способ лечения – лекарство из лопуха. Его готовят как из свежего корня растения, так и из высушенного корня. Перемолотый корень смешивают со спиртом и медом (все ингредиенты в равных пропорциях). Держат 5-7 дней в прохладном месте и потом используют. Принимать — трижды в день по 2 ст. ложки за 30 минут до еды. Курс – 3 месяца.
Средство из соцветий картофеля готовят так:
Свежие цветки собираются, сушатся, потом заливаются кипятком (1 ч. ложка цветков на 100 мл воды). Настаивают 3-5 часов. Такой настой пьют по 2 ч. ложки три раза в день перед едой. Лечение – 1 месяц.
Также существует много рецептов травяных отваров и настоев на основе: чистотела, календулы, мать-и-мачехи. Для изготовления настоев надо 1 стакан травы заварить 1 л кипятка и настаивать несколько часов. Пить надо по 150-200 мл трижды в день.
Раковые опухоли
Злокачественные новообразования пищевода встречаются очень часто. В основном эта проблема характерна для мужчин в возрасте 50-60 лет.

Риск возникновения новообразования существенно повышает табакокурение, злоупотребление спиртными напитками, папилломы, ахалазия, рубцовые изменения в пищеводе. Среди основных признаков рака пищевода нужно выделить такие как:
- дисфагия;
- повышенное слюноотделение;
- дискомфорт при потреблении пищи;
- резкое похудение.
Начало болезни в основном бессимптомное, и этот период может продолжаться 1-2 года. Когда опухоль достигает значительных размеров и приводит к сужению пищевода, то появляются первые признаки нарушения прохождения пищи.
На первоначальной стадии рака ощущается как бы прилипание пищи к стенке пищевода или временная задержка ее на определенном уровне. По мере роста опухоли перестает нормально проходить даже хорошо пережеванная еда. Поэтому больному приходится потреблять жидкую или полужидкую пищу.
Методы лечения
Выделяют два направления в борьбе с хиатальной грыжей: операция или лечение медикаментозным способом. Выбор зависит от степени выраженности патологии. Консервативная терапия оправдана при небольших размерах образования и слабовыраженных симптомах. В иных ситуациях применяется оперативное вмешательство:
- Фундопликация по Ниссену – формирование «манжеты» вокруг пищеводного сфинктера верхней третью желудка, опущение органов в брюшную полость и ушивание диафрагмального кольца.
- Оперативное вмешательство по Белси применяется при 3 степени грыжевой патологии, когда имеется большая грыжевая связка. Осуществляется открытым торакальным доступом, накладываются фиксирующие швы для стабилизации положения пищевода и желудка относительно диафрагмы.
- Лапароскопия – малотравматичный метод, доступ при котором осуществляется через проколы брюшной стенки.
Лапароскопия
При небольших размерах грыжи пищевода, операция лапароскопия становится спасением для пациентов. Суть вмешательства заключается в восстановлении функциональности органа при малой травматичности и кровопотере. Лапароскопическая операция по удалению грыжи пищевода проводится через четыре прокола на передней брюшной стенке, в которые вводятся: гибкая трубка с камерой, электронож, вспомогательные инструменты.
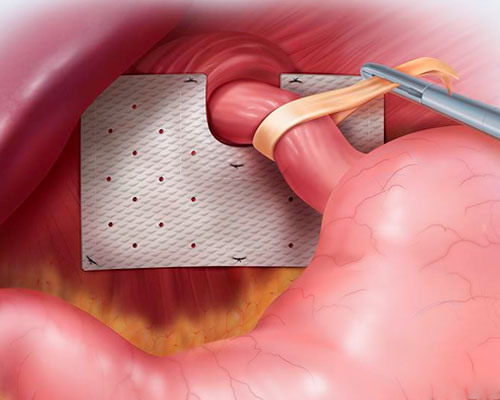
Весь ход операции, параметры и проводимые манипуляции выводятся на монитор компьютера. Лечение сводится к освобождению органов от спаек, возвращение их в анатомически правильное положение и фиксацию по методу Ниссена.
Безоперационное лечение хиатальной грыжи
Консервативный подход в терапии применим при незначительном выпячивании, минимальном риске осложнений и отсутствии выраженных болевых симптомов. Однако полностью вылечить грыжу в домашних условиях невозможно. Терапия нацелена на предупреждение рефлюкса и профилактику обострения эзофагита.
Назначаются: обволакивающие лекарства – антациды, прокинетики – средства, облегчающие транспортировку пищевой массы, гистаминовые блокаторы. Чтобы исключить неприятные последствия, раз в полгода проводится ФГДС – обследование для контроля над состоянием.
Народные советы в избавлении от грыжи пищевода
Необходимо осознавать, что при диагнозе: грыжа пищевода лечение народными средствами не устраняет само заболевание, а лишь облегчает его симптомы и течение. Но такой подход оправдан при невозможности немедленного обращения за медицинской помощью. Рассмотрим самые эффективные рецепты для снятия симптоматики и облегчения состояния:
- Отвар из сухих листьев крыжовника: 60 грамм сырья помещают в литр кипящей воды, и настаивают 2–3 часа. Полученное средство принимается по 0,5 стакана перед едой.
- В равных пропорциях смешиваются: мать-и-мачеха, корневища алтея, семя льна. 90 грамм смеси заливают литром кипятка и томят на огне не больше 10 минут. Лекарство принимается в охлажденном виде 4–5 раз в день по полстакана.
Народные рецепты помогают избавиться от проявлений заболевания, но затягивание с медицинским лечением опасно.
Способы лечения
Терапевтическая тактика зависит от того, почему возникла патология, а также от степени ее развития. При застревании инородной частицы в пищеводе производится ее удаление через эзофагоскоп с бужированием (расширением) сузившегося просвета. При дисфункции пищевода по причине развития онкологии применяются хирургические методы.
После установления причины непроходимости назначается терапия, направленная на устранение основного заболевания, которое стало следствием дисфагии.
1. Хирургический метод – применяется для удаления инородного тела и устранения некоторых других причин непопадания еды в желудок.
2. Применение лучевой терапии используется при опухолевых процессах.
3. Эндоскопическим способом проводят лечение пораженных участков слизистой оболочки пищевода.
4. Применение саморасширяющихся стентов увеличивает пищеводный просвет, способствует его лучшей проходимости.
5. Доктор может назначить лекарственные препараты, облегчающие проявления патологии.
6. Больной должен придерживаться специальной диеты: питаться перетертыми супами и кашами, молочными и кисломолочными продуктами, употреблять только нежирное мясо. Порции необходимо делать маленькие, но принимать их 5-6 раз в сутки. Запрещается употреблять в рационе грубые и сильно прожаренные блюда, употреблять алкоголь.
Терапия подбирается для каждого индивидуально, в зависимости от тяжести заболевания и причин нарушения глотания.
При крайне тяжелых состояниях пациента лечат в стационаре, а для кормления используют гибкий зонд, введенный в желудок через ротовую полость или гастростому (по показаниям).
Лечение пациентов с доброкачественной непроходимостью пищевода осуществляется в отделении хирургии, при наличии рака пищевода пациент может находиться в отделении гастроэнтерологии или онкологии. Схема лечения непроходимости пищевода зависит от причины данной патологии.
При доброкачественной непроходимости пищевода предпочтительно использовать эндоскопическое расширение стеноза пищевода, эндоскопическое бужирование стенозированного участка. В последние годы широко применяются такие методики, как эндоскопическое рассечение рубцовой стриктуры пищевода, а при тяжелых формах непроходимости — эндопротезирование (стентирование) пищевода. Для восстановления проходимости пищевода может потребоваться извлечение инородного тела, оперативное удаление опухоли, кисты пищевода. Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии, хирургического удаления опухоли с последующей эзофагопластикой. Консервативные мероприятия включают в себя нормализацию уровня основных нутриентов в крови, электролитов. При необходимости корректируется питание, назначаются препараты для лечения анемии.
Универсального метода лечения для всех патологий пищевода не существует. Обширность этиологии и развития болезней подразумевает индивидуальный подход к терапии:
- При воспалении используются антацидные (защищают слизистую от агрессивного влияния кислоты, забрасываемой из желудка) и противоотечные препараты.
- При ахалазии в начальной стадии назначается – бужирование и расширение специальными баллончиками.
- Дивертикулы ушиваются хирургическими методами.
- Стриктуры и спайки после ожогов рассекаются.
- При лечении патологии Барретта используются инновационные методы радиочастотной абляции и аргоновой коагуляции пораженной слизистой.
Лечение народными средствами не дает полного исцеления, но способно поддерживать организм в ремиссионном состоянии. Такое лечение направлено на поддержание нормального уровня кислотности в пищеводе и предотвращение рефлюксного заброса. В качестве антацидов заваривают семена льна, овес. Для поддержания нормального рН-уровня пьют в виде чая настой:
- зверобоя;
- ромашки;
- шиповника;
- календулы.
Значение имеет соблюдение режима питания и правил обработки пищи. Следует сократить потребление жареной, жирной пищи, исключить переедание. Придерживаться строго рациона в период обострения.
Для болезней пищевода симптомы и лечение специфичны
В большинстве своем они излечимы, важно правильно определить заболевание и подобрать индивидуальную терапию
Спазм пищевода: лечение
Терапия спазма пищевода включает медикаментозное лечение, диетотерапию, физиотерапию, альтернативные методы лечения.
Как снять спазм пищевода в домашних условиях
Для того чтобы снять как диффузный, так сегментарный спазм пищевода дома, можно воспользоваться следующими рекомендациями:
- самый простой способ – это дать больному немного теплой воды, часто такой нехитрый способ снимает спазм, боли прекращаются;
- нитроглицерин под язык – нитропрепараты хорошо снимают спазмы гладкой мускулатуры, в том числе и диффузный спазм пищевода, однако препарат из-за-сильных головных болей в последствии (побочное действие препарата) плохо переносится большинством больных;
- антагонисты кальция действуют мягче, но и у них есть свои противопоказания (нифедипин, амлодипин);
- если спазм произошел на нервной почве, необходимо дать успокоительные препараты (валериана, пион, пустырник);
- если необходимо быстро снять спазм, делают атропин внутримышечно.
Диетотерапия при эзофагоспазме
Диетотерапия – одна из главных составляющих лечения при спазме пищевода. Больному предписывают диету №1 по Певзнеру во время обострения, заменяя ее диетой №5 в стадии ремиссии. Индивидуальные корректировки в питании при спазме пищевода обговариваются с лечащим врачом.
Необходимо строго придерживаться одного и того же времени приема пищи. Есть необходимо небольшими порциями, не допуская гиперфагии. Необходимо употреблять большое количество жидкости, исключив из меню слишком горячие или холодные блюда.
Медикаментозное лечение
Для лечения эзофагоспазма назначают:
- Холинолитики (атропин, бускопан);
- Спазмолитики (папаверин, но-шпа);
- Антагонисты кальция (нифедипин);
- Нитраты (изосорбид мононитрат, изосорбид динитрат);
- Нейролептики и транквилизаторы (эглонил, сонапакс);
- Витамины В₆ и В₁₂.
Фитотерапия (народные методы лечения)
В основном фитотерапия при спазме пищевода направлена на:
- седативный эффект (валериана, пустырник, пион);
- спазмолитический эффект (шалфей, мята, ромашка);
- противовоспалительные средства (корень девясила).
Альтернативные методы лечения
- Рефлексоиглотерапия – метод, хорошо справляющийся с психосоматическими расстройствами, в том числе и диффузным спазмом пищевода.
- Медицинская гипнотерапия.
- Методы психотерапии: аутогенная тренировка по Шульцу, арт-терапия, пескотерапия.
Все эти методы лечения направлены на повышение возможности саморегуляции непроизвольных функций организма.
Язва
Язва пищевода представляет собой изъязвление стенки этого органа в результате поражающего действия попадающего в него желудочного сока при недостаточности пищеводного сфинктера (кардии).
Различают симптоматические и пептические (истинные) язвы указанного органа.
Симптоматические язвы возникают при воздействии на организм лекарственных средств, химических препаратов, а также под воздействием стресса.
Пептические язвы формируются в результате отрицательного воздействия желудочного сока на стенки пищевода.
Симптомы язвы пищевода:
- частая изжога;
- отрыжка содержимым желудка;
- дисфагия (патологическое нарушение процесса глотания), поперхивание едой;
- боль в загрудинной области, часто усиливающаяся после еды.
Лечение указанного заболевания заключается в следующем:
- временный отказ от пищи, содержащей животные жиры, а также от кофе, шоколада, цитрусовых, газированных напитков, жареных, острых и консервированных продуктов;
- применение антацидов (препаратов, нейтрализующих раздражающее действие соляной кислоты на стенки органов пищеварительного тракта);
- назначение вяжущих средств;
- прием лекарств, стимулирующих заживление слизистой оболочки;
- назначение прокинетиков (препаратов, восстанавливающих перистальтику желудочно-кишечного тракта);
- хирургическое лечение (при неэффективности консервативной терапии).
Сужения пищевода анатомические и физиологические
В верхнем отделе мышечная оболочка пищевода представлена поперечно полосатыми мышечными волокнами, а остальная часть гладкой мускулатурой. Мышечные волокна располагаются в два слоя. Продольный мышечный слой составлен внешними волокнами, а внутренние мышечные волокна образуют циркулярный слой. Сокращение и небольшие утолщения внутреннего слоя создают пять естественных сужений: три анатомических и два функциональных.
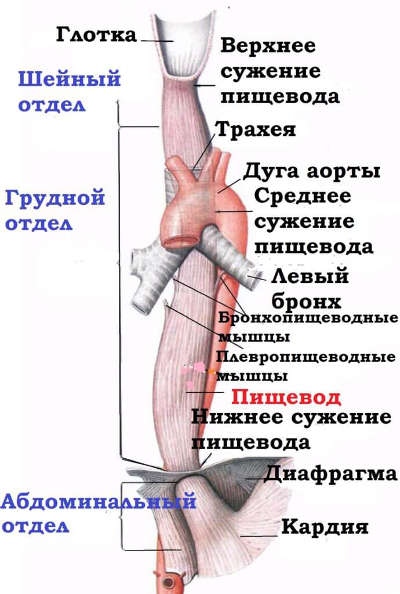
Эти сужения на функцию пищевода не влияют. Их клиническое значение и особенность состоит в том, что именно в этих местах обнаруживаются проглоченные инородные тела. Кроме того, анатомические и физиологические сужения пищевода – это излюбленная локализация многих патологических процессов.
Анатомические сужения
Анатомия человека такова, что в тех местах, где пищевод проходит вблизи других органов, внутренний циркулярный слой мышц образует небольшие утолщения – это анатомические сужения пищевода, которые обладают постоянством, обнаруживаются как при жизни человека, так и при патанатомическом исследовании это:
- фарингеальное сужение – место начального отрезка органа;
- бронхиальное сужение – место соприкосновения пищевода с левым бронхиальным стволом;
- диафрагмальное – место прохождения через диафрагму.
Сколько физиологических сужений у человека
Физиологические сужения пищевода непостоянны. Причина их возникновения – спазм мышечного слоя. Обнаружить эти сужения можно только при жизни. У человека существуют два физиологических сужения:
- аортальное – место соприкосновения с дугой аорты;
- кардиальное – переход органа в желудок.
Частная патология.
ЭЗОФАГИТ
– наиболее
распространенное заболевание среди
болезней пищевода. Выделяют острый,
подострый и хронический эзофагит.
ОСТРЫЙ ЭЗОФАГИТ –
наиболее
распространенная форма эзофагита.
Этиология – бактериальная инфекция
(при скарлатине, дифтерии, брюшном и
сыпном тифе), вирусная инфекция,
воздействие факторов внешней среды, в
т.ч радиоактивного излучения, медикаментов.
Особое внимание заслуживает острый
эзофагит, в том числе – катаральный,
эрозивный, геморрагический, эксфолиативный,
некротический при употреблении крепних
алкогольных напитков и суррогатов
алкоголя. Основные
синдромы:
Основные
синдромы:
1. Синдром пищеводной
диспепсии*
-
Дисфагия.
Особенности – сочетание дисфагии с
одинофагией: dysphagia
dolorosa.
Особенно выражена при эрозивных и
язвенных эзофагитах, в т.ч туберкулезного
происхождения. -
Регургитация.
Представлена, в основном, отрыжкой, в
особенности если при длительно
существующем хроническом эзофагите
на фоне атрофических процессов в стенке
пищевода развиваются функциональные
нарушения моторики -
Эзофагалгия.
Представлена в основном кластером
симптомов одинофагии (dysphagia
dolorosa)
3. Синдром
воспалительной интоксикации – наиболее
выражен в острой фазе заболевания при
геморрагической и некротическиой формах
4. Клинико-анамнестический.
Особенности – в анамнезе заболевания
имеется эпизод острого начала после
воздействия этиологического фактора.
Острая стадия обычно длится 7 – 10 дней,
при адекватном своевременном лечении
– 5-7 дней, затем наступает период
реконвалесценции. Проложительность
заболевания не превышает 2 – 2, месяца.
Подострый эзофагит
продолжается не более 3-6 месяцев,
Возникает в особых условиях – у больных
с иммунодефицитом различного происхождения,
с нарушениями трофики пищевода
центрального генеза, напрмер болезнь
Бартельса: подострый язвенный эзофагит
на фоне тяжелых поражений ЦНС, у больных
с тяжелыми формами эндогенной интоксикации:
синдром Бата-Винсона – подострый
эзофагит на фоне тяжелых ожогов кожи.
Встречается как осложнение основного
заболевания в нейрохирургической и
камбустиологической практике.
*Примечание. Клиническая выраженность
симптомов зависит от глубины и
распространенности аптологического
процесса. При катаральном эзофагите
она представлена в основном кластером
симптомов dysphagia
dolorosaнезначительной выраженности (минимальная),
при эрозивном – умеренно выраженная,
с присроединением симптомов регургитации,
ночной регургитации иногда геморрагического
характера. При геморрагическом –
возможна кровавая пищеводная рвота.