Что такое атрофия зрительного нерва и насколько данная патология опасна?
Содержание:
- Способы терапии
- Анализы и диагностика
- Диагностика и лечение заболеваний зрительного нерва
- Диагностика
- Диагностика
- Виды
- Исследователи доказали возможность восстановления зрительного нерва
- У детей
- Классификация
- Симптомы неврита зрительного нерва
- Методы исследования
- Классификация атрофии
- Прогноз при атрофии зрительного нерва у детей
- Причины развития заболевания
- Диагностика
- Заболевания зрительного нерва
Способы терапии
Восстановление зрительного нерва выполняется с помощью медикаментозных препаратов, лазерной коррекции и физиотерапевтических методик. Если процесс зашел слишком далеко, доктора рекомендуют извлечь зрительный нерв, дабы в области глазной орбиты не возникли гнойные процессы, угрожающие менингитом и энцефалитом.
Офтальмологические препараты
Вернуть зрение эффективно помогают лекарства, содержащие антоцианы черники. Также рекомендуется использовать инъекции и таблетки с ретинолом и витамином А. Это биологически активное вещество эффективно восстанавливает офтальмологические функции, встраиваясь в медиаторные вещества, а также формируя зрительный пигмент. Полезны также медикаменты, содержащие компоненты, оптимизирующие микроциркуляцию сетчатки и конъюнктивы. Когда приток крови, эритроциты которые наполнены кислородом, увеличивается, регенерация становится более результативной.
Лазерная коррекция
Для лечения дисфункций проводится также новейшая методика с использованием аппарата, в основу которого положен лазер. Лазерный луч воздействует на участки зрительного нерва в тех его локациях, где произошла ишемия. Эта методика относительно дорогостоящая, но она эффективно устраняет появившиеся дисфункции и является практически безболезненно при условии отсутствия тяжелых побочных эффектов. Проводится метод под местной анестезией.
Оперативное вмешательство
Экскавация нерва выполняется, когда функции глазного яблока уже невозможно восстановить. Это оперативное вмешательство производится под общей анестезией — наркозом. Она требует длительного восстановительного периода. Человек становится слепым на один глаз после подобных операций. Такой пациент инвалидизируется и требует специальной помощи и адаптации к привычным жизненным функциям. Существуют новейшие методики замены извлеченного нерва. Но они находятся в стадии эксперимента и испытаний.
Анализы и диагностика
С целью диагностики офтальмолог проводит осмотр и опрос пациента, а также назначает ряд обследований. Иногда требуется консультация у специалистов других профилей (нейрохирург, невролог). В процессе диагностики могут проводиться такие обследования:
- Офтальмоскопия – врач проводит осмотр глазного дна, используя для этого специальные инструменты и приборы. Такое обследование позволяет обнаружить, как зрачок реагирует на свет, а также выявить расширение вен, сужение сосудов, побледнение диска.
- Ангиография сосудов мозга – с ее помощью можно определить, в какой области развивается атрофия.
- Рентгенография черепа – дает возможность обнаружить сдавливания нервов вследствие деформации костей, а также другие нарушения.
- МРТ – дает возможность провести адекватную оценку состояния зрительного нерва, осмотреть волокна.
- Компьютерная периметрия – с ее помощью можно определить, какой участок нерва пострадал больше всего.
При необходимости проводят и другие обследования
Важно учесть, что чем раньше будет подтвержден диагноз, тем больше шансов приостановить процесс атрофии
Диагностика и лечение заболеваний зрительного нерва
Для диагностики состояния пациента после временного или постоянного снижения остроты зрения применяется несколько методик:
- Сбор анамнеза. Это данные, полученные со слов пациента или его близких родственников. На их основе врач может предположить врожденную или приобретенную форму заболевания.
- Общий осмотр. При патологии зрительного нерва внешние структуры изменены не будут. Возможно образование гноя на поверхностных структурах, если причиной состояние стало инфекционно-воспалительное заболевание. Если поражена часть зрительного нерва совместно с головным мозгом, будут определяться неврологические расстройства.
- Лабораторные анализы. Проводят общий анализ крови и мочи, биохимию крови. Будут выявляться повышенные лейкоциты и СОЭ. Это свидетельствует об образовании воспалительного состояния. Если снижено количество эритроцитов и гемоглобина, это свидетельствует о кровотечении. Повышенный уровень тромбоцитов является сигналом образования тромбоза сосудов.
- Осмотр глазного дна. Для процедуры пациенту предварительно закапывают раствор, который на время нарушает процесс аккомодации зрачка. Внутренние структуры глаз изменяются только при сосудистых патологиях. В процесс вовлекается как зрительный нерв, так и глазное яблоко.
- МРТ, КТ. Это исследование, которое позволяет выявить строение органов послойно. Выявляется воспалительное состояние нервной ткани, изменения в сосудах, образование злокачественных и доброкачественных опухолей.
 На основе полученных данных врач назначает лечение. Оно проводится комплексно, с применением множества медикаментозных средств, чтобы снизить риск осложнений и рецидива:
На основе полученных данных врач назначает лечение. Оно проводится комплексно, с применением множества медикаментозных средств, чтобы снизить риск осложнений и рецидива:
- антибактериальные препараты широкого спектра действия, применяемые в виде таблеток, сиропов, инъекций;
- противовирусные средства;
- лечение атеросклеротических проявлений с помощью препаратов, снижающих холестерин;
- диета (без жирной, острой, жареной, копченой, соленой еды);
- хирургическое восстановление поврежденной нервной ткани;
- хирургическое удаление доброкачественных и злокачественных опухолей;
- химиотерапия для удаления злокачественных клеток и предотвращения возможности метастазов;
- противовоспалительные средства;
- препараты, препятствующие чрезмерному сужению сосудов при ишемии;
- препараты, снижающие внутриглазное давление, благодаря устранению притока секретируемой жидкости.
Для пациента может подходить одно или несколько разновидностей медикаментозного, хирургического лечения. Врач подбирает методы терапии в зависимости от наличия заболевания, состояния здоровья пациента.
Зрительный нерв – структура, благодаря которой человек может воспринимать окружающие предметы с помощью глаз. При возникновении патологии в нем снижается острота зрения вплоть до полной слепоты. Чтобы предотвратить последнее явление, необходимо вовремя произвести диагностику и лечение. Оно должна осуществляться под контролем врача. Самостоятельная терапия приведет к непоправимым осложнениям.
Диагностика
Офтальмоскопия – это первичный способ диагностики смерти зрительного нерва. Процесс состоит из изучения глазного дна при помощи оптики. У медиков бывают и другие приборы. По итогам врач узнает, есть ли признаки смерти нерва. В их число входят такие состояния:
- Стала хуже способность зрачка реагировать на лучи света.
- Сужены глазные сосуды.
- Вены стали намного шире.
- Побледнел диск.
Тем не менее, не всегда можно четко узнать причину. Дело в том, что одни и те же симптомы бывают при многих недугах. В таком вопросе на помощь приходят ЭФИ. Это электрофизиологические методы исследования зрительного нерва. Также есть и иные процедуры и приборы:
- Визометрия — врач узнает уровень зрения.
- Два вида томографов – KT и MPT.
- Периметрия — определение полей зрения.
- Рентген черепной коробки.
- Исследование цветоощущения.
- Флуоресцентная ангиография.
Кроме того, больному стоит сделать общий анализ мочи и крови. Еще надо сдать анализ на сифилис и ряд иных инфекций.
Диагностика
Поскольку неврит зрительного нерва является междисциплинарной патологией, его диагностика зачастую требует совместного участия специалистов в области неврологии и офтальмологии. В типичных случаях для верификации диагноза достаточно консультации офтальмолога, в ходе которой происходит сопоставление жалоб пациента, данных проверки остроты зрения, результатов периметрии и офтальмоскопии.
Для постановки диагноза используют методы:
- Офтальмоскопия – является основной процедурой окулиста, которая позволяет осмотреть глазное дно. При неврите зрительного нерва цвет диска гиперемирован, может наблюдаться его отечность, а также очаги кровоизлияния.
- ФАГ (флюоресцентная ангиография): используется для уточнения поражения ДЗН: выявляется степень повреждения нерва воспалительным процессом. Пациенту вводят внутривенно определенное вещество, «подсвечивающее» сосуды на сетчатке. Затем окулист с помощью фундус-камеры оценивает их состояние.
С целью определения этиологии оптического неврита возможно проведение МРТ головного мозга, посева крови на стерильность, ПЦР-исследований, ИФА, RPR-теста, консультации инфекциониста, ревматолога, иммунолога и др.
К какому врачу обращаться?
При снижении зрения, возникновении болей во время движения глазных яблок, при сужении и выпадении участков поля зрения необходимо сразу обращаться к врачу офтальмологу. Он занимается лечением, диагностикой, профилактикой глазных болезней. Во время приема офтальмолог внимательно выслушает ваши жалобы, определит остроту зрения, осмотрит прозрачные среды глаза, глазное дно, измерит внутриглазное давление. После этого назначит дополнительные методы диагностики и лечение.
Виды
Приобретенная форма недуга делится на восходящую и нисходящую. При первом виде под удар попадает сетчатка. Если же страдают сами нервные волокна, тогда речь идет о нисходящей атрофии, поразившей зрительный нерв. Также в науке есть и иное деление. По нему есть 3 подвида данного недуга:
- Глаукоматозная. При ней у больного высокое ВГД (внутриглазное давление).
- Первичная, также зовется простой. При ней станет меньше ширина просвета глазных сосудов. Диск нерва хотя и выглядит бледнее, но четкость его границ все та же.
- Вторичная. Это следствие инфекции либо застойных явлений. При ней всегда теряется четкость границ диска.
Исходя из процента умерших нервных клеток, атрофия бывает полной либо частичной. В первом случае нерв отмирает целиком. При этом глаз совсем не может видеть. Во втором случае речь идет лишь о начальной стадии недуга. При ней способность видеть сильно страдает. Любые попытки исправить это с помощью очков и линз эффекта не дают. Лечение поможет больному не ослепнуть. И все-таки проблемы с цветовым зрением не исчезнут до конца жизни.
Атрофия бывает односторонней и двусторонней. В первом случае хуже видит лишь один глаз. Во втором случае страдают зрительные нервы обоих органов. Есть и иное деление:
- Стационарный подвид. Важные функции отчасти утрачены, но регресса нет.
- Прогрессирующий подвид. Регресс быстрыми темпами.
Исследователи доказали возможность восстановления зрительного нерва
По данным исследователей из США существует возможность сохранения или даже восстановления зрение у пациентов любого возраста с поврежденным зрительным нервом, наследственными или метаболическими проблемами, невритом, глаукомой, ишемической зрительной невропатией (нарушение функции нерва в результате уменьшения поступления кислорода и питательных веществ из-за недостаточного кровоснабжения), и т.д.
Программируемая гибель клеток, обусловленная не истощением функциональных возможностей, а «завершением» генетического кода называемая апоптоз, играет значительную роль в гибели клеток уже после повреждения зрительного нерва.
При этом существует ряд методов, которые потенциально могут остановить этот процесс. Среди них – использование препаратов подавляющих образование глутамата и оксида азота, предотвращающих их токсический эффект после высвобождения из поврежденных ганглиев (скопление нервных клеток) находящихся в сетчатке.
Вещества, активирующие альфа-2 адренорецепторы, такие как бримонид, фактор роста нерва и белки так называемого температурного шока, а также вакцинация не энцефалитогенными белковыми молекулами, могут защитить орган зрения от риска развития нарушения структуры и функции зрительного нерва.
Если нерв пересечен, то при наличии специального клеточного микроокружения он может прорасти заново, на всю ранее имевшуюся длину.
Одним из методов создания подобного микроокружения является удаление миелина и продуктов его распада с одновременным введением внешних факторов роста в наружную часть аксона (отростки нервных клеток, формирующие нерв), таких как фактор роста фибробластов и нейротропин.
Миелин – это специальная оболочка вокруг нервного ствола обеспечивающая питательную функцию и увеличение скорости проведения электрического импульса по нервным волокнам.
Кроме того, выяснилось, что стволовые клетки могут замещать мертвые или поврежденные нервные клетки, обеспечивая альтернативный ферментативный механизм исправления наследственного или метаболического дефекта и создание трофической поддержки нейронов.
Авторы исследования рассчитывают на прогресс клинических исследований в этой области уже в ближайшем десятилетии.
У детей
Частичная атрофия зрительного нерва — болезнь, типичная для взрослых, у детей она встречается нечасто. Однако в последние годы офтальмологи замечают омоложение заболевания, поэтому случаи возникновения патологии у подростков и детей уже не вызывают удивления. Порой болезнь возникает даже у новорожденных.
Причины заболевания детей следующие:
- тяжелая наследственность (приводит к врожденной ЧАЗН);
- патологии сетчатки, нерва — дистрофия, травмы, отеки, застойные явления, воспалительные процессы;
- патологии неврологического характера — менингиты, энцефалиты, травмы головы, гнойные абсцессы мозговых оболочек, опухолевидные образования;
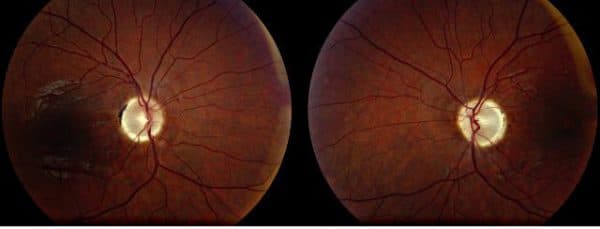
снимок глазного дня при частичной атрофии
Кроме перечисленного, данное заболевание у детей может развиться в результате длительного авитаминоза, повышенного давления, чрезмерных умственных и физических нагрузок при недостаточном питании.
С причинами неврита зрительного нерва можно ознакомиться тут.
Классификация
Патологию разделяют на формы, основываясь на различных признаках. Одним из них является этиология. По такому признаку болезнь бывает наследственной или приобретенной (ненаследственной).
Наследственная оптическая нейропатия предполагает следующие виды:
- аутосомно-доминантный;
- аутосомно-рецессивный;
- митохондриальный.
Аутосомно-доминантное заболевание имеет легкий или тяжелый характер течения. Такую форму патологии может сопровождать врожденная глухота.
Приобретенная болезнь относительно этиологии может быть первичной, вторичной или глаукоматозной. Первый вариант характеризуется сдавливанием периферических нейронов зрительного пути, но с сохранением четкости границ диска зрительного нерва – при вторичной атрофии они нарушаются на фоне отека. Глаукомную форму болезни характеризует коллапс решетчатой пластинки склеры, что провоцируется повышенным внутриглазным давлением.
Патология может быть начальной, частичной или полной. Такое разделение основано на изменениях диска глазного нерва и его окраске.
При оптической нейропатии различия заключаются также в топическом уровне поражения. По такому признаку патология может быть восходящей или нисходящей. В первом случае повреждаются клетки сетчатки, во втором – волокна нерва.
Относительно локализации патологического процесса заболевание бывает одно- или двухсторонним. Патология может быть также стационарной или прогрессирующей.
Симптомы неврита зрительного нерва
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
Симптоматика интрабульбарного неврита
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Симптомы ретробульбарного неврита
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
Периферическая разновидность отличается:
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Методы исследования
При нейроофтальмологических патологиях диагностика включает в себя как общие процедуры, так и специализированные.
В первую категорию входят:
- Визометрия. Проверка остроты зрения с помощью офтальмологических таблиц.
- Периметрия. Анализ оптических полей, позволяет доктору обнаружить очаг поражения.
- Офтальмоскопия. При повреждении начального участка нерва появляется бледность и отечность диска, формирование на нем выемок.
К специализированным методам обследования относят:
- Магнитно-резонансная томография. Оптимальный вариант диагностики при травмах, воспалительных патологиях и при появлении новообразований.
- Флуоресцентная ангиография сосудов. Широко используется во многих странах. Процедура позволяет рассмотреть в какой области прекращено кровообращение, установить расположение тромба и дать прогнозы на восстановление оптической функции.
- Хайдельбергская ретинальная томография. Диагностика, которая в мельчайших деталях отражает изменения в диске зрительного нерва. Методика дает полноценную картину состояния пациента при глаукоме, сахарном диабете.
- Ультразвуковое обследование орбиты. Назначается при травмах внутриглазного и глазничного участков.
Классификация атрофии
- Простая (первичная) и вторичная (послевоспалительная или послезастойная) атрофия
- Частичная и полная атрофия
- Стационарная и прогрессирующая атрофия
- Односторонняя и двусторонняя атрофия
Атрофия может быть полной либо частичной, первичной и вторичной, глаукоматозной, нисходящей. В отдельную категорию выделяют оптическую нейропатию Лебера.
Полная
При полной атрофии нерва у человека пропадают все зрительные функции, изменения диска зрительного нерва характеризуются бледностью, белым или сероватым цветом, суженными сосудами глазного дна.
Частичная
Частичная атрофия наносит меньшие поражения зрительных функций, а изменения диска зрительного нерва отличаются меньшей бледностью. Так, в случае атрофии папилломакулярного пучка, диски зрительного нерва деколорированы только в височной области.
Первичная
Первичная форма атрофии может возникнуть вследствие сифилиса или болезней спинного мозга. Диски зрительных нервов отличаются резкостью границ и сильной бледностью. Зрительная дисфункция быстро развивается, наблюдается концентрическое сужение поля зрения.
Вторичная
При вторичной атрофии видны белые диски зрительных нервов с расширенными венами и нечеткими границами. Подобные атрофии относятся к вторичным ввиду возникновения в качестве следствия другого патологического процесса (к примеру, неврита или застоя).
Глаукоматозная
Выделяют глаукоматозную атрофию — диски нервов сильно бледнеют, образовываются экскавации (ямки), которые изначально локализуются на центральных и височных отделах, а после наблюдается переход в область диска.
Изменения диска нерва при глаукоматозной атрофии характеризуется серостью цвета ввиду особенностей поражения глиальных тканей.
Нисходящая
Нисходящая атрофия зрительного нерва образуется в интрабульбарной части и спускается на диск. При таких изменениях диска, заболевание распространяется по типу первичной атрофии.
После первичного поражения клеток ганглия может возникнуть восходящая атрофия, при которой цветовые изменения диска зрительного нерва характеризуется невыраженным, восковидным цветом, а количество сосудов, находящихся по краям диска, значительно уменьшено (характерный симптом Кестенбаума).
Нейропатия Лебера
Отдельно медики выделяют наследственную оптическую нейропатию Лебера или просто атрофию нерва Лебера.
Отметим, что оптическая нейропатия Лебера характеризуется изменениями в ганглионарных клетках сетчатки. Клиника и симптоматическая картина заболевания такая же, как при обычной атрофии.
Врожденная
Врожденной атрофии зрительного нерва, как таковой, не существует, если брать во внимание типичные офтальмоскопические исследования. Характеристика в большей мере позволяет не определить особенность заболевания, а выставить его возрастной критерий
Если у ребенка наблюдается врожденная форма заболевания, симптомы проявляются сразу после рождения или через несколько дней. Это может привести к полной слепоте с самого детства.
Нисходящая форма недуга
Рассматриваемая патология классифицируется на восходящую и нисходящую формы. При восходящей форме поражаются клетки, находящиеся в сетчатке глаза. При нисходящей частичной атрофии поражаются нервные волокна.
Возникновение нисходящей атрофии зрительного нерва связывают с различными причинами. Патология может возникнуть не только из-за нарушения функциональности или состояния нерва, но и от нарушения деятельности всего организма.
Причиной возникновения может стать нарушение обмена веществ в организме или процесс воспаления. Если не лечить обычную близорукость, может возникнуть нисходящая атрофия.
Отличие между формами нисходящей атрофии заключается в том, что во время вторичной атрофии у диска появляются неровные грани. Может возникнуть воспалительный процесс или застой зрительного нерва.
При рассматриваемой патологии требуется срочное лечение, направленное на спасение функций органов зрения. Но восстановить их практически невозможно. Чем сложнее терапия, тем больше вероятность ее неэффективности.
Если вылечить патологию на ранних стадиях с помощью медикаментов, прогноз будет позитивным. В таком случае зрение сохранится. Для этого ребенку назначают очки или линзы. Терапия проводится по аналогичной схеме, что и у взрослых пациентов:
- применение ноотропов, улучшающих обменные процессы в ГМ;
- стимуляция зрения путем электрического, светового, лазерного и магнитного воздействия.
- При необходимости офтальмолог назначает другие методы терапии. После каждого курса лечения врач осматривает ребенка. После оценки проведенной терапии офтальмолог принимает решение о последующей схеме терапии.
Прогноз при атрофии зрительного нерва у детей
При своевременно начатом лечении прогноз будет благоприятным, если учесть, что у детей поврежденные ткани лучше поддаются восстановлению, чем у взрослых. При малейших проблемам со зрением у детей следует обращаться к специалисту. Пусть это будет ложная тревога, ведь лучше лишний раз проконсультироваться и спросить у врача, что непонятно с малышом, чем потом долго и безрезультативно лечиться. Здоровье детей в руках их родителей.
Эксперт-редактор:
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
‹
7 научных фактов о пользе употребления воды!
7 запахов тела, говорящих о болезнях
›
Причины развития заболевания
Оптическая нейропатия — это процесс, при котором происходит отмирание нервных волокон и замещение их соединительной тканью. В результате нарушается передача изображения от сетчатки к нерву, что и приводит к нарушению или потере зрения.
Фактором, который приводит к развитию патологии, может быть любое заболевание воспалительного характера, сопровождающееся отеком, сдавлением нервных волокон. Среди факторов можно выделить следующие:
- Повышенное внутриглазное давление (глаукома), которое приводит к постоянному сдавлению нервных окончаний и сосудов зрительного аппарата.
- Невриты и патологические процессы сетчатки.
- Внутренние заболевания хронического характера: стойкая гипертензия, атеросклеротические изменения сосудов, сахарный диабет.
- Плохое кровоснабжение сосудов и нервов зрительного аппарата, что приводит к нарушению трофики.
- Инфекционные болезни: активная стадия туберкулеза, энцефалит, менингит, грипп, корь, краснуха, сифилис, гидроцефалия, абсцессы головного мозга.
- Постоянное токсическое воздействие на организм алкоголя в больших дозах, никотина и наркотических препаратов.
- Травматические повреждения глазного яблока.
- Злокачественные новообразования зрительного нерва и спинного мозга.
Правильное определение причины патологического состояния поможет составить план эффективной терапии.
Классификация патологического состояния
По локализации патологического процесса заболевание выделяют два типа заболевания:
- Восходящая: является причиной системных патологий, в частности, заболеваний глаз, сопровождающихся повышением внутриглазного давления. Развивается по направлению головного мозга от сетчатки.
- Нисходящая: развивается от зрительного центра головного мозга к сетчатке. Наиболее частыми причинами считаются травматические повреждения зрительного аппарата, а также онкологические заболевания.
В зависимости от факторов, способствующих развитию болезни, выделяют две ее разновидности:
- Первичная атрофия передается по наследству, поражает исключительно представителей мужского пола от 15 до 25 лет.
- Вторичная является следствием различных системных заболеваний. Болеть могут мужчины и женщины в любом возрасте.
Существуют также врожденные и приобретенные патологии, полные, неполные, частичные, односторонние и двухсторонние.
Симптомы болезни
Признаки атрофии зрительного нерва проявляются в следующем:
- Первым признаком начинающегося заболевания является ухудшение зрения легкой, средней и тяжелой стадии на одном или обоих глазах, которое быстро прогрессирует и не поддается лечению традиционными способами.
- Далее происходит сужение зрительных полей, что проявляется исчезновением бокового видения.
- Видимость становится тоннельной, то есть рассмотреть предметы пациент может только при определенном их расположении относительно глаз.
- На следующем этапе перед глазами появляются темные пятна.
- Снижается реакция зрачков на свет.
- Конечная стадия характеризуется полной атрофией нерва, которая приводит к слепоте.
Патологические изменения развиваются в течение нескольких дней или месяцев. Это зависит от индивидуальных особенностей организма и причины, вызвавшей заболевание.
Методы диагностики
Лечение начинается с различных способов диагностики, с помощью которых определяется степень тяжести патологии:
- Первым этапом станет проверка остроты зрения больного с помощью специальной таблицы.
- Далее проводится исследование глазного дна, которое делают после закапывания специальных капель, расширяющих зрачок.
- Определить точные границы полей зрения можно с помощью периметрии.
- Обязательным будет проведение лазерной доплерографии.
- Определить места поражения зрительного нерва поможет исследование цветового восприятия.
- Выявить характер повреждений возможно с помощью видеоофтальмографии.
- Рентгеновский снимок черепа, а именно турецкого седла, также является обязательным пунктом в диагностике.
- Выяснить вероятную причину заболевания поможет компьютерная томография.
Обязательным будет проведение клинических и биохимических исследований крови, что позволит создать общую картину заболевания.
Диагностика
Диагностическое обследование включает физикальный офтальмологический осмотр. При частичной атрофии тканей зрительного нерва, в одном или обоих глазах выявляется ограничение двигательной активности глазных яблок, птоз (опущение) века в верхней части глаза, нистагм (частые колебательные движения глазных яблок), экзофтальм (смещение глазного яблока в направлении вперед, пучеглазие).
Роговичный рефлекс (реакция роговой оболочки на внешний раздражитель, проявляется смыканием век при прикосновении к роговице) нередко снижен на стороне местонахождения пораженного нерва. Лабораторные методы:
- Анализ крови. Показывает концентрацию холестерина, триглицеридов, липопротеидов низкой и высокой плотности.
- Коагулограмма. Выявляются показатели системы гемостаза – время свертывания крови, период времени, который требуется для формирования плотного сгустка, способного остановить кровотечение.
- Иммуноферментный анализ. Выявляется присутствие в организме вирусных, бактериальных, паразитарных агентов (цитомегаловирус, герпес, токсоплазмоз, туберкулез).
Параллельно изучается степень адаптации органов зрения к темноте, и проводится исследование восприимчивости к цвету. Используется таблица Рабкина, у больных выявляются нарушение восприятия цветовых оттенков, цветоощущения. Основные инструментальные методы:
- Визометрия. Определение остроты зрения.
- Рефрактометрия. Определение степени способности глаза преломлять световые лучи.
- Тест Амслера. Используется офтальмологическая решетка (сетка) для выявления функциональности зрения в центральном поле.
- Периметрия. Определение границ полей зрения.
- Тонометрия. Обычно выявляется повышение показателей внутриглазного давления.
В ходе биомикроскопического исследования чаще выявляется зрачковый дефект афферентного типа (пониженная реакция зрачка на световой раздражитель при сохранении нормальной реакции второго зрачка). В ходе офтальмоскопии (осмотр глазного дна) выполняется оценка состояния клеток сетчатки, сосудов, расположенных в области глазного дна, диска основания зрительного нерва.
Дополнительные методы инструментального обследования: УЗИ сосудов, пролегающих в зоне головы и глаз, МРТ в области орбиты (выявление компрессии орбитального участка зрительного нерва), МРТ головы (определяется состояние элементов кровеносной системы, снабжающей мозг, выявляется наличие внутричерепных объемных процессов – опухоль, киста, очаг кровоизлияния, абсцесс).
Дифференциальная диагностика проводится в отношении других патологий органов зрения (амблиопия – обратимое исключение глаза из зрительного процесса, амавроз – амблиопия истерического генеза, атрофия глаза Лебера наследственного типа, гипоплазия – недоразвитие глазного нерва, колобома – дефект, отсутствие части головки глазного нерва).
Заболевания зрительного нерва
Причиной заболевания зрительного нерва становятся различные факторы и патологические процессы, например:
- отёк диска CN II;
- неврит CN II;
- постбульбарный неврит CN II;
- оптическая невропатия;
- атрофия зрительных нервов.
На основании этих патологических состояний врач может составить план обследования и лечения пациентов с заболеваниями зрительного нерва.
Невриты
Неврит зрительного нерва — это воспаление по всей его длине, включая диск CN II. На глазном дне при неврите зрительного нерва отмечаются гиперемия зрительного нерва, размывание его границ, расширение артерий и вен, кровоизлияние и очаги некроза на поверхности соска и окружающей сетчатки. Характеризуется ранним нарушением зрительных функций с одновременным развитием офтальмоскопических изменений.
Неврит CN II встречается при острых воспалительных заболеваниях нервной системы – менингит, энцефалит, энцефаломиелит, нейросифилис.
Атрофия
В случае атрофии зрительных нервов при офтальмоскопии отмечается побледнение зрительного диска, сужение кровеносных сосудов с сохранностью (при первичной атрофии) или границ износа (при вторичной атрофии) зрительного нерва.
Вторичная атрофия развивается после всех процессов, сопровождающихся невритом зрительного нерва или застойными явлениями. Первичная (простая) атрофия развивается при сифилитическом поражении нервной системы, сдавливании опухолью, рубцовой невроме, и некоторых других причинах.
Сочетание атрофии зрительного нерва в одном глазу с развитием застойного диска зрительного нерва в другом (синдром Фёрстера — Кеннеди) наблюдается при опухолях, туберкулёзе дёсен или поражении лобной доли головного мозга. Атрофия CN II происходит на стороне опухоли.
Ишемическая нейропатия зрительного нерва
Ишемическая нейропатия CN II имеет много общего с цереброваскулярным явлением, называемым инсультом. Патология возникает из-за нарушения кровоснабжения зрительного нерва, что может привести к целому спектру расстройств от ишемии до инфаркта с некрозом.
Тяжесть травмы зависит от степени и продолжительности сосудистой обструкции. Более лёгкие версии ишемической нейропатии могут возникать при временном нарушении кровотока в зрительном нерве, известном как временная потеря зрения.
Как и мозг, CN II не восстанавливается после серьёзного повреждения (инфаркта) и зрительные импульсы, ослабленные этой областью, будут навсегда потеряны.
ВАЖНО! При артериальных повреждениях глаза следует учитывать, что существует повышенный риск подобного ишемического события в других частях тела (например, в сердце, головном мозге или почках).
Колобома
Редкое одностороннее или двустороннее врождённое состояние, вызванное неполным закрытием зародышевой трещины. Первые заметные признаки заболевания обычно появляются на втором году жизни.
Ребёнок, как правило, имеет серьёзные проблемы с балансом — учится ходить, наклоняясь телом или головой в сторону здорового глаза, чтобы исправить перекос в восприятии мира. Часто малыш падает в том же направлении во время ходьбы или сталкивается с предметами, находящимися на его «слепой» стороне. Иногда при фотосъёмке вместо «эффекта красных глаз» наблюдаются белые пятна.
Гипоплазия зрительного нерва
Гипоплазия зрительного нерва — это врождённое состояние, характеризующееся недоразвитием CN II и прилегающих структур средней линии мозга. Причины аномалии до сих пор неизвестны.
У пациентов с гипоплазией зрительный нерв либо отсутствует, либо не развился должным образом. Некоторые люди с такой аномалией имеют порок развития (дисплазия) или отсутствие (агенезия) других структур средней линии мозга, которые физически находятся вблизи зрительного нерва.
Гипоплазия CN II связана с множеством уникальных характеристик, которые отличают её от слепоты или нарушения зрения вследствие других причин. Пациенты демонстрируют широкий диапазон зрения — от довольно хорошей остроты до полной слепоты. В некоторых случаях наличествуют быстрые, непроизвольные движения глаз, которые человек не в состоянии контролировать — так называемый нистагм.
Симптомы поражения зрительного нерва
В зависимости от патологии, вызвавшей повреждение зрительного нерва, симптомы могут разниться. Однако в большинстве случаев присутствуют следующие расстройства:
- постепенная или внезапная потеря зрения, обычно на один глаз;
- сильная затуманенность зрения, которая может перерасти во временную слепоту;
- боль при движении глазных яблок;
- головная боль;
- потеря цветового зрения;
- мерцающие огни в глазах;
- изменения реакции пациента на яркий свет;
- выпадение какого-либо участка поля зрения.