Насколько опасна дилатационная кардимиопатия, лечение и прогноз
Содержание:
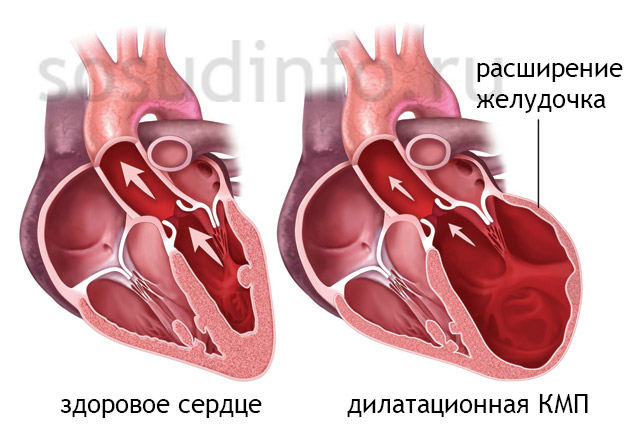
Дилатационная кардиомиопатия
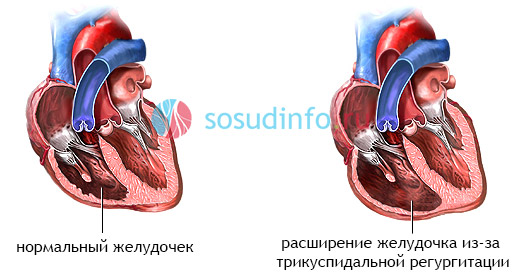
Дилатационная кардиомиопатия (ДКМП) – заболевание, проявляющее себя в увеличении (дилатации) объемов всех камер сердца. Толщина стенок сердечной мышцы в данном случае не изменяется, но возникает систолическая дисфункция, когда у пораженного желудочка сердца (левого или обоих) снижается сократительная функция, способствующая выталкиванию крови. Поскольку выброс крови уменьшается, и ее остатки скапливаются в желудочках, то возникает застой, приводящий к сердечной недостаточности. Поэтому дилатационная форма именуется иногда застойной.
Кардиологи утверждают, что данное заболевание может быть идиопатическим (первичным), причины возникновения которого медицине до сих пор не понятны. Вторичная кардиомиопатия бывает вызвана следующими факторами:
- Наследственность;
- Следствие нарушения регуляции иммунных процессов;
- Вирусное происхождение;
- Токсическое воздействие на повреждение миокарда (алкоголь, наркотики, интоксикация тяжелыми металлами, лекарственная интоксикация);
- Заболевания эндокринной системы;
- Редкие случаи на последних месяцах беременности или в течение полугода после родов (0,5 % от всех случаев);
- Заболевания соединительной ткани;
- Стойкая аритмия.
Заболевание не имеет половых и возрастных предпочтений. В случае наследственности, которой статистика отводит 20 – 25 %, исход может быть самым непредсказуемым.
Схема развития дилатационной кардиомиопатии такова, что в различных областях сердечной мышцы начинают гибнуть клетки. Они, конечно, погибают не сами по себе. На то есть веские причины. Как правило, это какие-то воспалительные процессы сердечной мышцы, вследствие чего больные, пораженные вирусом клетки, становятся опасными для организма, и иммунная система избавляется от них.
На смену мышечной ткани клеток становится соединительная ткань, которая не обладает свойствами, присущими миокарду (эластичность, растяжимость, сократительная активность). Затем, чтобы справиться с насосными функциями сердца, камеры расширяются, увеличиваясь иногда в несколько раз. Работая на износ, стараясь доставить кислород ко всем органам и тканям, сердце учащает ритм. В запущенном состоянии стойкие аритмии способны привести даже к внезапной смерти.
Состояние больных при дилатационной кардиомиопатии
До развития сердечной недостаточности ДКМП не проявляет себя как-то по-особенному. Симптомы кардиомиопатии зависят еще и от того, одна или обе камеры вовлечены в развивающийся патологический процесс. Как правило, именно левый желудочек является тем самым насосом, от которого зависит состояние сердечной деятельности.
Дефицит кислорода не замедлит напомнить о себе одышкой, повышенной утомляемостью, учащением сердечного ритма. В начале заболевания эти симптомы появляются только при физической нагрузке, но потом проявляют себя и в покое. К симптоматике кардиомиопатии относится головокружение, боли в груди и под левой лопаткой, бессонница. Позже могут появиться отеки.
Диагностика
Если не затягивать с обращением к врачу, чтобы не спровоцировать серьезные осложнения, то люди с кардиомиопатией доживают до преклонных лет. Поставить диагноз может только специалист – кардиолог, поскольку большинство из перечисленных выше симптомов может иметь место и при других заболеваниях.
ЭКГЭхоКГ
Лечение дилатационной КМП
Подход к лечению ДКМП мало чем отличается от борьбы с сердечной недостаточностью. Лечение дилатационной кардиомиопатии вторичной сводится к устранению предшествовавшего заболевания, которое привело к таким патологическим изменениям. Терапия направлена на снижение артериального давления. Эффективны препараты бета-блокаторов. В случае неутешительного прогноза пациентам предлагается хирургическое вмешательство, начиная с замены клапанов вплоть до трансплантации сердца.
Лечение
Лечение дилатационной кардиомиопатии нужно начинать при появлении первых признаков заболевания. Помимо ограничения потребления соленых продуктов и жидкости, используют медикаментозную терапию, направленную на устранение симптомов ДКМП. Чаще всего прибегают к назначению следующих классов препаратов:
- ингибиторы АПФ, которые воздействуют на звенья ренин-ангиотензин-альдостероновой системы и уменьшают скорость перестройки миокарда;
- диуретики, способствующие снижению нагрузки на сердце путем уменьшения объема циркулирующей крови;
- бета-блокаторы в основном применяют при тахикардии и аритмии;
- назначение антикоагулянтов позволяет снизить риск образования пристеночных тромбов и развития эмболических осложнений;
- нитраты снижают постнагрузку на правые отделы сердца и уменьшают выраженность легочной гипертензии, кроме того эти препараты расширяют коронарные артерии и уменьшают степень вторичной ишемии.
Лечение народными средствами можно проводить только в комплексной терапии совместно с основными препаратами. Чаще всего для этих целей применяются отвары и настои из следующих растений:
- калина;
- лен;
- брусника;
- морковь.
Первичная и вторичная дилатационная кардиомиопатия может быть излечена лишь при помощи трансплантации сердца. При этом для пересадки используют донорский орган пациента со смертью мозга. Предварительно проводят большое количество анализов на совместимость, а после операции назначают препараты, подавляющие активность иммунитета реципиента. В противном случае существует риск отторжения органа и смерти пациента. Прогноз после такого вмешательства довольно благоприятный, выживаемость более года достигает 85%.
 Трансплантация сердца является единственным радикальным методом лечения ДКМП
Трансплантация сердца является единственным радикальным методом лечения ДКМП
Если же лечить ДКМП только при помощи лекарств, то процесс неуклонно будет прогрессировать, что рано или поздно приведет к инвалидности пациента. Поэтому при выборе тактики лечения необходимо учитывать различные факторы, в том числе возраст и наличие сопутствующих заболеваний.
https://youtube.com/watch?v=OqUtDLZhiS8
Дилатационная кардиомиопатия характеризуется структурными изменениями миокарда и нарушением функции сердца. Ведущими симптомами этого заболевания являются сердечно-сосудистая недостаточность, аритмия и гипоксия. Так как ДКМП может длительно протекать с минимальными проявлениями, нередко первыми признаками патологического процесса становятся эмболические осложнения (инсульт, ТЭЛА, инфаркт). Единственным радикальным методом лечения этого заболевания является пересадка сердца. При помощи медикаментозной терапии можно лишь стабилизировать состояние пациента и замедлить скорость структурных перестроек.
Характерные симптомы
Дилатационная кардиомиопатия прогрессирует медленно, часто пациента вообще может ничего не беспокоить. Редко недуг проявляется после острых респираторных заболеваний (ОРВИ, пневмонии, воспалении лёгких, бронхита). Патогномоничными синдромами дилатационной кардиомиопатии являются сердечная недостаточность, нарушения ритма и проводимости, тромбоэмболии.
Дилатационная кардиомиопатия симптомы имеет характерные для различных нарушений работы сердечно-сосудистой системы. Пациент быстро устаёт, имеет одышку, его дыхание затруднено при горизонтальном положении тела, он кашляет, испытывает удушье. Одна десятая часть больных говорят о кратковременных приступах сдавленной боли в грудной клетке. Застой крови в системе кровообращения чреват тяжестью в правом подреберье, отеканию ног, скоплению жидкости в брюшной полости.
При описываемом недуге нарушается ритм сердцебиения, что имеет следующие признаки: головокружения, обмороки, кратковременный упадок сил.

Иногда симптомом недуга может быть тромбоэмболия артерий – ишемический инсульт, ТЭЛА, это приводит иногда к смерти пациента. Тромбоэмболия возникает чаще в комплексе с мерцательной аритмией, она в свою очередь встречается в 10 — 30% случаев заболевания.
Больного долгое время может совершенно ничего не беспокоить, но заболевание будет прогрессировать. Такая медлительность служит причиной развития тромбоза, нарушением сердечного ритма, возникновением сердечной недостаточности.
Причины. Факторы риска
Это тяжелое поражение миокарда неизвестной этиологии, характеризующееся расширением всех отделов сердца и выраженным снижением сократительной функции сердца.
Болеют чаще мужчины среднего возраста. Больные жалуются на одышку, приступы удушья, отеки, сердцебиение, перебои в области сердца. Часто беспокоят боли в сердце, напоминающие стенокардию.
При объективном обследовании находят выраженную кардиомегалию, ослабление I тона на верхушке, ритм галопа, систолический шум на верхушке и у мечевидного отростка (вследствие относительной недостаточности митрального и трехстворчатого клапанов). Часто имеют место нарушения ритма: экстрасистолии, мерцательная аритмия, пароксизмальные тахикардии. Возможны тромбоэмболические осложнения.
При ЭхоКГ: резкая дилатация полостей сердца, значительное снижение сократительной функции миокарда, диффузная гипокинезия миокарда.
Важнейшее достижение современной кардиологии — понимание, что дилатационная кардиомиопатия — группа заболеваний миокарда, которая неоднородна по своим клиническим проявлениям и, как стало ясно в начале XXI в. по молекулярно-генетическим маркерам.
Болезнь чаще встречают у мужчин старше 30 лет (мужчины/женщины — 3/1). Дилатационная кардиомиопатия — распространенное заболевание.
Частота диагностики новых случаев — 5-8 на 106 стандартного населения в год. В стационар попадают 17 больных ДКМП из 105 всех госпитализируемых больных.
ДКМП — одна из частых причин летального исхода у больных с недостаточностью кровообращения. ДКМП в западных странах составляет 20-25% общего числа больных, страдающих ХСН.
В клинической практике больные с дилатационной кардиомиопатией — больные, страдающие идиопатической (семейной) кардиомиопатией, воспалительной кардиомиопатией (исход миокардита), дилатационной кардиомиопатией ишемического генеза, дилатационной кардиомиопатией алкогольного генеза и т.
д. По сути, врач называет дилатационной кардиомиопатией все ситуации, когда налицо дилатация полостей сердца, а гипертрофия миокарда или рубцы в миокарде после перенесенного ОИМ отсутствуют.
Перечисленные причины приводят к дилатации сердца и обусловливают развитие ХСН, как правило, в молодом возрасте. Таким образом, комбинацию 3 факторов — молодой возраст, отсутствие гипертрофии и дилатация камер сердца — врач объединяет ошибочно в дилатационной кардиомиопатии.
Возможные причины дилатационной кардиомиопатии — алкоголь, дефицит селена, нарушение метаболизма карнитина.
ДКМП может развиться после вирусной инфекции (вирусного миокардита) у 15% больных, существенно реже после родов. Чаще ДКМП носит семейный характер — 25-35%.
- по аутосомно-доминантному типу (56%);
- по аутосомно-рецессивному типу (16%);
- сцепленную с Х-хромосомой (10%);
- по аутосомно-доминантному типу с субклиническими проявлениями патологии скелетных мышц (7,4%);
- с патологией проводящей системы сердца (2,6%);
- редкие формы семейной ДКМП (7,7%).
При семейной дилатационной кардиомиопатии у 80% потомков в первом поколении наблюдают манифестацию ДКМП.
Патогенез ДКМП многофакторный. Ведущий принцип лечения — симптоматическое лечение — коррекция симптомов недостаточности кровообращения. Этиопатогенетическое лечение — разрабатываемое направление в лечении, включает генное лечение, коррекцию иммунного статуса, лечение противовирусными препаратами.
Причины идиопатической дилатационной кардиомиопатии
Заболевание подразделяют на два вида:
- Первичная, или идиопатическая дилатационная кардиомиопатия.
- Вторичная ДКМП.
- Генетическая предрасположенность. Человеку передаются врожденные особенности структуры сердечной мышцы, делающие ее уязвимой для поражения.
- Аутоиммунные патологии — склеродермия, реактивный артрит, гломерулонефрит, системные васкулиты, вызывающие аутоиммунный миокардит (острое воспаление сердца).
https://youtube.com/watch?v=Aao_4IfWOuI
Осложнения
Получить консультацию по медтуризму
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
1. Ингибиторы АПФ — препараты первого выбора. При отсутствии противопоказаний, их назначение целесообразно на всех стадиях развития ДКМП, даже если выраженные клинические проявления хронической сердечной недостаточности (ХСН) отсутствуют.
Свойства: — предупреждают некроз кардиомиоцитов и развитие кардиофиброза; — способствуют обратному развитию гипертрофии; — снижают величину постнагрузки (внутримиокардиальное напряжение); — уменьшают степень митральной регургитации; — применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
Начальная доза: эналаприл — 2,5 мг 2 раза в сутки; рамиприл 1,25 мг 1 раз в сутки; периндоприл 2 мг 1 раз в сутки. При хорошей переносимости дозы необходимо увеличить до 20-40 мг/сутки — эналаприл, 10 мг — рамиприл, 4 мг — периндоприл.
2. Бета-адреноблокаторы целесообразно назначать в комбинации с ингибиторами АПФ. Бета-адреноблокаторы особенно показаны пациентам со стойкой синусовой тахикардией или мерцательной аритмией. Используют любые бета-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол). Терапию начинают с малых доз препаратов, постепенно увеличивая дозу до максимально переносимой. В первые 2-3 недели лечения бета-адреноблокаторами у части пациентов возможно уменьшение фракции выброса и ударного объема, а также некоторое ухудшение состояния, что обусловлено в основном отрицательным инотропным действием препаратов. Тем не менее у основной части таких пациентов постепенно начинают преобладать положительные эффекты бета-адреноблокаторов, связанные со стабилизацией нейрогормональной регуляции кровообращения, восстановлением плотности бета-адренорецепторов на клеточных мембранах кардиомиоцитов и уменьшением кардиотоксического действия катехоламинов . Со временем возрастает фракция выброса и уменьшаются клинические проявления ХСН.
3. При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
4. Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
5. Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ. Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется. Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
6. Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал). У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Трансплантация сердца — высокоэффективный способ лечения рефрактерных к медикаментозной терапии кардиомипатий. Показания: — быстрое прогрессирование сердечной недостаточности; — отсутствие эффекта от консервативной терапии; — возникновение жизнеопасных нарушений сердечного ритма; — высокий риск тромбоэмболических осложнений.
Лечение
Специфического лечения заболевания не существует.
Вторичная дилатационная кардиомиопатия требует:
- отмены алкоголя при наличии алкогольной зависимости;
- лечения системных заболеваний соединительной ткани и эндокринной системы.
Поскольку эффективное воздействие на причины развития дилатационной кардиомиопатии требует установленной этиологии заболевания, лечение в основном сосредоточено на устранении хронической сердечной недостаточности, которая развивается при ДКМП. Консервативное лечение включает:
- Диету, ограничивающую употребление соли и жидкости.
- Физические нагрузки, которые подбираются индивидуально.
- Употребление ингибиторов АПФ (ангиотензин-превращающего фермента), которые поддерживают в норме АД, уменьшают повреждение мышцы сердца, снижают скорость образования в сердце рубцовой ткани. Дозировка подбирается в индивидуальном порядке.
- Употребление антагонистов рецепторов к ангиотензину. Эта группа препаратов обеспечивает более полную блокировку фермента, превращающего ангиотензин. Обычно назначается при непереносимости ингибиторов АПФ, но возможно и комбинированное лечение этими препаратами.
- Применение бета-адреноблокаторов, которые контролируют ритм сердца и АД. Назначаются обычно совместно с ингибиторами АПФ при наличии у пациента учащенного сердцебиения.
- Употребление антагонистов рецепторов к альдостерону. Эти препараты обладают слабым мочегонным действием и задерживают в организме калий. Назначаются обычно при выраженной сердечной недостаточности.
- Применение диуретиков. Эти мочегонные препараты, удаляющие избыток солей и жидкости из организма, назначаются пациентам, которые страдают задержкой жидкости в организме.
При мерцательной аритмии, которая сочетается с пониженной сократительной способностью сердца, назначаются сердечные гликозиды.
Для лечения и профилактики отрыва кровяных сгустков от места их образования и последующего закрытия этими сгустками сосуда (тромбоэмболия) используются:
- Дезагреганты, которые нарушают склеивание тромбоцитов и замедляют свертываемость крови. Назначаются всем больным с дилатационной кардиомиопатией, если нет противопоказаний.
- Антикоагулянты, которые предотвращают образование новых кровяных сгустков (тромбов). Назначаются при мерцательной аритмии или наличии тромбов в полости сердца.
- Тромболитические средства, которые растворяют имеющиеся тромбы.
При желудочковых аритмиях назначаются антиаритмические средства.
Для лечения дилатационной кардиомиопатии используются также хирургические методы, которые включают:
- Ресинхронизирующую терапию, направленную на восстановление нарушенной внутрисердечной проводимости путем имплантации трехкамерного электростимулятора. Размещенные в желудочках и правом предсердии электроды образуют электрические импульсы, которые передаются сердцу. Данный метод улучшает сердечный кровоток и предупреждают развитие тяжелых осложнений у больных, страдающих неодновременным сокращением желудочков или их мышечных пучков.
- Динамическую кардиомиопластику, которая заключается в оборачивании сердца частью широчайшей мышцы спины. Улучшает способность переносить физическую нагрузку и снижает потребность в приеме лекарств, но на срок жизни влияет не существенно.
- Имплантацию внесердечного (экстракардиального) каркаса, который является сетью, состоящей из скрученных и расположенных слоями нитей. Каркас располагается на границе желудочков и предсердий. Форма и размер имплантата подбираются в индивидуальном порядке при помощи специально изготовленного пластикового макета. Объем максимально растянутого каркаса должен соответствовать максимальному объему сердца в его расслабленном состоянии. Благодаря эластичности сетки обеспечивается постепенное уменьшение объема желудочков. Процедура безопасна, но в настоящее время достаточное количество данных о ее отдаленных последствиях отсутствует.
- Трансплантацию (пересадку) сердца. Эта операция значительно удлиняет срок жизни, но используется относительно редко из-за нехватки донорских сердец и высокой стоимости операции.
- Имплантацию насосов, которые вживляются в области верхушки левого желудочка сердца. Эти устройства механической поддержки, перекачивая кровь в аорту, удлиняют срок жизни и увеличивают переносимость нагрузок. При этой операции существует риск развития инфекционных осложнений, тромбозов и тромбоэмболии.
Тяжелая недостаточность клапанов устраняется путем их протезирования.
Лечение дилатационной кардиомиопатии
Устранить болезнь у ребёнка и взрослого можно при помощи таких консервативных методов:
- приём лекарственных препаратов;
- соблюдение щадящего рациона, предусматриваемого ограничение употребления жидкости и поваренной соли;
- индивидуально составленной для каждого пациента программы физических нагрузок.
Стоит отметить, что лечение народными средствами при дилатационной кардиомиопатии проводить нецелесообразно, поскольку это не только не поможет избавиться от недуга, но и в значительной мере повысит вероятность развития осложнений.
Медикаментозная терапия включает в себя использование:
- бета-адреноблокаторов;
- диуретиков;
- АПФ;
- антагонистов рецепторов к ангиотензину и альдостерону;
- сердечных гликозидов;
- дезагрегантов и антикоагулянтов.
При неэффективности неоперабельных способов лечения обращаются к хирургическому вмешательству. Операция может быть направлена на:
- вживление трехкамерного электростимулятора;
- оборачивание сердца участком мышцы спины;
- имплантацию внесердечного сетчатого каркаса;
- протезирование сердечных клапанов;
- пересадка донорского органа;
- вживление насосов, поддерживающих нормальную работу левого желудочка.
Лечение дилатационной кардиомиопатии и ее симптомов заключается в адекватной коррекции признаков сердечной недостаточности. В первую очередь необходимо ограничить физическую нагрузку и количество потребляемой соли и жидкости.
Всем больным с симптомами дилатационной кардиомиопатии при отсутствии противопоказаний необходимо назначать для лечения ингибиторы АПФ (каптоприл, эналаприл, рамиприл, периндоприл и др.), в том числе даже при отсутствии застойной сердечной недостаточности.
Препараты этой группы для лечения дилатационной кардиомиопатии не только дают симптоматический эффект, но и предупреждают развитие и прогрессирование признаков сердечной недостаточности. При появлении задержки жидкости ингибиторы АПФ комбинируют для лечения с диуретиками, в основном фуросемидом.
Медикаментозное
| Ингибиторы АПФ |
|
| Бета-блокаторы |
|
| Диуретики |
|
| Сердечные гликозиды |
|
Эти препараты способны уменьшить отечность конечность, ослабить проявления одышки, уменьшить утомляемость и улучшают общее качество жизни.
| Разжижающие кровь (антикоагулянты) | Они способствуют уменьшению образования тромбов. К ним относятся: аспирин, ацекардол и другие. |
| Нитраты | Они назначаются при прогрессирующей одышке. Вводятся внутривенно, в условиях стационара. |
| Антагонисты кальциевых каналов | Применяются в качестве замены бета-блокаторов, при непереносимости к ним. Если наблюдаются сбои в работе левого желудочка, а именно систолической функции, эти препараты также могут быть противопоказаны. |
Хирургическое
| Трансплантация сердца | Замена больного органа на здоровый. |
| Имплантация электрокардиостимулятора | Назначают при сбое в желудочной проводимости, а также при развитии несинхронных сокращений у желудочков и предсердия. |
| Имплантация кардиовертера | Назначают при присутствии угрожающих жизни тахиаритмий со стороны желудочков. |