Болезнь шарко: симптомы и лечение
Содержание:
- Классификация БАС и симптомы
- Симптомы
- Процедуры и операции
- Способы лечения
- Online-консультации врачей
- Симптомы
- Диагностика Невральной амиотрофии Шарко–Мари–Тута:
- Спинальные амиотрофии
- Как проявляется болезнь Шарко-Мари-Тута
- Принципы диагностирования
- Факторы риска и причины ШMT
- 1.2.2. Невральная амиотрофия шарко-мари-тута.
- Народные способы лечения
- Клиническая картина
Классификация БАС и симптомы
Амиотрофический склероз (он же болезнь Лу Герига) классифицируется многообразно, учитывая различные факторы. Симптомы БАС будут описаны также здесь, так как они разнятся в зависимости от формы заболевания.
Важным фактором является то, какой мотонейрон вовлечен в дегенеративные процессы – верхний или нижний, а также периферический или центральный. Обыкновенно симптоматика включает в себя признаки вовлечения как нижнего, так и верхнего моторного нейрона. Существуют и изолированные варианты поражения каждого из моторных нейронов. Поражение верхнего мотонейрона (изолированное) является в клинической классификации ничем иным, как высокой формой БАС.
Огромное значение имеет локализация патологического процесса на момент дебюта заболевания. Данные в отечественной и зарубежной литература разнятся.
Зарубежные источники считают, что уместно разделение по первичному очагу на бульбарную и спинальную формы.
Спинальная (то есть, с первичным вовлечением спинного мозга) характеризуется гипотрофией мышц рук и ног, ассиметричной слабостью, а также признаками поражения верхнего мотонейрона: повышенные рефлексы сухожилий, спастичность, клонусы, патологические рефлексы.
Отечественная классификация в рамках спинальной формы дебюта также выделяет как отдельные нозологические единицы пояснично-крестцовую и шейно-грудную, шейную формы.
Пояснично-крестцовый БАС
Существует две формы заболевания – при первичном поражении периферического и центрального мотонейрона (того, который находится в головном мозге). В первом случае симптоматика характеризуется слабостью в одной конечности, которая постепенно охватывает и вторую, атрофией мышц, снижением рефлексов сухожилий. Характерны непроизвольные незначительные подергивания мышц, которые называются фасцикуляции. Позднее появляются бульбарные симптомы – неспособность жевать и глотать, затруднение или полная невозможность дышать.
Во втором случае сразу поражается и центральный, и периферический нейрон, в связи с чем описанные выше симптомы охватывают сразу все мышцы больного. Позднее присоединяются бульбарный синдром, насильственные смех и плач.
Шейно-грудная форма
Симптоматика схожа с пояснично-крестцовой БАС, за исключением того, что первыми поражаются верхние конечности, а затем появляются признаки болезни в ногах. После этого атрофия достигает бульбарного тракта и возникают проблемы с глотанием, жеванием и дыханием.
Бульбарная форма
В таком случае на первый план выводится поражение нервных клеток в головном мозге, которые располагаются в бульбарных центрах головного мозга. Эти участки находятся в продолговатом мозге, и они отвечают за дыхание, глотание. Именно поэтому при бульбарной форме БАС первыми симптомами являются именно нарушение речи, глотания, повышение рвотного рефлекса. Только позднее присоединяются симптомы поражения моторных нейронов на нижних и верхних конечностях. То есть, данная форма заболевания является прямой противоположностью вышеизложенных вариантов.
Высокая форма БАС
Если ранее говорилось только о поражении периферических или бульбарных нейронов во время дебюта болезни, то при высокой форме первыми поражаются именно центральные нейроны двигательного пути. Вся симптоматика очень схожа с тем, что возникает при пояснично-крестцовой и шейно-грудной формах, за исключением того, что болезнь одновременно охватывает все части тела. К тому же, к нарушениям со стороны двигательной системы и моторных нейронов присоединяются психические расстройства – снижение интеллекта, ухудшение памяти, деменция.
Последние две формы бокового амиотрофического склероза являются наименее благоприятными – больные с такими симптомами имеют шансы на гораздо более короткую жизнь, чем с шейно-грудной или пояснично-крестцовой формами. Это связано с тяжестью симптоматики и скоростью прогрессирования.
Симптомы
Синдром Тута может различаться разными симптомами. Чтобы вовремя диагностировать заболевание и приступить к лечению, необходимо тщательно наблюдать за своим состоянием.
Если вы заметили у себя один или несколько указанных ниже симптомов, то в ближайшее время обратитесь к врачу. В детском возрасте недуг практически не проявляет себя, ввиду этого диагностировать заболевание можно только у людей, достигших 14 лет.
Основные симптомы патологии:
- усталость в мышцах ног. Отмечается, что больному удобнее шагать на месте, нежели стоять и не двигаться,
- понижается чувствительность конечностей, на теле наблюдается «гусиная кожа», появляется парестезия,
- если недуг не лечить, то при прогрессировании происходит частичная атрофия мышц,
- трудности в работе указательного и большого пальца,
- повышенный нижнечелюстной рефлекс, слабеют жевательные мышцы, происходит провисание неба и дистрофия языка,
- уменьшается в размерах мускулатура голеней,
- ступня деформируется и издалека напоминает перевернутую бутылку,
- изменение походки. Человек старается как можно выше поднять колени.
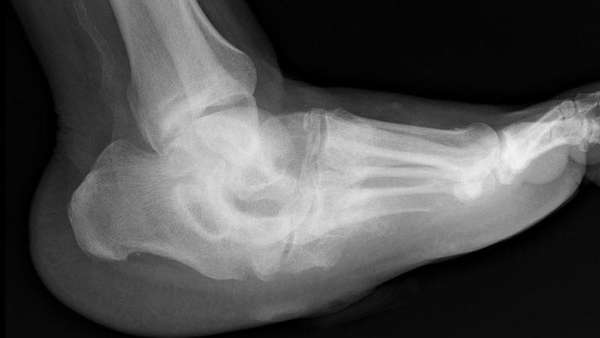
Опасная особенность данного синдрома – его медленное развитие. Если с момента проявления первичных признаков прошло очень много времени, то у больного наблюдается поражение нервных окончаний нижних и верхних конечностей.
Процедуры и операции
Особое внимание уделяется немедикаментозным методам терапии. Комплекс мероприятий, позволяющих достичь максимального терапевтического эффекта:
- Лечебная физическая культура. Регулярные занятия ЛФК повышают мышечный тонус. Наибольший эффект достигается при достижении пассивных упражнений (занятия вместе со специалистом) и активных (выполняются самостоятельно).
- Электростимуляция. Направленная подача электрических импульсов улучшает проводимость по периферической нервной системе, активирует метаболические процессы в паретичных мышцах, усиливает нейротрофику.
- Бальнеотерапия. Грязевые аппликации и грязевые ванны замедляют формирование контрактур и улучшают работу вегетативной нервной системы.
- Массаж. Различные виды массажа (аппаратный и ручной) улучшают лимфатический отток и нормализуют кровообращение. Рекомендован расслабляющий, стимулирующий и вибрационный массаж.
- Ортопедическая терапия. Ношение специальной ортопедической обуви позволяет предотвратить развитие грубой деформации. Из-за мышечной слабости развивается нестабильность суставов. Подтяжки, ортезы и другие специальные приспособления используются для фиксации стоп в необходимом положении.
При комплексном подходе к терапии повышается уровень мышечной силы, нормализуется походка и исправляются различные нарушения равновесия. Грамотно подобранное лечение повышает социальную и бытовую адаптацию, восстанавливает работоспособность пациента.
Способы лечения
В настоящее время медики и ученые всего мира не смогли разработать радикальные варианты избавления от описываемого заболевания. Поэтому для снижения неприятных ощущений у людей с ШМТ применяется симптоматические методики. Больному делают курсы внутримышечного введения витаминов группы В и Е. Для повышения состояния трофики используется АТФ и прочие вещества. Пациентам предписываются ингибиторные препараты холинэстеразы, фармакологические средства для повышения микроциркуляции, особый вид кислот и прочие лекарства. Помимо разных медикаментов больным рекомендуется проходить физтерапевтические процедуры. К ним относятся:
- Электрофорез — при которой организм человека подвергается влиянию электрических сигналов.
- Амплипульстерапия.
- Диадинамотерапия
- Грязелечение.
- Ультразвуковое лечение.
- Оксигенобаротерапия.
- Водолечение в сероводородных, сульфидных, хвойных, радоновых ваннах.

Именно для такого используется ЛФК и массажные сеансы.
При острой необходимости врач-ортопед может предписывать разные ортопедические приемы.
Online-консультации врачей
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация сурдолога (аудиолога) |
| Консультация психолога |
| Консультация невролога |
| Консультация хирурга |
| Консультация иммунолога |
| Консультация косметолога |
| Консультация диетолога-нутрициониста |
| Консультация уролога |
| Консультация эндокринолога |
| Консультация гинеколога |
| Консультация специалиста по лазерной косметологии |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация психоневролога |
| Консультация доктора-УЗИ |
Новости медицины
Футбольные фанаты находятся в смертельной опасности, 31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов, 28.01.2020
Назван легкий способ укрепить здоровье, 20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон, 15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19, 12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек, 11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек, 04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет, 27.02.2020
Симптомы
Клиническая картина болезни имеет общие симптомы независимо от типа, но при этом может проявляться индивидуально. Даже в одной семье, когда заболевание провоцируется одним и тем же геном, у двух близких родственников оно далеко не всегда проявляется одинаково.
Общие симптомы болезни Шарко:
- атрофия мышц дистальных отделов конечностей (голень, предплечье);
- появление нечувствительных участков, онемение (без «мурашек» и покалываний);
- нарушение рефлексов;
- увеличение свода стопы (утолщение голеностопного сустава);
- сколиоз, кифоз, другие деформации скелета.
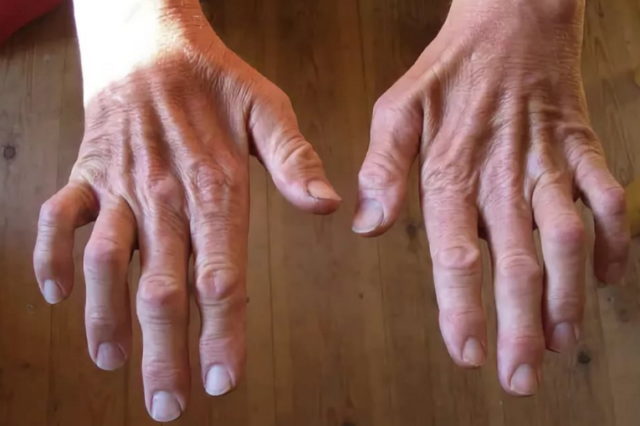
Дополнительные симптомы при 1-м типе болезни:
- сильные судороги в мышцах голени (чаще в передних отделах) после физической нагрузки;
- нарастающая слабость мышц;
- изменение походки, у детей – ходьба на цыпочках;
- нарушение тонуса мышц-сгибателей и разгибателей;
- молоткообразная форма пальцев ног (вместе с увеличением свода стопы);
- атрофия мышц ног, начиная с дистальных (дальних) отделов – от стопы к колену; «аистообразная», «бутылкообразная» форма ног;
- по мере развития болезни – дрожание рук, слабость пальцев, нарушение мелкой моторики;
- нарушение сухожильных и периостальных рефлексов в области кистей и стоп;
- нарушение вибрационной, тактильной, а затем термальной и болевой чувствительности кистей и стоп;
- утолщение нервных стволов;
- искривления позвоночника;
- возможна атипичная форма болезни в виде синдрома Руси-Леви: топтание при попытке стоять неподвижно, неустойчивость при ходьбе, сильное дрожание рук в статичном положении, ночные судороги в икроножных мышцах, парезы.
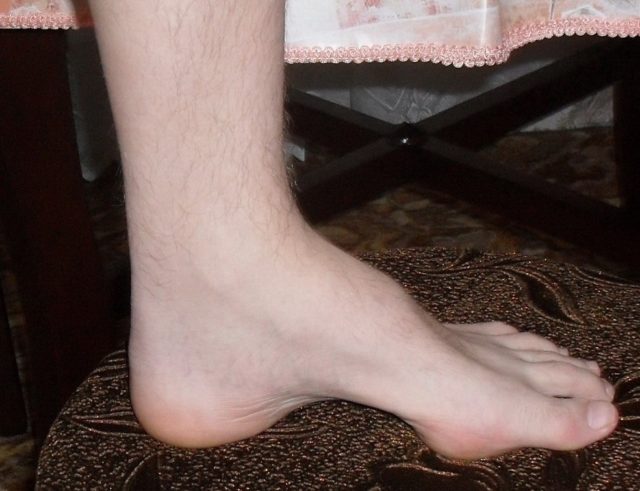
Особенности 2-го типа заболевания:
- изменения подъема стопы и формы пальцев встречаются реже, чем при 1-м типе;
- не наблюдаются утолщения нервных стволов;
- меньшая степень нарушения чувствительности;
- наблюдается синдром беспокойных ног перед сном;
- реже встречается ослабевание мышц в руках;
- возможно нарушение слуха (когда болезнь передается по женской линии);
- транзисторная энцефалопатия после физической активности на высоте: нарушения речи, шатание при ходьбе, затрудненное глотание, слабость проксимальных (ближних к туловищу) отделах конечностей.
Проявлением данной патологии обоих типов могут стать аутоиммунные реакции, когда вырабатываемые организмом специальные антитела разрушают миелиновые оболочки нервных волокон.
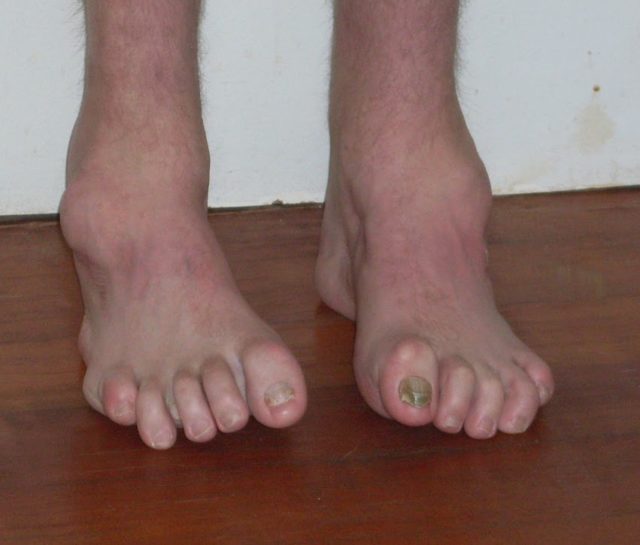
Диагностика Невральной амиотрофии Шарко–Мари–Тута:
Диагноз строится на основании данных генеалогического анализа (аутосомно-доминантный, аутосомно-рецессивный, рецессивный сцепленный с Х-хромосомой тип наследования), особенностей клиники (атрофии дистальных отделов конечностей, расстройства чувствительности по полиневритическому типу, медленное прогрессирующее течение), результатов глобальной, игольчатой и стимуляционной электромиографии (снижение скоростей проведения по чувствительным и двигательным волокнам периферических нервов) и в ряде случаев биопсии нервов.
Дифференцировать заболевание следует от дистальной миопатии Говерса–Веландера, наследственной дистальной спинальной амиотрофии, миотонической дистрофии, периферических нейропатий, интоксикационных, инфекционных полиневритов и других болезней.
Спинальные амиотрофии
Спинальная амиотрофия представляет собой прогрессирующее заболевание в результате которого поражаются нервные клетки спинного мозга. Это не одно заболевание, сюда входит целая группа болезней: болезнь Арана-Дюшена, болезнь Вердинга-Гоффмана и ряд других более редких заболеваний.
Несмотря на многочисленность заболеваний, входящих в данную группу, все они проявляются сходными симптомами. Это выражается в том, что со временем развиваются вялые параличи, ослабевают сухожилия. Как правило, поражения ассиметричны. Особенности каждого заболевания в том, что страдают вначале различные группы мышц.
Например, при заболевании Вердинга-Гоффмана у больного наблюдается слабость, в основном страдают мышцы туловища. Исследователи отмечают высокий процент кровного родства среди родителей заболевших. Данное заболевание подразделяется на виды в зависимости от времени появления и прогрессирования заболевания: врожденная, ранняя детская и поздняя.
Развитие врожденной амиотрофии происходит в первые месяцы жизни малыша. Данное заболевание, как правило, сочетается с другими пороками. При запоздалом лечении высока вероятность летального исхода. Причиной последнего является сердечнососудистая и дыхательная недостаточность, которая развивается из-за слабости дыхательных мышц.
Ранняя детская амиотрофия развивается в возрасте от полугода до одного года. Изначально поражаются мышцы туловища и ног, в дальнейшем происходит нарушение работы всех групп мышц. Обнаружить это заболевание достаточно просто.
Малыш не встает на ножки, не может сидеть и с трудом захватывает игрушки. Характерной чертой также является небольшое подергивание мышц, особенно языка. Если вовремя не приступить к лечению, то развивается полная гипотония мышц и паралич. Ребенок с таким заболеванием не доживает до 15 лет.
Поздняя амиотрофия проявляется в возрасте от двух с половиной до трех с половиной лет. В это время ребенок уже устойчиво стоит на ногах и свободно передвигается в пространстве.
Симптомами этого заболевания является неуверенность при ходьбе и частые падения. Данное заболевание постепенно прогрессирует, поражая все большую группу мышц. В итоге к десяти годам ребенок перестает самостоятельно передвигаться и не может себя обслуживать. Прожить с подобным заболеванием человек может лишь максимум до 30 лет.
Доброкачественная спинальная амиотрофия Кугельберга-Веландер. Отдельное заболевание, которое входит в группу болезней спинальной амиотрофии. Отдельная группа исследователей считает, что данное заболевание является разновидностью болезни Вердинга-Гоффмана.
Данное заболевание медленно прогрессирует, развивается, как правило, в мышцах туловища и постепенно распространяется на конечности. Сопровождается общей слабостью. Наблюдается у детей в возрасте от трех до семнадцати лет. Характерной чертой данной болезни является также избыточная масса тела. Люди с подобным заболеваниям доживают до глубокой старости и сохраняют способность самостоятельно передвигаться.
Болезнь Арана-Дюшера наблюдается у лиц в старческом возрасте. Характеризуется ослаблением мышц конечностей. Само течение болезни медленное. Наблюдается подергивание мышц, а в отдельных случаях и параличи. Смерть при данном заболевании наступает от бронхопневмонии.
Как проявляется болезнь Шарко-Мари-Тута
Болезнь Шарко-Мари-Тута проявляется даже в пределах одной семьи не всегда одинаково. И дело не в многообразии её признаков. А в том, что гены, кодирующие данную патологию, способны с разной степенью выраженности формировать симптомы. Проще говоря, имея идентичную «поломку» в хромосомах, признаки недуга у отца и сына будут иметь индивидуальную окраску.
Общие симптомы
Клиническая картина заболевания практически не зависит от его типа и включает:
- атрофию мышц дистальных, то есть наиболее отдалённых от туловища, отделов конечностей;
- снижение сухожильных и периостальных рефлексов;
- изменение чувствительности, характеризующееся её выпадением, но никогда не сопровождающееся появлением ощущения покалывания или «ползания мурашек»;
- деформацию опорно-двигательного аппарата – сколиоз, увеличение свода стопы и др.
Но всё же существует ряд признаков несколько отличающих течение заболевания при различных его вариантах.
Первый тип
Болезнь Шарко-Мари-Тута первого типа нередко протекает в исключительно стёртой форме, при которой пациенты не ощущают изменений в организме и не обращаются за медицинской помощью вообще. Если же патология себя проявила, то происходит это в период первого, максимум второго, десятилетия жизни.
При этом наблюдаются:
- болезненные судороги в мышечном массиве голени, причём редко в икроножной мышце, чаще в передней группе мышц. Подобные спазмы нарастают после периода длительной физической нагрузки (ходьбы, занятий спортом, езде на велосипеде);
- изменения в походке, связанные с постепенным усилением слабости в мышцах. При этом у детей это может дебютировать в хождении на цыпочках;
- деформация стоп с формированием высокого свода последних и наличием молоточкообразных пальцев, которая развивается как результат дисбаланса в тонусе сгибателей и разгибателей;
- атрофия мышц, начинающаяся со стоп и поднимающаяся на голень. Затем процесс затрагивает кисть – появляется тремор в руках и выраженная слабость в пальцах, особенно при попытке выполнять мелкие движения. К примеру, застёгивать пуговицы, перебирать крупу;
- угнетение или полное отсутствие сухожильных и периостальных рефлексов, а именно ахиллового, карпорадиального, при сохранных с более проксимальных отделов рук и ног. То есть коленный и рефлексы с двуглавой и трёхглавой мышцы остаются интактными;
- нарушения чувствительности в кистях и стопах, выражающиеся в её постепенном выпадении. Причём стартует патология с вибрационной и тактильной сферы, распространяясь на суставно-мышечные и болевые ощущения;
- сколиоз и кифосколиоз;
- утолщение нервных стволов, чаще всего поверхностного малоберцового и большого ушного.
Для болезни Шарко характерна атрофия мышц именно в дистальных отделах конечностей. При этом если не выражена подкожно-жировая клетчатка, объём голени и бедра разительно отличается, и ноги приобретают вид таковых у аиста или походят на перевёрнутую бутылку для шампанского.
Невральная амиотрофия Шарко Мари первого типа имеет атипичные формы. Одна из них — синдром Руси-Леви, при котором наблюдается выраженный тремор при попытке удержать руки в одном положении и неустойчивость при ходьбе. Сюда же относится заболевание, проявляющееся, помимо стандартных симптомов, парезами, гипертрофией мышц голени, резким выпадением чувствительности и ночными судорогами в икроножных мышцах.
Второй тип
Для болезни Шарко-Мари-Тута второго типа, кроме более позднего начала, характерны:
- менее выраженные изменения чувствительности;
- более редкая встречаемость деформаций стопы и пальцев;
- наличие синдрома беспокойных ног (возникают неприятные ощущения в ногах во время отхода ко сну, заставляющие пациента двигаться, что облегчает состояние);
- нередко сохранная сила в кисти;
- отсутствие утолщения нервных стволов.
При синдроме Шарко-Мари-Тута, передающемся через Х-хромосому, могут встречаться нейросенсорная тугоухость (снижение слуха) и транзиторная энцефалопатия, возникающая после физической нагрузки на высоте. Для последней характерно появление симптомов через 2-3 дня после занятий. Признаками патологии становятся шаткость, нарушение речи, глотания, слабость в проксимальных отделах рук и ног. Обычно клиническая картина недуга исчезает самостоятельно в течение пары недель.
Принципы диагностирования
Для установления диагноза бокового амиотрофического склероза необходима совокупность симптомов:
- признаки инфицирования периферического нейрона, которые подтверждаются электрофизиологическими способами обследования (электромиография);
- симптомы инфицирования центрального мотонейрона (повышение мышечного тонуса, повышение сухожильных рефлексов, патологические стопные и кистевые симптомы);
- постоянное прогрессирование заболевания с вовлечением новых массивов мышц;
- патоморфологическим обследованием (биопсия).
Большая роль отводится исключению иных болезней, проявляющихся симптомами, которые похожи на боковой амиотрофический склероз.
При подозрении на болезнь Шарко после тщательного неврологического осмотра, сбора анамнеза и жалоб пациенту назначается:
- МРТ;
- ЭМГ;
- генетический молекулярный анализ;
- анализ ликвора (спинномозговой жидкости);
- лабораторные исследования (содержание креатинина, определение количества АсАТ, АлАТ, КФК).
Факторы риска и причины ШMT
ШMT является наследственным заболеванием, так что люди, которые имеют близких родственников с заболеванием, имеют более высокий риск развития болезни.
Заболевание поражает периферические нервы. Периферический нервы состоит из двух основных частей: аксона — внутренняя часть нерва и миелиновой оболочки, которая является защитным слоем вокруг аксона. ШМТ может влиять на аксон и миелиновую оболочку.
При ШMT 1
мутируют гены, которые вызывают распад миелиновой оболочки. В конце концов, повреждается аксон, и мышцы пациента больше не получают четких сообщений от мозга. Это приводит к мышечной слабости и потере чувствительности или онемению.
При ШМТ 2
мутирующий ген влияет непосредственно на аксоны. Сигналы передаются не достаточно сильно, чтобы активизировать мышцы и органы чувств, так что пациенты имеют слабые мышцы, плохую чувствительность или онемение.
ШМТ 3
илиболезнь Дежерин-Соттас , редкий тип заболевания. Повреждение миелиновой оболочки приводит к выраженной мышечной слабости и чувствительности. Симптомы могут быть заметны у детей.
ШМТ 4
является редким заболеванием, которое влияет на миелиновую оболочку. Симптомы обычно появляются в детстве, и пациенты часто нуждаются в инвалидном кресле.
ШМТ Х
вызывается мутацией Х-хромосомы. Она чаще встречается у мужчин. Женщина с CMT X будет иметь очень слабые симптомы.
1.2.2. Невральная амиотрофия шарко-мари-тута.
Частота 1:500000 населения. Наследуется по аутосомно-доминантному, аутосомно-рецессивному сцепленному с Х-хромосомой типу. Обнаруживается сегментарная демиелинизация в нервах, в мышцах — денервация с явлениями «пучковой» атрофии мышечных волокон.
КЛИНИКА. Первые признаки заболевания чаще проявляются в 15 — 30 лет, реже в дошкольном возрасте. Характерными симптомами являются мышечная слабость, патологическая утомляемость в дистальных отделах ног. Больные быстро устают при длительном стоянии на одном месте и нередко для уменьшения утомления в мышцах прибегают к ходьбе на месте («симптом топтания«). Реже заболевание начинается с чувствительных расстройств — болей, парестезий, ощущения ползания мурашек. Атрофии первоначально развиваются в мышцах голеней и стоп. Мышечные атрофии, как правило, симметричные. Поражается перонеальная группа мышц и передняя большеберцовая мышца. Вследствие атрофий ноги резко сужаются в дистальных отделах и приобретают форму «перевернутых бутылок» или «ног аиста». Стопы деформируются, становятся «выеденными» с высоким сводом. Парез стоп изменяет походку больных. Они ходят, высоко поднимая ноги; ходьба на пятках невозможна. Атрофии в дистальных отделах рук — мышцах тенара, гипотенара, а также в мелких мышцах кистей присоединяются позже. Ахилловы рефлексы снижаются в ранних стадиях болезни, а коленный рефлекс, рефлекс с трех-двуглавой мышц плеча длительное время остаются сохранными. Чувствительные расстройства объективно определяются нарушениями поверхностной чувствительности по периферическому типу (тип «перчаток» и «носков»). Часто имеются вегетативно-трофические нарушения — гипергидроз стоп и кистей, гиперемия кистей и стоп. Интеллект обычно сохранен.
Течение медленно прогрессирующее. Прогноз благоприятен.
Диагностика. Тип наследования, атрофии дистальных отделов конечностей, расстройства чувствительности по полиневритическому типу, медленное прогрессирующее течение, результаты электромиографии (снижение скорости проведения по периферическим нервам), биопсия нервов.
ЛЕЧЕНИЕ ПМД. Применяют витамины группы В, С Е, а также АТФ, церебролизин, ноотропил, энцефабол, фосфаден, карнитина хлорид, метионин, лецитин, глутаминовая кислота, ретаболил. Положительный эффект дают антихолинэстеразные препараты (прозерин, местинон, галантамин). Показаны средства, улучшающие микроциркуляцию: никотиновая кислота, трентал, пармидин. Наряду с медикаментозной терапией применяют ЛФК, массаж, электрофорез лекарственных средств (прозерин, кальция хлорид), диадинамические токи, синусоидальные модулированные токи, электростимуляция, ультразвук, озокерит, грязевые аппликации, радоновые, хвойные, сульфидные и сероводородные ванны, оксигенобаротерапия. Показано ортопедическое лечение при контрактурах конечностей, умеренной деформации позвоночника и асимметричном укорочении конечностей.
13.2. Семейная атаксия фридрейха.
Наследственное дегенеративное заболевание нервной системы, характеризующееся синдромом поражения задних и боковых столбов спинного мозга. Тип наследования аутосомно-рецессивный с неполной пенетрантностью патологического гена. Мужчины и женщины болеют одинаково часто.
КЛИНИКА. Начало заболевания относится к 6 — 15-летнему возрасту. Первым симптомом болезни является неустойчивая походка. В ранних стадиях атаксия выражена преимущественно в ногах. По мере прогрессирования заболевания нарушения координации распространяются на руки и лицо. При неврологическом обследовании выявляются крупноразмашистый нистагм, атаксия в руках и ногах, адиадохокинез, дисметрия, скандированная речь, расстройства мышечно-суставного чувства и вибрационной чувствительности. Нарушается почерк. Ранним симптомом является снижение, а затем угасание сухожильных и периостальных рефлексов. Мышечный тонус понижен. В более поздних стадиях болезни присоединяются афферентный парез нижних, а затем верхних конечностей, нередко патологические пирамидные рефлексы, дистальные мышечные атрофии. Интеллект снижен. Заболевание медленно прогрессирует. Средняя продолжительность жизни 10 — 15 лет с момента его развития.
Диагностика. Заболевание распознается на основании характерных симптомов — деформаций стоп по типу стопы Фридрейха (высокий свод, экстензия основных фаланг пальцев стопы, флексия концевых фаланг), позвоночника, поражения миокарда, эндокринных расстройств.
ЛЕЧЕНИЕ. Применяются симптоматические средства: общеукрепляющие препараты, ЛФК, массаж. В некоторых случаях производится хирургическая коррекция деформации стоп.
Народные способы лечения
Для того чтобы избавиться от невральной амиотрофии можно применять народные способы лечения. Существует большое количество различных рецептов и готовятся они в домашних условиях.
Дает положительный результат в терапии настойка на основе яичной скорлупы, меда, лимона и коньяка. Это поможет избавиться от недостатка кальция и укрепит мышцы. Для начала берется скорлупа от яиц, но она должна быть обязательно белого цвета. Нужно их хорошо вымыть и положить в трехлитровую банку. Взять около десяти лимонов и выжать их в банку и крепко обвязать её марлей.

Поставить в темное место примерно на неделю, всё зависит от того, как быстро растворится скорлупа. После этого туда поместить немного теплого липового меда и влить стакан коньяка. Полученная настойка должна находится в прохладном и темном месте. Принимать внутрь нужно несколько чайных ложек в день после еды.
Специальный отвар при невральной амиотрофии готовится из корня аира, кукурузных рылец, спорыша, шалфея, льнянки. Взять около сто грамм каждого растения и залить кипятком в термосе. Поставить на ночь для того чтобы настоялся и утром уже можно принимать. Употреблять необходимо за час до еды около четырех раз в день.

Настойка из овса для того чтобы приготовить средство необходимо взять овсяных зерен. Промыть их тщательно и засыпать в стеклянную банку. В емкость добавить сахара и лимонного сока и залить чистой водой. Настойка будет готова примерно через несколько суток. Употреблять можно несколько раз в день.

Дают положительный результат специальные компрессы, которые делаются из камышовых метелок. Для этого необходимо взять три жмени и залить кипятком на сорок минут. Достать их из жидкости и дать время, чтобы они слегка остыли. Дальше нужно их прикладывать к больным местам и крепить бинтами.
Можно укутать сверху теплым шарфом и продержать камышовые метелки пока они не остынут. После того как они будут холодными их необходимо снять и сделать массаж всех конечностей.
Хорошо помогает от онемения конечностей настойка на основе чеснока. Необходимо взять стеклянную банку и наполнить её чесночной массой залить это всё водкой. Накрыть крышкой и поставить в темное место на несколько недель, но иногда нужно встряхивать банку. Перед употреблением необходимо около 5 капель разбавлять водой и пить несколько раз в день. Как правило, курс лечения проводится в течение месяца.

При поражении суставов кистей можно попробовать сделать специальные ванночки. Для этого берется кожура моркови, лука, картофеля, свеклы и варится это всё в пятилитровой емкости. Дальше нужно будет слить жидкость в тазик и делать там ванночки.
Можно добавить туда немного йода и соли. Нужно делать вовремя процедуры массаж и после окончания надеть теплые перчатки. Если делать всё правильно, то народные рецепты помогут избавить от недуга. Лучше все данные способы сочетать вместе с другими методами лечения.

Клиническая картина
Основным симптомом заболевания являются амиотрофии, которые начинаются симметрично с дистальных отделов нижних конечностей. В первую очередь поражаются разгибатели и абдукторы стопы, в результате чего стопа свисает, появляется характерная походка — степпаж (от англ. steppere — трудовая лошадь). Сгибатели стопы и приводящие мышцы поражаются позже. Атрофия мышц стопы приводит к когтевидной установке пальцев и деформации стопы, напоминающей стопу Фридрейха. Амиотрофический процесс постепенно распространяется на более проксимальные отделы. Однако в подавляющем большинстве случаев проксимальные отделы конечностей остаются сохранными; процесс не распространяется также на мышцы туловища, шеи и головы. При атрофии всех мышц голени образуется болтающаяся стопа. На этой стадии болезни часто отмечается симптом «топтания», когда больные в положении стоя постоянно переминаются с ноги на ногу. Атрофия мышц может распространяться на нижнюю часть бедер. Форма ноги в этих случаях напоминает опрокинутую бутылку. Как правило, через несколько лет атрофии распространяются и на верхние конечности. В первую очередь поражаются мелкие мышцы кисти, в результате чего кисть приобретает форму «обезьяньей лапы». Затем в процесс вовлекаются мышцы предплечья. Мышцы плеча страдают в значительно меньшей степени
Обращает на себя внимание то, что, несмотря на выраженные атрофии мышц, больные могут в течение длительного времени сохранять трудоспособность. При неавральной амиотрофии часто наблюдаются нередко выраженные фасцикулярные подергивания в мышцах конечностей. При электромиографическом исследовании выявляются признаки невритического, переднерогового и супрасегментарного типов нарушения мышечного электрогенеза
При электромиографическом исследовании выявляются признаки невритического, переднерогового и супрасегментарного типов нарушения мышечного электрогенеза.
Мужчины болеют несколько чаще женщин. Заболевание обычно начинается в детском возрасте — во второй половине первого или в первой половине второго десятилетия жизни. Однако возраст начала болезни может широко колебаться в разных семьях, что допускает возможность генетической гетерогенности данного заболевания.
Течение болезни — медленно прогрессирующее. Между началом амиотрофии в верхних и нижних конечностях может проходить до 10 лет и больше. Иногда процесс обостряется в связи с различными экзогенными вредностями. В отдельных случаях в течение длительного времени состояние больных может оставаться стационарным.
Для невральной амиотрофии Шарко-Мари характерны также нарушения чувствительности. В дистальных отделах конечностей определяется гипестезия, причем поверхностные виды чувствительности, главным образом болевая и температурная, страдают в значительно большей степени. Могут отмечаться боли в конечностях, повышенная чувствительность к давлению нервных стволов.
В ряде случаев имеют место трофические нарушения — отек и цианоз кожных покровов конечностей.
Клинические проявления заболевания в ряде семей могут варьировать. Описаны семьи, где наряду с типичной невральной амиотрофией имели место случаи гипертрофического полиневрита. В связи с этим некоторые авторы объединяют эти заболевания в одну нозологическую форму.
Неоднократно подчеркивалась связь между невральной амиотрофией и наследственной атаксией Фридрейха. Наблюдались семьи, у одних членов которых имелась невральная амиотрофия, у других — атаксия Фридрейха. Описаны промежуточные формы между этими заболеваниями; у отдельных больных типичная клиническая картина атаксии Фридрейха через много лет сменялась картиной невральной амиотрофии, которую отдельные авторы считают даже промежуточной формой между атаксией Фридрейха и нейрофиброматозами.