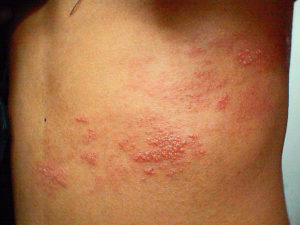
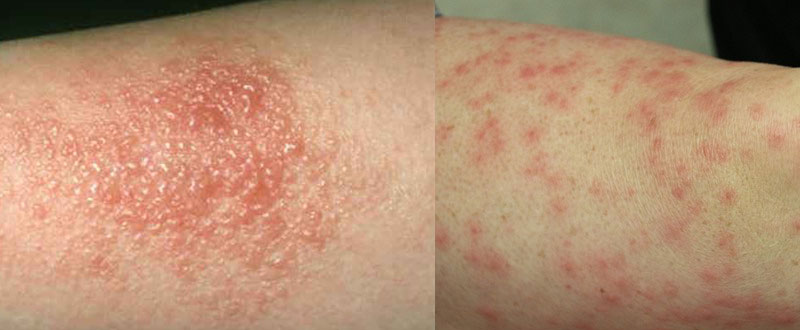
Астма: симптомы у взрослых и как начинается
Содержание:
Патогенез бронхиальной астмы
Основу патогенеза приступа бронхиальной астмы составляет цепная биохимическая реакция, в ней задействованы несколько видов клеток, выделяющих мощные биологически активные вещества. Основной патологический процесс при возникновении приступа удушья – это бронхиальная гиперреактивность.
Схематически возникновение основного симптома бронхиальной астмы можно представить так:
Существуют некие запускающие факторы, которые опосредовано через белки-иммуноглобулины действуют на особые клетки нашего организма (базофилы, тучные клетки, эозинофильные лейкоциты). Клетки эти несут на себе рецепторы к иммуноглобулину Е. У лиц с генетической предрасположенностью отмечается повышенная выработка иммуноглобулина Е. Под действием его количество базофилов и тучных клеток увеличивается во много раз. При повторном попадании аллергического агента он взаимодействует с антителами на поверхности клеток-мишеней.
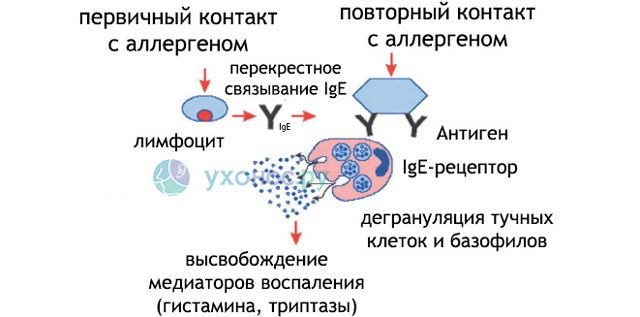
Аллергическая реакция
- В ответ на попадание аллергена происходит дегрануляция (растворение оболочки) тучных клеток и выброс активных веществ (гистамина, лейкотриенов, простагландинов и др), возникает иммунное воспаление, проявляющееся бронхоспазмом (то есть сокращением гладкомышечных клеток стенок бронхов), отеком слизистой, а также усиленным слизеобразованием. Такое явление называется гиперреактивностью бронхов.
- В результате этих изменений наступает сужение просвета бронхов, пациент чувствует удушье и заложенность в грудной клетке. Так как воздух, проходя через суженные бронхи, встречает сопротивление, при аускультации во время приступа можно выслушать свистящие хрипы.
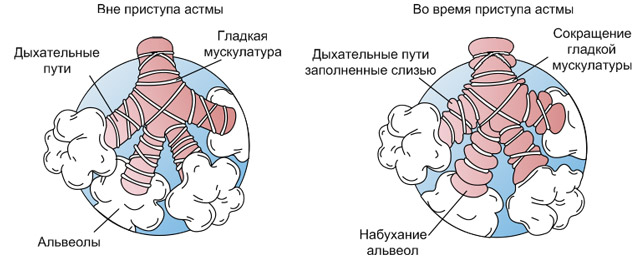
Нужно сказать, что так хорошо изучен патогенез атопической или (аллергической) бронхиальной астмы. Патогенез неаллергической астмы, не обусловленной повышенной выработкой иммуноглобулина Е, пока остается до конца неясным.
Лечение бронхиальной астмы
Бронхиальная астма – это неизлечимое заболевание. Целью лечебных мероприятий, назначаемой пациентам, является только достижение контроля над своим заболеванием, а именно:
- Предотвращение обострений.
- Минимальная частота (а в идеале – отсутствие) приступов.
- Поддержание физической активности, которая не ограничивает обычную жизнь пациента.
- Поддержание функции легких на уровне, близком к норме.
- Сведение к минимуму побочных эффектов лекарственных препаратов.
- Отсутствие показаний для неотложной помощи и госпитализации.
- Минимальная потребность в препаратах для снятия симптомов (β- адреномиметиках).
При адекватно подобранной терапии пациент может быть не ограничен ни в быту, ни в профессиональной деятельности (за исключеним работ с аллергенами).
Препараты, назначаемые при бронхиальной астме, делятся на две большие группы:
- Средства базисной терапии, которые назначаются для постоянного приема именно с целью контроля и предупреждения симптомов.
- Препараты симптоматического действия (средства неотложной помощи). Они применяются время от времени для снятия и облегчения симптомов астмы.
Основные (базисные) средства при бронхиальной астме
Базисные противовоспалительные средства назначаются при персистирующей форме астмы. Это средства, которые тщательно подбираются в начале лечения, принимаются постоянно и длительно, под контролем врача. В процессе лечения врач может изменять дозировки препаратов, заменять один препарат на другой, а также комбинировать препараты из разных групп. Формы препаратов базисной терапии различны:
- Аэрозольные ингаляторы («баллончики»).
- Ингаляторы, активируемые вдохом.
- Порошковые ингаляторы (турбухалеры) с точно отмеренной дозой в каждом порошке.
- Жидкие формы для ингаляций в небулайзере.
- Средства для приема внутрь – таблетки, капсулы.
Препараты каких групп относятся к базисным средствам?
- Ингаляционные глюкокортикостероидные гормоны (ГКС). Их по праву можно назвать основным стандартом в лечении больных астмой. Применение ингаляционных форм стероидных гормонов позволяет избежать многих осложнений назначения системных кортикостероидов. К ним относятся такие препараты, как Беклометазон, Будесонид, Флютиказон, Флунизолид. Доза от 200 до 2000 мкг в сутки подбирается индивидуально.
- Системные кортикостероиды (Преднизолон, Дексаметазон, Кеналог). Применяются при тяжелых формах бронхиальной астмы. Препараты принимаются внутрь в таблетках или вводятся парентерально. При длительном применении этих препаратов неизбежно проявление их побочного действия (синдром Иценко-Кушинга, стероидный диабет, остеопороз, кардиомиопатия, язвенные поражения ЖКТ и др.)
- Антилейкотриеновые препараты (Монтелукаст, Зафирлукаст). Назначаются, как правило, в комбинации с ингаляционными ГКС и позволяют уменьшить дозу последних.
- Ингаляционные β2-стимуляторы длительного действия (Формотерол, Сальметерол). Назначаются в комплексе с противовоспалительными средствами (ГКС). Продолжительность их действия около 12 часов.
- Наиболее распространены для базисной терапии ингаляторы с комбинацией ГКС и β2-агониста длительного действия. Это Симбикорт (Формотерол+Будесонид), Серетид (Сальметерол+ Флутиказон).
- Недокромил. Относится к стабилизаторам мембран тучных клеток. Может назначаться на всех стадиях, начиная с интермиттирующей.
- М-холиноблокаторы (Тиотропия бромид или Спирива). Бронходилататор продолжительного действия. Назначается 1 раз в сутки.
Препараты для снятия приступов (бронхолитики)
- Β2-стимуляторы короткого действия. Сальбутамол, Фенотерол (Беротек). Выпускаются в виде баллончиков с аэрозолем и в виде растворов для ингаляций через небулайзер. Комбинированный бронхолитический препарат Беродуал (содержит фенотерол и ипратропия бромид) может применяться как для неотложной помощи, так и для профилактики приступов.
- Холиноблокаторы. Атровент, Астмопент.
- Препараты теофиллина. Действуют непосредственно на гладкомышечные клетки бронхиального дерева (расслабляют их). Эуфиллин применяется в основном как средство скорой помощи для снятия приступа (вводят внутривенно). Теопек, теотард –это препараты длительного действия, могут применяться и для профилактики.
Другие дополнительные средства, назначаемые при астме:
- Антигистаминные (противоаллергические препараты)
- Отхаркивающие средства.
Критерии классификации болезни

Во всем мире функционирует единая Международная классификация болезней. Каждому заболеванию соответствует свой шифр, благодаря этому врачам разных стран легко понимать друг друга. В этом документе бронхиальную астму классифицируют только по степени тяжести и причине, вызывающей ее.
Но болезнь все больше распространяется, и этого стало мало. Классификация усложняется, существует несколько ее видов, были выделены формы астмы и типы. Большое значение для подбора правильного лечения имеет деление на клинические формы астмы. Необходимо учитывать больше факторов для точной характеристики заболевания:
- форма тяжести до назначения терапии врачом, так как лечение может смазать реальную картину;
- связь причин, вызвавших астму, с особенностями ее протекания;
- реакция организма на коррекцию состояния при помощи медикаментов;
- степень контроля при проводимой терапии;
- причины возможных осложнений.
Первые признаки заболевания
К базовой аллергической составляющей присоединяются другие патологии, которые и являются причиной появления симптомов астмы:
- повышенная активность гладкомышечной мускулатуры стенок бронхов. Любое раздражающее воздействие на слизистые приводит к развитию бронхоспазма;
- под влиянием некоторых внешних факторов возможен массированный выброс веществ, участвующих в развитии воспалительной и аллергической реакции. Привычной симптоматики, свойственной аллергии, в подобной ситуации не наблюдается;
- главный признак воспаления – отечность слизистых. Из-за данной особенности при астме ухудшается проходимость бронхов;
- уменьшенная выработка слизи. На фоне приступа удушья при астме наблюдается недостаток слизистого секрета при кашлевом синдроме либо минимальное его количество;
- отмечается преимущественное поражение средних и мелких бронхов, у которых отсутствует хрящевой каркас.
- с развитием заболевания наблюдается патологическая трансформация тканей легких из-за нарушенного вентилирования.
Выделяется несколько степеней тяжести данной патологии, классификация основана на обратимости бронхообструкции и частоте приступов удушья. Чем чаще проявляются и дольше продолжаются приступы, тем более тяжелая степень.
При диагностировании болезни выделяют астму:
- легкого течения (интермиттирующую);
- среднетяжелую (персистирующую легкой степени);
- тяжелую (персистирующую средней тяжести);
- крайне тяжелую (персистирующую тяжелую).
Основываясь на информации, которая приведена выше, можно сказать, что бронхиальная астма – это хроническое вялотекущее воспалительное заболевание бронхов, причина обострений при котором заключается в реакции на внешние раздражители, вызывающей приступ бронхообструкции, сопровождающийся удушьем.
На раннем этапе развития болезни приступы происходят редко, снимаются быстро. Со временем они появляются чаще и в меньшей степени поддаются терапии.
Насколько успешным будет лечение данного недуга, зависит от своевременного обнаружения патологии.
На ранней стадии у пациентов с бронхиальной астмой появляются жалобы на наличие:
- одышки или удушья. Эти признаки могут проявиться при полном благополучии и покое ночью, а также на фоне физических нагрузок или если в дыхательные пути попадает загрязненный воздух, дым, пыль, пыльца растений. Кроме того, возникновение подобных симптомов возможно из-за перепадов температуры воздуха. Главный признак – их внезапное приступообразное появление;
- кашля. Типичный признак бронхиальной астмы – это сухой кашель. Он появляется одновременно с одышкой, для него характерна надсадность. Человек вроде бы пытается откашляться, но у него не получается. Лишь к окончанию приступа кашель становится влажным, появляется скудная прозрачная слизистая мокрота;
- частого периферического дыхания с продолжительным выдохом. В процессе приступа астмы у взрослых или детей появляются жалобы не на затрудненный вдох, а на невозможность полноценно выдохнуть. Выдох в этом случае длительный, чтобы его осуществить, требуются большие усилия;
- хрипов во время дыхания. Как правило, они сухие, свистящие. Иногда их можно услышать даже дистанционно. В процессе аускультации они прослушиваются лучше;
- необходимость принятия характерной позы при приступе. Медики дали название этому положению – ортопноэ. Больной в такой ситуации садится, опустив ноги, упирается руками о горизонтальную поверхность. В таком положении задействуются дополнительные мышцы, и человеку легче сделать вдох.
Сигнализировать гиперреактивности бронхов могут только некоторые типичные признаки заболевания, характерные для приступов. Для них свойственна кратковременность, самостоятельное исчезновение, затем они долго не проявляются.
Лишь с течением времени симптоматика становится прогрессирующей. Главное — не упустить данный момент и своевременно обратиться к врачу вне зависимости от частоты возникновения и длительности приступов.
Формы астмы и классификация по этиологии
В зависимости от причин, которые способны вызвать приступ, выделяют такие виды астмы:
Экзогенный тип
удушье и другие симптомы бронхиальной астмы возникают как реакция на аллергены. С другой стороны это может проиходить при воздействии других внешних факторов на дыхательную систему человека;
Эндогенный тип
заболевание развивается при негативном влиянии инфекций, физических нагрузок на человека. Также этот вид бронхиальной астмы может появляться в ответ на некоторые психоэмоциональные раздражители;
Астма смешенного генеза
обычно появление заболевания связывают с наличием аллергенов и других негативных влияний на организм человека.
Лечение
Согласно клиническим рекомендациям по лечению астмы, терапия разных форм болезни должна быть ступенчатой. Современные медицинские стандарты предусматривают постепенное назначение лекарственных средств.
Подбор необходимых лекарств проводится только после проведения комплексного обследования ребенка. Перед тем, как выбрать необходимые ингаляторы или таблетки, следует точно выявить форму бронхиальной астмы и определить степень тяжести заболевания.
Лечение малыша с бронхиальной астмой проводится у врача-пульмонолога. При аллергической форме ребенка обязательно следует показать аллергологу. Этот доктор поможет составить более индивидуальное лечение с учетом особенностей работы иммунной системы.
Лечение бронхиальной астмы включает в себя несколько базовых принципов:
- Подбор базовой терапии. Данные средства назначаются уже на постоянный прием. Они помогают предотвратить новые приступы и улучшают течение заболевания. Контроль эффективности препаратов проводится с помощью проведения спирометрии. В домашних условиях для этой цели отлично подойдет специальный портативный прибор — пикфлоуметр.
- Исключение из повседневной жизни всех видов аллергенов. Соблюдение гипоаллергенной диеты, использование специального постельного белья, а также ограничения игр с мягкими игрушками помогут предотвратить новые приступы и развитие астматического статуса.
- Использование специальных увлажнителей воздуха. Эти приборы помогают создать оптимальный микроклимат в помещении. Слишком сухой воздух раздражает дыхательные пути, провоцируя нарушения дыхания и новые приступы астмы.
- Применение противокашлевых и отхаркивающих препаратов. Данные средства помогают устранить выраженный надсадный кашель. При отсутствии у ребенка аллергии также подойдут лечебные травы: мать-и-мачеха, чабрец, календула и другие. Применять фитотерапию следует только после консультации с врачом.
- Ограничение игр с животными. Для малыша, страдающего бронхиальной астмой, лучше не заводить пушистых домашних друзей. Шерсть и пух животных могут отрицательно сказаться на состоянии здоровья ребенка и вызвать у него новые приступы.
Симптомы бронхиальной астмы у взрослых
Заболевание иногда ограничивается единичными приступами, возникающими 1-2 раза в год. Большая часть пациентов страдает удушьем каждый месяц. Одышка выражена, опасна для жизни, так как может полностью перекрыть поступление кислорода в дыхательные пути. Симптомы бронхиальной астмы у взрослых разной степени выраженности. Их сопровождает навязчивый ночной кашель с болями в груди, который не дает уснуть и приводит к истощению. Основные признаки следующие:
- Одышка, нарушается ритм и глубина дыхания, из-за сужения дыхательных путей, удлиняется выдох, может возникнуть как во время активности, так и во время сна.
- Хрипящее и свистящее дыхание, возникает обычно во время физической активности больного. При легкой форме заболевания, хрипы слышны только самому больному, а по мере увеличения тяжести и окружающим.
- Сильный сухой кашель, активизирующийся во время сна больного и возникающий как защитная реакция на раздражение слизистой оболочки бронхов, призванная удалить из них болезнетворные микроорганизмы.
- Сдавливание грудной клетки или удушье, при этом симптоме у пациента возникает ощущение, что он не может избавиться от скопившегося в груди воздуха. Удушье усиливается при попадании в легкие холодного воздуха.
- Темные круги под глазами
В некоторых случаях заболевание протекает без одышки и кашля.
Начало астматического приступа характеризуется внезапной заложенностью носа, удушьем и кожным зудом, ухудшение самочувствия наводит на больного панику и вместо того, чтобы принять удобную позу и расслабиться он начинает совершать резкие хаотичные движения. Со стороны можно увидеть вздувшиеся на шее вены и услышать сильные хрипы при дыхании. Оказывая первую помощь при приступе, необходимо помочь больному принять сидячее положение с опорой на руки, освободить его от тесной одежды и обеспечить приток свежего воздуха. Длительность приступа зависит от фактора, который его спровоцировал.
По степени тяжести бронхиальная астма делится на:
- легкую степень — приступы возникают не чаще двух раз в месяц, не появляются в ночное время, и не требуют применения лекарственных средств;
- среднюю степень – частота приступов несколько раз в неделю, в том числе ночью, ухудшение общего физического состояния больного, облегчение наступает только с помощью медикаментов;
- тяжелую степень – приступы регулярные, по несколько раз в сутки с явным снижением работоспособности.
При затяжных приступах может наблюдаться посинение кожных покровов, и возникает риск летального исхода из-за нехватки кислорода. В этом случае необходим срочный вызов скорой помощи.
Факторы развития астмы
Существует целый ряд факторов риска, способствующих возникновению и развитию бронхиальной астмы у определённых лиц.
Наследственность
Генетическому фактору уделяется большое внимание. Описаны случаи конкордантности, то есть когда оба из однояйцевых близнецов болели бронхиальной астмой
Часто в клинической практике встречаются случаи астмы у детей, матери которых больны астмой; или случаи в нескольких поколениях одной и той же семьи. В результате клинико-генеалогического анализа обнаружено, что у 1/3 больных заболевание носит наследственный характер. Существует термин атопическая бронхиальная астма — аллергическая (экзогенная) бронхиальная астма, имеющая наследственный характер. В этом случае, при наличии астмы у одного из родителей, вероятность астмы у ребёнка составляет 20—30 %, а если больны оба родителя, эта вероятность достигает 75 %.
Исследование PASTURE, в рамках которого наблюдали за формированием атопии у новорождённых в семьях фермеров и у монозиготных близнецов показало, что, несмотря на генетическую предрасположенность, развитие заболевания можно предотвратить, исключая провоцирующие аллергены и путём коррекции иммунного ответа в период беременности. Норвежскими учёными (Matthias Wjst et al.) установлено, что место и время рождения не влияют на формирование аллергических реакций и бронхиальной астмы.
Профессиональные факторы. Влияние биологической и минеральной пыли, вредных газов и испарений на возникновение респираторных заболеваний исследовалось у 9144 человек в 26 центрах в исследовании ECRHS. Женщины в основном контактировали с биологической пылью, а мужчины в 3—4 раза чаще, чем женщины, — с минеральной пылью, вредными газами и испарениями. Хронический кашель с выделением мокроты чаще возникал у лиц, контактировавших с вредными факторами, именно в этой популяции зарегистрированы случаи впервые возникшей бронхиальной астмы. С течением времени неспецифическая гиперреактивность бронхов у лиц с профессиональной астмой не исчезает, даже при уменьшении контакта с вредным профессиональным фактором. Установлено, что тяжесть профессиональной астмы в основном определяется продолжительностью заболевания и выраженностью симптомов, не зависит от возраста, пола, вредного профессионального фактора, атопии, курения.
Экологические факторы. 9-летнее эпидемиологическое исследование ECRHS-II, включившее 6588 здоровых лиц, подвергавшихся в течение указанного периода воздействию ряда неблагоприятных факторов (выхлопные газы, дым, повышенная влажность, вредные испарения и др.), показало, что у 3 % наблюдаемых в конце исследования возникли жалобы, соответствующие поражению дыхательной системы. После статистического анализа демографических, эпидемиологических и клинических данных был сделан вывод, что от 3 до 6 % новых случаев заболевания провоцируются воздействием поллютантов.
Питание. Исследования во Франции, Мексике, Чили, Великобритании, Италии по влиянию характера питания на течение заболевания показали, что лица, употребляющие продукты растительного происхождения, соки, богатые витаминами, клетчаткой, антиоксидантами, имеют незначительную тенденцию к более благоприятному течению бронхиальной астмы, в то время как употребление продуктов животного происхождения, богатых жирами, белками и рафинированными легкоусваиваемыми углеводами, связано с тяжёлым течением заболевания и частыми обострениями.
Моющие средства. 10-летнее исследование ECRHS в 10 странах Евросоюза показало, что моющие средства для пола и чистящие аэрозоли содержат вещества, провоцирующие астму у взрослых; с применением этих средств связывают около 18 % новых случаев.
Микроорганизмы. Долгое время существовало представление о существовании астмы инфекционно-аллергической природы (классификация Адо и Булатова).
Избыточный вес. По данным различных исследований, у детей, которые страдают от ожирения, риск развития бронхиальной астмы увеличивается на 52 %.
Сердечная астма
Сердечная астма – является клиническим синдромом, для которого характерны неожиданные приступы одышки, перерастающие в удушье. Это заболевание – тяжелая форма проявления острой недостаточности левого отдела сердца, для которой свойственно существенное снижение такой способности миокарда, как сократительная, приводящее к острому нарушению кровообращения и дыхания.
Причины развития сердечной астмы
Сердечная астма может развиваться на фоне определенных состояний или заболеваний или являться следствием поражения сердечной мышцы. Хроническая или острая недостаточность левого желудочка тоже может спровоцировать возникновение этого заболевания. Сердечная астма может являться осложнением ряда сердечных заболеваний.
Один из факторов риска этого заболевания – инфекционные недуги, нарушения мозгового кровообращения и поражение почек. Спровоцировать проявление сердечной астмы может переедание и чрезмерный прием жидкости на ночь, сильный эмоциональный стресс, наличие постоянных и неадекватных физических нагрузок.
Симптомы сердечной астмы
Сердечная астма проявляется не сразу, ее предвестником является, ощущение стеснения в груди, одышка, не проходящая в течение нескольких суток, кашель, который провоцирует незначительная физическая нагрузка.
Как правило, приступы этого заболевания случаются ночью, поскольку именно в это время происходит приток крови в малый круг кровообращения. Днем приступ может проявиться как следствие нервного или физического напряжения.
Приступы отличаются внезапностью. Больной резко просыпается, поскольку ощущает острую нехватку воздуха и одышку, переходящую в удушье, с тяжелым сухим кашлем. Больной не может во время приступа принять горизонтальное положение, поскольку оно провоцирует усиление удушья. Психологическое состояние больного крайне угнетенное, с ощущением паники перед возможным смертельным исходом.
У больного отмечается резкое повышение АД, тахикардия, цианоз ногтевых пластин и носогубного треугольника. Приступ может иметь различную периодичность, от пары минут до нескольких часов.
Если у пациента развивается правожелудочковая недостаточность, то приступов сердечной астмы может более и не фиксироваться.
При длительных приступах сердечной астмы у больного происходит резкий упадок сил, наблюдается нитевидный пульс и набухание шейных вен, отмечается «серый» цианоз.
Диагностика сердечной астмы
Для подтверждения сердечной астмы необходимо исключить прочие недуги, со схожей симптоматикой. Например, истерический припадок, острый стеноз гортани, бронхиальная астма. Для уточнения диагноза проводится анализ клинических проявлений сердечной астмы, ЭКГ и рентгенография.
Лечение сердечной астмы
Сердечная астма, приступы которой можно купировать и самостоятельно, имеет высокий риск отека легкого и конечного летального исхода, поэтому больному необходима экстренная медицинская помощь. Терапевтические мероприятия, которые проводятся во время приступа направляются на снижение эмоционального напряжения, подавление возбуждения дыхательного центра и разгрузку малого круга кровообращения.
Больному требуется полный покой, в полусидячем положении, когда ноги опущены вниз. Если приступ сопровождается сильным болевым синдромом, в обязательном порядке назначаются наркотические анальгетики.
Для того чтобы значительно облегчить нагрузку на малый круг кровообращения, может применяться кровопускание. Также назначаются ингаляции кислорода, чтобы уменьшить отек легочной ткани.
После того как острый приступ купируется, назначается дальнейшее лечение больного.
Лечение
Бронхиальная астма является хроническим заболеванием, которое, как правило, невозможно полностью вылечить. Тем не менее, существует множество медикаментов, которые могут полностью компенсировать дыхательную функцию и минимизировать приступы. Основным моментом в лечении астмы является преодоление бронхиальной обструкции и хронического воспаления.
Существует два основных подхода к лечению бронхиальной астмы – лечение приступов и лечение в свободном от приступов периоде.
Поскольку астматический приступ может быть опасным для жизни состоянием, для его лечения применяются быстродействующие бронхолитические препараты, называемые бронходилататорами короткого действия. К этой группе препаратов относятся агонисты бета-2-рецепторов (сальбутамол, кленбутерол и др.), а также антихолинергические агенты (атровент). Эти лекарства обычно не используются ежедневно, а только при приступе. Они доступны в виде дозированных ингаляционных систем и очень удобны для использования.
В периодах затишья используются следующие препараты:
• Ингаляционные кортикостероиды, которые представляют собой «золотой стандарт» в лечении бронхиальной астмы. Они обеспечивают снятие хронического воспаления и подавляют аллергическую реакцию. При тяжелых формах, а также при тяжелых приступах астмы их можно вводить перорально или внутривенно.
• Бронходилататоры длительного действия – препараты из группы агонистов бета-2-рецепторов длительного действия (теофиллин, новфилин, формотерол, сальметерол). Они обеспечивают длительное расширение бронхиального дерева и хорошо предотвращают ночные приступы.
• Антиаллергические стабилизаторы – кромогликаты, кетотифен. Они используются в профилактике приступов астмы для подавления выделения активных вредных веществ при аллергической реакции.
• Антагонисты лейкотриена – относительно новый класс лекарств, которые все чаще входят в терапию бронхиальной астмы и т. д.
• Дополнительные агенты и режим лечения, которые важны при лечении осложнений заболеваний дыхательной системы, вызывающих астму – антибиотики, муколитики, секретолитики и др.
Профилактика бронхиальной астмы
Профилактика бронхиальной астмы включает в себя следующие рекомендации:
— Старайтесь выбирать для своего места жительства, а по возможности и работы места с чистой экологической обстановкой – подальше от промышленных районов, стройки, большого скопления транспортных средств;
— Откажитесь от курения (в том числе и пассивного), алкогольных напитков;
— Делайте в своем доме и на рабочем месте влажную уборку не менее 2 раз в неделю;
— Помните, наибольшими сборщиками пыли, а далее рассадниками болезнетворной микрофлоры являются – натуральные ковры, пуховые одеяла и подушки, фильтры кондиционера и пылесоса, наполнители мягкой мебели. По возможности, смените постельные принадлежности на синтетические, уменьшите количество в доме ковровых покрытий, не забывайте периодически чистить фильтры кондиционера и пылесоса.
— Если в доме часто собирается большое количество пыли, установите очиститель воздуха;
— Чаще проветривайте помещение, в котором Вы живете/работаете;
— Избегайте стресса, или же научитесь адекватно реагировать на жизненные сложности и преодолевать их;
— Старайтесь в еде отдавать предпочтение пище, обогащенной витаминами и минералами;
— На работе с высокой запыленностью или загазованностью, носите защитные маски, а по возможности, смените ее на менее вредную;
— Подумайте, может Вам уже стоит отказаться от лака для волос? Дезодоранты кстати лучше использовать гелевые или жидкие, но не распылители;
— Соблюдайте правила личной гигиены;
— У Вас дома есть любимый питомец? Кошка, собака, кролик или шиншилла? Отлично! Но не забывайте за ними ухаживать. Лучше самому вычесать вылинявшую шерсть, нежели это сделает Ваш любимец по всей квартире;
— Не пускайте на самотек респираторные болезни;
— Лекарственные препараты принимайте только после консультации с врачом;
— Больше двигайтесь, закаляйтесь;
— Поставьте у себя в доме соляную лампу, это и польза, и отличный предмет интерьера;
— Старайтесь хотя бы раз в году отдыхать в экологически чистых местах – на море, в горах, лесах.
Лекарства
Фото: meteo-tv.ru
Ингаляционные глюкокортикостероиды: беклометазон, будесонид, флутиказон. Механизм действия глюкокортикостероидов заключается в купировании воспалительного процесса. Это достигается благодаря ингибированию фермента фосфолипазы-А2, способствующего образованию арахидоновой кислоты. Медиаторы воспаления не синтезируются из-за отсутствия начального продукта (арахидоновой кислоты).
Системные глюкокортикостероиды: дексаметазон, метипреднизалон. Механизм действия идентичен ингаляционным глюкокортикостероидам.
Агонисты b2-адренорецепторов короткого (сальбутамол, фенотерол) и длительного действия (формотерол). Механизм действия заключается в активации симпатической нервной системы. При её активации просвет дыхательных путей становится шире за счёт расслабления гладкой мускулатуры, снижения продукции слизи.
Нестероидные противовоспалительные средства: напроксен. Механизм действия направлен на ингибирование фермента циклооксигеназы, который способствует синтезу медиаторов воспаления из арахидоновой кислоты.
Метилксантины: аминофиллин. Является производным теофиллина. Применение направлено на уменьшение гиперреактивности бронхов при попадании в дыхательные пути аллергенов.
Антихолинергические средства: ипратропия бромид. Данный препарат блокирует М-холинорецепторы, тем самым ослабляется действие парасимпатичекой нервной системы и усиливается действие симпатической нервной системы на дыхательные пути легких. Эффект схож с действием агонистов b2-адренорецепторов.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.