Дефект межжелудочковой перегородки у новорожденных, детей и взрослых: симптомы, лечение и прогноз жизни
Содержание:
- Лечение
- Причины аномального строения перегородки
- Прогноз
- Классификация
- Гемодинамика
- Рекомендации будущим матерям
- Оперативное вмешательство
- Лечение
- Профилактика
- Диагностика
- Особенности гемодинамики при дефекте межжелудочковой перегородки
- Общие сведения
- Осложнения
- Диагностика
- Признаки
- Общие сведения о патологии
- Диагностика
- Классификация ДЖМП
- Патогенез
- Толочинова-роже Болезнь
- Этиология
- В заключение
Лечение
Больным рекомендуют ограничить физическую нагрузку и регулярно посещать лечащего врача.
Консервативное лечение
Медикаментозная терапия не приводит к сращению дефекта, а лишь уменьшает проявления заболевания и риск развития тяжелых осложнений.
-
Сердечные гликозиды оказывают кардиотоническое и антиаритмическое действие, повышают работоспособность миокарда и обеспечивают эффективную деятельность сердца. К данной группе препаратов относятся: «Дигитоксин», «Строфантин», «Коргликон».
- Мочегонные препараты понижают кровяное давление, выводят лишнюю жидкость и соли из организма, снижая нагрузку на сердце и улучшая состояние пациента. Диуретики — одни из главных средств для лечения заболеваний сердца. Наиболее эффективные среди них: «Фуросемид», «Торасемид», «Индапамид», «Спиронолактон».
- Кардиопротекторы нормализуют метаболизм сердца, улучшают его питание, обладают выраженным защитным эффектом – «Триметазидин», «Рибоксин», «Милдронат», «Панангин».
- Антикоагулянты уменьшают свертываемость крови и препятствуют образованию тромбов – «Варфарин», «Фенилин».
- Бета-блокаторы нормализуют пульс, улучшают общее самочувствие, уменьшают боли в сердце – «Метопролол», «Бисопролол».
- Ингибиторы ангиотензин-превращающего фермента – «Каптоприл», «Эналаприл».
Хирургическое лечение
Показания к проведению операции:
- Наличие сопутствующих врожденных пороков сердца,
- Отсутствие положительных результатов от консервативного лечения,
- Рецидивирующая сердечная недостаточность,
- Частые пневмонии,
- Синдром Дауна,
- Социальные показания,
- Медленное увеличение окружности головы,
- Легочная гипертензия,
- Большой ДМЖП.
эндоваскулярная установка “заплатки” – современный метод лечения дефекта
Радикальная операция — пластика врожденного дефекта. Проводится она с использованием аппарата искусственного кровообращения. Небольшие дефекты ушивают П-образными швами, а отверстия большого размера закрывают заплатой. Разрезают стенку правого предсердия и через трехстворчатый клапан обнаруживают ДМЖП. Если такой доступ невозможен, вскрывают правый желудочек. Радикальная операция обычно дает хорошие результаты.
Эндоваскулярная коррекция дефекта проводится путем прокалывания бедренной вены и введения через тонкий катетер в сердце сетки, которой закрывают отверстие. Это малотравматичная операция, которая не требует длительной реабилитации и пребывания больного в реанимации.
Паллиативная операция — сужение просвета легочной артерии манжеткой, позволяющее уменьшить проникновение крови через дефект и нормализовать давление в легочной артерии. Это промежуточная операция, снимающая симптомы патологии и дающая ребенку шанс на нормальное развитие. Проводят операцию детям первых дней жизни, для которых консервативное лечение оказалось неэффективным, а также тем, кто имеет множественные дефекты или сопутствующие внутрисердечные аномалии.
Причины аномального строения перегородки
Патология межжелудочной перегородки закладывается во внутриутробном периоде из-за неправильного формирования сердца у плода. Это происходит по причине болезней, несоблюдения режима питания и гигиены во время беременности. Факторами риска врожденных пороков сердца являются:
- инфекционные болезни будущей матери – ОРВИ, ветряная оспа, краснуха, корь, герпес, токсоплазмоз, хламидиоз,
- другие заболевания – особенно опасны болезнь Шегрена, системная красная волчанка, фенилкетонурия, сахарный диабет,
- прием запрещенных медикаментов в первом триместре беременности – антибактериальных и противомикробных средств, лекарств от эпилепсии и гипертонии, гормональных препаратов,
- употребление спиртного, наркотиков,
- генетическая предрасположенность – ВПС от родителей наследуется в 3-5% случаев, риск ожидания ребенка с ДЖМП увеличивается в семьях, где уже есть дети с аномальной сердечной мышцей,
- плохая экологическая ситуация,
- ранний токсикоз беременных,
- дефицит в рационе витаминов и микроэлементов, недоедание,
- гипергликемия,
- тиреотоксикоз (патология щитовидки),
- беременность после 40 лет, сочетающаяся с возрастными гормональными изменениями,
- высокие физические и психоэмоциональные нагрузки.
Прогноз
Во внутриутробном периоде дефект межжелудочковой перегородки не влияет на гемодинамику и развитие плода поскольку давление в желудочках равное и большого сброса крови не возникает.
Раннее ухудшение состояния ребенка после рождения маловероятно, поэтому родоразрешение в специализированном учреждении не является обязательным. Порок относится ко 2-й категории тяжести.
В постнатальном периоде:
- при небольших дефектах течение благоприятное, совместимое с длительной активной жизнью;
- при больших ДМЖП возможна гибель ребенка в первые месяцы жизни; критические состояния в этой группе развиваются у 18-21% больных, но в настоящее время летальность на первом году жизни не превышает 9%.
Спонтанное закрытие ДМЖП встречается в 45-78% случаев, однако точная вероятность данного события неизвестна. Например, большие дефекты в сочетании с синдромом Дауна или со значительной сердечной недостаточностью редко закрываются самостоятельно. Более часто спонтанно исчезают маленькие и мышечные ДМЖП . Более 40% отверстий закрываются на первом году жизни, но данный процесс может продолжаться и до 10 лет.
Классификация
В зависимости от причины возникновения:
- Самостоятельный или врожденный порок.
- Как составляющая ряда патологий ВПС.
- Осложнение после перенесенного инфаркта.
Классификация по размеру:
- Большой дефект. Он превышает размер просвета аорты.
- Средний. Занимает половину диаметра аорты.
- Малый, где меньше трети диаметра просвета аорты.
По месту расположения различают:
Перимембранозный дефект. Находится на выходе левого желудочка, в зоне сверху аортного клапана. Он наиболее распространен у пациентов, встречается в 80 % от общего количества.
- Мышечный ДМЖП. Диагностируется реже, в 10-20 % случаев. Находится вдоль мышечной части перегородки.
- Подаортальный, инфундибулярный дефект. Встречается лишь в 5 % случаев. Затрагивает участок под аортальным и легочным клапаном.
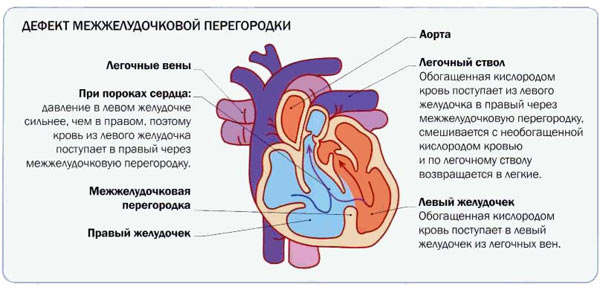
Гемодинамика
Внутрисердечные гемодинамические нарушения при ДМЖП начинают формироваться спустя некоторое время после рождения, как правило, на 3—5 сутки жизни. В раннем неонатальном периоде шум в сердце может отсутствовать вследствие одинакового давления в правом и левом желудочках из-за так называемой неонатальной легочной гипертензии. Постепенное падение давления в системе легочной артерии и в правом желудочке создаёт разность (градиент) давлений между желудочками, вследствие чего появляется сброс крови слева направо (из области высокого давления в область низкого давления). Дополнительный объём крови, поступающий в правый желудочек и легочную артерию, приводит к переполнению сосудов малого круга кровообращения, где развивается легочная гипертензия.
Выделяют три стадии легочной гипертензии по В. И. Бураковскому
- Застой крови (гиперволемическая стадия легочной гипертензии ) может приводить к отёку легких, частому присоединению инфекции, развитию пневмоний, манифестирующих в ранние сроки жизни, имеющих тяжелое течение и плохо поддающихся лечению. Если с гиперволемией не удается справиться консервативными методами, в таких случаях проводят паллиативную операцию —сужение легочной артерии по Мюллеру . Суть операции заключается в создании временного искусственного стеноза легочной артерии, который препятствует попаданию в МКК избыточного количества крови. Однако повышенная нагрузка, падающая при этом на правый желудочек, диктует в дальнейшем (спустя 3—6 месяцев) необходимость проведения радикальной операции.
- При естественном течении порока со временем в сосудах малого круга кровообращения срабатывает рефлекс Китаева (спазмирование в ответ на перерастяжение), что приводит к развитию переходной стадии лёгочной гипертензии . В этот период ребёнок перестает болеть, становится более активным, начинает прибавлять в весе. Стабильное состояние пациента в эту фазу является лучшим периодом для проведения радикальной операции. Давление в легочной артерии (и соответственно в правом желудочке) в эту фазу колеблется в пределах от 30 до 70 мм рт. ст. Аускультативная картина характеризуется уменьшением интенсивности шума при появлении акцента II тона над лёгочной артерией.
- В дальнейшем, если хирургическая коррекция ВПС не проводится, начинают формироваться процессы склерозирования сосудов легких (высокая легочная гипертензия — синдром Эйзенменгера). Этот патологический процесс не имеет обратного развития и приводит к значительному повышению давления в легочной артерии (иногда до 100—120 мм рт. ст.).
Аускультативно можно выслушать резко выраженный акцент II тона над легочной артерией («металлический» оттенок). Систолический шум становится слабо-интенсивным, а в некоторых случаях может совсем отсутствовать. На этом фоне можно зафиксировать появление нового диастолического шума, обусловленного недостаточностью клапанов лёгочной артерии (шум Грехема-Стилла). В клинической картине заболевания отмечается множество патологических признаков: сердечный «горб», расширение границ относительной сердечной тупости, больше вправо. Над легкими выслушиваются участки ослабленного и жесткого дыхания, могут встречаться свистящие хрипы. Самым характерным признаком синдрома Эйзенменгера является постепенное нарастание цианоза, — сначала периферического, а в дальнейшем и диффузного. Это происходит вследствие перекрестного сброса крови в области дефекта межжелудочковой перегородки, который при превышении давления в правом желудочке становится право-левым, то есть меняет своё направление. Наличие у пациента третьей стадии легочной гипертензии может стать основным мотивом отказа кардиохирургов от проведения операции.
Рекомендации будущим матерям
Поскольку профилактических мер по предотвращению врожденного дефекта межжелудочковой перегородки у детей нет, врачи дают рекомендации только для будущих рожениц:
- принимать только те лекарственные средства, которые назначаются врачом;
- отказаться от вредных привычек;
- регулярно посещать гинеколога;
- правильно питаться;
- соблюдать режим дня;
- своевременно становиться на учет в женскую консультацию.
При наличии ДМЖП у женщины, собирающейся рожать, нужно посетить кардиолога для установления размера дефекта, определения наличия легочной гипертензии и аритмии. При наличии синдрома Эйзенменгера беременность прерывают, поскольку возможен летальный исход у матери.
Женщины, имеющие порок сердца, должны понимать, что могут родить ребенка с таким же заболеванием. Если же они решаются на беременность, то до зачатия нужно принимать препараты для поддержания сердечной деятельности. При малых дефектах роды осуществляются самостоятельно, а при наличии осложнений — только при помощи кесарева сечения.
Если у плода обнаружен ДМЖП, то следует знать, что от формирования вплоть до рождения ребенка этот дефект не мешает его формированию, поскольку малый круг во внутриутробном состоянии не функционирует.
Оперативное вмешательство

При маленьких и средних размерах окна врачи не торопятся проводить операцию, но иногда появляются определенные обстоятельства, когда хирургическое лечение неизбежно:
- Присутствие иных пороков.
- Легочная гипертензия.
- Замедление роста окружности головы.
- Синдром Дауна.
- Частые простуды, в частности отягощенные пневмонией.
- Сердечная недостаточность с тяжелым течением.
- Неэффективность консервативных методов.
- Большой ДМЖП.
Аномалия может устраняться несколькими способами:
- Эндоваскулярная коррекция. Позволяет перекрыть отверстие специальной сеткой. Относится к малоинвазивному лечению.
- Паллиативный метод. Легочная артерия утягивается манжеткой, что уменьшает поступление крови через окно. На время стабилизирует состояние. Показана при тяжелом течении в первые дни жизни или при множественных дырах.
- Радикальное вмешательство. В процессе операции применяют аппарат искусственного кровообращения. Маленькие дефекты сшивают, на большие ставят заплатки. Возникает необходимости вскрытия правого предсердия и проникновения к ДМЖП через трехстворчатый клапан. При отсутствии такой возможности путем доступа становится правый желудочек.
Лечение
Если нет срочных показаний для операции, врачи стремятся улучшить состояние консервативным путем.
Если дефект еще не затянулся после достижения одного года с момента появления ребенк на свет, то рекомендуется прием препаратов и наблюдение в течении 3 лет с последующим пересмотром вопроса о хирургическом вмешательстве. Лекарства на этом этапе выполняют роль поддержки, чтобы не развились серьезные осложнения.
Обычно назначают:
- Сердечные гликозиды: Строфантин, Дигитоксин, Коргликон. Улучшают функционирование миокарда, вызывают антиаритмическое и кардиотоническое действие.
- Мочегонные средства: Индапамид, Фуросемид, Спиронолактон. Нужны для устранения отечности, нормализации кровообращения, снижения нагрузки на сердце.
- Кардиопротекторы: Рибоксин, Панангин, Милдронат. Улучшают питание и метаболизм сердца.
- Антикоагулянты: Фенилин, Варфарин. Уменьшают риск появления тромбов, разжижают кровь.
- Бета-блокаторы : Бисопролол, Метопролол.
- Ингибиторы АПФ: Каптоприл, Эналаприл.
Профилактика
Профилактика возникновения врожденных пороков сердца (ВПС) очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди людей, относящихся к группе повышенного риска заболевания. К примеру, в случае, когда 3 человека, состоящие в прямом родстве, имеют ВПС, вероятность появления следующего случая составляет 65-100% и беременность не рекомендуется. Нежелателен брак между двумя людьми с ВПС. Помимо этого необходимо тщательное наблюдение и исследование женщин, имевших контакт с вирусом краснухи или имеющих сопутствующую патологию, которая может привести к развитию ВПС.
Профилактика неблагоприятного развития ВПС:
- своевременное выявление порока;
- обеспечение надлежащего ухода за ребенком с ВПС;
- определение оптимального метода коррекции порока (чаще всего, это хирургическая коррекция).
Обеспечение необходимого ухода является важной составляющей в лечении ВПС и профилактике неблагоприятного развития, так как около половины случаев смерти детей до 1-го года во многом обуславливаются недостаточно адекватным и грамотным уходом за больным ребенком. Специальное лечение ВПС, (в том числе, кардиохирургическое) должно проводиться в наиболее оптимальные сроки, а не немедленно по выявлению порока, и не в самые ранние сроки
Исключение составляют только критические случаи угрозы жизни ребенка. Оптимальные сроки зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения
Специальное лечение ВПС, (в том числе, кардиохирургическое) должно проводиться в наиболее оптимальные сроки, а не немедленно по выявлению порока, и не в самые ранние сроки. Исключение составляют только критические случаи угрозы жизни ребенка. Оптимальные сроки зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Диагностика
Обычно пороки можно обнаружить на плановом УЗИ уже на 20 неделе или в третьем триместре. Маленькие отверстия иногда не видны вплоть до появления малыша на свет. Бывает, что они затягиваются еще в утробе. Может назначаться консультация у неонатолога или ЭКХО плода.
Первичное обращение к врачу включает аускультативный осмотр, где и обнаруживается систолический шум сердца.
После этого для подтверждения диагноза пациента отправляют на дообследование, оно включает:
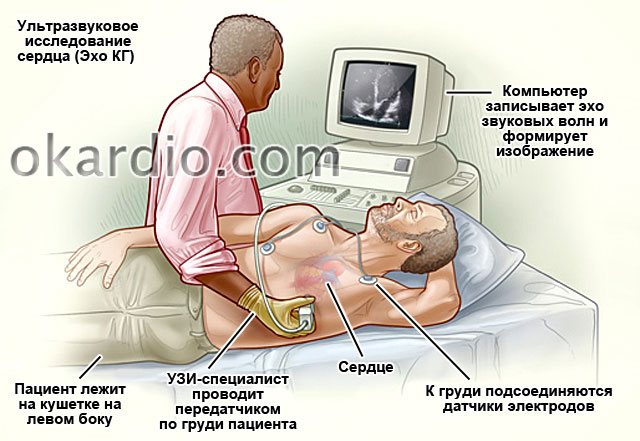
- Эхокардиографию. УЗИ позволяет обнаружить локализацию и размер дефекта.
- ЭКГ. Но оно информативно лишь при значительном диаметре окна.
- Фонокардиографию. Помогает выслушать патологию тонов и шумов органа.
- Допплерографию. Направлена на обнаружение нарушений кровотока и патологий клапанов.
- Рентгенографию. Если есть порок сердца, орган будет увеличен в размере, сосуды легких спазмированы и переполнены, сужение посередине отсутствует. Жидкость в легких обычно затемняет их структуру.
- Ангиографию. Проводится путем контраста в полостях сердца.
- Пульсоксиметрию. Выявляет уровень оксигемоглобина в крови.
- МРТ. Способна заменить эхокардиографию и допплерографию.
- Катетеризацию сердца. Помогает распознать морфологию органа.
Особенности гемодинамики при дефекте межжелудочковой перегородки
Межжелудочковая перегородка образует внутренние стенки обоих желудочков и составляет примерно 1/3 площади каждого из них. Межжелудочковая перегородка представлена мембранозным и мышечным компонентами. В свою очередь, мышечный отдел состоит из 3-х частей — приточной, трабекулярной и отточной (инфундибулярной).
Межжелудочковая перегородка, наряду с другими стенками желудочков, принимает участие в сокращении и расслаблении сердца. У плода она полностью формируется к 4-5-ой неделе эмбрионального развития. Если этого по каким-либо причинам не происходит, в межжелудочковой перегородке остается дефект. Нарушения гемодинамики при дефекте межжелудочковой перегородки обусловлены сообщением левого желудочка с высоким давлением и правого желудочка с низким давлением (в норме в период систолы давление в левом желудочке в 4 — 5 раз выше, чем в правом).
После рождения и установления кровотока в большом и малом кругах кровообращения из-за дефекта межжелудочковой перегородки возникает лево-правый сброс крови, объем которого зависит от размеров отверстия. При небольшом объеме шунтируемой крови давление в правом желудочке и легочных артериях остается нормальным либо незначительно повышается. Однако при большом поступлении крови через дефект в малый круг кровообращения и ее возврате в левые отделы сердца, развивается объемная и систолическая перегрузка желудочков.
Значительное повышение давления в малом круге кровообращения при больших дефектах межжелудочковой перегородки способствует возникновению легочной гипертензии . Повышение легочно-сосудистого сопротивления взывает развитие сброса крови из правого желудочка в левый (обратного или перекрестного шунтирования), что приводит к артериальной гипоксемии (синдром Эйзенменгера).
В возрасте 3-4-лет, по мере нарастания сердечной недостаточности , у таких детей появляются жалобы на сердцебиение и боли в области сердца, склонность к носовым кровотечениям и обморокам. Транзиторный цианоз сменяется постоянным пероральным и акроцианозом; беспокоит постоянная одышка в покое, ортопноэ, кашель (синдром Эйзенменгера). На наличие хронической гипоксии указывают деформация фаланг пальцев и ногтей («барабанные палочки», «часовые стекла»).
При обследовании выявляется «сердечный горб», развитый в меньшей или большей степени; тахикардия , расширение границ сердечной тупости, грубый интенсивный пансистолический шум; гепатомегалия и спленомегалия . В нижних отделах легких выслушиваются застойные хрипы.
Общие сведения
В кардиологии дефект межжелудочковой перегородки – наиболее часто встречающийся врожденный порок сердца (9–25% от всех ВПС). Частота критических состояний при дефекте межжелудочковой перегородки составляет около 21%. Распределение по полу практически одинаково: девочки (47-52%), мальчики (48-53%).
Дефект межжелудочковой перегородки является самым обнаруживаемым, как изолированно, так и в сочетании с другими пороками аномалиями. Перимембранозные дефекты составляют 61,4-80% всех случаев ДМЖП, мышечные дефекты — 5-20%.
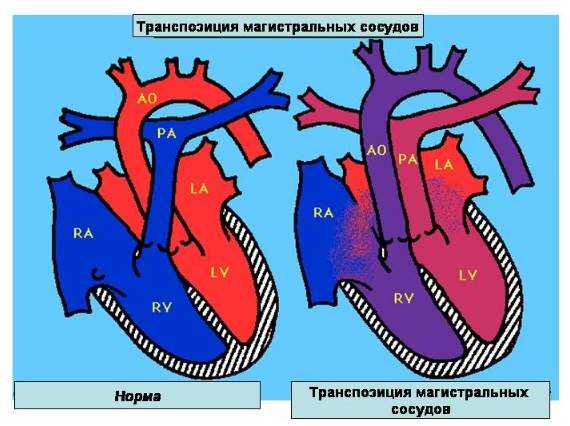
Дефект межжелудочковой перегородки может быть единственной внутрисердечной аномалией (изолированный ДМЖП) или входить в структуру сложных пороков (тетрады Фалло, общего артериального ствола, транспозиции магистральных сосудов, атрезии трехстворчатого клапана и др.). В ряде случаев межжелудочковая перегородка может отсутствовать полностью — такое состояние характеризуется как единственный желудочек сердца.
Осложнения
У новорожденных незначительные дефекты перегородки диаметром до 7 мм могут закрыться самостоятельно, однако масштабные пороки перегородки могут грозить больному осложнениями:
- Синдромом Эйзенменгера: ткани организма человека постоянно страдают от дефицита кислорода, который приводит к необратимым изменениям в легких.
- Сердечной недостаточностью — нарушением процесса перекачивания крови.
- Эндокардитом: порок межжелудочковой перегородки повышает риск инфекционного поражения эндокарда.
- Аортальной регургитацией: расположение дефекта может провоцировать развитие недостаточности аортального клапана.
- Инсульта: из-за турбулентного тока крови, проходящего через дефект в перегородке, повышается риск появления тромбов, которые могут блокировать сосуды головного мозга.
- Других сердечных недугов (патологией клапанов, аритмией).
Большинство будущих мам с незначительным ДМЖП нормально вынашивают и рожают детей. Если же дефект существенный, у беременной могут возникнуть такие осложнения, как аритмия и сердечная недостаточность, которые могут негативно отразиться на вынашивании плода. Для женщин с синдромом Эйзенменгера беременность и родоразрешение представляют опасность для жизни. Если у женщины имеются какие-либо пороки сердца, прежде чем планировать зачатие, она должна проконсультироваться с врачом.
Диагностика
Первичное обращение к врачу включает аускультативный осмотр, где и обнаруживается систолический шум сердца.
После этого для подтверждения диагноза пациента отправляют на дообследование, оно включает:
- Эхокардиографию. УЗИ позволяет обнаружить локализацию и размер дефекта.
- ЭКГ. Но оно информативно лишь при значительном диаметре окна.
- Фонокардиографию. Помогает выслушать патологию тонов и шумов органа.
- Допплерографию. Направлена на обнаружение нарушений кровотока и патологий клапанов.
- Рентгенографию. Если есть порок сердца, орган будет увеличен в размере, сосуды легких спазмированы и переполнены, сужение посередине отсутствует. Жидкость в легких обычно затемняет их структуру.
- Ангиографию. Проводится путем контраста в полостях сердца.
- Пульсоксиметрию. Выявляет уровень оксигемоглобина в крови.
- МРТ. Способна заменить эхокардиографию и допплерографию.
- Катетеризацию сердца. Помогает распознать морфологию органа.
Признаки
Клиническая картина появляется уже в детстве. Практически 15% пациентов с такой патологией имеют немалый размер в межпредсердной перегородке. Болезнь сочетается с другими аномалиями, которые нередко относятся к хромосомным мутациям. Для ostium primum (первичной формы) характерны следующие симптомы:
- влажный кашель;
- отеки конечностей;
- боли в области грудной клетки;
- синюшный оттенок кожи рук, ног, носогубного треугольника.
Пациенты с незначительной выраженностью порока доживают до 50 лет, а некоторые и дольше.
Вторичный порок
Чаще всего вторичный дефект межпредсердной перегородки у новорожденного или взрослого человека имеет небольшие размеры. Такой порок возникает в устье полых вен или в середине пластинки, разделяющей камеры. Для нее характерная недоразвитость, что связано с вышеперечисленными факторами. Опасны для ребенка и следующие причины:
- возраст будущей матери 35 лет и старше;
- ионизирующее излучение;
- воздействие на развивающийся плод неблагоприятной экологии;
- производственные вредности.
При наличии выраженного дефекта основной симптом заболевания – одышка. Дополнительно отмечается слабость, которая сохраняется после отдыха, ощущение перебоев в сердце. Для пациентов характерны частые эпизоды ОРВИ и бронхитов. У некоторых больных появляется синюшный оттенок кожи лица, изменяются пальцы, приобретая тип «барабанных палочек».
Общие сведения о патологии
ДМЖП относится больше к детским врожденным патологиям. Он составляет 10-24 % всех пороков врожденного характера. В тяжелом состоянии диагностируют не более 20% дефектов, при этом практически не играет роли половая принадлежность.
При патологии перегородки кровь под давлением из левых отделов перебрасывается в правые, происходит так называемый лево-правый шунт. Он формируется еще во внутриутробном периоде у плода, в промежутке между 4 и 18 неделями.
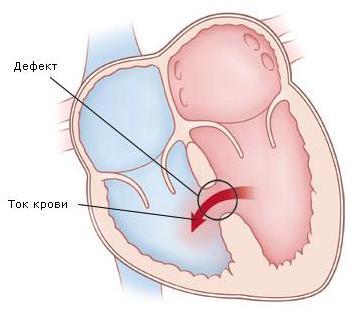
Патология может развиваться как самостоятельная болезнь, так и в совокупности с рядом других недугов артериального ствола, атрезии трехстворчатого клапана, транспозиции магистральных сосудов, тетрады Фалло. Единственный желудочек диагностируют крайне редко, в этом случае совсем нет перегородки.
Диагностика
Диагностика любого порока сердца складывается из рентгенологического исследования органов грудной полости, электрокардиографии и двухмерной допплерэхокардиографии.
При рентгенологическом исследовании
органов грудной клетки описывают форму сердца и состояние легочного рисунка, определяют размер кардио-торакального индекса (КТИ). Все эти показатели имеют свои особенности при разных степенях лёгочной гипертензии. В первой,гиперволемической стадии , выявляется сглаженность талии и погруженность верхушки сердца в диафрагму, увеличение КТИ. Со стороны легочного рисунка отмечается его усиление, нечеткость, размытость. Крайней степенью гиперволемии в лёгких является отёк лёгких. Впереходной стадии лёгочной гипертензии отмечается нормализация лёгочного рисунка, некоторая стабилизация размеров КТИ. Длясклеротической стадии лёгочной гипертензии характерно значительное увеличение размеров сердца, причем в основном за счёт правых отделов, увеличение правого предсердия (формирование прямого атрио-вазального угла), выбухание дуги лёгочной артерии (индекс Мура более 50 %), приподнятость верхушки сердца, которая образует с диафрагмой острый угол. Со стороны лёгочного рисунка часто описывается симптом «обрубленного дерева»: яркие, чёткие, увеличенные корни, на фоне которых лёгочный рисунок прослеживается только до определённого уровня. На периферии имеет место признаки эмфиземы. Грудная клетка имеет вздутую форму, ход ребер горизонтальный, диафрагма уплощена, стоит низко.
ЭКГ
имеет свои закономерности, тесно связанные с фазой течения ВПС и степенью лёгочной гипертензии. Сначала выявляются признаки перегрузки левого желудочка — повышение его активности, затем развитие его гипертрофии. С течением времени присоединяются признаки перегрузки и гипертрофии правых отделов сердца — как предсердия, так и желудочка, — это свидетельствует о высокой лёгочной гипертензии. Электрическая ось сердца всегда отклонена вправо. Могут встречаться нарушения проводимости — от признаков неполной блокады правой ножки пучка Гиса до полной атрио-вентрикулярной блокады.
При допплер-ЭхоКГ
уточняется место расположения дефекта, его размер, определяется давление в правом желудочке и лёгочной артерии. В первой стадии лёгочной гипертензии давление в ПЖ не превышает 30 мм.рт.ст., во второй стадии — от 30 до 70 мм.рт.ст., в третьей — более 70 мм.рт.ст.
Классификация ДЖМП
Патологическую перфорацию в перегородке, разделяющей желудочки, классифицируют по нескольким признакам.
С учетом происхождения и нюансов протекания дефекты делятся на 3 группы:
- врожденный порок сердца ВПС ДМЖП,
- один из элементов комбинированного порока сердца – корригированной транспозиции магистральных сосудов или тетрады Фалло,
- осложнение после инфаркта миокарда.
 Оценивая размерные параметры окна, его обычно сравнивают с диаметром наибольшей артерии пациента:
Оценивая размерные параметры окна, его обычно сравнивают с диаметром наибольшей артерии пациента:
- Малый (МДЖП) – меньше одной трети аортального диаметра. Такой зазор пропускает из левого желудочка в правый на 25% крови больше, чем по норме.
- Средний (СДЖП) – составляет половину просвета аорты. Когда через такое повреждение движется кровь, показатели давления в двух желудочках отличаются на 50%.
- Большой (БДЖП) – совпадает по диаметру с аортой или превосходит его. Давление в желудочках выравнивается.
По месту локализации различают такие типы дефектов перегородки сердца.
- В области мембраны – 80% всех случаев. Перимембранозный, мембранозный, коновентрикулярный дефекты фиксируются в перепончатой зоне (мембране), нередко распространяясь на впускную, выпускную или септальную часть перегородки между камерами. Бывает, что окно выявляется под клапаном аорты либо септальной створкой трикуспидального сердечного клапана. При таком расположении нередко происходят аневризмы (расширения) мембранозного отдела, в результате которых дыры нередко стягиваются – частично или полностью.
- Мышечные, трабекулярные 15-20%. Отверстие со всех сторон окружено мышечной тканью, может находиться в каком угодно секторе мышечного отдела МЖП, закрывается оно обычно спонтанно.
- В области приносящего тракта (атриовентрикулярного канала). Патология входного отдела располагается под точкой крепления колец атриовентрикулярных клапанов. Нередко сопутствует синдрому Дауна.
- В области выносящего тракта – 5%. Подаортальные, надгребневые, подлегочные, инфундибулярные дефекты обнаруживаются под клапанами конусовидного или выходного участка МЖП. Часто этой разновидности сопутствует развитие недостаточности аорты из-за пролапса (свисания) створок ее клапана (обычно – правой).
Чаще регистрируются одиночные дефекты, но бывают и групповые (особенно мышечные).
Патогенез
ДМЖП у плода формируется на первых же неделях внутриутробного развития. Порок не бывает приобретенным. Он всегда врожденный. Почему так происходит точно не известно. Предполагается, что виной всему негативные влияния на мать в период беременности. Факторов масса: от повышенного фона радиации и неправильного питания до стрессов, потребления спиртного, курения. В некоторых случаях основу дефекта составляют генетические моменты.
Известно, что дети с синдромом Дауна и прочими хромосомными нарушениями практически все без исключения появляются на свет с пороком межжелудочковой перегородки. Однако если верить статистике, 96-98% пациентов с диагностированными нарушениями анатомического плана не имеют проблем с генетикой. Поскольку точный механизм не установлен, невозможно разработать четких превентивных мер, предотвратить развитие патологии. Но она хорошо лечится.
Толочинова-роже Болезнь
37 0
(Н. L. Roger, 1809-1891, франц. Врач) см. Роже болезнь..
Значения в других словарях
Большой медицинский словарь
Толерантность
(лат. Tolerantia способность переносить, терпеливость. Син. Переносимость) в фармакологии способность организма переносить воздействие определенного лекарственного вещества или яда без развития соответствующего терапевтического или токсического эффекта.. ..
Большой медицинский словарь
Толерантность Иммунологическая
Неспособность организма к иммунному ответу на определенный антиген при сохранении иммунологической реактивности к другим антигенам. Различают естественную Т. И., обусловленную генотипом особи, и искусственную (индуцируемую) Т. И., наблюдаемую при введении антигена совместно с иммунодепрессантами.. ..
Большой медицинский словарь
Толстая Капля
Препарат крови для микроскопии, представляющий собой 2-3 капли крови, распределенные по предметному стеклу ровным толстым слоем, высушенный и окрашенный по Романовскому-Гимзе без предварительной фиксации. Применяется для обнаружения в крови малярийного плазмодия, трипаносом или филярий.. ..
Большой медицинский словарь
Толуидиновый Синий
(toluidin blau) основной тиазиновый краситель, применяемый в гистологической технике для окраски нервной ткани, выявления клеточных ядер и базофильных структур, а также метахроматических субстанций.. ..
Дополнительный поиск Толочинова-роже Болезнь
Топ просмотров
Кударь, Петр Сергеевич / Работа / Обворожить / Мимо яблоньки яблочко не падает. / Привередливый / Ай, Моська! знать она сильна, Что лает на слона / Сесть на шею / Ехал прямо, да попал в яму. / Ехало болело / Где цветок, там и медок. / Хуеплёт / Попутать берега / Без четырех углов изба не рубится. / Хмырь / Воробью по колено / Уме недозрелый, плод недолгой науки! / Фитуни, Леонид Леонидович / Ириней Лионский / Потерять голову / Пень не околица, глупая речь не пословица. / Мелко плавать — дно задевать. / Чёрта в ступе / Молодец! Возьми с полки пирожок с гвоздями (с котятами) / Да будет стыдно тому, кто об этом дурно думает / Всякая лиса свой хвост хвалит. / Гатауллин, Забир Сабирович / Сибагатуллин, Айрат Миннемуллович / Чувырла / Сам смекай, где берег, где край! / Топорная работа Добавить комментарий
Для добавления комментария необходимо пройти авторизацию или регистрацию.
Комментарии
Комментариев пока нет
На нашем сайте Вы найдете значение «Толочинова-роже Болезнь» в словаре Большой медицинский словарь, подробное описание, примеры использования, словосочетания с выражением Толочинова-роже Болезнь, различные варианты толкований, скрытый смысл.
Первая буква «Т». Общая длина 23 символа
Этиология
Дефект межжелудочковой перегородки у новорожденного обусловлен нарушениями во время его внутриутробного развития.
Предрасполагающими факторами для такого патологического процесса могут быть:
- инфекционные заболевания матери, особенно опасными являются заболевания в первом триместре беременности;
- употребление спиртных напитков, курение;
- генетическая предрасположенность к таким заболеваниям;
- употребление некоторых лекарственных препаратов во время беременности (сюда можно отнести лекарства, которые содержат литий, варфарин);
- вредные условия на производстве, а именно контакт с химическими, токсическими веществами;
- облучение;
- системная красная волчанка в анамнезе;
- сахарный диабет у матери;
- стрессы, нервные переживания.
Редко, но все же встречается дефект межжелудочковой перегородки у взрослых, а причины следующие:
- нарушение кровообращения;
- эндокардит;
- инфаркт.
В редких случаях установить этиологию не представляется возможным.
В заключение
Дефект межжелудочковой перегородки наиболее часто является врожденным, хотя может наблюдаться и у взрослых, особенно перенесших инфаркт миокарда. В случае наличия небольших отверстий в этой перегородке между правым и левым желудочками, они могут ликвидироваться самостоятельно. Особо крупные дефекты приводят к летальным исходам. В остальных случаях рекомендуется проведение консервативного лечения, после которого осуществляют хирургическое вмешательство
Важно вовремя сделать операцию, чтобы предотвратить отрицательное действие этого дефекта на жизнедеятельность человека